Сыпной тиф
Содержание:
Как ведут себя тифозные бактерии после внедрения в организм?
После поступления тифозного возбудителя в рот, преодоления им кислотности желудочного сока и воздействия пепсина (физиологических барьеров) сальмонелла доходит до тонкого кишечника. Дальнейшие изменения делят на фазы.
С первой до третьей недели — внедрение и лимфатический занос. Она соответствует началу инкубационного периода.
Из кишечника часть бактерий тифа выводится с калом (бактериовыделение инкубационного периода), другая — проникает в лимфатические структуры стенки тонкого кишечника.
Конец инкубационного периода характеризуется развитием воспаления лимфатических протоков и сосудов. Это связано с особой избирательной чувствительностью лимфоидной ткани к брюшнотифозным антигенам. В узлах происходит усиленное размножение и накопление возбудителя тифа.
С первой недели болезни наступает фаза бактериемии. Она означает окончание инкубации и выход бактерий в кровь, что сопровождается первыми симптомами брюшного тифа. Нарушается барьерная функция лимфоузлов и бактерии сначала поступают в грудной лимфатический проток, затем переходят в кровоток.
Фаза интоксикации связана с противодействием иммунных клеток крови, разрушением части микроорганизмов и высвобождением эндотоксина. Проявляется классическим тифозным состоянием с нарушением центральной и вегетативной нервной системы, сердечно-сосудистыми изменениями.
Фаза паренхиматозной диссеминации микроорганизмов приходится на стадию разгара болезни (2–3 недели). Тифозные сальмонеллы оседают в различных органах, особенно в лимфоузлах, селезенке, костном мозге, печени. Образуются брюшнотифозные гранулемы. Характерно появление изменений в сосудах кожи в виде экзантемы (розеолезной сыпи).
Фаза выделения бактерий тифа из организма обеспечивается способностью печени сбрасывать микроорганизмы в желчь, затем в кишечник. 25% выводится с мочой. Небольшая часть удаляется с потом, слюной пациента. У кормящих матерей — с грудным молоком.
Фаза аллергических реакций — в просвете кишечника появляется множество тифозных сальмонелл, поступивших с желчью, из трубчатых углублений между эпителиальными клетками (либеркюновые железы). Невыделившиеся бактерии повторно внедряются в бляшки и фолликулы, которые уже сенсибилизированы, поэтому встречают новое поступление выраженной аллергической реакцией с язвами и некрозом кишечной стенки.
Формирование иммунитета против тифа наступает с возрастанием выработки антител, повышением активности макрофагов. Происходит очищение язв от некротических тканей, восстановление нарушенных функций.
Общая информация
Брюшной тиф — это острое инфекционное заболевание, возбудителями которого являются палочковидные бактерии Salmonella typhi. Впервые это заболевание было подробно описано англичанином Т. Виллизием в XVII в. Еще полтора столетия назад медики не различали брюшной и сыпной тиф из-за сходства их симптомов, хотя на самом деле эти болезни вызываются разными возбудителями. Однако в 1837 г. У. Герхард определил брюшной тиф как “тифоидную лихорадку”, а уже в 1880 г. К. Эбертом были открыты возбудители брюшного тифа.
Брюшной тиф — это болезнь социальных потрясений — войн, голода, разрухи, а также банального несоблюдения правил санитарии. Как и большинство представителей рода Salmonella, тифоидные бациллы передаются орально-фекальным путем, т.е. через зараженную воду, молоко, пищу и грязные руки. Учитывая их живучесть, — а бациллы спокойно сохраняются в течение месяца в выгребных ямах или в пресной воде — опасность эпидемий брюшного тифа еще долго будет существовать на территории СНГ, и особенно в республиках Средней Азии. В мире брюшной тиф распространен повсеместно, но особенно крупные эпидемии наблюдаются в странах Азии, Африки и Южной Америки.
Тифоидные бациллы проникают в организм человека через рот, а далее внедряются в лимфоидную ткань миндалин или в лимфообразования кишечника (Пейеровы бляшки), где образуют глубокие язвы.
Инкубационный период заболевания длится до момента попадания сальмонелл в кровь и в среднем составляет 10-14 дней, для маленьких детей этот период составляет всего 3-4 дня. Как только бактерии и эндотоксины, которые они вырабатывают, попадают в кровь, они разносятся по всему организму. Температура повышается до 39-40°С, развивается лихорадка, язык покрывается характерным белым налетом, при тяжелом течении заболевания наблюдается рвота, понос, происходит помутнение сознания, человек бредит. К концу первой недели увеличиваются селезенка и печень, падает артериальное давление, учащается пульс. С 8-10 дня болезни на коже — чаще на животе и груди — появляются розовые круглые пятна (розеолы).
Больных брюшным тифом обязательно отправляют в больницу, причем лечение необходимо начать как можно скорее, поскольку на третьей неделе от начала заболевания могут развиться тяжелые осложнения: прободение брюшнотифозных язв, кишечные кровотечения.
Обязательным является наблюдение за всеми, кто контактировал с больным тифом.
Причем работники пищевых предприятий отстраняются на время от работы и подвергаются обязательному контролю в течение нескольких лет. Люди, уже переболевшие тифом, получают стойкий иммунитет к этому заболеванию, однако вполне могут остаться хроническими бактерионосителями, а значит быть потенциальными источниками инфекции.
В последние годы появились сообщения об устойчивости возбудителей брюшного тифа к некоторым антибиотикам, а значит вакцинация приобретает особое значение. Общая обязательная вакцинация от брюшного тифа вводится только в период эпидемий.
В остальных случаях прививаются только определенные группы людей. Вакцинация рекомендуется людям, проживающим на территориях с высоким уровнем заболеваний тифом и путешествующим в развитые страны. Кроме того, тифоидная иммунизация проводится людям, имеющим семейные контакты с переносчиками тифа, и тем, кто работает с возбудителями тифа в научных лабораториях.
Этиология и эпидемиология
Возбудители брюшного тифа относятся к роду сальмонелл, семейству кишечных бактерий и имеют форму палочек. Спор и капсул не образуют, подвижны, имеют жгутик. Растут на питательных средах, содержащих желчь. Содержат эндотоксин, который освобождается при разрушении бактериальной клетки. Возбудитель имеет антигенную структуру и содержит О-антиген, в состав которого входит Vi-антиген и Н-антиген. Различия в антигенной структуре бактерий брюшного тифа положены в основу подразделения их на серологические группы и типы. В связи с этим выделяют возбудителей паратифа А и В, которые не имеют Vi-антигена, однако не различающихся по морфологическим свойствам.
Во внешней среде брюшнотифозные бактерии относительно устойчивы. В воде и почве они могут сохраняться от нескольких дней до нескольких месяцев. Бактерии хорошо переносят низкие температуры, но при нагревании быстро погибают. Дезинфицирующие средства (гипохлорит, хлорамин, лизол) в обычных концентрациях убивают возбудителя в течение нескольких минут. Паратифозные бактерии А и В имеют несколько большую устойчивость во внешней среде. Пути передачи и характер эпидемии такие же, как при брюшном тифе.
Брюшной тиф относится к кишечным антропонозам. Источником инфекции является только больной человек или бактерионоситель. Из организма больного человека возбудители брюшного тифа выделяются во внешнюю среду с испражнениями и мочой. Массивное выделение возбудителя из организма больного начинается с 7-го дня заболевания, достигает максимума в разгар болезни и уменьшается в период выздоровления. Бактериовыделение может продолжаться до 3 месяцев (острое бактериовыделение), но иногда и пожизненно (хроническое бактериовыделение). Хронические бактериовыделители являются основными источниками брюшнотифозной инфекции. Для брюшного тифа характерен фекально-оральный механизм заражения, реализация которого осуществляется водным, пищевым и контактно-бытовыми путями.
Так же как и при брюшном тифе, единственным источником возбудителей при паратифе А являются больные люди и бактериовыделители, а при паратифе В им могут быть и животные.
Водный путь передачи брюшнотифозной инфекции играет существенную роль в возникновении эпидемий брюшного тифа. Водные эпидемии развиваются бурно, но обычно завершаются после прекращения пользования зараженным водоисточником. Единичные заболевания в настоящее время нередко обусловлены употреблением воды из открытых водоемов и технической воды, используемой на различных промышленных предприятиях.
Опасны эпидемические вспышки, связанные с употреблением пищевых продуктов, в которых брюшнотифозные бактерии могут длительно сохраняться и размножаться. Для пищевых эпидемий характерны быстрое нарастание числа заболевших и стремительное распространение инфекции среди лиц, употреблявших инфицированные продукты. В заражении пищевых продуктов важную роль могут играть мухи.
В ряде случаев заражение может происходить также контактно-бытовым путем через предметы, которыми пользовался больной человек. Для брюшного тифа характерно сезонное повышение заболеваемости в летнеосенний период.
Симптомы тифа
Каждая из разновидностей тифа проявляется особыми признаками.
Брюшной
Симптомы брюшного тифа проявляются остро или подостро. Врачи выделяют несколько периодов заболевания. В начальном, который может длиться от 4 до 7 дней, у больного по нарастающей развивается интоксикация. Болит голова, повышается температура тела, ухудшается аппетит, развивается брадикардия. Беспокоят постоянные и схваткообразные боли в животе, метеоризм, понос. Язык утолщен, на нем есть серо-белый налет. Конечности немеют, холодеют.
В период разгара, который длится 9-10 дней, температура продолжает держаться на высоком уровне. На животе и на боковых поверхностях груди появляется мелкая сыпь. Если надавить на поверхность кожи, пораженную сыпью, она исчезает, но потом снова появляется через несколько секунд. У больных проявляется выраженная заторможенность.
Отмечается брадикардия, глухость тонов сердца, пониженное давление. На языке виден коричневатый налет, по краям видны отпечатки зубов. Отмечаются проблемы с дыханием – оно становится жестким и хриплым. В процессе развития болезни, печень и селезенка увеличиваются. Появляется склонность к запорам, живот вздут. У больного может отмечаться тифозный статус, то есть нарушения сознания, сильная заторможенность, галлюцинации, бред. Еще одно тяжелое проявление этого заболевания — инфекционно-токсический шок.
Симптомы брюшного тифа у взрослых в период разрешения болезни являются следующими: температура тела падает резко или наблюдается ускоренный лизис. Снижается выраженность признаков интоксикации — нормализуется аппетит и сон, улучшается общее самочувствие.
У небольшой части больных – от 3 до 10% — во время реконвалесценции может произойти рецидив болезни. Рецидив предвещают некоторые признаки: ухудшенный аппетит, отсутствие нормализации размеров печени и селезенки, субфебрилитет, слабость. Симптомы у рецидива такие же, как у основного заболевания. Но его длительность меньше.
Сыпной
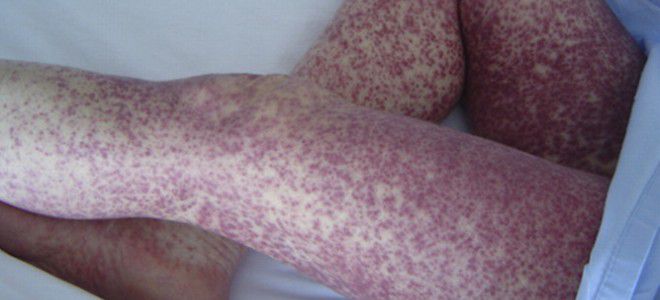
Сыпной тиф начинается с того, что у больного повышается температура тела, развиваются признаки общей интоксикации – озноб, лихорадка, боли в спине, головные боли. Через несколько дней появляются пятна на коже в виде розовой сыпи. Пятна покрывают тело в верхней части туловища, подмышках, однако на ладонях, лице и подошвах ног их нет. Больной пребывает в заторможенном состоянии, иногда впадает в состояние комы. Он дезориентируется в пространстве и времени. Температура держится на отметке около 40 градусов постоянно, а через две недели резко снижается. Немного понижаться температура в этот период может в утреннее время.
Через некоторое время сыпь становится темнее, приобретает макуло-папулезный вид. Если течение болезни тяжелое, может появиться петехиальная и геморрагическая сыпь. Возможно развитие спленомегалии. При очень тяжелой форме болезни наблюдается гипотония. Возможен сосудистый коллапс, признаки энцефалита, почечная недостаточность, пневмония – все эти признаки являются неблагоприятными с точки зрения прогноза.
Болезнь Брилла-Цинссера — это рецидив сыпного тифа, который проходит в более легкой форме. Это состояние может развиваться на фоне снижения защитных сил через много лет после того, как человек переболел в первый раз.
Возвратный
Симптомы возвратного тифа проявляется по-другому. Он начинается внезапно. Непродолжительный озноб сменяет жар и головная боль. Появляется боль в мышцах и суставах, повышается температура, учащается пульс, кожные покровы становятся сухими. Затрагивается нервная система, часто развивается делирий.
На коже появляются высыпания, в некоторых случаях развивается желтуха, увеличивается печень и селезенка. В период лихорадки может поражаться сердце, развиваться пневмония и бронхит. Такое состояние может продолжаться 2-6 дней. Дальше температура снижается, состояние больного улучшается. Но через 4-8 дней снова начинается следующий приступ, и симптомы повторяются. Очень редко болезнь проходит без повторных приступов.
При вшином возвратном тифе происходит 1-2 повторных приступа, при клещевом – четыре или больше приступов.
Патанатомия брюшного тифа
Рис. 6 и 7. «Мозговидное набухание» пейеровых бляшек и групповых фолликулов, обусловленное гранулематозной пролиферацией макрофагов и моноцитов. Участки поражения имеют бороздчатый вид.
Рис. 8. На второй неделе заболевания развивается некроз лимфоидных образований, в некоторых случаях затрагивающий всю толщу кишки.
Рис. 9 и 10. На третей неделе заболевания некротизированные элементы отторгаются и образуются язвы. Края таких язв напоминают кратеры, края которых нависают над участками дефектов. Язвы заполнены детритом и экссудатом, из-за чего из называют «грязными язвами»
Рис. 11. Стадия очищения язв («чистые язвы»). Дефекты неглубокие, края низкие, некротические массы отсутствуют. На дне язв в период заживления образуется слой грануляционной ткани, а с краев язвы нарастает регенерирующий эпителий.
Рис. 12. От проникновения в брюшную полость содержимого кишечника удерживает тонкий слой серозной оболочки. В этот период существует опасность прободения (перфорации) кишечника с последующим возникновением кровотечения и развитием перитонита.
Антибиотики или вакцины?
Поиски эффективного лекарства от тифа затянулись до 1947 г., когда был открыт антибиотик хлорамфеникол. Уже в 1951 г. была опубликована его химическая структура и способы синтеза, что сделало его первым синтетическим антибиотиком в мире массового производства. Хлорамфеникол — препарат широкого спектра действия — хорошо работал и против брюшного тифа, снизив смертность среди заболевших почти в шесть раз. К сожалению, оказалось, что он имел побочные эффекты, гораздо более тяжелые, чем те, что встречаются в современных аннотациях (Emmeluth, 2004).
Но что хуже всего, стало сбываться предсказание Райта: у возбудителя тифа очень быстро начала формироваться устойчивость к антибиотикам (Hogwood, 2007). В 1948 г. хлорамфеникол был впервые использован для лечения брюшного тифа, а уже через четверть века устойчивость к нему была выявлена во время вспышек болезни в Мексике, Индии, Вьетнаме, Таиланде, Корее и Перу (Multidrug-resistant typhoid…, 1996).
В наши дни 27 млн человек ежегодно заболевают брюшным тифом, причем около 200 тыс. умирают (речь идет почти исключительно о развивающихся странах) (Crump et al., 2004). Из-за легкой доступности безрецептурных антибиотиков все эти миллионы больных активно их используют. Число больных, помноженное на бесконтрольное самолечение, — вот причина возникновения резистентности бактерий к лекарственным средствам. Сегодня, спустя 70 лет от начала эры антибиотиковой терапии, мы вынуждены использовать новые препараты: фторхинолоны второго поколения и цефалоспорины третьего поколения.
Но лечение тифа даже самыми «свежими» антибиотиками часто оказывается неэффективным. Например, у пациентов с желчнокаменной болезнью сальмонеллы участвуют в формировании на желчном пузыре биопленки, хорошо защищенного разновидового микробного сообщества, члены которого приобретают невосприимчивость к разным видам лечения. И в этом случае победить болезнь практически невозможно. В составе биопленок патоген может «спать» несколько лет, прежде чем человек снова заболеет, как, например, это происходит в случае с туберкулезом. Развитие подобных свойств у сальмонелл ничем хорошим человечеству не светит.
При этом действенность новых препаратов постоянно снижается. Так, цефиксим, цефалоспорин третьего поколения, рекомендованный ВОЗ, не только более дорогой, но и относительно менее эффективный по сравнению с более «старыми» антибиотиками (Basnyat, 2007).
На сегодня единственным реальным средством уберечься от тифа является вакцинирование. С того времени, когда вакцинацию производили бактерией, убитой подогретым фенолом, наука не стояла на месте. Например, фенол заменили на ацетон.
Цельноклеточную вакцину на основе убитой ацетоном бациллы создали почти одновременно в Англии и Германии. Она оказалась лучше, потому что при этом не разрушался полисахарид Vi, с помощью которого бактерии тифа инкапсулируются в неблагоприятных условиях, обеспечивая себе выживание в организме пациента. Артур Феликс и его коллеги из Института Листера в Лондоне доказали наличие серологического ответа против этого полисахарида при брюшном тифе (Felix et al., 1935).
В 1960 г. эта вакцина успешно прошла масштабные клинические испытания в Югославии, СССР, Польше и Гайане. Она и до сих пор кое-где используется, но в большинстве стран от нее отказались из-за побочных эффектов, так как почти у каждого третьего вакцинированного она вызывала симптомы, присущие этому заболеванию.
Из-за побочных эффектов и низкой эффективности «убитых» вакцин, а также растущей устойчивости к антибиотикам возникла необходимость в более надежных средствах защиты. Ученые направили усилия на создание вакцины, основанной на живых бактериях, которая вызывала бы больший иммунный ответ. Так как дикий штамм представляет для здорового человека существенную угрозу, к 1983 г. был выведен ослабленный штамм, у которого были изменены гены, ответственные за выработку полисахарида Vi. Вакцина Ty21a стала первой живой пероральной вакциной против тифа. Она доказала свою эффективность и была лицензирована в 56 странах Азии, Африки, США и Европы (Levine et al., 1999).
Итогом тысячелетнего конфликта человеческой цивилизации с Salmonella enterica, серотип typhi стали, по сути, три вакцины. И, по мнению ВОЗ, это противостояние еще далеко от своего завершения.
Диагностика
Фото: lebzdrav.ru
Основным возбудителем заболевания является сальмонелла. Бактерия проникает в организм человека через рот. Далее микроб проходит через толстый кишечник и лимфаузлы. Именно на данном этапе происходит размножение бактерий и попадание их в кровеносную систему. В связи с этим развивается интоксикационный синдром.
Диагностика брюшного тифа. Внешние признаки
Очень важны при выявлении брюшного тифа внешние показатели. На начальном этапе (длительности заболевания 3-5 дней) температура тела больного будет достигать высочайших показателей. Лицо при этом припухлое, кожа сухая, синеватая, в области грудной клетки могут появиться прыщики в виде розеолы.
Язык больного отёчен и сух, у основания покрыт сине-серой плёнкой, по краям могут обнаруживаться отпечатки зубов. Живот при этом вздут, наблюдается урчание, боли. Анализ на брюшной тиф в первые 2 дня показывает нормальное количество лейкоцитов. На последней стадии заболевания обнаруживается лимфоцитоз, лейкопения, значительное повышение СОЭ и нейтропения.
Диагностирование с помощью лабораторных исследований
Самым достоверным методом в обнаружении болезни является определение количества выделения гемокультуры сальмонеллы. Ранняя диагностика позволяет получить положительные результаты в течение всего периода лихорадочного состояния больного.
Бак-анализ на брюшной тиф следует проводить ежедневно в течение 3-х дней. Осуществлять обследование в 1-ый день рекомендуется до приёма противомикробных препаратов. Кровь на брюшной тиф берётся у больного в количестве 5-10 мл на 100 мл желчесодержащей среды. С целью диагностики анализы проводятся до тех пор, пока температурные показатели больного не придут в норму. Исследованию также подвержены гной, мокрота, экссудатная жидкость, испражнения. Их, как правило, берут на анализ на 2-ой или 3-ей неделе от начала болезни. Исследования могут повторяться при необходимости каждые 5-7 дней.
Стоит сказать, что бактериальная палочка, вызвавшая заболевание, может обнаружиться в моче и кале не только у больного брюшным тифом, но и у бактерионосителей во время любых лихорадочных состояний.
Серологическое обследование на брюшной тиф также имеет большое значение при диагностировании. Исследования осуществляются на 7-10 день от начала заболевания. Серодиагностика брюшного тифа направлена на выявление накопления титра О-антител.
Так, положительный ответ с антигеном типа Vi говорит о продолжительном носительстве возбудителя. Плюсовая реакция на брюшной тиф с Н-антигеном свидетельствует о том, что больной переносил недуг ранее, или ему проводилась вакцинации. В последнее время всё чаще заболевание диагностируют с помощью ИФА.
Обследование на брюшной тиф проводится при помощи взятия на анализ кала и желчи. В данном случае диагностика направлена на выявление тифопаратифозного носительства.
Помните: ставить диагноз должен только доктор, поскольку многие признаки брюшного типа соответствуют симптомам других заболеваний. Самостоятельное диагностирование (и тем более лечение) может привести к необратимым последствиям.
Специфическая профилактика брюшного типа заключается в обязательном вакцинировании, обогащённом Vi-антигеном. Прививание осуществляется взрослым и детям до 7 лет. Обязательная и сортированная вакцинация против брюшного тифа проводится детям до 15 лет и взрослым.
Что касается неспецифической профилактики, то в данном случае следует провести общесанитарные мероприятия, направленные на борьбу с мухами (частыми разносчиками бактерий), улучшение качества водоснабжения и санитарной очистки населённых пунктов и т. д.
Профилактика брюшного тифа
К мерам, направленным на предотвращение брюшного тифа, относятся:
- индивидуальная профилактика;
- дезинфекция (при заражении брюшным тифом);
- экстренные меры при эпидемии брюшного тифа.
Индивидуальная профилактика
гигиенупитанияМерами индивидуальной профилактики являются:
- контроль качества потребляемых продуктов и питьевой воды;
- соблюдение стандартов личной гигиены;
- организация действенной борьбы с мухами.
Контроль качества потребляемых продуктов и питьевой водымолокоМерами профилактики против алиментарного и водного заражения брюшным тифом являются:
- для питья применяется только кипяченая или бутилированная вода;
- все продукты (особенно скоропортящиеся) следует хранить в закрывающейся таре;
- контакт между сырыми продуктами и готовой пищей нужно ограничивать;
- не следует приобретать продукты в местах стихийной торговли (несанкционированные рынки, торговые палатки у обочин дорог);
- молоко следует кипятить, а творог, приготовленный из сырого молока, подвергать термической обработке;
- фрукты и овощи, употребляемые в сыром виде, нужно ошпаривать кипятком.
Соблюдение стандартов личной гигиеныОрганизация действенной борьбы с мухами
Мерами борьбы с мухами являются:
- правильное хранение (в закрывающихся емкостях) и регулярный сбор пищевых отходов;
- обработка мусорных ведер дезинфицирующими средствами;
- при наличии на участках возле дома выгребных ям – обеспечение должного содержания в соответствии с санитарными нормами;
- установление специальных ловушек в местах большого скопления мух;
- предотвращение проникновения насекомых в помещение (установка на двери и окна защитных сеток);
- поддержка чистоты на кухне.
Дезинфекция при заражении брюшном тифе
Текущая дезинфекцияМерами текущей дезинфекции являются:
Предметы личного пользования (посуда, постельное белье, полотенца). Пациенту предоставляется отдельная посуда, полотенца и белье. Грязное белье и полотенца складируются в отдельную закрытую тару и стираются отдельно. Эффективным методом дезинфекции текстильных изделий является кипячение в растворе из соды и мыла (на 10 литров воды берется 100 грамм мыла и 30 грамм кальцинированной соды). Кипятить нужно минимум 2 часа. Посуду после использования кипятят в течение 15 минут, добавляя в воду любое моющее средство.
Борьба с мухами. Систематически проводится дезинсекция (уничтожение мух химическими препаратами)
Особое внимание уделяется местам, где мухи откладывают потомство (туалетам, мусоросборникам). На окна в помещениях, где проживает носитель бактерий, устанавливаются защитные сетки
Также рекомендуется использование липких лент, отравленных приманок и других средств борьбы с мухами.
Выделения больного. Если пациент проживает в условиях, где отсутствует канализация, продукты его жизнедеятельности (кал, моча) засыпают порошком хлорной извести и только через час сливают в выгребную яму. Предметы, используемые для туалета (горшки, ведра), после каждого раза применения погружают в раствор хлорамина или хлорной извести на 30 минут, после чего подвергают кипячению.
Стены, пол и другие поверхности. В комнате, где находится пациент, каждый день делают влажную уборку, используя горячую воду, в которую добавлено хозяйственное мыло (натертое на терке) или любой хозяйственный порошок. В туалете после посещения обрабатывают унитаз, пол и стены на высоте 2 метров раствором хлорамина или лизолом.
Заключительная дезинфекция
Экстренные меры при эпидемии брюшного тифа
К противоэпидемическим мероприятиям относятся:
повышенное внимание к лицам, которые могут быть больны брюшным тифом;
учет и регистрация всех случаев заражения с предоставлением информации в соответствующие органы;
обследование зон, в которых были выявлены случаи заболевания (выявление источника инфекции, путей передачи, условий, способствующих заражению);
проверка лиц, с которыми контактировал больной (членов семьи, коллег по работе, одноклассников или одногруппников);
своевременная госпитализация больных;
выписка пациентов в соответствии с существующими правилами (не ранее, чем через 3 недели, после трехкратного исследования мочи и кала);
наблюдение выписавшихся пациентов (на протяжении 3 месяцев они должны сдавать анализ на брюшной тиф);
проведение санитарно-просветительной работы с населением.
Как лечить брюшной тиф?
Больного брюшным тифом госпитализируют в инфекционное отделение. В больнице придется провести больше месяца. Во время лечения необходимо соблюдать строгий постельный режим. Это поможет избежать разрыва кишечника и внутренних кровотечений
Очень важно не поднимать тяжелые предметы и не напрягаться даже во время посещения туалета
Лечение брюшного тифа идет сразу в нескольких направлениях.
Борьба с интоксикацией и обезвоживанием
Нужно больше пить чтобы «вымыть» токсин из организма, или как говорят врачи «провести дезинтоксикацию». Количество выпитой жидкости должно быть не меньше 2,5-3 л в сутки. Если этого будет недостаточно, то назначают энтеросорбенты. Эти препараты адсорбируют (вбирают) токсины и газы в кишечнике. С этой целью принимают Энтеродез, Полифепан, Белый уголь, Смекту.
При среднетяжелом состоянии необходимо очистить не только кишечник, но и кровь. Для этого внутривенно вводят глюкозо-солевые растворы, чтобы токсины быстрее выводились почками. Используют препараты: Лактасол, Квартасол, Ацесоль, 5% раствор глюкозы. Их назначают до 1,5литра в течение суток.Если, несмотря на все усилия, интоксикация усиливается, то назначают Преднизолон в таблетках на 5 дней. Хорошо помогает бороться с интоксикацией кислородная терапия. Кислород вводят с помощью катетеров в нос или используют специальную кислородную барокамеру.
Если лекарства не помогают, а состояние продолжает ухудшаться на протяжении трех дней, то делают переливание крови.
Борьба с инфекцией
Для того чтобы уничтожить сальмонеллы брюшного тифа применяют антибиотики. Назначают Левомицетин или Ампициллин в виде таблеток или внутримышечно 4 раза в сутки на протяжении месяца.
При тяжелых формах применяют комбинацию антибиотиков Ампициллина и Гентамицина. Или препараты нового поколения Азитромицин, Ципрофлоксацин.
Если антибиотики не действуют или плохо переносятся, то назначают противомикробные препараты других групп: Бисептол, Бактрим, Септрим, Котримоксазол. Их принимают по 2 таблетки 2 раза в день. Курс 3-4 недели.
Питание
При брюшном тифе необходимо щадящее питание – диета №4. Еда не должна задерживаться в кишечнике, раздражать его, вызывать обильное отделение желчи. Врачи рекомендуют блюда, приготовленные на пару, протертые через сито или измельченные на блендере. Пища должна быть теплой 20-50 С, запивать ее нужно большим количеством воды.
| Разрешенные продукты | Запрещенные продукты |
| Вчерашний хлеб | Свежая сдоба |
| Ацидофильное молоко, трехдневный кефир, свежий творог | Алкоголь |
| Яйца по 1 в день, сваренные всмятку или в виде омлета | Перловая, пшенная, ячневая крупа |
| Говядина, телятина, рыба вареные, тушеные или приготовленные на пару | Жирные и жареные блюда |
| Мясное суфле, паровые котлеты, домашний паштет | Свинина, баранина, мясо утки, гуся |
| Овощи в виде пюре и пудингов | Кофе с молоком, газированные напитки |
| Фрукты и ягоды в виде киселей и муссов | Консервированные и копченые блюда |
| Мелко порубленная молодая зелень | Свежие овощи и фрукты |
| Сахар, варенье | Горчица, хрен, кетчуп, острые специи |
| Протертые каши: гречневая, овсяная | Мороженое и кондитерские изделия с кремом |
| Супы на нежирном бульоне с крупами и фрикадельками | Соленья и маринады |
| Оливковое, подсолнечное, сливочное масло | |
| Чай, какао с небольшим добавлением молока, компоты, разведенные наполовину водой соки из свежих фруктов |
Принимать пищу нужно 5-6 раз в сутки, небольшими порциями. Нельзя передать или подолгу испытывать чувство голода.
После выписки из больницы (6-7 неделя болезни) меню можно постепенно расширить. Не стоит сразу налегать на запрещенные копченные и жирные блюда. На протяжении 7-10 дней пробуйте небольшие порции новых продуктов.
Улучшение общего состояния
Во врмя болезни костный мозг производит недостаточно лейкоцитов, которые обеспечивают иммунитет. Чтобы усилить их выработку и ускорить процесс заживления язв в кишечнике, назначают препараты Метилурацил и Пентоксил. Их принимают в таблетках после еды.
Улучшить работу мелких капилляров, привести в норму обмен веществ и кровообращение помогает ангиопротектор Аскорутин.
Настойка женьшеня, лимонника китайского или элеутерококка улучшает общее состояние, придает сил и повышает тонус нервной системы. Натуральные растительные препараты применяют вместе с комплексом витаминов: А, В, С, Е.