Торакалгия позвоночника что это такое
Содержание:
Причины
Торакальный синдром может возникать по различным причинам, но главной является поражение позвоночника. Провоцирует появление заболевания:
- остеохондроз;
- сколиоз;
- остеопороз;
- кифоз;
- лордоз;
- артроз спондилогенной природы;
- опоясывающий лишай;
- мышечно-тонический синдром;
- межпозвоночная грыжа;
- травмы позвоночника;
- сильные и резкие нагрузки на позвоночник;
- опухоли;
- болезнь Шайермана-Мау, когда при усиленном росте организма деформируются нижнегрудные позвонки, мышечные спазмы. В итоге мышцы начинают сдавливать межреберные нервы. Нерв отекает, появляется его надрыв и сдавливание.
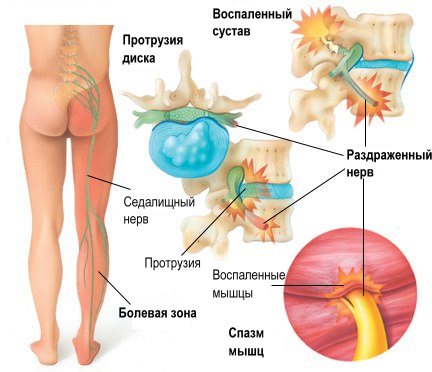
Торакалгия вертеброгенного генеза развивается из-за дегенеративно-дистрофических процессов в позвоночнике. Из-за смещения позвонков повреждаются или защемляются нервные корешки. Они могут воспаляться из-за пережимания их спазмированными мышечными тканями или из-за инфекционного поражения.
При любой форме недуга нерв в спинном мозге отекает, становится больше в объеме. Это приводит к нарушению обменных процессов и кровообращения в пораженном участке. Возникает боль, нарушается проводимость нервного импульса и работа органов, импульсы в которые проходят через поврежденный нерв.
Симптомы
Торакалгия довольно узнаваемое состояние. Для нее характерны:
- боль, имеющая пронизывающий характер, может быть постоянной либо приступообразной. Боль может быть локализована с одной стороны, а может быть опоясывающей и охватывать всю грудную клетку;
- боль, сопровождающаяся онемением, жжением, покалыванием по ходу нерва;
- боль, усиливающаяся во время движения, при кашле или глубоких вдохах;
- ощущение кола между лопатками;
- нарушение чувствительности кожи над пораженным нервом;
- ощущение мурашек в пораженной области;
- локализацию боли можно определить при прощупывании, чаще всего она располагается по ходу нерва;
- возможна имитация болей сердца, почек или других внутренних органах.
Читать также…. Подушка Фрейка: модификации, когда и как носить, стоимость в магазинах Москвы
Для хронической формы болезни характерны эти же симптомы. Только выраженность боли менее сильная и вполне терпима для пациента. Обычно обостряется болезнь на 1-3 месяца, а потом утихает на неизвестный период.
Признаки и клинические проявления
Приступ торакалгии во многих случаях имеет те же клинические проявления, что и боли, связанные заболеваниями сердца, поэтому важно знать признаки и симптомы патологии, а также основы оказания неотложной помощи. Основным симптомом торакалгии, осложненной остеохондрозом грудного отдела позвоночника, является интенсивная боль
Она может быть жгучей, колющей, режущей, кинжаловидной. Течение болевого приступа – всегда острое. Болезненные ощущения усиливаются при попытке изменить положение тела, вдохе, респираторных проявлениях (кашле и чихании), надавливании на определенные участки вдоль спины. Локализация болей – преимущественно в левой части грудной клетки, но нередко болевой синдром иррадиирует в область ключицы, лопаток, пояснично-крестцовую зону.

Приступ торакалгии
В стандартных случаях торакалгия при грудном остеохондрозе имеет следующие симптомы:
- нарушение дыхательной функции (болезненность во время вдоха);
- подергивание мышц;
- покраснение кожи лица;
- повышенное потоотделение;
- покалывание по центру грудины со смещением в левую часть грудной клетки;
- снижение или отсутствие чувствительности в месте повреждения нервных окончаний.

Боль во время вдоха
Появление подобных симптомов требует срочного проведения электрокардиограммы – измерения электрических полей, образующихся во время сердечных сокращений (ЭКГ). Это необходимо для исключения патологий сердца, так как во многих случаях симптоматика у торакалгии и стенокардии очень похожа. Чтобы больному и его родственникам было легче самостоятельно сориентироваться в дальнейших действиях, ниже приведена таблица с основами дифференциальной диагностики при появлении болезненных ощущений в области грудины.
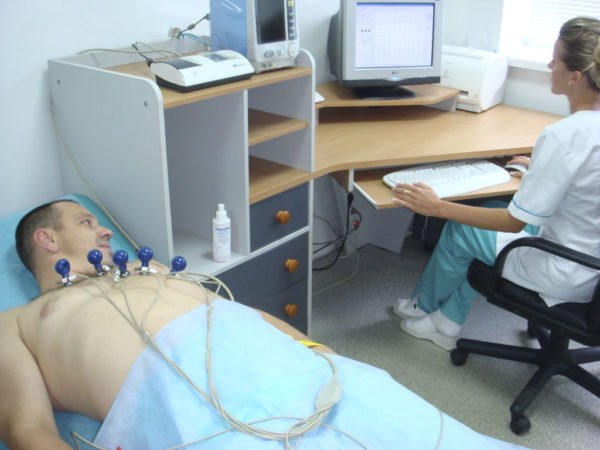
ЭКГ
Таблица. Дифференциальная диагностика торакалгии с заболеваниями сердца и желудка.
| Клинический симптом | При торакалгии | При заболеваниях сердца | При патологиях желудка |
|---|---|---|---|
| Длительность болевого приступа | Боль сохраняется в течение длительного периода времени и не проходит после изменения положения тела. При отсутствии терапии продолжительность болевого приступа может составлять до 48 часов и больше. | От 2 до 15 минут (по истечении этого времени появляются другие симптомы сердечной недостаточности). | Приступообразная боль, возникающая или усиливающаяся после приема пищи (в течение 1 часа). |
| Связь с приемом нитроглицерина | Не проходит после применение нитроглицерина. | Проходит в течение 5-10 минут после сублингвального применения нитроглицерина. | В редких случаях возможно снижение интенсивности болевого синдрома после применения нитроглицерина, но в большинстве случаев препарат неэффективен. |
| Усиление боли при прощупывании грудной клетки | Боль усиливается. | Интенсивность болезненных ощущений не меняется. | Изменений в ощущениях не происходит. |
| Нарушение сердечного ритма | Возможно в редких случаях. | Выраженная тахикардия или брадикардия. | Практически не меняется. |
| Снижение или повышение артериального давления | Обычно не происходит. | Выраженная гипертензия или гипотензия. | Связь с артериальным и венозным давлением обычно отсутствует. |

Межреберная невралгия
Отличие заболеваний сердца от вертеброгенной торакаалгии
Вертеброгенная торакалгия (торакалгия, вызванная болезнями спины, в частности — остеохондрозом) своими проявлениям схожа с болезнями сердца не столько по симптоматике, сколько из-за предрассудков и боязни возникновения сердечного приступа и летального исхода.
Не стоит недооценивать боль в груди, но необходимо здраво ее классифицировать и дифференцировать. Для наглядности отличия признаков торакалгии при заболеваниях спины и сердечных заболеваний представлены в виде таблицы:
| Признаки и проявления | Торакалгия при остеохондрозе | Боль в грудной клетке при сердечных заболеваниях |
|---|---|---|
| Специфика боли | Давящая боль, жжение, паника, страх смерти | ноющая и тягучая |
| Продолжительность болевых приступов | Достаточно скоротечна, длиться несколько минут | Может длиться как минутами, так и часами, и даже сутками |
| Интенсивность болевых ощущений при движении и изменении положения позвоночника | Остается прежней | Меняется. Особенно боль усиливается при резких движениях |
| Физические нагрузки | Сердечная боль является результатом физических нагрузок | Усиливается при нагрузках на позвоночник |
| Прием анальгетиков и нитратосодержащих препаратов | Почти всегда проходит | Может утихнуть только после приема анальгетиков |
| Физиотерапия, мануальная терапия | Не оказывает практически никакого воздействия | Вызывает видимые улучшения |
Причины торакалгии
Потенциально опасные для жизни заболевания и состояния:
- инфаркт миокарда или приступ стенокардии, когда боль обусловлена нарушением кровообращения в коронарных артериях;
- расслоение аорты, чреватое массивным внутренним кровотечением;
- тромбоэмболия легочной артерии с попаданием тромба в одну из артерий, снабжающих кровью лёгкие;
- спонтанный пневмоторакс, при котором воздух попадает в пространство между легочной тканью и грудной стенкой;
- перфорация внутренних органов с попаданием воздуха в брюшную полость через отверстие или разрыв в стенке.
Другие заболевания сердца и внутренних органов:
- острый перикардит — воспаление оболочки сердца;
- пороки сердца, например, пролапс митрального клапана;
- пневмония, при которой болезненные ощущения обусловлены раздражением плевры;
- заболевания пищевода, когда боль похожа на приступ стенокардии;
- остеохондрит с воспалением хрящевой ткани в месте крепления ребер к грудине;
- опоясывающий лишай, который сопровождается герпетическим поражением нервных волокон.
Заболевания опорно-двигательного аппарата:
- грудной остеохондроз, при котором изменения в межпозвонковых дисках провоцируют компрессию нервов;
- межпозвонковые грыжи в грудном отделе, которые могут сдавить нервы или сосуды;
- воспалительные болезни позвоночника, например, анкилозирующий спондилоартрит;
- повреждения суставов, в том числе локализующиеся в межпозвонковых дисках, фасеточных суставах, местах крепления ребер к позвонкам;
- перенесённые травмы мышц груди и спины;
- переломы позвонков и травмы ребер — трещины, переломы.
Медикаменты
Медикаментозное лечение используется при остром течение синдрома и позволяет купировать воспалительный процесс, снять сильные боли. При терапии торакалгии используются препараты, входящие в группы:
- Миорелаксантов. Чаще всего используются такие препараты, «Сирдалуд», «Мидокалм».
- Противовоспалительных средств («Аэртал», «Мелоксикам», «Диклофенак»).
- Хондропротекторов («Хондролон», «Хондрогард»).
- Нейропротекторов («Мекссидол», витамины группы В).
Важно отметить, что лечение только медикаментами не позволит полностью решить проблему. Для восстановления функции позвоночника и обеспечения декомпрессии нервных окончаний сначала необходимо купировать болевой синдром, а затем заняться ЛФК и массажем
Торакалгия что это Причины и лечение торакалгии
Сильные боли в грудной клетке сегодня являются одной из наиболее частых причин, заставляющих людей обращаться за медицинской помощью. Они могут быть связаны с сердечно-сосудистой патологией или с проблемами позвоночника. Торакалгия — что это такое? Что является ее причиной и как обезопасить себя от этих болей, узнаем подробнее.
Типы болей в грудной клетке
Синдром торакалгии, проявляющийся сильными, иногда нестерпимыми болями в грудной клетке, тесно связан с поражением периферических нервов. Причиной этого может стать сдавление их мышцами и связками, окружающими их.
Надо отметить, что это может происходить не только в организме зрелого человека, но и наблюдаться у подростков в период активного роста, а также у беременных женщин, когда в связи с ростом плода усиливается нагрузка на позвоночник.
Как правило, по типу заболевания различаются:
- торакалгия вертеброгенная, то есть связанная с патологией позвоночника;
- невертеброгенная торакалгия — в этом случае боль в груди может быть связана с различными заболеваниями внутренних органов: сердца (чаще всего коронарными патологиями), желудочно-кишечного тракта (гастродуоденальный рефлюкс), заболеваниями дыхательной системы, скелетно-мышечными нарушениями;
- психогенная торакалгия — чаще всего она представляет собой органные неврозы и панические атаки.
Боль в области грудной клетки может стать следствием множества причин. Особенность такого синдрома, как торакалгия, – что это заболевание может стать результатом совершенно разных патологических процессов. Наиболее часто его причинами становятся:
- остеохондроз;
- грыжи и протрузии межпозвоночных дисков грудного отдела позвоночника;
- спазм мышц;
- травмы позвоночника;
- подъем тяжестей, физические перегрузки;
- инфекционные и неинфекционные заболевания нервной системы;
- аллергии, вирусные заболевания;
- остеопороз;
- стресс, сниженный иммунитет.
Симптоматика этого заболевания не отличается большим разнообразием. Как правило, она сводится к следующим симптомам:
- постоянные или приступообразные боли в грудной клетке, ощущения жжения в межреберных промежутках;
- боли могут сосредотачиваться в одной половине туловища либо носить опоясывающий характер;
- болезненные участки хорошо прощупываются (мышечно-тоническая торакалгия), обычно они расположены по ходу пораженного нерва, кроме того, часто наблюдается онемение кожи в области его иннервации;
- усиление болевых ощущений при резких движениях, кашле, чихании, глубоких вдохах;
- хруст позвонков при движении;
- состояние больного ухудшается после воздействия холода или долгого пребывания в статическом положении.
Так как торакалгия слева своими симптомами очень схожа с болями, характерными при патологии сердца, то необходима тщательная диагностика, ведь ошибочный диагноз приедет к неэффективному лечению.
Отличия болей при ИБС (ишемической болезни сердца) и вертеброгенной торакалгии
|
Признаки |
ИБС |
Торакалгия вертеброгенная |
|
Характер боли |
Боль за грудиной сжимающая, жгучая, часто сопровождается страхом смерти |
Боли ноющего, колющего, сжимающего, жгучего характера |
|
Продолжительность болей |
Кратковременная, длительность приступа ограничивается минутами |
Может быть как кратковременной, затухающей в течение нескольких минут, так и длительной, неослабевающей на протяжении суток |
|
Влияние на боль изменения положения |
Не влияет |
Движения, особенно резкие, провоцируют или усиливают болевой приступ |
|
Реакция на физические нагрузки |
Боль становится реакцией на физическую нагрузку, в покое часто проходит |
После прекращения физической нагрузки боль ослабевает или совсем прекращается |
|
Реакция на прием анальгетиков и нитратов |
Нитраты легко снимают боли |
Уменьшается после приема анальгетиков, прием нитратов не оказывает никакого влияния |
|
Реакция на физиотерапевтическое воздействие и мануальную терапию |
Наблюдается небольшое, нестабильное улучшение |
Наблюдается значительное улучшение уже после нескольких сеансов |
Хроническая форма
Как правило, если не начать своевременное лечение или провести его не в полном объеме, то происходит хронизация процесса. Необходимо помнить, если установлено такое заболевание, как торакалгия, что это может грозить появлением межпозвоночной грыжи и в дальнейшем привести к инвалидности.
Да, для хронической формы характерен более слабый болевой синдром, и часто ее просто «терпят».
Однако, даже если боль не беспокоит в течение продолжительного времени, то, вернувшись, она станет еще интенсивнее, что означает — ее причина не побеждена, а продолжает разрушать организм.
Подходы к лечению
Терапия при симптомах цервикалгии направлена на устранение основного заболевания и облегчение состояния пациента. С этой целью используют медикаментозные и немедикаментозные методы.
Применение лекарств
При цервикалгии применяют следующие группы лекарственных препаратов:
- нестероидные противовоспалительные средства (Кеторолак, Нимесулид и др.) в виде таблеток, мазей или гелей. НПВС устраняют болевые ощущения и снижают выраженность воспалительного процесса. При низкой эффективности врач может назначить глюкокортикостероиды — Дексаметазон и т.д.;
- при хроническом болевом синдроме используют антидепрессанты (Флуоксетин, Амитриптилин). Они устраняют боль и повышают уровень качества жизни пациента;
- миорелаксанты: Тизанидин, Баклофен, Толперизон и др. Устраняют повышенный тонус и спазм мышц в шейном и грудном отделе. Благодаря этому уменьшаются болевые ощущения;
- препараты, улучшающие кровообращение (Актовегин, Церебролизин);
- ноотропы: Фенотропил, Пирацетам и их аналоги. Улучшают состояние нервной ткани, в том числе спинномозговых корешков;
- хондропротекторы — Артра, Хондроитин сульфат и др. Тормозят дегенеративные процессы в межпозвоночных дисках и препятствуют прогрессированию остеохондроза.
Все лекарственные средства назначаются только лечащим врачом. Препараты имеют показания и противопоказания, которые следует учитывать перед подбором лечения. В противном случае оно может быть неэффективно и способно привести к побочным эффектам.
Немедикаментозные методы
При стабилизации состояния больного и отсутствия острых признаков заболевания терапию дополняют медикаментозными подходами: физиолечением, массажем и лечебной физкультурой. Применяют следующие физиотерапевтические процедуры: магнитотерапию, УВЧ, диадинамотерапию, лекарственный электрофорез, фонофорез и рефлексотерапию. Физиолечение проводится курсами по 7-10 сеансов.
Лечебный массаж и ЛФК позволяют нормализовать тонус мышц в области шеи, укрепить мышечный корсет и предупредить обострения болезни. Указанные методы используются под наблюдением врача. После того, как больной освоит технику выполнения лечебных упражнений, они могут выполняться в домашних условиях.
Всем больным с вертеброгенной цервикалгией показано использование ортопедической подушки и матраса для правильного распределения нагрузки на позвоночник во время сна. В острый период патологии применяется шейный воротник, фиксирующий шею в физиологическом положении. При остром болевом синдроме проводят уколы справа и слева от позвоночника с анестетиками: Новокаином или Лидокаином. Инъекции позволяют устранить боль на долгое время.
Хирургические вмешательства
Операции при цервикалгии проводят при следующих состояниях:
- аневризмы и расслоения позвоночной артерии;
- прогрессирование патологии на фоне неэффективной консервативной терапии;
- сдавление нервных корешков;
- поражение спинного мозга.
В зависимости от состояния пациента могут быть выполнены различные оперативные вмешательства: ламинэктомия, дискэктомия, декомпрессия позвоночного канала и фораминотомия. Ламинэктомия характеризуется удалением части позвонка, которая сдавливает нервные корешки. При этом может удаляться и часть межпозвонкового диска. При дискэктомии проводят полное удаление диска, после чего соседние позвонки плотно фиксируют друг с другом. Эта операция выполняется редко, так как приводит к инвалидности.
При выборе декомпрессии позвоночного канала устраняют образования, вызывающие его сдавление: опухоли, остеофиты и др. Фораминэктомия характеризуется удалением остеофитов, приводящих к повреждению нервных корешков или кровеносных сосудов. После операции больной нуждается в комплексной реабилитации для профилактики негативных последствий и инвалидности.
Отличия болей при ИБС (ишемической болезни сердца) и вертеброгенной торакалгии
Клинические проявления рассматриваемого недуга сходны с симптомами, характерными для нарушений в работе сердечно-сосудистой системы. Торакалгия вертеброгенного генеза по своим клиническим проявлениям похожа на коронарную недостаточность, инфаркт миокарда, тромбоэмболию лёгочной артерии, стенокардию.
Точно установить диагноз можно только при помощи электрокардиограммы. Но есть несколько принципиальных отличий, которые помогут распознать опасную патологию и вовремя обратится за помощью (табл.1).
Таблица 1
Отличие клинических признаков межрёберной невралгии и ИБС
| Особенности | Нарушение работы сердца | Вертебральный синдром |
| Характер боли | Жжение, ощущение сжатия за грудиной. | Ноющая, жгучая, сжимающая, стреляющая, колющая. |
| Продолжительность приступа | Кратковременный, длительностью не более пяти минут. | Длительный, продолжительность до нескольких суток, но не менее часа. |
| Смена положения | При перемене положения тела или принятии расслабленной позы, интенсивность ощущений снижается. | Самочувствие ухудшается при смене позы, вдохе, выдохе, кашле. |
| Физическая нагрузка | Нагрузка усиливает болезненность, а с её прекращением наступает облегчение. | Снижение напряжения не убирает дискомфорт, но может его несколько притупить. |
| Сопутствующие симптомы | Паническая атака, страх смерти, тревожность. | Потливость, онемение конечностей, покалывание, покраснение кожи. |
| Снятие болезненности | Приём нитратов, в том числе нитроглицерина, снимает приступ. | Снижается после введения (приёма) анальгетика. |
| Отзыв на физиотерапевтические методы | Кратковременное, незначительное облегчение. | Заметное, стабильное улучшение, после нескольких процедур. |
Так как самостоятельная диагностика часто приводит к неверной установке источника болезненности в спине и грудине, важно при малейших подозрения на проблемы с сердцем обратиться за медицинской помощью. Запишись на прием ко врачу:
Запишись на прием ко врачу:
Симптомы и диагностика
Клиническая картина данного недуга не характеризуется большим разнообразием симптомов. Состояние является узнаваемым и выражается в следующих проявлениях:
Патология имеет выраженную симптоматику
- Интенсивная пронизывающая боль в груди постоянного либо приступообразного характера.
- Болезненные ощущения могут быть как опоясывающие, охватывающие всю грудную клетку, так и односторонние, локализованные только с одной стороны туловища.
- Чувство жжения, онемения, покалывания в промежутках между ребрами.
- Усиление болезненности во время движений, кашля, глубоких вдохах.
- Нарушение чувствительности кожного покрова над пораженным нервом.
- Ощущение мурашек в проблемной области.
- Болезненные зонные хорошо прощупываются, обычно они расположены по ходу нервов.
- Ухудшение состояния больного после воздействия холода либо после длительного пребывания в одном положении.
- Возможна имитирующая боль сердца, почек либо других внутренних органов.
При возникновении подобной симптоматики следует сразу посетить врача. Если же оставить без внимания такие проявления, то заболевание приобретет хронических характер, которому характерно возникновение длительных периодов обострения (1-3 месяца).
После обращения к специалисту пациент проходит тщательное обследование для определения характера болезни, причин его развития и особенностей протекания.
Сначала врач выясняет жалобы пациента и обстоятельства появления боли. Далее проводит осмотр, во время которого пальпирует живот, слушает сердечные и дыхательные тоны, проверяет подвижность суставов, определяет местоположение болезненных точек.
После этого для подтверждения диагноза назначаются дополнительные методы исследования:
Пациент проходит тщательное обследование
- рентгенография — позволяет определить наличие травм и патологических изменений;
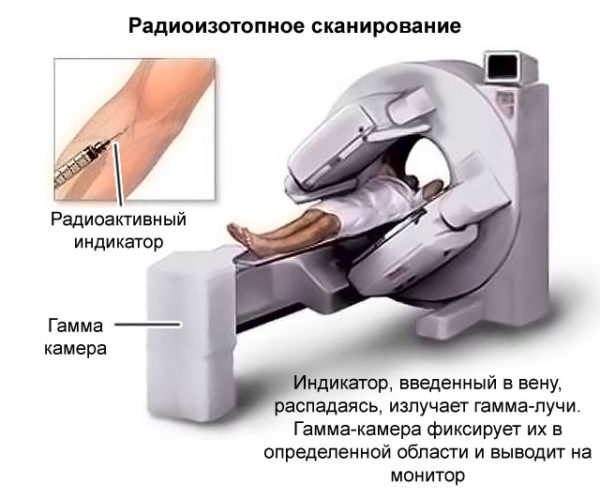
- КТ — помогает определить наличие изменений в костной ткани и внутренних органах;
- МРТ — выявляет патологии мягких тканей (мышечной, нервной, сосудистой);
- ЭНМГ (электронейромиография) — позволяет установить патологические изменения в мышцах и нервах;
- денситометрия — указывает на возможное наличие остеопороза в костной ткани;
- общий анализ мочи и крови — выявляют воспалительные процессы в организме.
Используя результаты диагностирования, специалист подбирает эффективную терапевтическую схему индивидуально для каждого пациента.
Виды торакалгии
По характеру боли, её локализации, интенсивности медики определяют тип недуга. Торакалгия симптомы которой явно выражены, разделяют на:
- хроническую;
- психогенную;
- костно-мышечную;
- вертебральную (вертеброгенную);
- локализующуюся слева, справа;
- возникшую на фоне беременности.
Заболевание торакалгия обусловливает ряд симптомов, их способ лечения обеспечиваеться в соответствии с типом и тяжестью протекания.
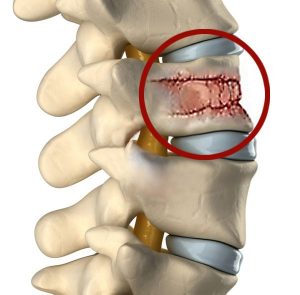
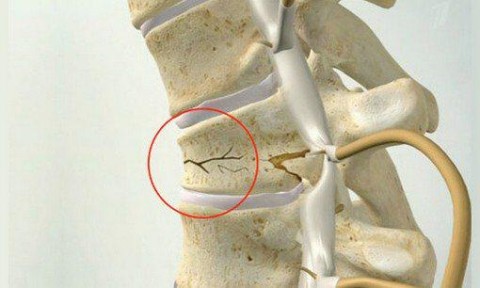
Вертеброгенная торакалгия — дисфункция нервных окончаний грудной клетки вследствие их защемления, раздражения, воспаления. Причина такого состояния чаще всего заключается в деформации позвоночника (остеохондроз).
Костно-мышечная торакалгия развивается после травм, ревматических процессов, метаболических расстройств, перегрузок мышц и костно-мышечного каркаса. Выражается недомогание образованием болезненных точек в мышцах спины, костно-хрящевых структурах.
Болезненные ощущения могут локализоваться с одной из сторон. В таком случае диагноз обозначают как торакалгия левой стороны или правой.
Психогенный вид проявляется как реакция на эмоциональное переутомление, сопровождается депрессией, тревожностью.
У женщин на фоне беременности часто проявляются заболевания, вызванные повышенной нагрузкой на скелет и мышечный каркас. В этом положении пациентки ощущают дискомфорт, боль разной локализации и характера. Если не принимать необходимые меры профилактики, развивается дорсопатия, требующая медикаментозной терапии.
Хроническая торакалгия становится следствием несвоевременного, неправильного лечения. Интенсивность ощущений несколько снижается по сравнению с острой формой, но тяжесть повреждения органов существенно увеличивается. В периоды обострения приступ гораздо интенсивнее, чем в начале недуга.
Разновидности синдромов при торакалгии

Несмотря на различие типов недуга, им характерны сходные нарушения:
- Поражение нижнегрудного отдела.
- Дисфункции верхнегрудного отдела.
- Проблемы лопаточно-рёберной зоны.
- Дефект передней стенки грудины.
В первом случае болезненные ощущения затрагивают шею, руки, ключицу, верхнюю грудную область (цервикалгия). Если очаг воспаления в верхнегрудном отделе, пациент чувствует ноющую боль в районе лопаток и по центру груди. Ноющая, режущая болезненность, локализированная в районе лопаток, а также с левой стороны сопровождает спондилогенную торакалгию. Продолжительный приступ в области окологрудной и подмышечной линий свидетельствует о поражениях фронтальной стенки грудной клетки.
Кроме указанных нарушений, вертебральная торакалгия вызывает:
- висцеральные изменения, с нарушением иннервации отделов позвоночника;
- болевой синдром (корешковый);
- корешковый с вегетативным состоянием.
Особенности и виды протекания заболевания
Как было указано выше, развитие болезней позвоночника, внутренних органов, конечностей зависит от типа, тяжести, прочих особенностей.
Часто проявляется торакалгия на фоне остеохондроза грудного отдела позвоночника, что приводит к существенным поражениям костно-мышечного каркаса, суставов, дисков.
Вертеброгенная торакалгия наиболее распространённый вид недомогания, при котором болезненность возникает как следствие проблем с позвоночником. Синдром сопровождается болью, онемением некоторых участков кожных покровов, покалыванием, нарушением иннервации, кроме того, наблюдается затруднение дыхания, скованность движений. Приступы носят разный характер и интенсивность, а обусловлены они местом дефекта, наличием сопутствующих проблем (сколиоз, кифоз, артрит, остеопороз).
Как было обозначено, костно-мышечный дефект затрагивает костно-хрящевые структуры и мышцы. Довольно часто его провоцирует мышечно-тонический синдром — напряжение мышц в течение длительного периода с образованием уплотнений в них. Характер ощущений и их интенсивность различные, но места поражения хорошо пульпируются. Недуг сопровождается онемением кожи в местах воспаления, конечностях, связанных с проблемной зоной опорно-двигательного аппарата.
Левосторонняя, правосторонняя деформации развиваются, как следствие не только деформаций хребта, но и органов, иннервирующих с ним. Развитие недуга, болезненность зависят от дефекта и стадии дегенерация органа.
Невертеброгенная скелетно-мышечная торакалгия, возникшая на фоне эмоционального перенапряжения, физической усталости, характеризуется умеренной болью (колющей, сжимающей) в районе сосков. Приступ начинается после нагрузки. У пациента, помимо болезненности, начинается тахикардия, появляется чувство недостатка воздуха, возникает тревога.
Симптомы заболевания
Синдром торакалгия имеет различные симптомы, что обусловлено причиной, видом, степенью повреждения. Среди основных выделяют:
- приступообразная, продолжительная, опоясывающая, локализированная боль;
- болезненность иррадиирующая в район шеи, нижней челюсти;
- ощущения усиливаются при чихании, кашле, глубоком вдохе;
- жжение в районе рёбер;
- онемение кожи;
- поражённые участки прощупываются;
- переохлаждение, длительное нахождение в одной позе усугубляют недуг.
Основные признаки заболевания
Независимо от характера, болезнь сопровождается такими признаками:
- затруднённое дыхание, которое сопровождается дискомфортом и болезненностью;
- покалывание в грудном отделе;
- нарушение чувствительности в конечностях;
- подёргивание мышц;
- слышен хруст позвонков;
- усиленное потоотделение;
- общая слабость;
- головная боль;
- нарушение сна;
- зябкость;
- тремор (ритмичные колебательные движения частей тела );
- повышение температуры тела.
Как лечится торакалгия вертеброгенного характера
Перед началом лечения необходимо обязательно показаться невропатологу или терапевту для выявления точной причины возникновения данного болевого синдрома.
В остром периоде больному необходим покой (до 2 недель) и прием куром некоторых препаратов. При лечении болезни назначают такие препараты:
- Обезболивающие — уколы или таблетки нестероидных противовоспалительных препаратов (бруфен, мовалис), ненаркотических анальгетиков (лирика, катадолон).
- Миорелаксанты — для нейтрализации спазма мышц (сирдалуд, мидокалм).
- Мочегонные — против отека стволов нервов (лазикс).
- Новокаиновые блокады в область позвоночника, при нестерпимой боли — блокады с глюкокортикостероидами (дипроспан, гидрокортизон).
- Седативные препараты (фенозипам, реланиум).
- Витамины группы В — для активизации проводимости нервов и восстановления мышц (мильгамма, нейромультивит).
- Активизаторы кровотока (трентал, актовегин).
- Местные обезболивающие — мази, кремы с нестероидными компонентами (диклак, фастум-гель).
По мере улучшения состояния назначаются лечебная физкультура, гимнастика для позвоночника, массаж, УВЧ, парафинотерапия, лечение микротоками, магнитотерапи, электрофорез.
1 Сущность патологии
По статистике, каждый второй случай обращения в скорую помощь связан с болью в груди (торакалгией). Возникать вертебральная торакалгия может как у детей (из-за быстрого скачка в росте), так и у взрослых на фоне ряда заболеваний. Развитие болезни определяется особенностями анатомического строения грудного отдела позвоночного столба, являющегося самым длинным отделом позвоночника и малоподвижным участком спины. Состоит он из 12 позвонков, образующих С-образную форму грудного отдела.
Каждый позвонок включает цилиндрическое тело (это самый прочный элемент позвонка, принимающий на себя всю опорную нагрузку), полукольцевую дужку, расположенную позади тела, и отростки, отходящие от дужки. С участием тела и дужки происходит формирование отверстия позвонка. Позвонковые отверстия располагаются строго друг под другом, формируя канал позвоночника, внутри которого размещены спинной мозг, нервные корешки и сосуды. Плотное соединение между собой позвонков и целостность канала позвоночника обеспечиваются связками:
- желтой продольной связкой, объединяющей дужки позвонков;
- задней продольной связкой, соединяющей тела позвонков сзади.
От дужки каждого позвонка отходят отростки (7 штук): остистые и поперечные, служащие местом прикрепления мышц и связок, и суставные (фасеточные) верхние и нижние, располагающиеся во фронтальной плоскости и участвующие в формировании фасеточного сустава.
Между двумя соседними позвонками формируются 2 фасеточных сустава, расположенных по бокам от дужки. Эти суставы отвечают за подвижность позвонков. На телах грудных позвонков по бокам, ближе к дужке, расположены ямки, к которым прикрепляются ребра. Спереди ребра (первые 10 пар) прикрепляются к грудине, 2 нижние пары ребер крепятся только к боковым ямкам грудных позвонков, что обеспечивает большую подвижность нижней части грудного отдела. Соединение позвонков, ребер и грудины являются основой грудной клетки.

На протяжении всего позвоночника, между соседними позвонками располагаются межпозвонковые диски, образованные соединительной тканью. Эти диски снижают и амортизируют нагрузки, которые испытывают позвонки во время физических нагрузок. Кроме того, диски межпозвонковые обеспечивают соединение тел позвонков между собой. Межпозвонковые диски грудного отдела имеют меньшую высоту, чем диски других отделов. Этот факт, наличие грудины и ребер значительно снижают подвижность грудного отдела позвоночника.