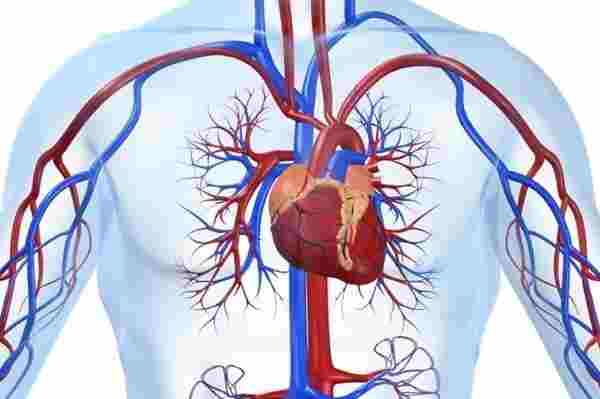
Что такое аорта
Содержание:
Диагностика аневризм в аорте грудного отдела
 Предполагая у больного аневризму, врач назначает комплекс исследований для установления точного диагноза. Наиболее информативными будут инструментальные способы обследования пациента.
Предполагая у больного аневризму, врач назначает комплекс исследований для установления точного диагноза. Наиболее информативными будут инструментальные способы обследования пациента.
- Выполнение рентгеновского снимка – один из самых простых и доступных методов диагностик. На изображении обследуемой артерии хорошо виден контур и размер пораженного участка. При наличии аневризмы тень сосуда будет расширена, очертания средостения изменены. Может наблюдаться еще давление на близкие органы, поэтому их тоже дополнительно осматривают при помощи рентгена.
- УЗИ грудной клетки проводят как обычным способом, так и при помощи датчика, введенного в пищевод. Метод позволяет хорошо рассмотреть структурные нарушения сосудистых стенок, определить место расположения аневризмы и ее диаметр.
- УЗИ, соединенное с доплеровским исследованием, дает представление о ширине просвета аорты, степени поражения ее стенок, оценить гемодинамику в сосуде.
- Ультразвуковое исследование внутри сосуда – это инвазивная процедура диагностирования с введением специального датчика прямо в артерию. Он выдает информацию о разных слоях сосудистой стенки, выявляет наличие тромбов, атеросклеротических бляшек, расслоение или разрыв структур аорты.
- Компьютерное томографическое исследование отображает в деталях все составляющие стенок сосуда, имеющиеся дефекты, размеры и локализацию выпячивания. Можно также увидеть тромбы на стенках, зафиксировать отложение кальциевых солей.
- Применение аортаграфии с введением контрастного элемента внутрь артерии. На рентгене видны просвет сосуда, аневризма, ее расслоение, повреждение стенок аорты.
- КТА или компьютерная томографическая ангиография использует метод контрастного изучения при помощи рентгеновских лучей и введенного в кровеносное русло специального вещества. При этом отчетливо визуализируется магистральный сосуд, возможно выявление участков стеноза и выбухания, расслаивающихся стенок, ложных образований.
- МРТ или магнитно-резонансная томография – это диагностический способ, для которого характерно использование свойств электромагнитных волн. Устанавливает размеры аневризмы, ее расположение и вид, разграничивает стенку сосуда и кровоток.
Коарктация аорты – диагностика
Поскольку патология является врожденной, у медиков с начала восьмидесятых годов прошлого века стал возникать вопрос как развивается коарктация аорты у плода и как ее диагностировать.
Первые результаты диагностики были получены в 1984 году. На сроке 12 – 15 недель с использованием трансвагинального доступа вероятность диагностирования сужения аорты составила 21.4%, а на сроке 16 – 30 недель с использованием трансабдоминального доступа вероятность составила уже 43%.
Дальнейшие исследования в европейских странах показали, что коарктация аорты у плода (изолированной) с большой вероятностью может быть обнаружена с помощью УЗИ на 22 – 24 неделе. А вот в сочетании с пороками с вероятностью 52% может быть обнаружена с помощью эхокардиографического исследования.
Справочно. Однако по данным института А.Н.Бакулева все же точность диагностики коарктации аорты у плода не превышает 27%. То есть эти вопросы еще в стадии дальнейших исследований.
Диагностические мероприятия при наличии подозрений на коарктацию аорты будут поэтапными, т.к. симптоматика этого заболевания неспецифична.
Симптомы в зависимости от формы
Признаки отличаются только при оценке острого и хронического типа. Локализация не дает специфики.
Неотложное состояние
Сопровождается выраженной клиникой.
- Невыносимая боль в грудной клетке, чуть ниже шеи или в области между лопаток. Сопровождается давящими ощущениями, прострелами, распиранием в пораженном участке. Возникает внезапно, в один момент.
- Слабый пульс, предобморочное состояние, повышенная потливость и бледность кожных покровов, цианоз носогубного треугольника. Подобные реакции типичны и для заболеваний сердца, потому понять сразу, что произошло, невозможно. Коллапс приводит к терминальной фазе, смерти больного. Если не оказать первую помощь.
- Стремительный скачок артериального давления. На 30-50 мм ртутного столба в короткие сроки. За несколько минут. Это опасно само по себе. Есть риск инсульта или инфаркта. Затем, по мере прогрессирования нарушения гипертензия сменяется глубоким, критическим падением показателя артериального давления.
- Одышка. Выраженная.
- Тахикардия. Которая по мере приближения коллапса сменяется обратным процессом.
Это типичные признаки. Есть и более редкие симптомы расслоения аорты, которые встречаются у 2-20% пациентов.
Среди них:
- Нарушения периферического кровотока. Страдают ноги, руки. Сопровождаются болью, бедностью кожи, ощущением бегания мурашек, как будто конечности затекли.
- Почечная недостаточность. Отсутствие мочи или стремительное снижение количества диуреза, болевой синдром в области поясницы.
- Дискомфорт в животе, метеоризм, понос или запор (намного чаще) при развитии ложных болезненных позывов на опорожнение (тенезмы). Причина — в падении скорости и эффективности кровотока в пищеварительном тракте. Крайне редкое явление, но возможно и такое.
- Цереброваскулярная недостаточность. Не обязательно инсульт. Вероятна транзиторная ишемия. Сопровождается головной болью, дезориентацией в пространстве, снижением рефлексов, очаговой неврологической симптоматикой.
- Инфаркт или временные нарушения трофики миокарда. Боли в грудной клетке, увеличение ЧСС, прочие признаки.
- Часто возникают обмороки. Они могут перейти в кому, из которой пациента уже не вывести.
Хроническая форма
Клиническая картина вялая, потому как нарастает она постепенно. Продолжительность развертывания полного симптоматического комплекса — около дня-двух.
Проявления таковы:
- Боли в животе. На уровне надчревной области, чуть ниже. Может быть разлитой, без четкой локализации. Сопровождается метеоризмом, тошнотой, поносами. Запорами (нарушениями стула). Обнаруживаются тенезмы. Дискомфортные позывы к дефекации без результата.
- Боли в грудной клетке. В данном случае локализация дискомфорта зависит от расположения участка расслоения. Восходящая часть — место чуть под шеей, дуга и ниже — между лопатками и т.д. Возможны неприятные ощущения в брюшной полости. Типичный признак расслоения аорты.
- Дисфагия, нарушения процесса говорения, вплоть до полного исчезновения голоса. Обуславливаются компрессией нервов, участвующих в проведении импульсов от головного мозга.
- Стенокардические боли. Возникают резко, отличаются высокой силой, пульсируют в такт биению сердца.
- Потемнение в глазах, одышка, нарушения сознания, синкопальные состояния. Обуславливаются все той же причиной — острое ослабление кровообращения головного мозга, трофики (питания) кардиальных структур по коронарным артериям.
- Отеки. Обычно периферические. Страдают нижние конечности.
- Бледность кожных покровов. Также кончиков пальцев, ногтей, слизистых оболочек.
Вне зависимости от клинической картины, вероятность гибели всегда примерно одинакова. Роль играет расположение очага.
Максимальный риск наблюдается в первые 7 дней (60% фатальных итогов). В перспективе месяца — порядка 80%. Около 40% людей умирают еще до диагностики.
Шансов на спонтанное излечение нет. Летальный исход — единственно возможный. Требуется оперативное вмешательство.
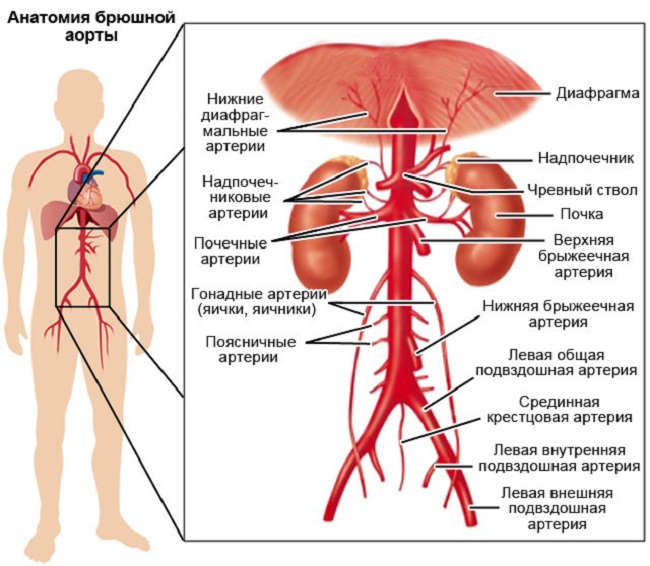
Строение и отделы
По анатомическому строению аорта незначительно отличается от других артерий эластического типа. Ее форма практически на всем протяжении линейна с постепенным уменьшением диаметра от центра к периферии.
Стенки трубки состоят из трех слоев, отличающихся по гистологическому признаку:
- Интима, расположенная на внутренней поверхности — эндотелиальный слой, из которого образуется клапан аорты. В норме он трехстворчатый, но иногда наблюдается генетическая мутация, когда он двустворчатый.
- Медиа, расположенная под интимой часть — состоит из эластичных и гладкомышечных волокон, которые могут достаточно сильно растягиваться и сокращаться, поддерживая нормальную скорость кровотока.
- Адвентиция, расположенная на внешней поверхности, состоит из волокон соединительной ткани, коллагена и эластиновых клеток, которые в совокупности создают достаточно жесткий каркас.
Через сосуд ежеминутно транспортируется до 5 литров крови. Такой объем создает постоянное давление. Его нормальными показателями считается 120-140 мм. рт. ст. (систолический показатель, то есть в момент сердечного выброса) и 70-90 мм. рт. ст. (диастолический показатель, то есть в момент наполнения левого желудочка перед очередным выбросом).
В зависимости от удаленности от сердца диаметр аорты постепенно уменьшается от 40 у корня до 18 мм в месте, где располагается бифуркация аорты на подвздошные артерии. Исключение составляет перешеек аорты, который располагается вблизи сердца на дуговой части сосуда. Он имеет меньший диаметр, чем расположенные выше и ниже участки. Топографически кровеносная магистраль делится на три части: восходящего отдела, дуги и нисходящего отдела.
Восходящий отдел
Восходящая часть аорты сердца располагается в левой части грудины на уровне третьего ребра. В месте, где ткани сердца переходят в сосуд, располагается трехстворчатый полулунный клапан. Эта система призвана предотвращать обратный заброс артериальной крови из сосудов в левый желудочек. Дистальнее клапана вплотную к ним располагаются синусы — небольшие выбухания на стенке, в которых берут начало коронарные артерии, доставляющие насыщенную кислородом кровь в миокард.
На выходе из сердца аорта образует луковицу — небольшое расширение, стенки которой более толстые, чем на расположенных дальше разделах. Она более прочная и имеет повышенную эластичность, чтобы гасить резкие колебания крови при сердечном выбросе. На уровне слияния второго ребра с костью грудины луковица сужается и переходит в дугу.
Дуга аорты
Дуга аорты является продолжением восходящего раздела и, как следует из ее названия, представляет собой изогнутый участок, отклоняющийся влево. Его конец располагается на уровне четвертого грудного позвонка, где дуга переходит в нисходящий отдел.
Иногда, при наличии генетической аномалии сосудистой системы, вместо левой обнаруживают правую дугу аорты. Ее перешеек имеет форму кольца, внутри которого могут располагаться пищевод и трахея. При правосторонней дуге аорты нет угрозы жизни больного, однако пульсация сосуда провоцирует сложности с дыханием и глотанием.
От леволежащей и праволежащей дуги аорты в области перешейка отходит три ветви, питающих верхнюю часть тела: плечеголовая, левая общая сонная и левая подключичная.
Нисходящий отдел
Нисходящий отдел имеет наибольшую протяженность в большом круге кровообращения и располагается в двух отделах:
- в грудной полости проходит торакальная аорта;
- в абдоминальной полости проходит брюшная аорта.
И торакальная, и брюшная аорты имеют линейную форму, от которой периодически отходят артерии меньшего диаметра. Начало отдела располагается на уровне четвертого грудного позвонка, а конец — на уровне четвертого поясничного.
Торакальная часть сосуда тянется до 12 грудного позвонка, где он проходит через отверстие в диафрагме и продолжается брюшным отделом аорты. По всей длине от него отходят непарные и парные ответвления, снабжающие кровью средостений, легкие, ребра, мышцы грудной клетки, плевру и т. д.
От брюшной части аорты также ответвляются артерии, которые участвуют в кровоснабжении абдоминальных органов: мышц передней брюшной стенки, печени, желудка и кишечника и т. д. Она же отвечает за кровообращение органов малого таза. Концом брюшной части аорты является бифуркация сосуда на подвздошные артерии.
Группы заболеваний
Для аорты характерен спектр заболеваний, связанных с врожденными аномалиями и пороками, а также приобретенными поражениями: атеросклерозом и аневризмой. К числу врожденных следует отнести коарктацию, укорочение или удвоение дуги в сочетании с тетрадой Фалло. Среди приобретенных заболеваний наиболее опасное – аневризма брюшной аорты или грудного ее отдела. Она непосредственно угрожает жизни в случае расслоения и разрыва, когда за короткий промежуток времени в полости тела изливаются огромные порции крови.
Все группы заболеваний сосуда чрезвычайно опасны и требуют своевременной коррекции. В случае врожденных пороков проводится их хирургическое исправление, а при выявлении расслаивающей аневризмы – протезирование. Ведь что такое аорта с морфологической точки зрения? Это эластическая трубка. Потому после устранения коагуляции крови в ответ на контакт с синтетическим материалом, удалось создать прочный протез сосуда. Его имплантируют после иссечения участков аневризм, спасая жизнь пациенту.
Патологии
Нагрузка, которой подвергается брюшная аорта и расположенный выше грудной отдел сосуда, нередко приводит к появлению серьезных патологий. Такие заболевания аорты называют приобретенными, то есть возникшими в процессе функционирования организма или влияния на него внешних факторов. К ним относится:
- атеросклероз — отложение холестерина на стенках сосуда с последующим калицинированием бляшек, в результате чего они утрачивают эластичность и хуже регулируют артериальное давление;
- аневризма — патологическое выпячивание (кармашек) на стенке, возникший вследствие повышенного давления крови на сосуд, на котором может возникнуть расслоение или разрыв;
- диссекция аорты — расщепление стенки сосуда с проникновением крови в полости, которое часто сопровождает аневризму;
- воспаления стенки сосуда вследствие интоксикации или аутоиммунного процесса.
Список врожденных аномалий более разнообразен, так как в него включены патологии анатомического и физиологического характера. К таким заболеваниям относятся:
- недостаточность клапанов, при которой кровь забрасывается обратно в желудочек, провоцируя гипертрофию сердечной мышцы и другие патологии;
- стеноз клапанов — сращение полулунных створок, из-за чего кровь не способна проникать из желудочка в кровеносную систему с нормальной скоростью;
- стеноз — ограниченное сужение сосуда, в результате которого давление крови в расположенном выше участке сохраняется слишком высоким, а в нижнем — чрезмерно низким;
- синдром Марфана — недостаточность соединительнотканного слоя стенки, при котором на сосуде возникают аневризмы, а клапаны становятся дисфункциональными;
- раздвоение дуги — патология, при которой сосуд имеет дополнительную бифуркацию в области пищевода и трахеи, последние оказываются сжатыми кольцом, что затрудняет глотание и дыхание;
- правосторонняя дуга — неправильное положение изгиба сосуда, которое иногда приводит к трудностям с дыханием и глотанием.
Чем выше располагается пораженный отдел сосуда, тем более масштабное влияние на здоровье оказывает патология. Например, пораженная атеросклерозом брюшная аорта провоцирует изменения работы отдельных органов ЖКТ, иногда малого таза и нижних конечностей, а при изменениях в грудном отделе будет страдать сердце, все расположенные ниже патологического очага органы и даже головной мозг.
Методы диагностики
При появлении признаков заболеваний проводят комплексную диагностику. Она состоит из инструментальных исследований:
- компьютерной или магнитно-резонансной томографии;
- рентгенографии брюшной или грудной полости;
- ЭхоКГ.
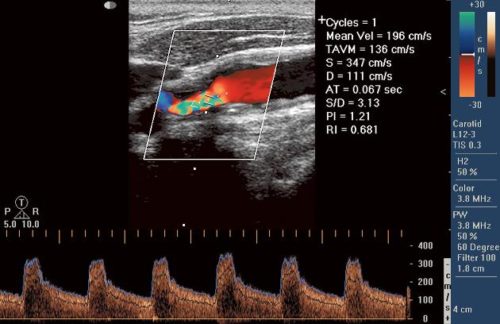
Перечисленные процедуры помогают врачу обнаружить патологические изменения, определить их масштаб и точную локализацию. Для уточнения изменений функциональности аорты брюшной полости или грудного отдела используется допплерография и УЗИ сосуда.
Лабораторные анализы крови при патологиях кровеносной системы малоинформативны. Их используют как вспомогательные инструменты для подтверждения диагноза. Например, после визуализации инородного тела, присоединенного к стенке, врач по анализам определяет, что это может быть: при повышенном холестерине ставится диагноз атеросклероз, а при повышенном уровне тромбоцитов диагностируется тромбоз.
Диагностика
Ультразвуковое продольное и поперечное В-сканирование брюшной аорты, производится в трех стандартных позициях; под диафрагмой, на уровне висцеральных ветвей и над бифуркацией. В зависимости от эхографической картины предложено выделять три степени расширения диаметра брюшной аорты (В. А. Сандриков с соавт., 1996):
I степень — расширение брюшной аорты (диффузное или локальное): под диафрагмой и на уровне висцеральных ветвей — до 3 см; над бифуркацией — до 2,5 см;
II степень — формирующаяся аневризма брюшной аорты: под диафрагмой и на уровне висцеральных ветвей — до 4 см; над бифуркацией — до 3,5 см;
III степень — аневризма брюшной аорты: под диафрагмой и на уровне висцеральных ветвей — от 4 см; над бифуркацией — от 3,5 см (в том числе аневризма малых размеров — до 5 см).
При аневризме расширение брюшной аорты визуализируется как образование округлой формы, имеющее четкий наружный контур, анэхогенную центральную часть и гипоэхогенные пристеночные наложения с неровным нечетким контуром. Скорость кровотока в области аневризмы снижена, а поток крови носит турбулентный характер.
Для ангиографической диагностики аневризм брюшной аорты чаще применяется аортография по Сельдингеру в двух проекциях. Однако у больных с окклюзией подвздошных артерий или при наличии данных о расположении верхнего уровня аневризмы показано выполнение транслюмбальной аортографии. В выявлении супраренальных аневризм целесообразна катетеризация аорты через подмышечную артерию. Основным ангиографическим признаком аневризмы является расширение просвета определенного сегмента аорты по сравнению с выше- или нижележащим ее участком. Исходя из рентгенологической картины, аневризмы диаметром до 3 — 5 см считаются малыми, до 5 — 7 см — средними, До 7 — 16 см — большими, более 16 см — гигантскими. Вместе с тем истинная величина аневризмы может не соответствовать ее размерам на аортограмме из-за наличия пристеночного тромбоза. Кроме того, в случае полного тромбирования аневризмы контрастируете я лишь центральная часть аневризматической полости, создавая иллюзию неизмененной аорты. Перед началом аневризмы аорта изгибается влево. У большинства аневризм отсутствует контрастирование поясничных артерий.
На обзорной рентгенограмме органов брюшной полости при аневризме брюшной аорты выявляются тень аневризматического мешка и кальциноз стенки. В отличие от кальциноза аорты при атеросклерозе обызвествленная стенка аневризмы визуализируется наподобие выпуклой по отношению к позвоночнику дугообразной линии. Нередко видна узурация веретенообразная аневризма брюшного отдела аорты.
При рентгеноконтрастном исследовании органов, желудочно-кишечного тракта определяется смещение желудка, двенадцатиперстной кишки в сторону от центра брюшной полости. Внутривенная урография у больных с аневризмами дает сведения об отклонениях в положении мочеточников, их компрессии извне, пиелоэктазиях.
При КТ аневризма брюшной аорты имеет вид округлого образования с ровным контуром и тонкой стенкой, нередко с очагами кальциноза. Вдоль внутренней поверхности стенки находятся пристеночные тромбы в форме полулунного или плоского образования, изменяющего правильность сечения аорты.
МРТ также информирует о структуре аневризмы, состоянии ее контуров и висцеральных ветвей брюшной аорты, наличии тромботических масс, зон расслоения.
{SOURCE}
Что делать для профилактики разрыва аорты?
Болезнь легче предупредить, чем лечить. Аневризма аорты часто протекает бессимптомно и выявляется случайно на медосмотрах или при появлении осложнений. Риск разрыва аорты индивидуален в каждом случае.
Среди причин разрыва аорты можно выделить:
- значительное повышение артериального давления;
- беременность и роды;
- психоэмоциональное перевозбуждение;
- тяжелые физические нагрузки.
Ежегодно следует проходить медицинские профилактические осмотры, независимо от состояния здоровья. Особенно важны консультация у кардиолога и инструментальные обследования для пациентов в группе риска (с артериальной гипертензией, атеросклерозом, отягощенной наследственностью).
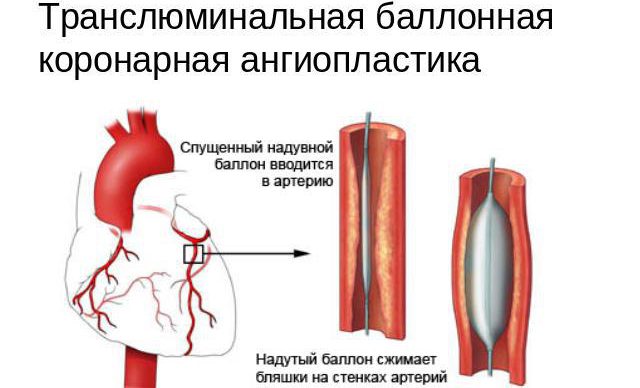
Пациенты, которым поставлен диагноз аневризмы аорты, должны пройти тщательное обследование. Врач должен точно определить тип аневризмы, ее локализацию и размеры, а затем подобрать лечение. Риск разрыва аорты зависит не только от размера аневризмы, но и от сопутствующих заболеваний и образа жизни пациента. При наличии аневризмы лучшей профилактикой разрыва аорты является хирургическое лечение. Врач может предложить более щадящие операции, такие как стентирование аорты и гибридные операции.
Для профилактики разрыва аорты следует:
- наблюдаться у кардиолога;
- периодически проходить инструментальные обследования (ЭхоКГ, МРТ, УЗИ);
- поддерживать нормальный вес;
- поддерживать артериальное давление в пределах нормы;
- устранить факторы атеросклероза (повышенный уровень холестерина, курение, малоподвижный образ жизни);
- хирургическое лечение (особенно пациентов с генетическими заболеваниями аорты);
- избегать тяжелых физических нагрузок (поднятие тяжестей, авиаперелеты, посещение бани, занятия спортом).
Диагностика
Фото: organserdce.com
Как выявить аневризму аорты, если в ряде случаев она развивается бессимптомно и обнаруживается случайно при каком-либо обследовании или при вскрытии, но не является при этом причиной смерти? Некоторые случаи имеют специфические признаки аневризмы аорты и приводят к всевозможным осложнениям, угрожающим жизни человека. Данное заболевание чаще всего наблюдается у пожилых людей. Это вызвано возрастными патологиями сосудистых стенок, наличием гипертонии или нарушением метаболизма.
Существует два вида аневризмы, отличающиеся расположением в организме человека:
- Аневризма грудной аорты – находится в грудном отделе;
- Аневризма брюшной аорты – находится в брюшной полости.
Эти аневризмы различают по форме, параметрам и имеющимся осложнениям. Признаки аневризмы аорты определяют течение болезни и методику хирургического вмешательства. Осложнение в виде внутреннего кровотечения в 2-х случаях из 5-ти приводит к смертельному исходу.
Постановка диагноза
Диагностика расслаивающей аневризмы аорты довольно трудна из-за нескольких причин:
- Признаки аневризмы аорты не отслеживаются;
- Симптоматика соответствует другим заболеваниям (например, кашель и дискомфорт в грудном отделе наблюдается при легочных заболеваниях); Патология редко встречается во врачебной практике.
При наличии признаков заболевания требуется проконсультироваться у терапевта или кардиолога. Они проведут первичный осмотр, по результатам которого назначаются обследования. После проведения исследований диагноз аневризма аорты часто подтверждается.
Как диагностировать аневризму аорты?
Диагностика расслаивающей аневризмы аорты выполняется с использованием определенных инструментальных способов исследования:
- Физикальный осмотр служит для сбора первоначальных данных (жалоб) без использования сложных способов обследования. Диагностика аневризмы аорты заключается во внешнем осмотре, перкуссии (простукивание), пальпации (прощупывание), аускультации (прослушивание стетоскопом) и измерении давления. После обнаружения характерных признаков назначается дальнейшая диагностика расслаивающей аневризмы аорты;
- Рентгенография показывает внутренние органы груди и живота. На снимке хорошо видно выпячивание дуги аорты или ее увеличение. Для выявления параметров аневризмы в сосуд вводится контрастное вещество. Из-за опасности и травматичности такая диагностика расслаивающей аневризмы аорты назначается по особым показаниям;
- Электрокардиография служит для определения активности сердечной мышцы. ЭКГ аневризмы аорты поможет отличить это заболевание от ишемической болезни сердца. При атеросклерозе, служащем причиной формирования аневризмы, страдают коронарные сосуды, что может вызвать инфаркт. Как выявить аневризму аорты? На кардиограмме можно отследить специфические признаки аневризмы аорты, соответствующие этой патологии сердечно-сосудистой системы;
- Магнитно-резонансная и компьютерная томография дают возможность определить все требуемые параметры аневризмы – ее расположение, размеры, форму и толщину стенок сосуда. Патогномоничный КТ-признак расслаивающей аневризмы аорты показывает утолщение стенки и резкое расширение просвета сосуда. На основании этих данных определяется возможное лечение;
- Ультразвуковое исследование – УЗИ аневризмы брюшной аорты является одним из распространенных методов диагностики. Оно помогает определить скорость кровотока и имеющиеся завихрения, расслаивающие стенки сосуда;
- Лабораторные анализы включают общий и биохимический анализ крови, а также мочи. Как диагностировать аневризму аорты по анализам? В них выявляются следующие признаки аневризмы аорты: Снижение или увеличение количества лейкоцитов, характерное для острой или хронической форме инфекционных болезней, которые предшествуют образованию аневризмы аорты. Также наблюдается повышение количества несегментированных нейтрофилов. Усиление свертываемости крови проявляется в виде увеличения уровня тромбоцитов, изменения факторов свертывания и указывает на вероятное формирование тромбов в полости аневризмы. Высокий уровень холестерина показывает наличие атеросклеротических бляшек в сосуде. В анализе мочи может находиться небольшое количество крови.
Перечисленные признаки аневризмы аорты не являются характерными симптомами данного заболевания и обнаруживаются не у всех пациентов.