Где находится брюшная аорта у человека фото
Содержание:
Полезные сведения из анатомии
В связи с вышесказанным выражение «разрыв аорты или образовавшейся на ней аневризмы» звучит устрашающе. Поэтому неудивительно, если читателя заинтересует вопрос, где находится аорта, что она собой представляет, а также что такое аневризма и какие факторы могут спровоцировать ее разрыв.
Кровеносная система человека берет свое начало ритмично сокращающемся полом мышечном органе, действующем по принципу насоса. Этот орган был назван сердцем и его назначением является обеспечение беспрерывной циркуляции крови, которая доставляет кислород и питательные вещества ко всем органам человека.
Крупные кровеносные сосуды, сообщающиеся с сердцем, делятся на артерии и вены. Первые отводят кровь от сердца, вторые ответственны за подачу крови в центральный орган кровеносной системы. Самой крупной человеческой артерией считается аорта, входящая в состав большого круга кровообращения, который снабжает кровью весь организм, в то время как малый ответственен лишь за кровоснабжение легочной системы.
Аорту, выходящая из левого желудочка сердца и являющаяся своеобразным его продолжением, можно сравнить со шлангом насоса. Эта крупная артерия имеет большую длину и простирается вдоль всего тела человека.
Принято различать 3 основных отдела аорты:
- восходящий (берет свое начало в левом желудочке сердца и дебютирует с расширенной части, называемой луковицей),
- дуга аорты (начинается где-то на седьмом сантиметре сосуда, имеет выгнутую форму),
- нисходящий (в районе 4 грудного позвонка дуга переходит в прямую линию).
Восходящий отдел аорты спрятан за легочным стволом – артерией, начинающей малый (легочный) круг кровообращения, и покрыт околосердечной сумкой (перикардом). Диаметр артерии в этой части порядка 2,5-3 см.
В области соединения второго реберного хряща и грудины (основная кость грудной клетки) аорта сужается до 2 см и приобретает вид дуги, поворачивая немного влево и назад. Доходя до четвертого грудного позвонка она оббразует небольшой перешеек, после чего ее расположение становится практически вертикальным.
Нисходящая часть аорты в свою очередь делится на 2 отдела:
- грудной отдел, который расположен в грудной полости в заднем средостении,
- брюшной отдел, который считается продолжением грудного и начинается на уровне 12 грудного позвонка.
Начальный отдел грудной аорты находится в передне-левом расположении от пищевода. Далее в области 8 позвонка она огибает пищевод с левой стороны и устремляется вниз вдоль задней стенки пищевода.
Началом брюшного отдела считается аортальное отверстие диафрагмы. Ныряя в это отверстие аорта тянется до 4 поясничного позвонка.
По ходу пролегания аорты от нее отходят ветви различной величины – артерии. В восходящем отделе это правая и левая венечные артерии. В области дуги аорты берут свое начало:
- плечеголовый ствол, который в свою очередь делится на правые сонную и подключичную артерии,
- левые общая сонная и подключичная артерии.
Нисходящая часть делится на грудной отдел, в котором начинаются межреберные, трахеальные и многие другие виды артерий, и брюшной. Из брюшного отдела выходят:
- чревной ствол, который спустя пару сантиметров делится на левую желудочную, общую печеночную и селезеночную артерии,
- брыжеечные кровеносные сосуды, отвечающие за кровоснабжение кишечника и поджелудочной железы,
- низкая диафрагмальная артерия, питающую диафрагму и надпочечники,
- надпочечниковая артерия,
- поясничные артерии,
- почечная артерия.
В области 4-5 поясничного позвонка брюшная часть аорты делится на 2 части (происходит ее бифуркация): правую и левую общие подвздошные артерии, продолжением которых является бедренные артерии.
Ослабление стенок крупных кровеносных сосудов, испытывающих максимальное давление крови, может произойти на любом из участков аорты или отходящих от нее артерий. Перерастяжение стенок аорты приводит к тому, что в этом месте они становятся более слабыми и склонными к разрыву. Разрыв аневризмы аорты или отходящих от нее артерий опасен в любом случае. Но прогноз в этом случае зависит от множества факторов: расположения аневризмы, ее формы и размера, степени повреждения артериальных стенок.
Диагностика
Фото: organserdce.com
Как выявить аневризму аорты, если в ряде случаев она развивается бессимптомно и обнаруживается случайно при каком-либо обследовании или при вскрытии, но не является при этом причиной смерти? Некоторые случаи имеют специфические признаки аневризмы аорты и приводят к всевозможным осложнениям, угрожающим жизни человека. Данное заболевание чаще всего наблюдается у пожилых людей. Это вызвано возрастными патологиями сосудистых стенок, наличием гипертонии или нарушением метаболизма.
Существует два вида аневризмы, отличающиеся расположением в организме человека:
- Аневризма грудной аорты – находится в грудном отделе;
- Аневризма брюшной аорты – находится в брюшной полости.
Эти аневризмы различают по форме, параметрам и имеющимся осложнениям. Признаки аневризмы аорты определяют течение болезни и методику хирургического вмешательства. Осложнение в виде внутреннего кровотечения в 2-х случаях из 5-ти приводит к смертельному исходу.
Постановка диагноза
Диагностика расслаивающей аневризмы аорты довольно трудна из-за нескольких причин:
- Признаки аневризмы аорты не отслеживаются;
- Симптоматика соответствует другим заболеваниям (например, кашель и дискомфорт в грудном отделе наблюдается при легочных заболеваниях); Патология редко встречается во врачебной практике.
При наличии признаков заболевания требуется проконсультироваться у терапевта или кардиолога. Они проведут первичный осмотр, по результатам которого назначаются обследования. После проведения исследований диагноз аневризма аорты часто подтверждается.
Как диагностировать аневризму аорты?
Диагностика расслаивающей аневризмы аорты выполняется с использованием определенных инструментальных способов исследования:
- Физикальный осмотр служит для сбора первоначальных данных (жалоб) без использования сложных способов обследования. Диагностика аневризмы аорты заключается во внешнем осмотре, перкуссии (простукивание), пальпации (прощупывание), аускультации (прослушивание стетоскопом) и измерении давления. После обнаружения характерных признаков назначается дальнейшая диагностика расслаивающей аневризмы аорты;
- Рентгенография показывает внутренние органы груди и живота. На снимке хорошо видно выпячивание дуги аорты или ее увеличение. Для выявления параметров аневризмы в сосуд вводится контрастное вещество. Из-за опасности и травматичности такая диагностика расслаивающей аневризмы аорты назначается по особым показаниям;
- Электрокардиография служит для определения активности сердечной мышцы. ЭКГ аневризмы аорты поможет отличить это заболевание от ишемической болезни сердца. При атеросклерозе, служащем причиной формирования аневризмы, страдают коронарные сосуды, что может вызвать инфаркт. Как выявить аневризму аорты? На кардиограмме можно отследить специфические признаки аневризмы аорты, соответствующие этой патологии сердечно-сосудистой системы;
- Магнитно-резонансная и компьютерная томография дают возможность определить все требуемые параметры аневризмы – ее расположение, размеры, форму и толщину стенок сосуда. Патогномоничный КТ-признак расслаивающей аневризмы аорты показывает утолщение стенки и резкое расширение просвета сосуда. На основании этих данных определяется возможное лечение;
- Ультразвуковое исследование – УЗИ аневризмы брюшной аорты является одним из распространенных методов диагностики. Оно помогает определить скорость кровотока и имеющиеся завихрения, расслаивающие стенки сосуда;
- Лабораторные анализы включают общий и биохимический анализ крови, а также мочи. Как диагностировать аневризму аорты по анализам? В них выявляются следующие признаки аневризмы аорты: Снижение или увеличение количества лейкоцитов, характерное для острой или хронической форме инфекционных болезней, которые предшествуют образованию аневризмы аорты. Также наблюдается повышение количества несегментированных нейтрофилов. Усиление свертываемости крови проявляется в виде увеличения уровня тромбоцитов, изменения факторов свертывания и указывает на вероятное формирование тромбов в полости аневризмы. Высокий уровень холестерина показывает наличие атеросклеротических бляшек в сосуде. В анализе мочи может находиться небольшое количество крови.
Перечисленные признаки аневризмы аорты не являются характерными симптомами данного заболевания и обнаруживаются не у всех пациентов.
С помощью каких методов проводится диагностика аневризмы аорты?
Аневризмы брюшной аорты чаще диагностируются случайно, в ходе профилактического осмотра или в результате исследований, проводимых по поводу других заболеваний. В некоторых случаях, их находят в результате так называемого скринингового (нацеленного на поиск этой патологии) исследования, которое позволяет выявить данную проблему до проявления ее признаков. Оно проводиться определенной категории пациентов, например, у курящих мужчин в возрасте 65-75 лет. У этой категории больных вероятность находки аневризмы будет более значительной, чем у группы пациентов того же возраста, но не имеющей этой пагубной привычки.
У пациентов имеющих жалобы на ощущение дискомфорта в области живота, вздутия, склонность к запорам аневризму брюшной аорты можно выявить при проведении глубокой пальпации живота. Грамотный и опытный сосудистый хирург всегда способен определить наличие аневризмы аорты путем пальпации живота. Дополнительную информацию может дать аускультация живота в проекции нахождения аорты. При аневризме брюшной аорты в просвете этой аневризмы создается завихрение потока крови, формирующее особый шум, который ангиохирург может выслушать с помощью фонендоскопа. Грубый состолический шум в проекции аорты и висцеральных сосудов всегда должен вызывать подозрение и необходимость дальнейшего дообследования. аневризмы очень больших размеров хорошо пальпируются, а иногда у худых пациентов и видны через кожные покровы.
Рис.5 Аневризма брюшной аорты выявляется при глубокой пальпации живота
Обычно при подозрении на аневризму, врач сразу рекомендует выполнение ультразвукового исследования, КТ-ангиографии (компьютерной томографии) или MРТ (магнитно-резонансной томографии), для выявления этой патологии и определения ее размеров, что повлияет на лечебную тактику (необходима ли срочная операция или размеры ее незначительные и пока нет угрозы развития осложнений).
Ультразвуковое исследование (УЗИ) живота является наиболее простым, высокоинформативным и безопасным методом обследования пациентов с аневризмой брюшной аорты. УЗИ брюшной полости позволяет выявить аневризму, определить состояние ее стенок, вид аневризматического расширения (веретенообразная или мешковидная), состояние кровотока по аневризматически измененному сегменту аорты, распространение на отходящие от брюшной аорты артерии. При небольших размерах аневризмы, когда отсутствуют показания к операции, с помощью ультразвука осуществляют динамическое наблюдение за размерами аневризмы.
Рис.6 УЗИ аневризмы брюшной аорты
Если решается вопрос относительно операции необходимо выполнение компьютерной томографии с контрастированием просвета аорты. КТ-ангиография дает наиболее четкую информацию об аневризме брюшной аорты, позволяет выявить ее распространенность, провести дифференциальную (сравнительную) диагностику с другой патологией органов живота, определить показания и выбрать наиболее предпочтительный метод лечения аневризмы брюшной аорты. С помощью компьютерной томографии можно произвести точное измерение ее размеров, что иногда требуется для выбора используемого во время операции протеза или, если планируется стентирование аневризмы аорты, подбор оптимального эндо-графта (стента).
КТ-ангиография брюшной полости при аневризме (видео)
Поскольку пациенты в возрасте 60-70 лет имеют другую сочетанную патологию, в частности патологию коронарных артерий, сонных артерий, артерий нижних конечностей, иногда таким пациентам выполняют ангиографическое исследование. Это необходимо для выбора оптимальной тактики лечения, выполнения первоочередной операции на коронарных артериях, сонных артериях или аневризме.
Что делать, если пульсирует живот?
Рекомендации:
- Не паникуйте и попытайтесь определить конкретную область, в которой вы ощущаете пульсирующие движения.
- Определите по своим ощущениям характер пульсации: периодическая, постоянная.
- Определите силу пульсации.
- Отметьте, зависит ли появление или исчезновение, а также усиление и ослабление пульсирующих движений от смены положения тела, приема пищи, количества съеденного или выпитого.
- Понаблюдайте, есть ли болезненность при пульсации, при наличии определите характер болевых ощущений, их интенсивность, ритмичность.
- При любых подозрениях на серьезное заболевание или при сильных болях обязательно обратитесь к специалисту.
Современные методы (ультразвуковая диагностика, компьютерная томография, рентгенологическое исследование) позволяют врачам более быстро определить причины пульсации, какими бы разнообразными они ни были.
Пульсация в животе может быть симптомом не только заболеваний или состояний, связанных с желудком и другими близлежащими органами брюшной полости. Поэтому своевременное обращение внимания на этот признак только улучшит процесс диагностики и при необходимости лечения этиологического фактора.
ozheludke.ru
Наиболее частые патологические состояния и их осложнения
Сердечно-сосудистые патологии входят в тройку основных причин смерти. В группу нарушений включены болезни аорты, в том числе и ее абдоминального отдела.
Выделяют такие заболевания брюшной аорты:
- Облитерирующий атеросклероз – наиболее частая болезнь, которая возникает вследствие нарушения метаболизма липидов. Характеризуется отложением белково-жировых комплексов во внутренней оболочке (интиме) артерии и разрастанием соединительной ткани. Из-за этого снижается эластичность сосуда, образуются бляшки, которые суживают просвет и затрудняют движение крови. Также на фоне подобной патологии могут возникать тромбоэмболические осложнения (чаще всего инфаркт мезентеральных артерий) и вазоренальная гипертензия. Для лечения применяют медикаментозную терапию (антихолестериновые препараты), диету.
- Аневризма – этот диагноз ставят, если обнаруживается локальное увеличение диаметра сосуда больше чем в 2 раза. Чаще всего возникает вследствие гипертонической болезни. При том ухудшается кровоток, могут формироваться тромбы. Характеризуется болью, пульсированием в области живота. Лечение патологии – плановое или экстренное оперативное вмешательство.
- Расслаивающая аневризма отличается разрывом интимы, из-за чего кровь затекает между слоями стенки, вызывая их дальнейшее расслоение и образование патологических полостей. Считается самой опасной формой, поскольку существует очень большая вероятность полного прорыва и смерти пациента.
- Артериовенозная аневризма – обычно появляется вследствие травмы, из-за чего образуется патологическое соединение между артерией и веной, и возникает сброс крови из аорты. Это ведет к значительной перегрузке правого желудочка. Как следствие – развивается сердечная недостаточность и венозный застой.
- Аортит – воспалительное заболевание стенки артерии вследствие бактериальной или вирусной инфекции, аутоиммунной агрессии. Это частая причина аневризм и тромбоэмболий.
- Неспецифический аортоартериит (болезнь Такаясу) – аутоиммунное воспалительное заболевание, в результате которого стенка сосуда склерозируется, ухудшается перфузия нижних конечностей. Одним из осложнений этой патологии бывает вазоренальная гипертензия. На начальных стадиях применяют консервативное лечение (глюкокортикостероиды, симптоматическую терапию), в дальнейшем может потребоваться операция.
- Синдром Лериша – болезнь, которая характеризуется окклюзией (сужением) просвета дистальных отделов брюшной аорты и ее ветвей. Это приводит к ишемии соответствующих органов. Чаще всего становится осложнением таких стенозирующих патологий, как атеросклероз или неспецифический аортоартериит. Еще причиной могут быть врожденные пороки. Классические симптомы – перемежающаяся хромота, отсутствие пульсирования периферических артерий и эректильная дисфункция.
- Инфаркт мезентеральных артерий – одно из опаснейших осложнений, которое характеризуется ишемией висцеральной брюшины и кишечника в результате закупорки сосуда тромбом. К патологии приводят сердечно-сосудистые заболевания, врожденные и приобретенные пороки, нарушения ритма. В результате возникает некроз тканей и перитонит. Летальность составляет до 60%.
Осложнения после операции
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
Осложнения в раннем послеоперационном периоде
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
В отдаленном периоде встречаются
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
Что такое аневризма брюшной аорты?
Аневризма — это расширение (подобно воздушному шару) артерии. Артерии — это сосуды, которые несут в организме кровь, богатую кислородом.
Эти сосуды имеют толстые стенки, выдерживающие нормальное артериальное давление, однако некоторые медицинские проблемы, генетические состояния и травмы могут повредить или травмировать стенки артерий. Сила кровяного давления на ослабленные или поврежденные стенки может вызвать аневризму.
Аневризма может стать большой и разорваться или расслоиться:
- Разрыв вызывает опасное кровотечение внутри тела.
- Расслоение одного или нескольких слоев артериальной стенки вызывает кровотечение внутри и вдоль слоев самой стенки.
У большинства пациентов простое наличие аневризмы аорты не вызывает явных симптомов, однако если она большая, это может стать причиной:
- боли в спине и/или пульсирующем ощущение в животе (брюшной полости) в случае брюшной аорты,
- боли в груди, боли в спине, охриплости, кашля и одышки в случае грудной аорты.
Наиболее частым симптомом разрыва аневризмы брюшной аорты является внезапная и сильная боль в животе.
Как разрыв, так и расслоение часто приводят к летальному исходу, в то время как прогноз хороший, если вы подвергаетесь операции по исправлению аневризмы до ее разрушения; когда аневризма брюшной аорты начинает разрываться и кровоточит, это становится неотложной медицинской ситуацией, и в этом случае выживает только 1 пациент из 5.
Поэтому рекомендуется проконсультироваться с врачом, если вы заметите выпуклость на вашем теле, независимо от того, болезненно оно или пульсирующее; немедленно обратитесь в отделение неотложной помощи или позвоните по телефону 102, если у вас сильная или постоянная боль в животе или спине.
Общее описание
Большинство аневризм поражают аорту, главный артериальный сосуд, который несет богатую кислородом кровь от сердца к остальной части тела. Аорта проходит через грудь и живот.
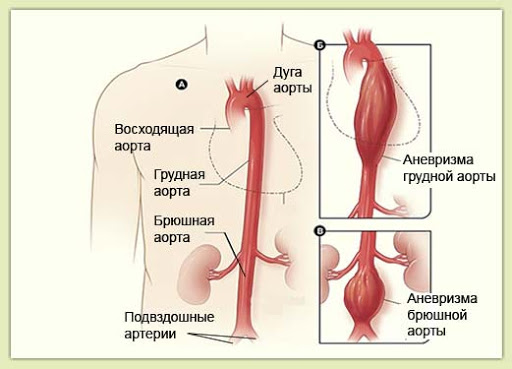
- Аневризма, поражающая грудные отделы аорты, называется аневризмой грудной аорты.
- Аневризма, поражающая абдоминальную часть аорты, называется аневризмой брюшной аорты.
Аневризмы также могут поражать другие артерии, но реже. Эта статья посвящена, в частности, аневризмам брюшной и грудной аорты, состоянию, которое затрагивает более 100 000 пациентов в России, причем каждый год диагностируется около 30 000 новых случаев; порядка 6000 случаев смертельны, летальность имеет тенденцию быть следствием разрыва или расслоения.
Ранняя диагностика и лечение могут помочь предотвратить эти два случая. К сожалению, до проявления значительных симптомов аневризма может расти и становиться большим, поэтому рутинный скрининг может быть полезен людям с высоким риском развития аневризмы.
Типы аневризмы
В аорте могут развиться два типа аневризмов:
- аневризма брюшной аорты (также называемая аневризмой абдоминальной аорты);
- и аневризма грудной аорты.
У некоторых пациентов могут развиться оба.
Аневризмы брюшной аорты
Аневризма, которая затрагивает брюшную часть аорты, называется аневризмой абдоминальной аорты (ААА), показана ниже на рисунке. Большинство аневризм аорты этого типа.
По сравнению с предыдущими годами, ААА встречается чаще, поскольку возросло использование компьютерной томографии для решения других медицинских проблем.
Если маленький, AAA редко разрывается. В любом случае, аневризма абдоминальной аорты может стать очень большой, не вызывая симптомов. Регулярный контроль и лечение могут предотвратить рост и разрыв ААА.
Аневризма грудной аорты
Когда аневризма затрагивает часть аорты, которая проходит через диафрагму (мышцу, отвечающую за дыхание), она называется аневризмой грудной аорты (АГА); на рисунке выше она показана в верхней части, рядом с сердцем.
Эти аневризмы не всегда вызывают симптомы, даже если они обширны. Лишь у половины испытуемых, пораженных АГА, развиваются некоторые симптомы. По сравнению с предыдущими годами, аневризма грудной аорты также встречается чаще, поскольку возросло использование компьютерной томографии для решения других медицинских проблем.
При наличии АГА стенки аорты ослабевают, а часть вблизи сердца расширяется. В результате клапан между сердцем и аортой плохо закрывается. Таким образом, происходит утечка, и кровь возвращается в сердце.
Менее распространенный тип АГА развивается в высоких отделах заднего тракта, вдали от сердца. Этот тип аневризмы может привести к травме грудной клетки, например, после автомобильной аварии.
Правая дуга аорты: что это, причины, варианты развития, диагностика, лечение, когда опасна?
Правая дуга аорты у плода является врожденным пороком сердца, который может возникать изолированно или сочетаться с другими, порой тяжелыми, пороками. В любом, случае, при формировании правой дуги возникают нарушения нормального развития сердца плода. Аорта является крупнейшим сосудом в организме человека, функцией которого является продвижение крови от сердца к другим артериальным стволам, вплоть до артерий и капилляров всего организма.
Филогенетически развитие аорты претерпевает сложные изменения в процессе эволюции. Так, формирование аорты как целостного сосуда, происходит только у позвоночных животных, в частности, у рыб (двухкамерное сердце), амфибий (двухкамерное сердце с неполной перегородкой), рептилий (трехкамерное сердце), птиц и млекопитающих (четырехкамерное сердце). Тем не менее, у всех позвоночных имеется аорта, в которую происходит отток артериальной крови, смешанной с венозной, или полностью артериальной крови.
В процессе индивидуального развития эмбриона (онтогенеза) формирование аорты претерпевает столь же сложные изменения, как и само сердце. Начиная с первых двух недель развития эмбриона, происходит усиленное сближение артериального ствола и венозного синуса, расположенных в шейной части эмбриона, впоследствии мигрировавших медиальнее, в сторону будущей грудной полости. Артериальный ствол дает начало не только двум желудочкам впоследствии, но и шести жаберным (артериальным) дугам (по шесть с каждой стороны), которые по мере развития, в течение 3-4-х недель, формируются следующим образом:
- первая и вторая аортальные дуги редуцированы,
- третья дуга дает начало внутренним сонным артериям, питающим головной мозг,
- четвертая дуга дает начало дуге аорты и так называемой «правой» части,
- пятая дуга редуцируется,
- шестая дуга дает начало легочному стволу и артериальному (Боталлову) протоку.
Полностью четырехкамерным, с четким разделением сердечных сосудов на аорту и легочной ствол, сердце становится к шестой неделе развития. У эмбриона сроком 6 недель имеется полностью сформированное, сокращающееся сердце с крупными сосудами.
После формирования аорты и других внутренних органов, топография сосуда выглядит следующим образом. В норме левая дуга аорты начинается от луковицы аорты в ее восходящей части, которая, в свою очередь, берет начало от левого желудочка. То есть, восходящая часть аорты переходит в дугу приблизительно на уровне второго ребра слева, а дуга огибает левый главный бронх, направляясь кзади и влево. Самая верхняя часть дуги аорты проецируется на яремную вырезку прямо над верхней частью грудины. Дуга аорты направляется книзу вплоть до четвёртого ребра, располагаясь левее позвоночника, а затем переходит в нисходящую часть аорты.
В том случае, когда дуга аорты «поворачивает» не в левую сторону, а в правую, из-за сбоя в закладке сосудов человека из жаберных дуг эмбриона, говорят о правосторонней дуге аорты. При этом дуга аорты перекидывается через правый главный бронх, а не через левый, как должно быть в норме.
Любой порок развития формируется у плода в том случае, если на женщину во время беременности оказывают влияние негативные факторы окружающей среды — табакокурение, алкоголизм, наркомания, экология и неблагоприятный радиационный фон. Однако, немаловажную роль в развитии сердца у ребенка играют генетические (наследственные) факторы, а также имеющиеся хронические заболевания у матери или перенесенный инфекционные заболевания, особенно на ранних сроках беременности (грипп, герпетическая инфекция, ветрянка, краснуха, корь, токсоплазмоз и многие другие).
Но, в любом случае, при влиянии каких-либо из этих факторов на женщину на ранних сроках беременности нарушаются нормальные, сформированные в ходе эволюции, процессы онтогенеза (индивидуального развития) сердца и аорты.
Так, в частности, особенно уязвимым для сердца плода является срок беременности приблизительно 2-6 недель, так как именно в это время происходит формирование аорты.
Роль артерии, ее ветвей, сосудов и лимфоузлов полости живота
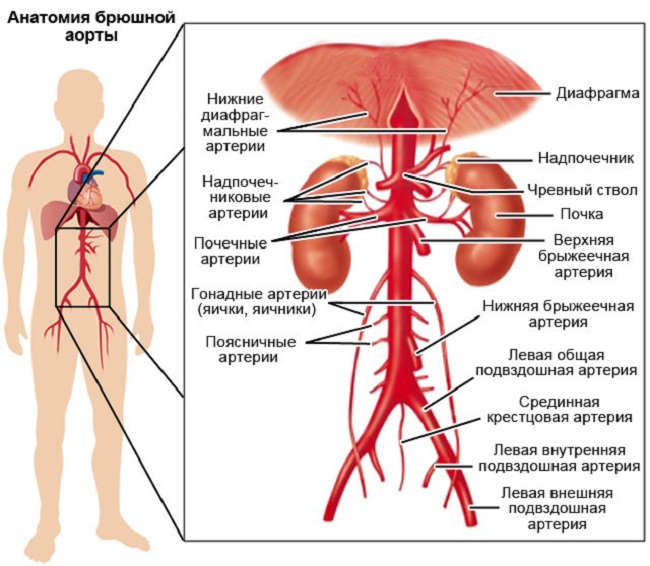
 Аорта – это крупнейший артериальный сосуд в организме человека. Она выходит из левого желудочка сердца, проходит в грудной клетке и брюшной полости, пока на уровне 4 поясничного позвоночника не разделяется на две общие подвздошные артерии. В животе от аорты отходят крупные ветви, которые кровоснабжают все анатомические структуры в этой части тела:
Аорта – это крупнейший артериальный сосуд в организме человека. Она выходит из левого желудочка сердца, проходит в грудной клетке и брюшной полости, пока на уровне 4 поясничного позвоночника не разделяется на две общие подвздошные артерии. В животе от аорты отходят крупные ветви, которые кровоснабжают все анатомические структуры в этой части тела:
- почечные артерии;
- брюшной ствол;
- верхние, средние и нижние брыжеечные артерии;
- селезеночная артерия;
- поясничные артерии;
- надпочечные артерии;
Заболевания брюшного отдела аорты (отслоение, аневризма, разрыв) считаются очень опасными, поскольку сопровождаются большими кровопотерями и нарушением функционирования ключевых органов человека. Долгое время летальность этих патологий была очень высокая, и только с появлением возможностей качественной визуализации сосудов и развитием сосудистой хирургии удалось спасать жизнь таким пациентам.
Лимфоузлы брюшной полости и забрюшинного пространства расположены в различных отделах, но наибольшая их концентрация в толщи большой брюшины около кишечника. Они играют важную физиологическую роль – являются первым барьером инфекционных процессов, которые могут возникать в брюшной полости. Здесь проходят развитие и активируются при необходимости лимфоциты и другие клетки иммунной системы.
Почему важно обязательно проводить обследование этих анатомических структур? Часто симптоматика, которая возникает при их поражении, неспецифическая и может полностью копировать клинические проявления заболеваний пищеварительной системы. Например, даже для опытных хирургов доставляет немало трудностей провести дифференциальную диагностику между аппендицитом и лимфаденитом (воспалением лимфузлов)
Второй яркий пример – отслоение аорты часто приводит к закупорке сосудов, которые кровоснабжают кишечник, что приводит к развитию его инфаркта, и острого нарушения пищеварения.