Острый аппендицит. аппендикулярный инфильтрат (стр. 1 из 5)
Содержание:
Профилактика
Развитие перитонита при остром аппендиците – не самостоятельное заболевание, а вид осложнения. Поэтому профилактики перитонита как таковой нет
Важно следовать общим правилам сохранения здоровья, а при наличии опасной симптоматики обращаться за помощью, не затягивая. При несвоевременном лечении острого аппендицита развивается перитонит, а при промедлении в случае его прогрессирования возникает угроза не только здоровью, но и жизни пациента!
Главное в профилактике заболевания – поддержание организма и иммунитета на высоком уровне
Для этого важно соблюдать распорядок дня, чередования сна и бодрствования, придерживаться основ здорового питания. В осенний и весенний периоды, когда организм нуждается в поддержке, стоит принимать курс поливитаминов
Физическое состояние тоже требует режима и регулярности. Посильные физические нагрузки, прогулки, активность, посещение фитнес-зала – всё это значительно улучшит здоровье и сохранит активность и бодрость на долгие годы.
Желчнокаменная болезнь
Шифр МКБ- 10
К 80.0 — камни желчного
пузыря с острым холециститом
К 80.1 — камни желчного
пузыря с другим холециститом
К 80.3 — камни желчного
протока с холангитом
К 80.4 — камни желчного
протока с холециститом
К 80.5 — камни желчного
протока без холангита или холецистита
К 80.8 – другие формы
холелитиаза
Желчнокаменная
болезнь (холелитиаз)
— это заболевание гепатобилиарной
системы, обусловленное нарушением
обмена холестерина и (или) билирубина
и характеризующееся образованием камней
в желчном пузыре и (или) в желчных протоках
или в общем желчном протоке.
ЖКБ может
сопровождаться клиникой хронического
холецистита в фазе обострения, затухающего
обострения (неполная ремиссия) и ремиссии,
а также острого холецистита, механической
желтухи, холангита.
Описание болезни
Абсцесс аппендикулярный – осложнение деструктивных форм острого аппендицита (выявляют примерно в 2% всех видов острого аппендицита).
Первоначально формируется аппендикулярный инфильтрат, который затем либо рассасывается под влиянием консервативной терапии, либо, несмотря на соответствующее лечение, абсцедирует.
Причины абсцесса аппендикулярного
- Абсцедирование аппендикулярного инфильтрата (ошибки в диагностике, неполноценное лечение, позднее обращение к врачу)
- В случае прогрессирования может происходить прорыв гнойника в брюшную полость с развитием перитонита, в забрюшинное пространство (с образованием забрюшинной флегмоны) или в полые органы (чаще в просвет кишки).
Симптомы абсцесса аппендикулярного
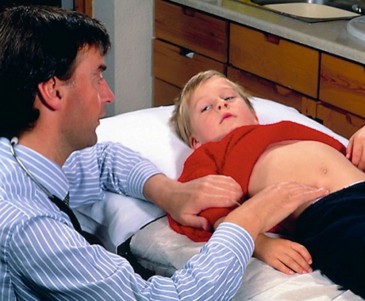
В начале заболевания отмечается более или менее выраженный типичный болевой синдром острого аппендицита. В результате поздней обращаемости или неправильной догоспитальной диагностики острого аппендицита заболевание может идти по двум путям: прогрессирования перитонита и отграничения воспалительного процесса. В последнем случае через 2-3 дня болевой синдром уменьшается, температура снижается. При пальпации в правой подвздошной области определяется инфильтрат. С 5-7-го дня вновь повышается температура, усиливаются боль в правой подвздошной области, диспепсические явления. Боль нарастает при кашле, ходьбе, тряской езде.
Диагностика абсцесса аппендикулярного
При осмотре язык влажный, обложен. Живот отстает при дыхании в правом нижнем квадранте, здесь же может определяться выбухание. При пальпации – некоторое напряжение мышц, болезненность в этой зоне (иногда очень выраженная), слабоположительные симптомы раздражения брюшины.
При глубокой пальпации определяется резко болезненный, неподвижный инфильтрат (флюктуации практически никогда не бывает).
Могут быть нерезко выраженные явления паралитической кишечной непроходимости — при обзорной рентгеноскопии органов брюшной полости можно выявить уровни жидкости и пневматоз кишечника в правой половине живота.
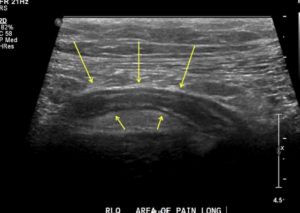
При ректальном или вагинальном исследовании-болезненность, иногда можно пальпировать нижний полюс образования. В крови – высокий лейкоцитоз со сдвигом формулы влево. При динамическом наблюдении отмечается нарастание лейкоцитоза, температура принимает гектический характер. Постепенно нарастает болевой синдром, увеличиваются инфильтрат и болезненность в правой подвздошной области. Размер гнойника и точную его локализацию устанавливают при ультразвуковом исследовании.
Причины появления диагноза
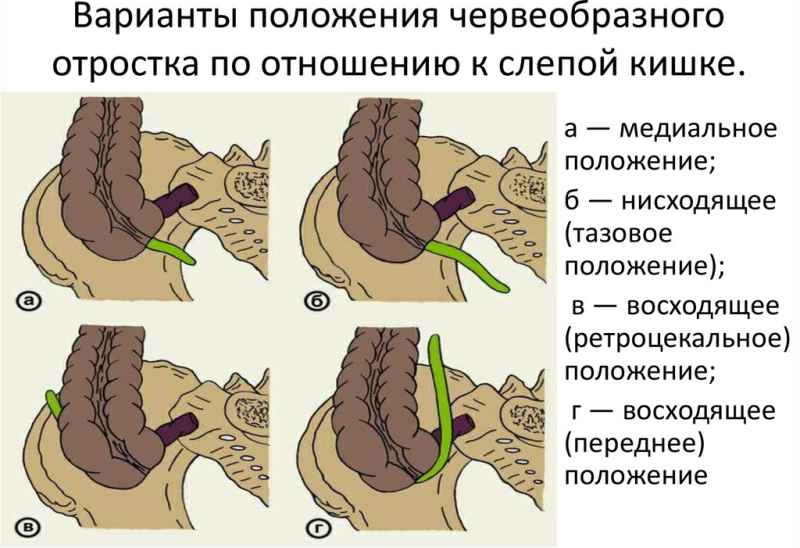
Воспалительный инфильтрат может возникнуть по причине слабого иммунитета, физиологической особенности организма (где расположен аппендикс перед или после слепой кишки), позднего диагностирования.
Подобная болезнь проявляется достаточно редко, она представляет собой тяжелое последствие после острого аппендицита. Возникает подобный диагноз всего лишь в 1 проценте случаев. Несмотря на то, что есть множество разнообразных причин, по которым развивается подобное заболевание, чаще всего аппендикулярный инфильтрат возникает в результате безалаберности самих больных и невнимательного отношения от них к своему здоровью.

В случае возникновения симптомов аппендицита необходимо немедленно обращаться в больницу
Более того, в лечебном учреждении очень важно соблюдать четко все рекомендации врачей. В том случае, когда уже возникает аппендикулярный инфильтрат, это говорит о том, что только профессиональная клиника с хорошими докторами поможет в данной ситуации
Такое состояние организма нуждается в немедленном лечении, ведь когда диагностика обнаруживает воспалительный инфильтрат, это означает фактически наличие опухоли, которая будет быстро расти и негативно влиять на организм.
Очень важно, если возникают боли после проведения операции аппендицита немедленно приступать к консервативному или операционному лечению
Клиника заболевания
Первое, что чувствует больной при воспалении отростка – это острый болевой синдром, сконцентрированный в околопупочной зоне. Возможно, что проявление симптомов может произойти позже из-за потребления противомикробных и антивирусных препаратов.
Патогенез наблюдается на 3 или 4 день, после первых признаков заболевания. Воспалённая ткань, образующая инфильтрат, формируется, охватывая определённую зону. В этот период болевой синдром снижается, температура тела держится на отметке 37,8.
Анализ крови в этот момент показывает повышенное содержание лейкоцитов.
 Лейкоциты в крови человека
Лейкоциты в крови человека
Пульс учащён. При осмотре у врача место сосредоточения инфильтрата хорошо прощупывается. При этом пациент ощущает боль при нажатии, воспалённый участок выделяется увеличенным объёмом. В дальнейшем температура тела увеличивается, достигает отметки 38 градусов и выше, болевой синдром становится интенсивнее.
Выделяется синдром и клиника недуга:
- Синдром абдоминальной боли локализуется справа, в области подвздошной ямы. Отдача болевого ощущения в другие части тела отсутствует. Хорошо определяется путём пальпации воспалённого участка.
- Синдром эндогенной интоксикации организма. Тело человека не может регулировать температуру, сердечный ритм нестабилен, возникает тахикардия. В крови увеличивается содержание лейкоцитов, что говорит о разрастающемся воспалительном процессе. Также подтверждением воспаления служит показатель скорости оседания эритроцитов. Изменение в большую сторону количественного содержания палочкоядерных нейтрофилов. Состав крови изменяется и в нём уменьшается содержание лимфоцитов.
Развитие АИ может быть двух видов:
- Абсцедированный.
- Без абсцедирования.
Абсцедирующий
Усиление воспалительного процесса приводит к значительному повышению температуры тела. Абсцедирующий процесс проявляется признаками отравления организма. Боль становиться интенсивнее. Абсцедирование характеризуется ухудшением состояния пациента, несмотря на проведение медикаментозной терапии. Потливость, озноб – и на УЗИ появляется полость неоднородной консистенции.
Без абсцедирования
Когда аппендицит проходит без абсцедирования, то наблюдается процесс, обратный воспалительному. Опухоль рассасывается на протяжении сорока дней. Это возможно, если лечение было адекватное и вовремя начато.
Внешние признаки образования инфильтрата проявляются на третьи сутки. Пациенты жалуются на постоянную боль, продолжающуюся все эти дни. Температура тела не спадает и остаётся высокой. Существует классификация АИ по плотности:
- Плотный. С правой стороны живота чётко прощупывается гладкая поверхность опухоли, можно определить её контуры. Сам живот и находящееся рядом пространство остается мягким. Такой инфильтрат лечат с помощью медикаментов, диеты, терапии с использованием УВЧ-оборудования, постельного режима.
- Рыхлый. В месте нахождения опухоли прощупывается мягкая консистенция. Сложность диагностирования заключается в напряжённом состоянии стенок брюшины. Рыхлое состояние формируется из гиперемированных соединений и отёчности находящихся рядом тканей. При этом сложно определить границы образования, что не даёт чёткого понимания возможности отсечения поражённого участка при проведении операции.
Отсутствие терапии приводит к развитию сепсиса:
- Температура повышается;
- Пульс и дыхание учащаются;
- На теле выступает холодный пот;
- Кожа бледнеет, количество лейкоцитов растет.
Операционное лечение
Операция для вскрытия абсцесса происходит под общим наркозом, его вскрывают. И ставят дренаж, который остается пока гной не перестанет выходить.
Симптомы, указывающие на нагноение:
- Температура тела резко начинает повышаться до 39-40 градусов
- Боль увеличивается, становится острой
- При прощупывании изменяются размеры аппендикулярного инфильтрата
- Появляются симптомы отравления организма
Чтобы этого не произошло, нужно сразу обратиться в больницу с целью обследования. Нередко на начальной стадии профессиональным врачам удается даже избежать операционного вмешательства. Клиника может помочь вылечить заболевание с помощью антибиотиков и правильно подобранных процедур.
Важно помнить, что при аппендикулярном инфильтрате у детей очень важно обращаться вовремя, ведь болезни у них проходят очень быстро и важно успеть до максимального роста и развития воспалительного процесса, который сложнее остановить с течением времени
Диагностика
Сначала врач проводит диагноз и выслушивает жалобы, выписывает анализы сдачи крови, проводит прощупывание места аппендицита. Наиболее эффективным методом является эхография ( Узи). Благодаря современным аппаратам получается успешно справиться с определением конкретного вида болезни и ее стадии.
Лечение консервативное
Лечение аппендикулярного инфильтрата может быть консервативное, строго происходит в стационаре, включает в себя лечение антибиотиками, ограничение физических нагрузок, так же больному нужна специальная диета.
Пациенты находятся под наблюдением врачей, пока антибактериальный инфильтрат полностью не рассасывается . После, проводят операцию по удалению аппендицита.
Основные препараты, при антибактериальной терапии:
- Цефтриаксон (антибиотик из группы цефалоспоринов). Взрослым и детям старше 12 лет назначают суточную дозировку 1-2г,при тяжелых случаях дозировку могут увеличить до 4г.)
- Цефипам (группа цефалоспоринов)
- Метронидозол (антибактериальный препарат)
- Амоксиклав (антибиотик широкого спектра)
- Тиенам (антибактериальный, противомикробный препарат)
- Ванкомицин (антибиотик, бактерицидный препарат)

Если произошло абсцедирование инфильтрата, то срочно нужно сделать операцию. Экстренная подготовка происходит в течение 3-6 часов перед хирургическим вмешательством ( антибактериальная терапия, исследование анализов
Важно употреблять жидкость в большом количестве
После операции на аппендицит больного выписывают через несколько дней домой. Через 7-10 дней снимают швы. Больной продолжает лечение антибиотиками, чтобы не возникло осложнений после операции. На протяжении 1-2 месяцев человек может испытывать не большую боль после операции по удалению аппендицита.
Осложнения, которые могут возникнуть после операции:
- На 5-7 день на послеоперационном рубце может появиться уплотнение, может повыситься температура после операции до 38 градусов, что является симптомом того, что шрам начинает гноиться
- Тошнота, рвота, запор, боли в животе – это симптомы спаечной кишечной непроходимости
- Свищ кишечника ( когда из шрама начинают отходить каловые массы)
- Пилефлебит (может появиться через пару недель после операции или чрез 2-3 недели). У больного начинаются боли справа под ребром, сильный озноб, увеличение температуры тела до 39-40 градусов, кожные покровы приобретают желтоватый оттенок, печень и селезенка увеличиваются в размерах.
Очень важно соблюдать в точности все рекомендации врачей. Клиника благодаря специалистам и хорошему оборудованию может производить диагностику у детей и взрослых, а также давать возможность лечения, которое не вызовет никаких негативных последствий
Определение инфильтрата брюшной полости и код по МКБ-10
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Инфильтрат брюшной полости — патологическое уплотнение из отмерших клеточек, лимфы, крови. Клеточные элементы, скопившиеся в области брюшины, в обычном состоянии не свойственны этому участку живой ткани.
Инфильтрат различается завышенной плотностью и имеет тенденцию к повышению в размерах.
Так как инфильтрат не является самостоятельным болезнью, отыскать его в интернациональной классификации заболеваний (МКБ) 10-го пересмотра нельзя. Четкий код по МКБ-10 зависит от типа воспаления. К примеру, постинъекционное уплотнение следует находить по коду T80.8. Ежели же новообразование соединено с разрывом аппендикса, то патология обозначена кодом К35.3. Лимфоидный инфильтрат возникает при инфекционных поражениях организма, а опухолевый — при онкологии. Полное описание болезни находится в соответственных разделах системы.
https://youtube.com/watch?v=6P0FnAv3EpE
Диагностика
Первичная диагностика схожа с обследованием при аппендиците. Врач выслушивает жалобы пациента, пальпирует живот, осматривает кожный покров и слизистые. В результате интоксикации на языке есть белый налет. При пальпации пациент отмечает болезненность в области аппендикса, можно выявить плотное и эластичное образование.
Прощупать абсцесс иногда удается при помощи вагинального или ректального пальцевого исследования. В процессе обследования обнаруживается плотное болезненное выпячивание свода влагалища или стенки прямой кишки.
Далее врач назначает анализ крови. По результатам видно увеличение СОЭ и значительное повышение уровня лейкоцитов.
Чтобы поставить точный диагноз, инфильтрат необходимо дифференцировать с некоторыми болезнями пищеварительного тракта и мочеполовой системы, которые обладают схожими симптомами. Это болезнь Крона, киста яичников, воспаление придатков, опухоль слепой кишки. Для дифференциации используют такие инструментальные методики обследования:
- УЗИ брюшной полости, а также органов мочеполовой системы (необходимо, чтобы определить размер опухоли, а также наличие жидкости);
- рентгенография органов брюшной полости.
Иногда пациенту назначается КТ.
Лечение аппендикулярного инфильтрата консервативное. Оно проводится в условиях стационара. За пациентом регулярно ведется наблюдением. После того как инфильтрат рассосется, показана аппендэктомия (удаление воспаленного аппендикса).
На рассасывание инфильтрата уходит до 3-4 месяцев, у пожилых пациентов и детей опухоль исчезает спустя полгода.
Консервативное лечение:
- медикаментозная терапия;
- постельный режим;
- диетическое питание;
- физиотерапевтические процедуры.
Основная суть терапии – остановить воспалительный процесс, не допустить его распространение на соседние органы, купировать болевой синдром. При аппендиците, осложненном инфильтратом, пациента госпитализируют в хирургическое отделение. Он должен соблюдать постельный режим и правильно питаться. Диета предполагает исключение газированных напитков и алкоголя, отказ от продуктов с высоким содержанием клетчатки (овощи и фрукты), а также исключение из рациона копченостей, острых и пряных блюд.
В качестве первой помощи для торможения распространения бактериальной флоры и уменьшения болезненных ощущений больному на живот кладут компресс со льдом.
Медикаментозная терапия:
- антибиотики широкого спектра действия (Цефтриаксон, Амоксиклав, Азитромицин, Цефепим, Тиенам и Метронидазол);
- пробиотики для нормализации микрофлоры после антибактериального лечения;
- спазмолитики (Но-Шпа);
- НПВС (Нимесил, Нурофен);
- дезинтоксикационная терапия для вывода токсических веществ из организма (Гемодез или Реополиглюкин);
- витамины.
Курс лечения до 10 дней. Если терапия оказалась успешной, то признаки воспаления аппендикса должны исчезнуть. За больным наблюдают до 3 месяцев, если его состояние нормализовалось, проводят плановую аппендэктомию. Оперативное вмешательство предполагает удаление аппендикса, разъединение сращенных органов и санацию полости.
Экстренная операция по удалению аппендикса проводится в таких случаях:
- нагноение инфильтрата;
- перфорация гнойника;
- септический шок;
- неэффективность терапии в первые 3-4 дня болезни;
- другие осложнения инфильтрата.
Абсцесс прокалывается, а затем производится его дренирование. В некоторых случаях удаляется и сам червеобразный отросток.
Предотвратить появление инфильтрата и его осложнений можно, если обратиться в больницу в первые сутки при аппендиците.
При несвоевременной терапии очень высока вероятность осложнений. Наиболее часто встречается колит, паранефрит, спаечная непроходимость кишечника, флегмоны, поддиафрагмальные абсцессы.
Аппендикулярный инфильтрат может стать причиной тяжелых осложнений и даже смерти больного, поэтому медлить с обращением в больницу не стоит. Решение о необходимости оперативного лечения должен принимать врач.
Полезное видео об осложнениях аппендицита
Дифференциальная диагностика аппендикулярного инфильтрата и гнойного тубоовариального образования правосторонней локализации представляет значительные трудности ввиду большей давности процесса.
Аппендикулярный инфильтрат: лечение, причины, диагностика и клиника
Национальные клинические рекомендации, согласно которым происходит процесс терапии и диагностирования, содержат виды осложнений острого аппендицита.
Воспалительный процесс острого типа внутри червеобразного отростка, называемого аппендиксом, затрагивает орган и расположенные рядом отделы кишечника, жировую ткань брюшины.
Аппендикулярный инфильтрат – это воспалённая ткань, возникающая как осложнение острого аппендицита (промежуточный период), окружающая аппендикс, слепую кишку, брюшину, тонкий кишечник (спаянный клубок органов).
Возникновение данного недуга наблюдается у 1% от всех случаев острого заболевания. Больше всего подвержены дети старшего возраста и взрослые. Как правило, инфильтрат имеет границы, хорошо видные при обследовании.
Код по MKБ-10 не содержит отдельного шифра для аппендикулярного инфильтрата. Формулировка данного недуга проводится по следующим кодам:
- К35 и К38 – заболевания аппендикса как червеобразного отростка.
- К38 – иные болезни органа.
Наличие опухоли обнаруживается при осмотре врачом с помощью пальпации. Для подтверждения диагноза пациента отправляют на дополнительное обследование медицинским оборудованием.
Стоит отметить, что возникать инфильтрат способен как попытка организма защититься от гнойного процесса, протекающего в органе или на некотором отдалении от него.
Путём аппендикулярного образования происходит защита брюшного пространства от распространения воспаления. Нагноение затрагивает ткань инфильтрата и не идёт дальше.
При нормальном латеральном расположении – гнойную область легко отсечь. Но медицинская статистика говорит, что обычно наблюдается медиальное положение. Картина развития: гнойник не изолируется, и постоянно присутствует риск нарушения целостности образования (перитонит) и возникновения осложнения. Абсцесс вторичного плана распространяется по организму по лимфатическим путям.
Консервативная терапия
При госпитализации пациенту назначается постельный режим (осуществляется сестринский процесс), а также диета, направленная на предотвращение дальнейшего воспаления. На живот больного периодически размещают лёд, что приводит к замедлению деятельности патогенных микроорганизмов и невозможности их размножения.
https://youtube.com/watch?v=XjjEtiwH_2o
Первые пять суток врачи стараются купировать воспалительный процесс с помощью медикаментозного лечения:
Лекарства с антибактериальным действием: Цефтриаксон, Ципролет, Амоксиклав, Доксициклин.
- Противовоспалительные препараты, не содержащие стероидов: Нимесил, Нурофен, Нимегезик.
- Терапия, направленная на снятие симптомов интоксикации организма. Как правило, используют растворы, очищающие кровь и выводящие токсические вещества. Вводятся внутривенно с помощью капельницы: глюкоза, хлорид натрия, Гемодез.
- Препараты, убирающие сопутствующие симптомы: витамины, спазмолитические средства, сорбенты, пробиотические препараты (устраняют дисбактериоз).
При положительных результатах нагноение инфильтрата прекращается. Пациент наблюдается до полного выздоровления. Хирургическое удаление не проводится. Во избежание возникновения рецидива после лечения назначается повторное обследование по истечению трёх месяцев.
Диета при аппендикулярном инфильтрате является щадящей и не должна содержать:
- Острые блюда, копчёности, пряности.
- Снизить или исключить из рациона грубую клетчатку. Также убрать овощи и фрукты, богатые ею.
- Алкогольные напитки и газировка находятся под строгим запретом.
При выписке пациенту проводят повторное обследование.
Если медикаменты не дают результат на протяжении четырёх дней, состояние больного ухудшается и нагноение увеличивается, назначается операция.
Хирургическое вмешательство
Хирургия проводится путём лапаротомии. Гнойник вскрывается, делается дренаж содержимого и отсекается аппендикс. Также делается прокол абсцесса и удаление внутреннего содержания через пункционную иглу.
Устанавливается дренажная система, удаляющая остатки гнойного процесса, подающая внутрь антисептические и антибактериальные растворы. Удаление происходит, когда прекращаются выделения. После операции противопоказаны физические нагрузки.
Тактика лечения хронического вида аппендикулярного инфильтрата заключается в проведении терапии медикаментами. После снятия обострения проводят оперативное удаление источника недуга.
К какому врачу обратиться
При подозрении на острое заболевание брюшной полости, в том числе и на аппендикулярный инфильтрат, нужно вызывать скорую помощь. Больного доставят в хирургический стационар, где проведут необходимую диагностику и определят план лечения.
Инфильтрат проявляется ярко выраженной симптоматикой, но симптомы проходят спустя несколько дней после начала. Опухоль является противопоказанием к проведению аппендэктомии.
Наиболее часто причиной такого осложнения является несвоевременное обращение за медицинской помощью при аппендиците. До 90-95% пациентов обращаются в больницу через 1-2 суток после воспаления аппендикса.
Появление инфильтрата также может быть связано с ухудшением общего состояния здоровья, а также с анатомическими особенностями. Провоцирующие факторы:
- снижение иммунитета;
- специфическое расположение аппендикса (спереди или сзади слепой кишки);
- реактивность брюшины (способность отграничивать острые воспалительные процессы).
Наиболее часто инфильтрат диагностируется у детей в возрасте 10-14 лет, намного реже у взрослых.
Аппендикулярный инфильтрат бывает двух видов – ранний и поздний. Первый развивается уже через 1-2 суток после появления первых признаков аппендицита, а второй – только на 5 день.
Симптомы инфильтрата:
- сильная боль в правой подвздошной области;
- повышение температуры тела, озноб;
- тошнота и рвота;
- отсутствие стула.
При позднем инфильтрате на первый план выступают симптомы острого аппендицита, поскольку опухоль формируется только на 4-5 день, когда болезненные ощущения уже уменьшаются. При пальпации можно прощупать образование размером 8х10 см.
Опухоль формируется в течение 12-14 дней. В этот период симптоматика ярко выраженная, затем признаки постепенно стихают. Далее при аппендикулярном инфильтрате существует 2 варианта развития событий:
- Опухоль сама рассосется. Такое происходит более чем у 90% пациентов. Стадия рассасывания может длиться 1-1,5 месяца.
- Образуется аппендикулярный абсцесс (инфильтрат нагнаивается).
Последний вариант опасен для жизни пациента. При таком осложнении проводится экстренная операция. Инфильтрат нагнаивается, значительно увеличивается в размерах. Болезненные ощущения в правой подвздошной области усиливаются, температура тела повышается до 40˚С, ухудшается общее состояние, появляются признаки интоксикации. Иногда присутствуют симптомы раздражения брюшины.
Если вовремя не предоставить больному помощь, то в результате абсцесса может развиться перитонит и даже сепсис. Эти осложнения могут привести к летальному исходу.
Симптомы, которые указывают на опасные для жизни последствия:
- высокая температура тела до 40 ˚С;
- учащенное дыхание и сердцебиение;
- повышенное потоотделение, холодный пот;
- бледность кожных покровов;
- повышение уровня лейкоцитов в крови, что свидетельствует о воспалительном процессе.
Довольно редко гнойный инфильтрат может переходить в хроническую форму. В таком случае при воздействии неблагоприятных факторов он воспаляется.