Симптомы и лечение артрита ног
Содержание:
Преимущества внутриматочных спиралей
- высокая эффективность в предотвращении нежелательной беременности — более 99%;
- продолжительное действие;
- обратимость — способность к зачатию восстанавливается в течение нескольких циклов;
- не мешает спонтанному сексу;
- отсутствие гормонального компонента (у Cu-спиралей) и риска связанного с ним осложнений;
- не влияет на либидо;
- неконтрацептивные эффекты (у LN-спиралей) – уменьшение обильности и болезненности менструаций, снижение риска рака эндометрия и рака шейки матки;
- возможность использования для экстренной контрацепции при введении в течение 120 часов после незащищенного секса;
- выгодны при длительном использовании.
Виды артритов, прогноз для пациента
По этиологическому фактору также выделяют несколько видов заболевания.
Ревматический артрит
Болезнь возникает как следствие перенесенной стрептококковой ангины. Поражение суставов развивается после стихания основных проявлений инфекции и связано с возникновением аутоиммунного воспаления. Строение стрептококкового антигена имеет сходство с тканями суставов, головного мозга и нервной системы. Поражение носит летучий характер.
Прогноз при ревматизме зависит от ряда факторов. В группу риска входят пациенты следующих категорий:
- с отягощенной наследственностью по ревматизму;
- женщины;
- дети от 7 до 15 лет;
- с наклонностью к частым заболеваниям носоглотки;
- носители специфических антигенов системы HLA.
Ревматоидный артрит (РА)
Некоторые пациенты называют его артроидный артрит. Это аутоиммунное заболевание с суставным синдромом и общими проявлениями на фоне генетических особенностей иммунной системы. Выделяют поражение у взрослых (синдром Фелти, синдром Стилла) и у детей (ювенильный РА). Комплексы антиген-антитело приводят к тому, что оболочки суставов могут воспалиться, постепенно развивается повреждение костных и хрящевых структур. Самая частая локализация: коленные, голеностопные, локтевые суставы, кисти и запястья. Прогноз при РА зависит от активности процесса. Говорят о неблагоприятном прогнозе у следующих групп пациентов:
- с постоянным вовлечением новых групп суставов;
- с поражением внутренних органов в течение первого года болезни;
- с устойчивостью к стандартным видам терапии.
Реактивный артрит
Реактивный артрит возникает как результат мочеполовой (чаще у мужчин, реже – женщин, в качестве исключения – у детей) или кишечной инфекции (чаще встревают у женщин). Артрит развивается далеко не у всех. В группе риска пациенты с генетической предрасположенностью к системным заболеваниям и отказом от антибактеривальной терапии.
Прогноз относительно благоприятный, но различается в зависимости от вида возбудителя. Так вероятность полного излечения выше у лиц с артритом после энтероколита – до 70%. У пациентов, перенесших воспаление как результат урогенитальной инфекции, полное выздоровление наступает лишь в половине случаев.
Травматический артрит
Травматический артрит развивается в ответ на тяжелое повреждение. Самая частая локализация – коленный сустав. Кроме нарушения целостности связок и менисков без разрыва самой капсулы у пациента развивается гемартроз. В полость сустава изливается кровь, что приводит к увеличению его в объеме, болевому синдрому. Пациент с травмой колена не может опереться на ногу. При отсутствии значительного повреждения структур и своевременном удалении крови из полости прогноз благоприятный.
У ряда пациентов в результате профессиональных вредностей происходит мироктравматизация и возникает артрит мелких суставов. Он носит хронический характер, однако проявления на рентгене минимальны.
Подагрический артрит
Заболевание подагрический артрит возникает при нарушении обмена пуринов и чаще поражает 1 сустав. Самая распространенная локализация – большой палец ноги. Первый приступ острой боли возникает на фоне нарушения режима питания, алкоголизации. Затем болезнь может и не беспокоить пациента несколько лет. Своевременное лечение гарантирует благоприятный прогноз для жизни и здоровья, в противном случае развивается хроническая форма с грубым нарушением функции, постоянными болями, поражением почек. Смерть наступает от хронической почечной недостаточности.
Аллергический артрит
Заболевание дебютирует на фоне других симптомов гиперчувствительности: кожная сыпь, астма, поллиноз. Артрит аллергический проявляется в виде поражения крупных суставов с лихорадкой, болями и отеком. У детей воспаление протекает с тяжелыми общими симптомами: тошнота, рвота, боли в животе, изменения в поведении.
Прогноз для пациента благоприятный – после устранения аллергии воспаление в суставах проходит.
Инфекционно-аллергический артрит
Развивается крайне редко после заболеваний верхних дыхательных путей. У пациента возникает боль и отек в 1-2 суставах. Длительность воспаления не превышает 2 месяцев. Болезнь хорошо поддается излечению и не приводит к тяжелому поражению суставов.
Диагностика
Точно определить, нужно ли вам дополнительно принимать препараты с содержанием нужных веществ, поможет современное исследование — тест на 25-OH-D. Это один из наиболее информативных маркеров содержания витамина в организме.
Кровь на исследование лучше сдавать натощак, можно пить воду. С момента последнего приема пищи должно пройти не менее восьми часов, чтобы результат был достоверным. Взятие крови врач проводит до начала приема препаратов или не ранее чем через одну-две недели после их отмены.
Советы для подготовки к анализам
- За день до взятия крови нужно ограничить количество жирной и жареной пищи;
- не пить алкоголь;
- исключить тяжелые физические нагрузки.
Симптомы
У 90% пациентов прослеживается четкая связь между клиникой провоцирующего заболевания и появлением артрита. Пациент может вспомнить о травме, перенесенной скарлатине, ангине, ОРВИ, воспалении глаз, мочеполовой сферы, связи с употреблением определенных продуктов (при подагре). Поэтому первые симптомы артрита часто возникают на фоне общих проявлений:
- лихорадка;
- слабость, утомляемость;
- снижение аппетита;
- потеря массы тела;
- изменение цвета кожных покровов;
- кожная сыпь.
Местные симптомы
К признакам артрита относят:
- отек в области сустава;
- местное повышение температуры;
- гиперемия кожи над очагом поражения;
- боли в суставе постоянного характера с усилением ночью;
- нарушение подвижности из-за отека.
Если внимательно рассмотреть, как выглядит артрит на фото, можно без труда увидеть основные симптомы.
Симптомы при хроническом или тяжелом воспалении
Пациенты задаются вопросом: а чем опасен артрит, к чему готовиться, если был установлен такой диагноз.
Тяжелое воспаление с высокой активностью приводит к поражению других систем органов: сердца, сосудов, почек, головного мозга. Это ухудшает качество жизни и может привести к гибели от остро возникших осложнений.
Хронический артрит вызывает атрофию окружающих групп мышц, деформацию, снижение объема движений в суставе.
Воспаление суставов на рентгене
Рентгенодиагностика – один из самых доступных и распространенных методов обследования при появлении болей в области сустава. Поэтому описание характерных признаков артрита имеет большое практическое значение. К ним относят:
- Изменение ширины суставной щели – расширение при большом количестве выпота и сужение при хроническом процессе.
- Разрежение (остеопороз) костной ткани и появление эрозий в субхондральном пространстве.
- Микрокисты, округлые очаги просветления в костях.
- Расплавление головок костей.
- Анкилоз сустава.
- Разрушение суставных поверхностей, на их месте – уратные массы (при подагре)
- Костные полости с отдельно располагающимися в суставе кусочками костной ткани, подвывихи (при туберкулезном поражении).
Для оценки процесса также используют деление рентгенологических изменений на стадии (степени) классификация больше относится к изменению суставов при ревматоидном артрите:
- 1 степени: околосуставной остеопороз;
- 2 степени: остеопороз и начало сужения суставной щели, возникновение единичных эрозий;
- 3 степени: сочетает в себе признаки 2 степени и появление множественных эрозий, подвывихи в суставах;
- 4 степени: проявления 3 степени и формирование костных анкилозов.
Заболевания, сопутствующие климаксу
Период менопаузы у женщин также часто сопровождается некоторыми специфическими заболеваниями, связанными с тем, что организм перестал вырабатывать эстроген, потерял часть своей функциональности:
- атеросклероз;
- нарушение обмена веществ;
- атрофии слизистой влагалища,
- гипертоническая болезнь:
- проблемы с мочевыделительной системой,
- остеопороз, болезнь Альцгеймера.
Как правило, данные заболевания наступают уже после климакса, а признаки угасания репродуктивной функции ушли (то есть, в постменопаузе). В случае возникновения симптомов этих болезней нужно обращаться к профильным специалистам.
Противопоказания для использования
- деформация полости матки – подслизистый узел миомы матки, двурогая матка;
- стеноз шейки матки;
- воспалительные заболевания органов малого таза сейчас и в течение трех месяцев после выздоровления;
- туберкулез с поражением органов малого таза;
- ИППП (хламидии, гонорея) в настоящее время;
- беременность;
- два месяца послеродового периода, если спираль не была введена сразу после родов;
- влагалищное кровотечение неясного происхождения;
- аллергия на медь и болезнь Вильсона-Коновалова (для Сu-спиралей);
- рак груди в настоящее время или в анамнезе (для Ln-спиралей);
- рак эндометрия;
- рак шейки матки до лечения.
Спираль устанавливает гинеколог в любой день менструального цикла после гинекологического осмотра, обследования на ИППП и выполнения УЗИ малого таза.
- «выпадение» спирали – 3-6% в первый год;
- восходящие инфекции и воспалительные заболевания органов малого таза – 2% в первые 20 дней, 0,5% в первые 3-6 месяцев;
- перфорация матки – 0,01%;
- возможно увеличение частоты бактериального вагиноза.
Необходимо срочно обратиться к врачу, если появились следующие симптомы:
- повышение температуры тела;
- острая боль внизу живота;
- обильные кровянистые выделения из влагалища;
- изменение характера влагалищных выделений.
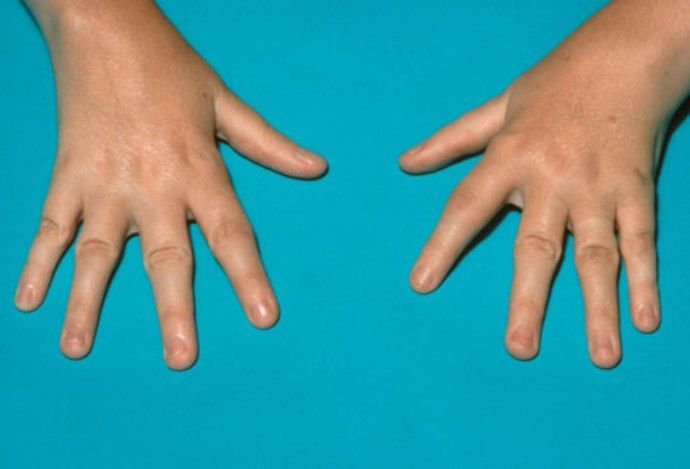
Поражаются определенные суставы
- Проксимальный межфаланговый сустав – тот, что находится посередине пальца.
- Пястно-фаланговый сустав у основания пальца, где палец соединяется с остальной частью руки. Запястья. Боль, покраснение, тепло и жесткость в запястье могут быть признаками ревматоидного артрита.
- Локти. Боль, отек, нестабильность, жесткость и частая блокировка локтя могут сигнализировать о ревматоидном артрите локтевого сустава.
- Плечи. Боль, скованность при пробуждении и боль в обоих плечах могут свидетельствовать о том, что артрит начал влиять на плечевые суставы. Бедра. Воспаление тазобедренного сустава может вызвать боль, скованность и опухоль самого сустава, но также может вызвать болезненность и скованность в области бедра и паха. По мере прогрессирования болезни может произойти эрозия костей, что приведет к инвалидности и деформации.
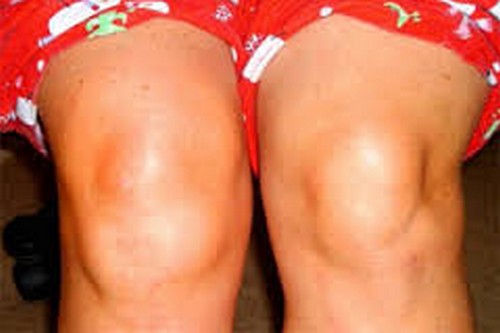
- Колени. Воспаление синовиальной оболочки, покрывающей суставы, может привести к уменьшению диапазона движений в коленях, отеку, боли, покраснению.
Особенности заболевания
Острый артрит опасен своими последствиями. При отсутствии грамотной терапии существует риск формирования инвалидности. Так как боль при воспалении довольно сильная и периодичная, не заметить начало развития патологии невозможно.
В большей части острый артрит суставов диагностируется после сорока лет, но зарегистрированы случаи более раннего воспаления. Для заболевания характерно развитие поражения хрящевой ткани, а также в области костных материй и мышц. В связи с такой патологией у больного появляется ограничение подвижности суставов.
Для острой формы свойственно образование ярко-выраженных симптомов. Болезнь развивается стремительно, вызывая сильнейшие боли. Локализация заболевания всегда разная, но чаще остального воспаляются плечи, коленный и локтевой суставы.
Болезнь может быть гнойного, серозного или серозно-фиброзного вида.
Причины развития
Причины развития острого артрита могут быть связаны с генетической предрасположенностью или другими факторами. Основные факторы образования заболевания:
- ослабление соединительной ткани,
- отложение солей в суставах,
- неправильное питание,
- нарушение кровоснабжения мышечных тканей,
- различные инфекционные заболевания,
- наличие вредных привычек,
- лишний вес,
- частые нагрузки на конечности,
- аутоиммунные нарушения,
- профессиональная деятельность, а именно частое нахождение на ногах,
- частые переохлаждения,
- стрессы,
- чрезмерные физические нагрузки.
Вторичная форма заболевания образуется после травматизации или инфекционного недомогания. В некоторых случаях болезнь развивается из-за аллергической реакции.
При диагностировании гнойного вида причину нужно искать в поражении организма опасными болезнетворными микроорганизмами.
Виды
В медицине существует несколько видов заболевания. Разделяют следующие формы:
- После инфекционного воспаления у больного может появиться реактивный артрит.
- Воспалительный процесс в мышечных тканях называется периартрит.
- После травматизации околосуставных частей или суставов у больного образуется травматический вид.
- Если в организме преобладает мочевая кислота, существует риск развития подагрической формы.
- Полное разрушение тканей хряща называется артрозный артрит.
- Воспаление суставов из-за неблагоприятных условий окружающей среды и частой смены климата называется ревматоидным артритом.
При остром артрите первым делом воспаляется синовиальная оболочка. В дальнейшем в организме рядом с травмированным суставом накапливается жидкость, которая вызывает нарушение функций опорно-двигательного аппарата.
Профилактика артрита суставов
Профилактика артритов включает:
- Адекватное лечение обострений ревматических заболеваний. Правильное, а главное достаточно длительное применение противовоспалительных и других препаратов при ревматических артритах позволит не только эффективно устранить все клинические проявления заболевания, но и вызвать длительную и стойкую ремиссию.
- Адекватное применение антибиотиков при гнойном артрите. Многие пациенты перестают принимать назначенные врачом антибактериальные препараты, как только исчезнут боли в суставе и улучшится общее состояние. Однако в данном случае часть патогенных бактерий, находящихся в труднодоступных тканях (например, в связках или хрящах) может выжить, что в скором времени приведет к рецидиву (повторному развитию инфекции). Вот почему принимать антибиотики следует ровно столько, сколько назначил врач.
- Правильное питание. При некоторых формах артрита (например, при подагрическом артрите) питание играет ключевую роль в процессе лечения. В то же время, установленную врачом диету рекомендуется соблюдать и после стихания воспалительных явлений, употребляя «опасные» продукты лишь в небольших количествах, что позволит снизить вероятность рецидива.
- Адекватную физическую активность. В период обострения артрита и в течение нескольких недель после стихания воспалительных явлений рекомендуется исключить тяжелую физическую работу и занятия тяжелыми видами спорта, так как это может привести к более выраженному повреждению воспаленных внутрисуставных компонентов. В то же время, полное ограничение физической активности может способствовать развитию грозных осложнений (контрактур, анкилозов). Вот почему пациентам с артритом рекомендуется начинать заниматься легкими физическими упражнениями сразу же после исчезновения болей и нормализации общего состоянии (но только после консультации и согласования комплекса упражнений с лечащим врачом).
Классификация заболевания
Ревматологи выделяют несколько классификаций, в основе которых лежит определенный признак.
По типу течения артрит бывает:
- острый – длительность заболевания менее полугода;
- затяжной – признаки воспаления сохраняются от 6 до 12 месяцев;
- хронический — длительность более 1 года.
По количеству суставов:
- моноартрит – воспаление 1 сустава;
- олигоартрит – воспаление 2-3 суставов;
- полиартрит – поражение 4 и более локализаций (пациенты часто называют его «артрит всех суставов»).
Единой классификации стадий артрита не существует: в одних случаях к стадиям относят степень повреждения сустава, в других – длительность заболевания от момента дебюта.
В классификации артритов по МКБ 10 коды находятся в разных рубриках:
- M00 пиогенный артрит;
- M01 – воспаление сустава при туберкулезе, лепре, болезни Лайма и других инфекциях;
- M02 – реактивные артриты;
- M03 – постинфекционные, реактивные артропатии при сифилисе, менингококковом поражении, иерсиниозе, вирусном гепатите;
- M05 – серопозитивный ревматоидный артрит (РА);
- M06 – другие РА;
- M07 – псориатические и энтеропатические артропатии;
- M08, M09 – ювенильный РА;
- M10 подагрическая артропатия;
- M11 другие артропатии при нарушении метаболизма;
- M12, M13, M14, M36. – другие специфические артропатии.
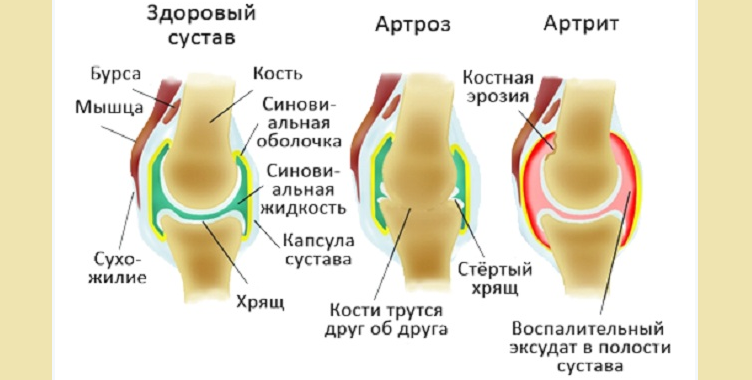
Что такое артрит суставов?
Артритболей в суставахПри артрите могут поражаться:
- тазобедренные суставы;
- коленные суставы;
- голеностопные суставы;
- суставы стопы;
- плечевые суставы;
- локтевые суставы;
- лучезапястные суставы;
- суставы пальцев рук;
- суставы позвоночника;
- нижнечелюстные суставы и так далее.
В структуре суставов различают:
- Суставные поверхности костей. Любой сустав образуется посредством соединения суставных поверхностей двух костей. В различных суставах суставные поверхности имеют различные формы и размеры, однако все они покрыты гладкими суставными хрящами. Данные хрящи состоят из гиалиновой ткани, не содержат кровеносных сосудов или нервов. Основной их функцией является защита суставных поверхностей костей от деформации во время движений в суставе.
- Суставную капсулу. Суставная капсула – это плотная соединительнотканная оболочка, которая полностью окружает суставные поверхности костей и ограничивает суставную полость. Наружная ее поверхность более плотная и выполняет защитную функцию.
- Синовиальную оболочку (мембрану). Синовиальная оболочка представляет собой внутреннюю поверхность суставной капсулы, богатую сосудами и нервными окончаниями. Сосудистая сеть синовиальной мембраны постоянно вырабатывает так называемую синовиальную жидкость, которая заполняет полость сустава. Основной ее функцией является уменьшение трения между суставными поверхностями во время движений. Также она содержит множество минералов и питательных веществ, играя важную роль в питании суставных хрящей. Суставные хрящи имеют губчатую структуру, то есть синовиальная жидкость может проникать в них. Во время нагрузки на сустав хрящевая ткань сжимается и жидкость «выдавливается» из нее в полость сустава. После устранения нагрузки хрящ вновь расширяется, «всасывая» новую (богатую минералами и питательными веществами) синовиальную жидкость.
- Связки сустава. Суставные связки могут располагаться как в полости сустава (например, в коленном суставе), так и вне ее, прилегая к наружной поверхности суставной капсулы. Основной их функцией является обеспечение прочности сустава.
Способы терапии
Лечение острого артрита должно проходить комплексно и с учетом всех индивидуальных особенностей организма пациента. При терапии запрещено проводить массаж, гимнастику и другие виды разогревающих процедур.
Что делать если боли при артрите не проходят должен назначить только ваш врач. Самостоятельная терапия опасна формированием осложнений. В первую очередь нужно остановить развитие болезни, так как артрит может перейти в более тяжелую стадию.
Итак, как снять воспаление суставов при артрите с помощью медикаментов:
- Для снижения воспаления прописываются нестероидные противовоспалительные средства – «Индометацин», «Сулиндак», «Этодолак».
- При развитии бактериального вида назначаются антибиотики – «Левофлоксацин», «Гатифлоксацин», «Моксифлоксацин», «Ципрофлоксацин».
- Снять болезненные ощущения помогут обезболивающие препараты – «Анальгин», «Аспирин», «Парацетамол», «Кетанов», «Нурофен», «Диклофенак».
- Предотвратить деформацию суставов могут хондропротекторы – «Артра», «Дона», «Структум», «Терафлекс», «Алфлутоп».
Для наружного применения назначаются крема или мази, способные снять боль и оказать противовоспалительное действие.
В процессе лечения важно улучшить обменные процессы. Для этого принимайте лекарственные средства с содержанием фолиевой кислоты, а также витамины В и С
Ускорить выздоровление помогут добавки с глюкозамином.
Особенности лечения ревматоидного артрита
Устранить симптомы ревматоидного артрита можно такими же методами, как и при остром характере заболевания. Однако в курс медикаментозного лечения необходимо добавить еще несколько препаратов:
- «Циклоспорин».
- «Хлорбутин»
- «Азатиоприн».
- «Циклофосфан».
Перед началом терапии уточните все возможные побочные эффекты, так как средства могут вызвать зуд, сыпь и другие виды аллергической реакции.
Диета
При остром артрите важно соблюдать специальную щадящую диету. Рацион должен соответствовать всем требованиям, но при этом поспособствовать уменьшению массы тела
Включите в меню рыбу, мясо кролика, нутрия, оливковое масло, а также гречневую, рисовую и овсяную крупы. Добавьте в рацион свежие фрукты и овощи, орехи, молочные продукты.
В процессе лечения больному строго запрещено употреблять любые алкогольные и газированные напитки, кофе.
Важно снизить применение соли и сахара, а также консервированных и копченных продуктов. Не ешьте сладкое, кондитерские изделия и выпечку, торты
Не ешьте сладкое, кондитерские изделия и выпечку, торты.
Альтернативная медицина
Во время стремительного развития заболевания многих интересует вопрос, как снять боль при артрите в период обострения.
Народные методы могут убрать симптомы воспаления и заметно улучшить общее самочувствие больного. Однако применять нетрадиционные рецепты можно только после консультации с врачом, так как некоторые травы и растения могут усугубить положение.
Быстро снять неприятные симптомы помогут:
- Отвар из листьев брусники и малины. Для приготовления напитка залейте две ложки каждого ингредиента одним литром кипятка. Настаивайте средство в течение одного часа.
- Спиртовая настойка эвкалипта. Пятьдесят грамм измельченного сырья нужно залить стаканом спирта или водки. Настаивайте настойку в течение нескольких дней. Употребляйте в небольших дозах. В сутки достаточно трех капель средства.
- Соки из свежих плодов морковки и свеклы.
Помимо употребления продуктов внутрь, можно наложить компресс на воспаленный участок. Для этого взбейте одно яйцо. Добавьте две чайные ложки соли и десять капель настойки прополиса. Тщательно размешайте полученную смесь и смажьте ею больное место. Затем заверните обрабатываемый участок в целлофан и оберните теплым шарфом.
Носить компресс нужно не менее двух часов.
Хирургическое вмешательство
Если традиционные методы не оказали должного результата, больному могут назначить срочное оперативное вмешательство. Также операцию нужно провести, если симптомы заболевания с каждым днем усиливаются.
В качестве хирургического метода, врачи могут провести следующие процедуры:
- Вскрытие сустава для восстановления функций мягких тканей. В процессе операции происходит иссечение суставной сумки и пластика сумочно-связочного аппарата.
- Восстановление маневренности в суставе путем артропластики. Производится как при полной неподвижности сустава, так и при ограничении движений.
- Остеотомия, при которой производят искусственный перелом кости с целью устранить деформацию или улучшить функцию сустава.
Если все перечисленные методы не окажут нужного результата, врач может назначить полное удаление конечности.