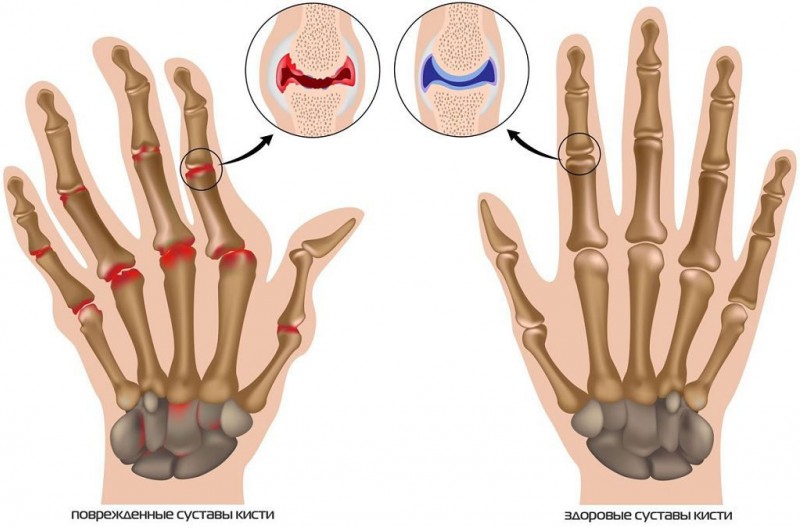
Артроз (остеоартроз, спондилоартроз, спондилартроз)
Содержание:
Какие бывают степени артроза?
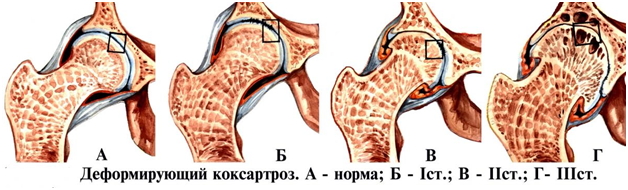
В классификации Келлгрена и Лоуренса выделяют следующие стадии остеоартроза:
- Нулевая стадия. Рентгенологические признаки (на рентгеновском снимке) отсутствуют. Диагноз ставится на основе клинических признаков, лабораторных анализов, а также путем исключения других возможных патологий. Необходимо понимать, что зачастую рентгенологические изменения появляются несколько позже, чем начинает развиваться заболевание, поэтому нулевая стадия не исключает сам остеоартроз. Даже визит к врачу в этот момент чаще всего ничего не даст, так как у врача нет причин подозревать данное заболевание.
- Первая стадия. Наличие сомнительных признаков остеоартроза на рентгенограмме. Изменения в самой структуре кости отсутствуют, но могут быть тени от различных уплотнений или, наоборот, размягчений тканей.
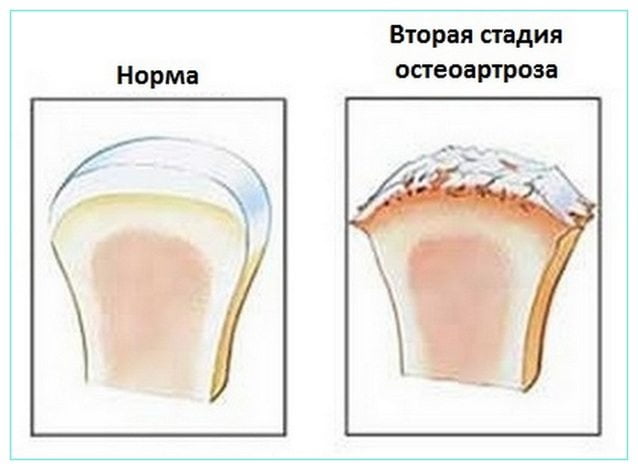
- Вторая стадия. Минимальные изменения строения сустава на рентгеновском снимке. К ним относится сужение суставной щели и признаки размягчения костной ткани.
- Третья стадия. Изменения сустава и околосуставных тканей средней выраженности. На снимке четко просматриваются изменения кости и хряща, характерные для артроза.
- Четвертая стадия. Выраженные изменения сустава и околосуставных тканей. К этой же стадии относят окостенение сустава и другие возможные осложнения и последствия артроза.
раз в полгодаКлассификация Ларсена рассматривает следующие рентгенологические признаки остеоартроза:
- Нулевая стадия. Рентгенологические признаки остеоартроза отсутствуют. Состояние суставной щели и околосуставной костной ткани соответствует физиологической норме. Следует понимать, что и в данной классификации, отсутствие признаков остеоартроза на рентгене или компьютерной томограмме не исключает заболевание как таковое, так как клинические признаки могут развиться гораздо позже.
- Первая стадия. Сужение суставной щели менее чем наполовину. Данный признак может встречаться и при других заболеваниях, но должен насторожить врача и подтолкнуть его к дальнейшим исследованиям.
- Вторая стадия. Суставная щель сужена более чем на половину от нормы. Щель сужается вследствие разрастания соединительной ткани и патологических изменений в хрящевой ткани.
- Третья стадия. Формирование остеофитов (костные разрастания) в околосуставной области кости с уплотнением и замещением соединительной тканью в области над хрящом (ремодуляция). Данные изменения являются слабовыраженными.
- Четвертая стадия. Ремодуляция средней интенсивности, с более выраженным разрастанием остеофитов и склерозированием околохрящевой зоны (суставная щель начинает зарастать плотной соединительной тканью). Зачастую остеофиты являются причиной выраженного дискомфорта и болей, так как сдавливают и повреждают окружающие мягкие ткани. На этой стадии болезнь ярко проявляется в виде припухлости, красноты, ограничения движений в суставе.
- Пятая стадия. Интенсивное, выраженное формирование остеофитов, которые значительно деформируют сустав, ограничивая его подвижность и вызывая сильные боли при движении и беспокойства в пораженной конечности.
артроскопиипрямая визуализация полости сустава при помощи специальных инструментов
Какой врач занимается лечением артроза суставов?
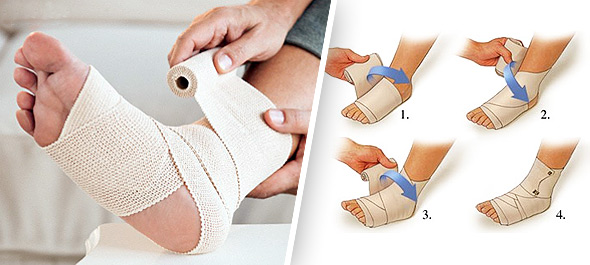
последствия травмы и т. п.в том числе и голеностопного суставаЛечением артроза стопы обычно занимаются следующие специалисты:
- Семейный врач. Семейный врач (терапевт общего профиля) является ключевой фигурой в лечении артроза стопы. Именно к нему обращаются обычно пациенты при появлении первых симптомов (боли, припухлость сустава, покраснение и др.). Семейный врач оценивает состояние пациента, устанавливает круг возможных диагнозов и назначает первичные анализы и обследования. Так как артроз является хроническим заболеванием (на фоне лечения симптомы уменьшаются, но обычно не исчезают полностью), именно семейный врач наблюдает пациента постоянно. Он отмечает периоды обострений, следит за прогрессированием болезни, а в случае необходимости – назначает консультацию другого специалиста более узкого профиля. Преимущество этого специалиста в том, что он работает с пациентом длительное время и лучше осведомлен о сопутствующих заболеваниях.
- Ревматолог. Ревматолог становится основным лечащим врачом в тех случаях, когда артроз стопы развился на фоне заболеваний соединительной ткани. Часто именно эти патологии затрагивают суставы и ведут к прогрессирующим изменениям в них. Если артроз является следствием ревматизма, волчанки или других схожих заболеваний, то просто лечения сустава недостаточно. Ревматолог должен назначить общий курс лечения, который «приглушит» основное заболевание. Только при этом условии замедлится и дегенерация сустава, ослабнут симптомы болезни.
- Физиотерапевт. Физиотерапия – это раздел медицины, занимающийся лечением различных заболеваний при помощи физических воздействий (тепло, ультразвук, кинетотерапия и др.). Данный специалист не является лечащим врачом при артрозе стопы, однако его услуги могут понадобиться, чтобы улучшить состояние пациента. После сеансов физиотерапии нередко уменьшаются боли, увеличивается подвижность в пораженном суставе.
- Хирург. Хирург занимается лечением артроза стопы лишь на последних стадиях, когда другое лечение не помогает. Он, как правило, не является основным лечащим врачом и ведет пациента только в короткий период до и после операции. Целью хирургического лечения является протезирование сустава.
- Травматолог. Травматологи по роду своей деятельности часто сталкиваются с подобными проблемами. Они могут вести пациента после травмы сустава, когда собственно об артрозе еще речи не идет. Однако от того, насколько успешным и эффективным будет их лечение, зависит дальнейшая судьба пациента. Нередко артроз голеностопного сустава развивается после серьезных ушибов, переломов или растяжений в этой области. Травматологи обладают достаточной квалификацией в данной области, чтобы вести и пациентов собственно с артрозом, развившимся после травмы многолетней давности.
семейный врач
Патогенез
Раньше считалось, что в патогенезе артроза лежит нарушение баланса между анаболизмом и катаболизмом в гиалиновом хряще. Но по истечению многолетних исследований, ученые пришли к выводу, что развитию этого заболевания служит дисбаланс между воспалительными и противовоспалительными цитокинами.
Патогенез артроза
Роль воспалительных цитокинов в развитии артроза до сих пор активно изучается. Но доказано, что именно они становятся причиной возникновения некротических процессов, злокачественных опухолей и остеоартроза, т. к. именно они активизируют разрушение хрящевых тканей, воспаление суставной оболочки и субхондральной кости.
Продукты, выделяемые в процессе деградации хрящей, поглощаются клетками синовиальной капсулы, провоцируя воспалительные реакции в оболочке. Таким образом развивается синовит, который является одним из симптомов остеоартроза и наблюдается у 50% пациентов.
Возникновение дегенеративно-дистрофических процессов в суставах ученые также связывают с ожирением. Избыточная масса тела – это не только большая нагрузка на организм, но и активатор синтеза провоспалительных цитокинов и адипоцитокинов, которые также провоцируют воспаление костей, хрящей, суставной оболочки.
Развитие синовита проявляется утренней скованностью, припухлостями, покраснением кожных покровов, болями, которые усиливаются во время двигательной активности. Также это состояние характеризуется увеличением выработки синовиальной жидкости, что отчетливо видно при проведении МРТ.
Еще один немало важный фактор в патогенезе артроза – воспалительные процессы, происходящие в субхондральной кости. Их активизацию могут спровоцировать также разные факторы (удары, ушибы, другие хронические воспаления в организме), вызывающие внутрикостную гипертензию. Остеофиты, формирующие в процессе развития артроза, нарушают целостность нервов и изменение периартикулярных мышц, вызывая их спазм и усиливая болевой синдром.
Также развитие артроза становится следствием нарушения обмена веществ, в результате которого эластичность суставной ткани постепенно снижается. Такое явление вызывают дефицит протеогликонов. Происходит это может на фоне возрастных изменений, врожденных или приобретенных заболеваний.
Насколько эффективны физиотерапевтические методы в лечении артроза плечевого сустава?
Сравнительная характеристика применяемых при деформирующем артрозе физиотерапевтических методов
| Физиотерапевтический метод | Физиологические эффекты | Рекомендации к использованию |
| Ультрафиолетовое облучение(СУФ-облучение) в эритемных дозах | Обезболивающий эффект достигается посредством создания отека околосуставного пространства, который сдавливает чувствительные нервные волокна, передающие болевые импульсы в мозг. Помимо этого, раздражение нервных волокон на поверхности кожи отводит доминанту боли от первичного очага. | В первый сеанс назначают 5 — 6 биодоз. Через 2 дня дозу облучения разово увеличивают на 1 — 2 биодозы. Длительность курса 4 — 6 процедур ежедневно или через день. |
| Низкоинтенсивная ультравысокочастотная терапия(УВЧ) | Противовоспалительное действие достигается за счет активации фагоцитов (клетки, уничтожающие чужеродные вещества в организме) и фибробластов (клетки-строители соединительной ткани). Помимо этого, снижается проницаемость сосудов для воспалительного экссудата, замедляется формирование свободных радикалов и стабилизируются мембраны всех типов лейкоцитов (белых кровяных телец). Ускоряются восстановительные процессы в хряще. | Показаниями для использования данного метода является реактивное воспаление суставной капсулы на первой и второй стадиях заболевания. При мощности в 20 — 30 Вт длительность процедуры должна достигать 5 — 12 минут. В курс входят от 8 до 12 процедур ежедневно. |
| Высокоинтенсивная магнитотерапия | Противовоспалительное и регенераторное действие оказывается за счет нагревания тканей на глубине от 8 до 12 см. При этом расширяются кровеносные сосуды, открываются неактивные до этого коллатерали. Вместе с этим улучшается лимфоотток и уменьшается отечность вокруг воспаленного сустава. Активация хондробластов (клеток-строителей хрящевой ткани) и фибробластов восстанавливает структуру хряща и пораженной воспалением суставной капсулы. | Метод применяется при деформирующем артрозе первой и второй степени, отсутствии или слабовыраженном воспалении синовиальной оболочки. При мощностях от 20 Вт длительность процедуры составляет 15 минут. В курсе 12 процедур, проводимых ежедневно. |
| Ультразвуковая терапия | Противовоспалительное и мощное регенераторное действие является следствием улучшения кровоснабжения сустава и околосуставных тканей. Уменьшение отека приводит к снижению скованности и болей в суставе. | Используется ультразвук малой и средней амплитуды волн. Назначается по 10 — 12 процедур, длительностью от 10 до 12 минут. Процедуры проводятся ежедневно. |
| Бальнеотерапия(лечебные ванны) | Сероводородные ванны вносят изменения в кислотно-щелочное равновесие крови, которые благоприятствуют метаболизму составных элементов хряща. | Сероводородные ванны противопоказаны при почечной недостаточности. Для остальной категории пациентов концентрация серы должна колебаться в пределах 50 — 150 мг/л. Длительность процедуры от 8 до 15 минут. Температура воды – 34 — 36 градусов. Курс включает 10 — 14 процедур через день. |
| Пелоидотерапия(лечебные грязи) | Выраженный восстановительный эффект обусловлен ускорением процессов регенерации хряща и замедлением процессов его разрушения. Улучшается снабжение хряща кислородом и питательными веществами. В масштабах всего организма происходит усиление выработки стероидных гормонов, и создаются условия для активного формирования новой хрящевой ткани. | При артрозе плечевого сустава аппликации грязи производятся на всю воротниковую зону. Температура грязи должна быть в пределах 40 — 44 градусов. При использовании сульфидной грязи длительность процедуры составляет 15 — 20 минут, а при использовании сапропелевой и торфяной грязи – 25 — 30 минут. Курс состоит из 12 — 18 процедур, проводящихся через один или через два дня на третий. |
| Амплипульстерапия(амплипульс) | Обезболивающий эффект достигается за счет создания упорядоченной восходящей импульсации и отведения болевой доминанты. Помимо этого, улучшается внутрисуставное кровообращение, усиливаются восстановительные процессы в хрящевой ткани. | При деформирующем остеоартрозе плечевого сустава первые электроды накладываются на уровне шейно-грудного отдела позвоночника. Вторые электроды накладываются непосредственно над больным суставом. Длительность процедуры 10 минут. Курс состоит из 10 процедур, проводимых ежедневно. |
Лечение артроза
О том, что такое артроз и как его лечить, многие больные, к сожалению, узнают на тех этапах, когда таблетированными препаратами добиться значительного эффекта уже не удается. Заниматься коррекцией состояния опорно-двигательного аппарата необходимо после появления первых симптомов и пожизненно. Связано это с тем, что воздействие факторов, способствующих развитию болезни, редко удается предупредить. Например, возрастные изменения в кровоснабжении и лимфооттоке от сустава требуют постоянного применения сосудистых препаратов. Учитывая патогенез, терапия должна быть комплексной и всеобъемлющей. Для начала, после появления неприятных ощущений при движении, обратитесь к специалисту ревматологического профиля или травматологу. Доктор, основываясь на данных лабораторной и инструментальной диагностики, установит точный диагноз и решит вопрос о назначении адекватного лечения.
Лечение медикаментами
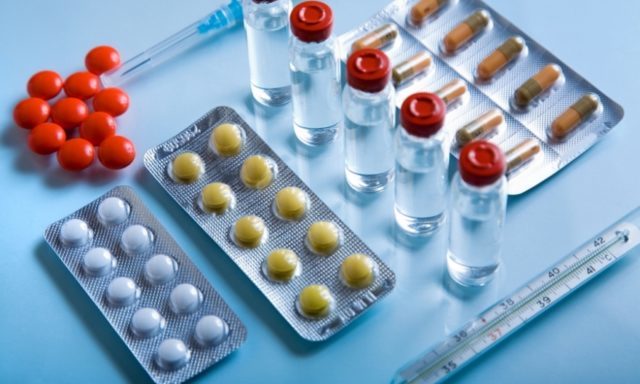
На ранних стадиях артроза исправить положение можно при помощи медикаментов. С этой целью используются такие группы медикаментов:
- гормоны коры надпочечников;
- нестероидные противовоспалительные средства;
- препараты, обладающие хондропротективным действием.
 Медикаментозная терапия – обезболивающие и противовоспалительные средства
Медикаментозная терапия – обезболивающие и противовоспалительные средства
Новейшая терапия
Передовые разработки в области медикаментозного лечения привели к созданию новых препаратов, являющихся, по сути, заменителями природной синовиальной жидкости. Разработанные молекулы способны значительно снизить процесс дегенерации хряща, уменьшить боль и избавить пациента от воспалительных явлений. Искусственная синовиальная жидкость вводится непосредственно в суставную сумку каждую неделю. Продолжительность одного курса лечения составляет 3-5 недель. Обычно, достигнутого результата достаточно для нормальной жизнедеятельности человека на протяжении 6-12 месяцев. Пациенты утверждают, что комфорт и качество жизни существенно улучшаются. К сожалению, данная тактика применима только в отношении людей, имеющих 1-2 стадию артроза.
Оперативное лечение
При тяжелом повреждении крупных суставов, таких как тазобедренный или коленный, в относительно молодом возрасте до 60 лет, больным предлагается операция по поводу полной замены сустава. На сегодняшний день применяются керамические и титановые трансплантаты, способные полностью восстановить утраченные функции. Данные устройства являются достаточно прочными и способны обеспечить больному до 20 лет жизни без каких-либо проблем с подвижностью в замененном сочленении.
 В случае, если речь идет о третьей и четвертой стадиях артроза, консервативная терапия не эффективна
В случае, если речь идет о третьей и четвертой стадиях артроза, консервативная терапия не эффективна
Народные рецепты
Нетрадиционная медицина широко применяется при лечении артроза. Это обусловлено тем, что после купирования острого процесса, требуется пожизненная терапия, направленная на восстановление и поддержание природной структуры хряща. Для достижения поставленных целей, применяемые средства должны быть безопасными и максимально природными.
Большой популярностью пользуются компрессы и примочки с отваром из следующих растений:
- корень имбиря;
- корица;
- каланхоэ;
- куркума;
- сельдерей.
Диета при артрозе
При лечении представленной патологии крайне важно обеспечить организм постоянным поступлением питательных веществ. Добиться этого можно только при условии соблюдения полноценной с точки зрения содержания белков, жиров, углеводов, витаминов и микроэлементов диеты
Для составления наиболее адекватной схемы питания следует обратиться за помощью к диетологу. Из рациона необходимо убрать быстрые углеводы и алкоголь. Основой стола должны стать блюда из рыбы, красного мяса и свежие фрукты.
Очень важно соблюдать следующие правила питания при артрозе:
- сбалансированность;
- прием пищи 5-6 раз в сутки небольшими порциями;
- не кушать после 19:00;
- избавление от избыточной массы тела.
Профилактика
Предупредить появление болезни можно, соблюдая общие рекомендации:
- правильное питание;
- умеренная физическая активность 2-3 раза в неделю;
- нормализация веса тела;
- частое дробное питание;
- соблюдение правил личной гигиены;
- отказ от вредных привычек.
Клиническая картина
Опасность артроза заключается в отсутствии симптомов на первой стадии его развития. Патология клинически проявляется постепенно, первые признаки возникают на фоне значительного разрушения хрящевых тканей. Вначале человек ощущает слабую боль, не имеющую четкой локализации. Она появляется после физических нагрузок — поднятия тяжестей, спортивной тренировки. Иногда первым клиническим проявлением становится хруст, щелчки при сгибании или разгибании сустава. Человек начинает замечать, что некоторые движения даются с трудом. Впрочем, на начальной стадии артроза тугоподвижность возникает в утренние часы и вскоре исчезает.
По мере прогрессирования заболевания боли ощущаются и в ночное время, провоцируя не только расстройство сна, но и появление хронической усталости. Выраженность болевого синдрома на второй стадии повышается при смене погоды, обострении хронических патологий, ОРВИ. Заметно снижается объем движений. Причиной тугоподвижности становится истончение хрящей, а также сознательное ограничение человеком движений в попытках избежать появления болей. Это приводит к увеличению нагрузки на противоположный сустав, что провоцирует его дальнейшее повреждение. Для артроза характерны и другие специфические симптомы:
- боль провоцирует спазмированность скелетной мускулатуры и развитие мышечных контрактур (ограничения пассивных движений в суставе);
- хруст в суставах, щелчки, потрескивание при движении становятся постоянными, возникают почти при каждом смещении костей относительно друг друга;
- часто возникают болезненные мышечные судороги;
- суставы деформируются, что приводит к нарушениям осанки и походки;
- на третьей стадии артроза деформация выражена настолько ярко, что сочленения искривляются, а объем движений в них существенно снижен или полностью отсутствует;
- при артрозе третьей степени коленного, голеностопного, тазобедренного сустава больной при передвижении пользуется тростью или костылями.
При отсутствии лечения патология прогрессирует, а в ее течении ремиссии сменяются рецидивами, причем частота обострений все время возрастает. Скованность движений по утрам теперь не исчезает в течение длительного времени, становится постоянной.
Осматривая пациента с артрозом 1 степени, врач отмечает лишь незначительную отечность сустава и полную сохранность объема движений. При патологии 2 степени пальпация выявляет болезненность и слабо выраженную деформацию. В области суставной щели наблюдается формирование костных утолщений.
Для артроза характерно развитие синовитов — воспалительных процессов в синовиальных оболочках тазобедренных, коленных, голеностопных, плечевых суставов. Их ведущим симптомом становится образование округлого уплотнения в области сочленения, при надавливании на которое ощущается перемещение жидкости (флуктуация). Острое течение синовита может сопровождаться подъемом температуры до 37-38°C, головными болями, нарушением пищеварения.
Образ жизни и профилактические меры
Артроз мелких суставов стопы – это сложное заболевание, к которому нужно отнестись очень серьезно. Лечение патологии требует некоторого изменения образа жизни. Придется отказаться от вредной пищи, курения и алкогольных напитков. Питаться нужно небольшими порциями не менее 5-ти раз в день. Количество потребляемой жидкости не должно быть меньше 1,5 литров в сутки.

Кроме того, существуют и другие профилактические меры, которые помогут избежать развития болезни:
Уменьшение массы тела. Вместе с этим снизится нагрузка на суставы.
Общее укрепление защитных сил организма, которые не допустят возникновения воспалительных процессов и очагов инфекции.
Уменьшение количества соли.
Своевременное лечение хронических патологий.
Избегание травм, ушибов, а также хорошая реабилитация в послеоперационный период.
Ношение только удобной обуви
Нужно уделить особое внимание качеству подъема, материалу изготовления, соответствию размера, а также полноты параметрам стопы. Обращается внимание и на высоту каблука: чем он выше, тем большую нагрузку испытывает стопа.
Ежедневная разминка и самомассаж конечностей.
Хождение без обуви по песку или траве.
Заболевание может серьезно осложнить жизнь человеку, даже сделать его инвалидом. Однако своевременная профилактика, а также лечение может улучшить положение больного. Вот и все особенности патологии. Будьте здоровы!
Средства для приема внутрь
Если использование наружных народных средств может стать причиной только местной аллергической реакции, то применение настоев, отваров, настоек грозит серьезным отравлением. Поэтому перед началом лечения необходимо проконсультироваться о его целесообразности и безопасности с ортопедом.
На цветках конского каштана
Цветки конского каштана высушивают, измельчают. Чайную ложку растительного сырья заливают стаканом кипятка, настаивают 3-4 часа, процеживают. Принимают по 30 мл 3 раза в день после еды.
Сок из овощей и зелени
Диетологи рекомендуют 3-4 раза в неделю пить сок из сельдерея, огурцов, кабачков, тыквы. Можно использовать только один вид овощей или комбинировать их по своему вкусу. Во время приготовления добавляют свежую зелень укропа, петрушки, кинзы, в химический состав которых входит много антиоксидантов. Эти биоактивные вещества защищают все клетки организма от преждевременного разрушения свободными радикалами.
Томаты
Несмотря на всю пользу томатов, есть их при артрозе нужно в ограниченном количестве и только в составе овощных салатов, заправленных растительным маслом. Употребление помидоров 1-2 раза в неделю способствует выведению из полости коленного сустава продуктов распада тканей, отложившихся минеральных солей.
Желатин
Желатин — частично гидролизованный белок коллаген, необходимый для правильной работы коленного сустава, ускорения восстановления его структур. Поэтому народные целители рекомендуют есть больше холодца, студня, желе для восполнения его запасов. Представители официальной медицины предупреждают, что такое способ лечения артроза приведет к набору лишнего веса. К тому большая часть коллагена расщепляется в ЖКТ, не достигая цели назначения — связок, хрящей, сухожилий.
Одуванчик
В кастрюлю всыпают 0,5 кг свежих цветков одуванчика, вливают 600 мл горячей воды. Доводят до кипения, томят 2-3 минуты. Воду сливают, цветки остужают, а затем хорошо отжимают и подсушивают. Перекладывают растительное сырье в банку и темного стекла, слегка утрамбовывают, заливают жидким медом. Оставляют в холодильнике на пару месяцев, принимают по чайной ложке 2-3 раза в день.
Трава мокрица
Свежей травой мокрицы наполняют полулитровую банку, заливают до горловины водкой или разбавленным спиртом. Настаивают в прохладном темном месте 10 дней, регулярно взбалтывают. Процеживают, переливают в бутылку, хранят в холодильнике. Принимают по столовой ложке раз в день после еды.
Яблочный уксус
В стакане теплой воды растворяют чайную ложку 3% яблочного уксуса, пьют 1-2 раза в день во время еды для очищения суставов от шлаков и токсинов. Средство не используется при заболеваниях печени, желудочно-кишечного тракта.
Методы лечения болезни
Заболевания опорно-двигательного аппарата требуют комплексного подхода. Лечение должно быть направлено на купирование боли, устранение воспалительного очага, восстановление тканей, предупреждая дальнейшее разрушение суставов и сухожилий. Терапия реберно-позвоночных артрозов включает следующие меры:
- Использование лекарственных препаратов.
- Физиопроцедуры.
- Мануальная терапия.
- Массаж.
- Посещение санитарно-курортных учреждений.
- Народная медицина.
Медикаментозное лечение
Чтобы облегчить боль и воспаление в поврежденных областях, пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты. Их действие направлено на снижение болевого синдрома, устранение воспаления и отека тканей. Продолжительность приема таких препаратов зависит от стадии заболевания, клинической картины и не оказывает негативного воздействия на другие органы и системы. Использовать нестероидные противовоспалительные средства можно на любой стадии болезни, но наибольшая эффективность от такой терапии отмечается, когда сустав еще не деформирован.
Хотя видео о лечении остеохондроза, все изложенные принципы актуальны и для темы этой статьи:
Широко применяется в терапевтических целях лекарственные препараты для наружного применения. Они нормализуют кровообращение в тканях, улучшают их питание, устраняют воспаление, отеки, боль. В эту категорию входят мази и гели. Самая оптимальная для эффективного использования гелей, мазей — начальная и средняя стадии патологии. Как только суставы начинают претерпевать дистрофические изменения, результат от такого лечения сводится к нулю.
При сильных мышечных спазмах больному назначаются миорелаксанты для снятия напряжения, расслабления тканей в поврежденных болезнью местах. Для восстановления хрящевых структур используются хондропротекторы. В их составе содержатся хондроитин и глюкозамин, которые по своим свойствам близки к натуральным суставным структурам. Эти лекарства призваны укреплять и защищать больное сочленение, стимулируя его восстановление и регенерацию.
Физиотерапия и ЛФК при реберных артрозах
Физиотерапия и физические упражнения укрепляют мышцы сочленений, увеличивают их выносливость. Они способствуют снижению массы тела, чем сокращают нагрузку на суставы. Посильные занятия спортом, физическая активность благоприятствуют восстановлению хрящевой ткани, что помогает бороться с болезнью. После занятий лечебной физкультурой мышцам необходимо расслабиться, поэтому больному потребуются курсы массажа.
Физиотерапевтические методики при реберно-поперечном артрозе:
- лазерная терапия. Под воздействием лазерного луча, действующего на область локализации воспаления, удается иссечь поврежденные ткани и купировать очаг разрушения сустава. Боль и отек постепенно проходят. Чтобы процесс не возобновился, больному необходимы систематический диагностический контроль, прием хондропротекторов;
- магнитотерапия. Методика аналогична лазерному лечению, за исключением того, что действующим механизмом в ней выступает магнит;
- ультразвук и фонофорез;
- гальванизация;
- иглотерапия. Относится к мануальной терапии. Этого недостаточно для полного исцеления. Используется в комплексе с другими технологиями.
Наибольший терапевтический эффект от таких методик достигается при лечении больного в санитарно-курортных условиях. Так пациент может комплексно подходить к проблеме. Методы мануального лечения, фито- и гирудотерапии пока недостаточно изучены, поэтому не рекомендуются в качестве самостоятельных терапевтических методик.
Радикальные методы лечения
Когда в суставах уже начинаются деформации, консервативная медицина не в состоянии бороться с артрозом. Больному показано оперативное лечение. При несложных случаях деформации, дистрофии из поврежденного сочленения иссекаются фрагменты разрушенного хряща. После операции воспалительный процесс удается купировать.
Если дистрофические изменения слишком выражены, то хирургическое лечение проводится эндопротезированием с заменой деформированного костного соединения на искусственное. После радикального лечения наступает период реабилитации, включающий прием медикаментов, лечебную физкультуру, соблюдение диеты, профилактические мероприятия.
Лечение артроза стволовыми клетками
Клеточная терапия представляет собой новый способ восстановления структуры сустава с помощью стволовых клеток, которые запускают регенеративные процессы в хряще. В качестве «лекарства» используется аутологичный (собственный) материал пациента, выделяемый из жировой ткани, костного мозга или пуповинной крови. Иногда берется донорский материал родственника или клетки абортивного плода.
Процедура происходит следующим образом:
- Собранный материал направляется для выращивания стволовых клеток в лабораторию. Процесс занимает от 7 дней до 2 месяцев.
- Готовое вещество вводится в сустав малоинвазивным или оперативным способом. Курс подбирается индивидуально, может длиться от 10 дней до нескольких месяцев.
Положительные результаты заметны уже после первой процедуры. Снижаются болезненные ощущения, улучшается подвижность. Постепенно структура хряща восстанавливается, нормализуется обмен веществ, происходит полная регенерация сустава. Терапевтический эффект сохраняется до 5 лет. Лечение позволяет избежать операции на первых стадиях, в запущенных случаях не эффективно.
Что провоцирует развитие заболевания
Почему развивается первичный (идиопатический) артроз — ещё не установлено. Такое заболевание развивается без влияния каких-то факторов, так что врачи высказывают мнение о том, что причина такой проблемы кроется в склонности на генетическом уровне к преждевременным разрушительным процессам в хрящах. Формирование вторичного артроза происходит в качестве осложнения иных суставных заболеваний либо на фоне перенесенной травмы.
Спровоцировать образование дегенеративно-дистрофической патологии может наличие:
- повреждений суставной ткани либо расположенной вблизи соединительнотканной структуры в виде перелома, вывиха, травмирования мениска, частичного разрыва либо полного отрыва от кости мышечной и связочной ткани, сухожилий;
- врождённого диспластического нарушения в развитии сочленений;
- нарушений в функциональности желез эндокринной системы, расстройства в обмене веществ;
- ревматизма либо ревматической лихорадки;
- полиартрита, ревматоидного, реактивного, метаболического, подагрического либо псориатического артрита;
- гнойного артрита, причина которого кроется в воздействии стрептококков, эпидермальных или золотистых стафилококков;
- туберкулёза любого расположения, бруцеллёза, хламидиоза, гонореи, сифилиса;
- дегенеративно-дистрофических патологий, к примеру, рассекающего остеохондрита.
Способствовать формированию артроза может повышенная мобильность суставной ткани, которая наблюдается на фоне выработки в организме особых коллагеновых волокон. Подобное явление наблюдается у 10% людей, проживающих на планете, его не считают заболеванием. Хотя на фоне гипермобильности отмечается слабость в сухожильно-связочной системе, из-за чего человек подвержен травматизму, особенно в голеностопном суставе, в виде растяжений и разрыва связочной ткани, вывихов.
Среди предрасполагающих факторов стоит отметить наличие пожилого возраста, частых нагрузок на суставную ткань, превышающих рамки её прочности, излишней массы тела, перенесенных операций, переохлаждений.
К группе риска причисляют женщин во время климакса, граждан, проживающих в неблагоприятных экологических условиях либо контактирующих с отравляющими химическими веществами. Если питание содержит в недостаточном количестве витамины и минералы, появляются условия для постепенного разрушения гиалуриновой хрящевой ткани.