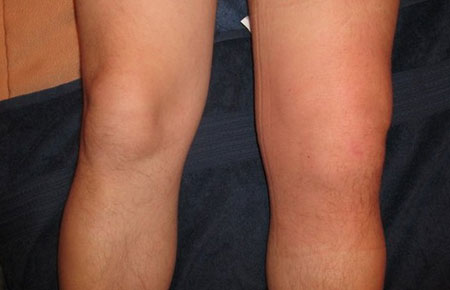
Что такое остеоартроз?
Содержание:
Лечение других заболеваний на букву — о
| Лечение обструктивного бронхита |
| Лечение ожирения |
| Лечение ожогов гортани |
| Лечение опоясывающего лишая |
| Лечение опухолей надпочечников |
| Лечение опухолей трахеи |
| Лечение ОРВИ |
| Лечение орхита |
| Лечение остеомиелита |
| Лечение остеомы |
| Лечение остеопороза |
| Лечение остеохондроза |
| Лечение остеохондропатии |
| Лечение острого живота |
| Лечение острой кишечной недостаточности |
| Лечение острой мезентериальной ишемии |
| Лечение острой почечной недостаточности |
| Лечение отека гортани |
| Лечение отита |
| Лечение отрубевидного лишая |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Симптоматика
Остеоартроз плеча на начальном этапе развития проявляется лишь слабыми дискомфортными ощущениями. Так как возникают они после тяжелой физической работы или долгого нахождения в одном положении тела, то человек списывает их на усталость. Тем более что дискомфорт быстро исчезает после отдыха. Но по мере разрушения, деформации плечевого сустава возникают и другие, выраженные симптомы остеоартроза:
- утром плечо отекает, припухает, выглядит несколько крупнее здорового;
- после пробуждения подвижность в нем ограничена в течение 30-40 минут;
- боли возникают в состоянии покоя, всегда усиливаются при резком движении плеча или руки;
- становятся привычными хруст, щелчки, потрескивание, сопровождающие практически каждое сгибание или разгибание сустава.
Причины развития деформирующего артроза коленного сустава
Артроз нередко развивается на фоне воспалительных заболеваний коленного сустава — ревматоидного, реактивного, подагрического артрита. К нему предрасполагают склеродермия, системная красная волчанка, неврологические патологии. Люди с врожденной слабостью связок входят в группу риска. В их организме вырабатывается особый «сверхрастяжимый коллаген». Из-за высокой эластичности связок нередко возникают вывихи, подвывихи, разрывы с образованием участков грубых фиброзных тканей. В последующем это и становится причиной развития артроза.
Избыточный вес
У людей с избыточной массой тела коленные суставы испытывают повышенные нагрузки. На поверхности хрящевой прослойки образуются микротрещины, которые не всегда успевают своевременно восстанавливаться. Площадь поражения тканей медленно, но неуклонно увеличивается с последующим обширным разрушением суставного хряща.
Повышенные нагрузки на нижние конечности
Именно повышенные нагрузки на колени становятся причиной развития деформирующего артроза в молодом возрасте. Особенно часто патология выявляется у тяжелоатлетов, бегунов. Вероятность преждевременного разрушения хряща высока у тех людей, которые решили заняться спортом после 40 лет или не снижают физических нагрузок с учетом возраста.
Малоподвижный образ жизни
В основе патогенеза артроза лежит недостаточное поступление в хрящ питательных веществ из синовиальной жидкости. Причина расстройства трофики — ухудшение кровообращения, в том числе в результате малоподвижного образа жизни. При низкой двигательной активности кровь сгущается, медленнее циркулирует по сосудам. Значительно возрастает риск развития артроза не только коленных, но и тазобедренных, плечевых, голеностопных суставов.
Различные травмы коленных суставов
Любая травма не проходит без последствий даже при проведении своевременного и грамотного консервативного или хирургического лечения. После внутрисуставных переломов, разрывов связок, сухожилий, менисков отдельные участки суставных структур замещаются тканями, лишенными какой-либо функциональной активности.
Нарушение обмена веществ и кровообращения
Деформирующий артроз может быть спровоцирован патологиями, при которых обмен веществ в организме нарушается. Это сахарный диабет, подагра, гипо- и гипертиреоз, заболевания надпочечников. К ухудшению кровоснабжения мягких, хрящевых и костных тканей приводят тромбофлебит, хроническая венозная недостаточность, варикозное расширение вен, расстройства кроветворения.
О питании
Восстановить уже деформированные хрящевые ткани в суставах обычно не представляется возможным. Но процесс деградации можно остановить. И поможет в этом подкорректированное меню. Оно же предотвратит (в совокупности с умеренными нагрузками и соблюдением врачебных предписаний) очередной рецидив.
Рекомендации попрощаться с избыточным весом не порадуют никого. Но если нет желания в прямом смысле слова оказаться безруким, вы все-таки им последуете. Лишние килограммы активно способствуют развитию остеоартроза пальцев рук (и не только их, в человеческом теле достаточно уязвимых суставов). Людям, имеющим проблемы с хрящевыми тканями, доктора настойчиво рекомендуют увеличить дозу молочных продуктов в рационе: это самый естественный источник кальция в наиболее усваиваемой организмом форме. Дамы за 50 должны молоко пить литрами, а творог есть килограммами – полезно и для самочувствия, и для костей, и для хрящей.
https://youtube.com/watch?v=wsJ6ebLSyHA
От мяса тоже глупо отказываться, даже во имя фигуры. В нем масса белка, без которого организму – никак. Только нужно брать нежирные кусочки. А на гарнир непременно требуется подавать гречку или чечевицу – вот истинная сокровищница микроэлементов!
Для суставников особенно полезен холодец. Его стоит употреблять не только по праздникам. Не лишним будет прислушаться к рекомендациям диетологов и отказаться от избытка сахара, помидоров, черного перца, желтков – они откровенно вредны при остеоартрозе. Бдительность и умеренность – вот что должно стать девизом каждого человека с остеоартрозом межфаланговых суставов кистей рук.
Принципы диеты
Диета при остеоартрозе тазобедренного сустава важна для успешной терапии. Она поможет насытить хрящевую ткань нужными полезными элементами для более быстрого ее восстановления.
Сбалансированный рацион — способ сбросить лишние килограммы, что актуально для пациентов с ожирением. Благодаря нормализации веса нагрузка на опорно-двигательный аппарат станет меньшей, что хорошо отобразится на протекании болезни и снизит интенсивность воспалительного процесса.
Питание не лечит болезнь, но оно существенно влияет на массу тела.
Диета при данном заболевании запрещает употребление следующих продуктов питания:
- Соль. Ее нельзя кушать ни в чистом виде, ни в добавлении к блюдам. Больному строго запрещены соленая рыба, икра, маринованные овощи, прочие продукты с большим содержанием соли.
- Копчености.
- Колбасные изделия.
- Фаст-фуд, полуфабрикаты.
- Консервы.
- Манная крупа.
- Кофе.
- Сладости, особенно шоколад.
- Жирная рыба и мясо.
- Свежая выпечка.
- Сливочное масло.
- Картофель и томаты запрещены из-за высокого содержания в них соланина, который усиливает болевые ощущения.
Пациентам при деформирующем остеоартрозе 1, 2, 3 степени тазобедренного сустава полезно употреблять такие продукты:
- нежирный творог;
- кефир;
- зеленый чай;
- мед;
- орехи;
- сухофрукты;
- овсянка, гречка;
- морепродукты;
- рыба и мясо, приготовленные на пару, отваренные или запеченные;
- зелень;
- овощи, особенно чеснок, лук, баклажаны и капуста;
- фрукты;
- студни и отвары из рыбы.
Лечение деформирующего остеоартроза
Лечить остеоартроз суставов можно с помощью нескольких вариантов – на начальных этапах, если нет полного сращения между поверхностями щели, применяют медикаментозный и консервативный метод терапии. Если же патология развивается активно, а безоперационное лечение не помогает устранить неприятные симптомы, то требуется помощь хирурга.
Тактику лечения деформирующего артроза или остеоартроза должен определить лечащий врач, исходя из полученной диагностической картины, наличия сопутствующих патологий и жалоб пациента.
Применение препаратов
Медикаменты нужны для купирования болевого синдрома и предупреждения рецидива обострения. Какие средства назначают:
Нестероидные противовоспалительные средства. Эти препараты имеют быстрое действие – способны в течение нескольких часов подавить воспалительную реакцию и снизить ощущение дискомфорта. Рекомендуемые средства – Диклофенак, Мелоксикам, Кетанов. Длительность использования таких медикаментов не должна превышать 2-7 дней без дополнительного назначения гастропротекторных средств
Также нужно с осторожностью назначать НПВС лицам, страдающим почечной недостаточностью и артериальной гипертензией.
Кортикостероиды. Если нестероидные противовоспалительные средства недостаточно купируют приступы боли при деформирующем артрозе, то пациенту могут выписать введение гормональной внутрисуставной блокады
Для усиления эффекта обезболивания ГКС часто комбинируют с анестетиками – Лидокаином или Новокаином. Эти препараты мгновенно убирают дискомфорт, а гормональный компонент борется с воспалительным процессом в тканях. Рекомендуемое средство – Дипроспан. Действующее вещество лекарства обладает пролонгированным действием, что положительно сказывается на длительности терапии. Один укол действует в течение 3-5 недель.
Хондропротекторы. Глюкозамин и хондроитин выписывают в составе комплексного лечения для длительного приема. Эти компоненты питают хрящевую ткань и способствуют замедлению развития дегенеративных изменений в суставах при наличии деформирующего остеоартроза. В период обострения назначают инъекционные формы, а затем переходят на таблетки. Примеры лекарственных средств – Дона, Артра, Хондрогард.
Витаминно-минеральные комплексы. Кальций – основной строительный материал для костей и суставов. При его нехватке в организме кости разрыхляются, возникают деформации и переломы. Чтобы кальций мог полноценно усваиваться, назначают дополнительный прием холекальциферола – витамина Д3. Этот компонент не только положительно влияет на суставную ткань, но и укрепляет иммунитет, улучшает общее самочувствие. Примеры средств – Кальций Д3 Никомед, Кальцемин.
Помимо медикаментозного вмешательства, используют консервативные методы терапии, направленные на улучшение подвижности деформированного участка. Чтобы пациент лучше себя чувствовал и у него реже наблюдались обострения, назначают такие процедуры:
- Массаж для улучшения кровотока и подвижности, расслабления зажатых мышц.
- Упражнения – с целью разработать затянутые суставы, укрепить мышцы и предупредить возникновение скованности при движениях.
- Физиотерапевтические процедуры. С помощью электрофореза или ударно-волновой терапии можно замедлить рост остеокластов, костных наростов, улучшить кровоток и снять напряжение в мышцах.
Если комплекс физиопроцедур и применение медикаментов не помогают устранить болевой синдром, а патология продолжает быстро прогрессировать, то пациенту предлагают провести хирургическое вмешательство – эндопротезирование. Суть метода заключается в замене сустава на имплантат из гипоаллергенного материала, не вызывающего реакцию отторжения у пациента. Радикальный метод терапии позволяет больному начать жить практически полноценной жизнью.
Мнение редакции
Деформирующий остеоартроз является дегенеративной патологией, поражающей и внешне изменяющей поверхность хрящевой ткани сустава, что приводит к чувству скованности и боли. Если начать терапию своевременно, то удается надолго замедлить развитие заболевания.
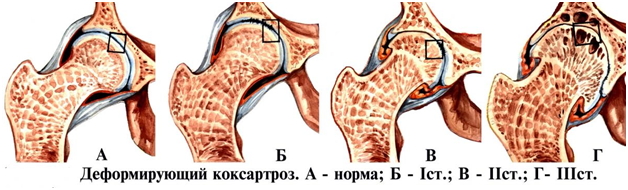
Прогноз и профилактика
Скорость и степень прогрессирования деформирующего остеоартроза определяется его формой, локализацией, а также возрастом и общим фоном здоровья пациента. Коксартроз может серьезно нарушить функции конечности, стать причиной нетрудоспособности и даже инвалидности. При многих формах деформирующего остеоартроза достигается устранение болевой реакции, улучшение функционирования сустава, однако полного восстановления хряща у взрослого пациента достичь невозможно.
Профилактика деформирующего остеоартроза состоит в ограничении перегрузок суставов, своевременном лечении травм (растяжений связок, ушибов), заболеваний костного аппарата (дисплазии, плоскостопия, сколиоза), регулярных занятиях гимнастикой, поддержании оптимальной массы тела.
Как быстро снять боль и чем лечить?
В первую очередь необходимо устранить боль и воспаление. Назначают:
-
Нестероидные противовоспалительные средства (НПВС) и обезболивающие. Препараты позволяют достаточно оперативно убрать воспаление при артрозе, способствуют уменьшению болей и отека.
-
Кортикостероиды используют, когда НПВС и анальгетики не помогают, например при лечении артроза коленного сустава 3-4 степени. Пациенту делают медикаментозную блокаду — препараты вводят непосредственно в полость сустава. это помогает снять боль и добиться облегчения уже через несколько минут после укола.
-
Специальные мази и обезболивающие пластыри.
Комментирует врач-ортопед Сиденков Андрей Юрьевич:
Лечение артроза коленного сустава 2-3 степени всегда комплексное, как правило включает более 15 (!) пунктов рекомендаций в листе назначения. Это не только лекарственные препараты и уколы. Это целый ряд реабилитационных мероприятий направленных на коррекцию биомеханики сустава и образа жизни пациента. Только такой подход поможет сохранить сустав и остановить прогрессирование болезни.
Препараты укрепляющие костную и хрящевую ткань:
-
Хондропротекторы на основе хондроитина и глюкозамина, являются питательной основой хондроцитов.
-
Препараты гиалуроновой кислоты, служат аналогами синовиальной жидкости.
-
Препараты улучшающие микроциркуляцию и кровоснабжение суставного хряща.
-
Препараты кальция и витамина Д укрепляют кости образующие коленный сустав.
-
Внутрисуставные инъекции препаратов гиалуроновой кислоты, представляет искусственный аналог синовиальной жидкости, помогает смазать суставные поверхности.
-
Лекарственные блокады помогают быстро снять отек, боль и воспаление. Как правило, эффект заметен уже на следующий день.
Лечение остеоартроза коленного сустава также включает физиопроцедуры:
-
Электрофорез. С помощью электрического тока лекарство проникает к пораженному участку. Электрофорез используют для лечения боли в колене при гонартрозе.
-
Фонофорез. Лекарство поступает в зону воспаления под воздействием звуковых волн. Дополнительное преимущество метода при лечении деформирующего гонартроза, это тепловой эффект.
-
Ударно-волновая терапия. Процедура позволяет улучшить кровообращение, стимулирует питание тканей, используют для разрушения остеофитов и рубцовой ткани.
-
Тракционная терапия (вытяжение сустава) — помогает разгрузить суставную щель, растянуть ее на несколько миллиметров, тем самым уменьшить взаимодавление суставных поверхностей.
-
Электромиостимуляция — стимулирует кровоток и работу мышц с помощью электрического тока, восстанавливает мышечный тонус.
-
Механотерапия — помогает разрабатывать движения в суставе, бороться с контрактурой на специальных роботизированных тренажерах.
-
Лазеротерапия, создает глубокий нагрев тканей, уменьшает воспалительную реакцию.
-
Магнитотерапия. Лечебный эффект основан на свойствах магнитного поля уменьшать болевой синдром, воспалительный процесс, отечность тканей.
Методы ортобиологии направлены на стимулирование регенерации и замещение дефектов хрящевой ткани:
-
Плазмолифтинг — препарат на основе плазмы, изготавливают из собственной крови пациента, запускает процессы регенерации, содержит факторы роста.
-
PRP-терапия — в качестве препарата используют плазму получаемую из крови пациента. Обогащенная тромбоцитами плазма стимулирует регенерацию хондроцитов, увешает воспалительный процесс.
-
SVF-терапия — основана на применении клеток стромально-васкулярной фракции, получаемых из собственной жировой ткани пациента.
-
SVF-терапия + PRP-терапия — одновременное применение концентрированной плазмы и клеток-предшественников позволяет достичь наилучших результатов.
-
Лечение стволовыми клетками. Метод основан на применении клеток костного мозга, в настоящее время находится в разработке.
Каждый случай индивидуален и требует разработки отдельной реабилитационной программы лечения заболевания артроза коленного сустава.
Не знаете где лечить артроз в Москве? Хотите получить профессиональную помощь и пройти лечение без операции? Запишитесь в медицинский центр «Стопартроз». Мы предлагаем пройти обследование и приступить к восстановлению здоровья в день обращения к нам. Воспользуйтесь современным лечением артроза коленного сустава по выгодным ценам.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Причины появления
Первичный остеоартроз поражает изначально здоровый хрящ из-за постепенного врожденного снижения его функциональной выносливости. Вторичная патология возникает на фоне уже имеющихся деструктивных изменений определенных участков хрящевых тканей.
Лишний вес
Избыточная масса тела — один из самых часто провоцирующих остеоартроз колена факторов. У человека с лишним весом сустав испытывает повышенные нагрузки. Сначала на поверхности хряща появляются несколько микротрещин, но с течением времени их становится все больше. Хрящевая прослойка истончается, возникают первые болезненные ощущения. Ортопеды всегда выясняют причину избыточной массы тела. Если ожирение спровоцировано не перееданием, а эндокринной или гормональной патологией, то одновременно с остеоартрозом проводится и ее лечение.
Возраст
По мере старения организма замедляются процессы регенерации. Хрящевые ткани не успевают восстанавливаться на фоне естественной гибели их клеток. Поэтому даже незначительное повышение нагрузок, например, более длительная прогулка, может спровоцировать повреждение гиалинового хряща. С возрастом также снижается выработка коллагена — основного строительного материала соединительных тканей. Это приводит к ослаблению связок, сухожилий, стабилизирующих коленный сустав.
Наследственность, врожденные патологии
Врожденная сгибательная контрактура, вальгусная или варусная деформация, вывих голени или наколенника — врожденные патологии коленного сустава. Они выявляются достаточно редко, обычно в детском возрасте. Если врожденные аномалии не были своевременно диагностированы, а их лечение проведено, то они часто становятся причиной развития остеоартроза.
Спровоцировать поражение хряща может и гипермобильность суставов, передающаяся по наследству. Это не заболевание, а особое состояние связок и сухожилий. Они очень эластичные из-за выработки «сверхрастяжимого» коллагена. Несмотря на то что гипермобильность не считается патологией, она нередко приводит к развитию остеопороза после 45-50 лет.
Высокие нагрузки
Интенсивные спортивные тренировки могут привести к микротравмированию гиалинового хряща, особенно у людей старше 40 лет из-за естественного снижения его эластичности. Особенно опасны в этом возрасте быстрые глубокие приседания, езда на велосипеде на большие расстояния, бег. В США, где популярны утренние пробежки, весьма востребовано эндопротезирование коленных суставов.
В группу риска развития остеоартроза также входят люди, которые проводят свой рабочий день на ногах — парикмахеры, продавцы, фармацевты. У них часто выявляется варикозное расширение вен, тромбофлебит и другие расстройства кровообращения в ногах, предрасполагающие к остеоартрозу колена.
Травмы, операции, другие болезни
Спровоцировать развитие вторичной патологии могут системные эндокринные, метаболические, ревматические заболевания — сахарный диабет, гипотиреоз, ревматоидный, реактивный или псориатический артрит, подагра.
Постоперационный остеоартроз может возникать после хирургических вмешательств. Это реконструкция связок, менисков, лечение внутрисуставных переломов. Даже при правильно проведенной операции в коленных структурах формируются рубцы из соединительной ткани, лишенной какой-либо функциональной активности. К этому приводят и различные травмы — переломы, вывихи, подвывихи, разрывы связок, мышц, сухожилий любой степени тяжести.
Патогенез
Раньше считалось, что в патогенезе артроза лежит нарушение баланса между анаболизмом и катаболизмом в гиалиновом хряще. Но по истечению многолетних исследований, ученые пришли к выводу, что развитию этого заболевания служит дисбаланс между воспалительными и противовоспалительными цитокинами.
Патогенез артроза
Роль воспалительных цитокинов в развитии артроза до сих пор активно изучается. Но доказано, что именно они становятся причиной возникновения некротических процессов, злокачественных опухолей и остеоартроза, т. к. именно они активизируют разрушение хрящевых тканей, воспаление суставной оболочки и субхондральной кости.
Продукты, выделяемые в процессе деградации хрящей, поглощаются клетками синовиальной капсулы, провоцируя воспалительные реакции в оболочке. Таким образом развивается синовит, который является одним из симптомов остеоартроза и наблюдается у 50% пациентов.
Возникновение дегенеративно-дистрофических процессов в суставах ученые также связывают с ожирением. Избыточная масса тела – это не только большая нагрузка на организм, но и активатор синтеза провоспалительных цитокинов и адипоцитокинов, которые также провоцируют воспаление костей, хрящей, суставной оболочки.
Развитие синовита проявляется утренней скованностью, припухлостями, покраснением кожных покровов, болями, которые усиливаются во время двигательной активности. Также это состояние характеризуется увеличением выработки синовиальной жидкости, что отчетливо видно при проведении МРТ.
Еще один немало важный фактор в патогенезе артроза – воспалительные процессы, происходящие в субхондральной кости. Их активизацию могут спровоцировать также разные факторы (удары, ушибы, другие хронические воспаления в организме), вызывающие внутрикостную гипертензию. Остеофиты, формирующие в процессе развития артроза, нарушают целостность нервов и изменение периартикулярных мышц, вызывая их спазм и усиливая болевой синдром.
Также развитие артроза становится следствием нарушения обмена веществ, в результате которого эластичность суставной ткани постепенно снижается. Такое явление вызывают дефицит протеогликонов. Происходит это может на фоне возрастных изменений, врожденных или приобретенных заболеваний.
Особенности лечения
Курс терапии и схему лечения всегда определяет специалист: остеоартроз кистей рук и воздействие на него зависят от состояния здоровья пациента, имеющихся у него хронических заболеваний, причин проблем с суставами, стадии болезни и целого набора других факторов.
Основной комплекс медикаментов для лечения суставов:
- средства против воспаления. Обычно прописываются нестероидные препараты (Нимесил или Диклофенак). Их задача – устранение воспалительного процесса, которое закономерно повлечет снижение болевого синдрома;
- хондропротекторы, которые должны наладить питание пострадавшего хряща, помочь ему в грядущем восстановлении (Артрон, Хондроксид). Препараты действенны только на первых двух стадиях остеоартроза. При запущенных формах они бесполезны: хрящ разрушен, восстанавливать нечего. Пить хондопротекторы нужно долго, краткие курсы неэффективны;
- сосудорасширяющие препараты (Никошпан, Трентал). Патология, вызвавшая остеоартроз кистей рук, затрагивает и кровообращение, застой крови просто неизбежен.

Это основные направления. К ним могут присоединяться кортикостероиды, вводимые внутрисуставно. На лечении остеоартроза эти препараты не сказываются, но прекрасно купируют боль и помогают быстрее устранить воспаление. Такой шаг актуален, если болевые ощущения сильно выражены, вплоть до непереносимости.
Врач может порекомендовать и сопутствующие средства: гель, мазь, раствор для компрессов. Их эффективность не слишком велика, поскольку кожа с трудом пропускает внутрь организма посторонние (или сочтенные таковыми) вещества. Но как сопутствующей терапией, наружными средствами пренебрегать не стоит.
Основные данные об остеоартрозе суставов
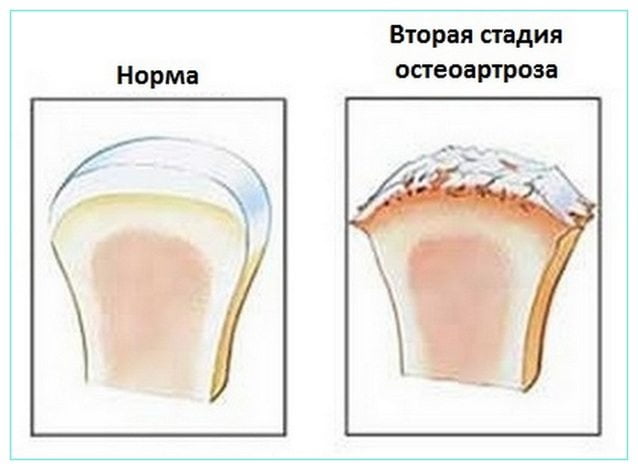
Остеоартроз – это деформация, связанная с дегенеративным поражением суставной ткани. Болезнь связана с нарушением регенерации костной структуры, что приводит к преждевременному изнашиванию и старению сустава. Болезнь поражает субхондральную кость, которая со временем обнажается, покрывается множественными кистами, а на ней образуются остеокласты.
Как выглядит деформирующий остеоартроз
Первичный деформирующий остеоартроз связан с возникновением нарушений в здоровом хряще на фоне генетической предрасположенности к болезни. Вторичная форма связана с приобретенными дефектами и часто возникает на фоне травмы, воспаления костей или неблагоприятных гормональных изменений. Деформирующий артроз протекает длительно, на фоне развития болезни происходят постепенные дегенеративные изменения, разрушающие сустав.
Лекарственные препараты
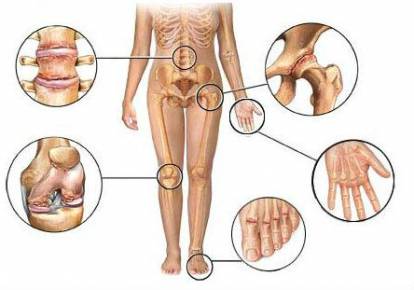
Главные принципы лечения остеоартроза:
- продолжительность,
- систематичность,
- комплексность.
Оно должно быть дифференцированным и проводиться с учетом этиологии, стадии, локализации заболевания, наличия вторичного синовиита, сопутствующих болезней и тому подобное. Базовая терапия предполагает прежде разгрузки пораженного сустава. Больному запрещается длительное хождение, долгое стояние, ношение грузов, частые подъемы и спуски по лестнице. Хождение обязательно следует чередовать с кратковременным отдыхом. При синовиите ходить следует с опорой (палкой, костылями).
Медикаментозное лечение предполагает применение парацетамола, неселективных ингибиторов ЦОГ (диклофенак, ибупрофен), селективных ингибиторов ЦОГ (мовалис, нимесулид). Хороший эффект имеют антагонисты рецепторов интерлейкина-1 (например, диацереин). Многим больным помогает системная энзимотерапия (вобэнзим или флогензин). В случае устойчивого синовиита и неэффективности указанных ранее средств назначаются глюкокортикоиды внутрисуставно (не более 4 инъекции в год).
Лечение остеоартроза предусматривает применение хондропротекторов: глюкозааминосульфат в комбинации с НПВП, хондроитинсульфат (структум), гиалуроновая кислота, алфлутоп (в случае поражения нескольких суставов). Эффективно также местное применение мазевых и гелевых форм НПВП: кетопрофен, ибупрофен, пироксикам. Дополняют лечебный комплекс назначением антиоксидантов (витамин Е) и препаратов, улучшающих микроциркуляцию (трентал, агапурин).
- парацетамол — 500 мг 4 раза в сутки;
- диклофенак — 100 мг в сутки;
- ибупрофен — 200 мг 3 раза в сутки;
- мовалис — 7,5-15 мг в сутки;
- нимесулид — 100 мг 2 раза в сутки;
- артродарин — по 50 мг внутрь 2 раза в день во время еды в течение не менее 3 месяцев;
- вобэнзим — по 3-5 таблеток 3 раза в день в течение 3 недель;
- флогензин — по 2 таблетки 3 раза в день в течение 3 недель;
- кеналог — доза 20-40 мг в зависимости от размера суставов;
- дипроспан — доза 0,25-2 мг в зависимости от размера суставов;
- депо-медрол — доза 20-40 мг в зависимости от размера суставов;
- гидрокортизон — доза 50-125 мг в зависимости от размера суставов;
- дона — 1500 мг 1 раз в сутки в течение 4-6 месяцев;
- структум — 750 мг 2 раза в сутки в течение 3 недель, затем — 500 мг 2 раза в день, длительно;
- витамин Е — 1-2 капсулы в день в течение месяца или 1-2 мл 10% раствора 1 раз в день в течение 20 дней;
- трентал — по 100 мг 3 раза в день.
Терапия лекарственными средствами является основным методом в лечении. Выбор препаратов для лечения артроза не так велик, все используемые средства можно поделить на две большие группы:
- Симптоматические медикаменты воздействуют на проявления заболевания (обезболивающие, нестероидные противовоспалительные средства – НПВС, глюкокортикостероидные гормоны). При их применении боль и воспаление исчезают за короткое время, что повышает качество жизни.
- Хондропротекторы – средства, восстанавливающие поврежденную хрящевую ткань и обменные процессы в ней за счет активации кровотока и стимуляции появления новых клеток хряща.
Основным и одним из первых симптомов артроза является боль. Снять ее помогают средства, обладающие обезболивающим и противовоспалительным действием. Для быстрого уменьшения болевых ощущений могут использоваться местные формы лекарств в виде мазей и гелей, но действие их непродолжительно.
Нестероидные противовоспалительные средства помогают снять боль и уменьшить воспаление. Для лечения суставов предпочтительно применять селективные НПВС, которые действуют преимущественно на суставные ткани без негативного влияния на остальные органы.
При использовании нестероидных противовоспалительных средств необходимо помнить, что нельзя применять более одного НПВС. Препарат необходимо поменять, если отсутствует эффект от терапии через 2 недели. Врач должен подобрать минимальную дозу НПВС в таблетках, которая будет уменьшать боль.
Глюкокортикостероидные гормоны обладают двояким действием. С одной стороны гормон защищает хрящ от разрушения и снимает воспалительный процесс, но с другой – разрушает хрящевую ткань при длительном воздействии. Поэтому лечить ими артроз необходимо строго под контролем врача. Часто более эффективно применять глюкокортикостероиды в виде внутрисуставных уколов, которые обладают меньшим количеством побочных эффектов.
Хондропротекторы
Все препараты данной группы оказывают стимулирующий эффект на хрящевую ткань, некоторые из них незначительно снимают боль.
Причины заболевания, факторы риска
Основной причиной данной формы остеоартроза специалисты называют некое несоответствие между нагрузкой, которой подвергаются суставы, и их прочностью, выносливостью. Стоячая работа, избыточная масса тела, неправильная осанка, профессиональные занятия спортом – все это потенциально может стать фактором риска развития ДОА суставов.
Специалисты выделяют первичную и вторичную разновидности деформирующего остеоартроза. В первом случае выносливость хряща является врожденной, его функции изначально снижены, хотя в целом он здоров. Вторичная форма возникает в случае, когда происходит травматизация хряща, повлекшая за собой его деформацию. Также к возникновению дефектов хрящевой ткани можгут привести воспаление костно-суставных тканей, асептический некроз кости, гормональные или метаболические сбои в организме.
Определенной закономерности относительно того, кто может страдать от этого заболевания, нет. Чаще ему подвержены женщины в возрасте 45-55 лет, но и мужчины, а также женщины любых других возрастных категорий от него не застрахованы. Кроме того, после 60-65 лет количество страдающих деформирующим остеоартрозом приближается к 100%.
Почему возникает болезнь
Все, кто сталкивается с данной проблемой, сразу задают вопрос: можно ли вылечить остеоартроз? Однако прежде чем говорить о лечении, следует понимать причины его появления. Характеризуется остеоартроз разрушением хрящевой и костной ткани человека.
Особенностью данной болезни является ее хроническое течение, а также процесс деформации, который вызывается нехваткой хрящевой жидкости и влаги, питающей хрящевые волокна.
В результате, хрящи теряют свои свойства, становятся сухими, уменьшаются в объемах и быстрее изнашиваются. Если говорить о позвонках, то на них оказывается повышенное давление, отчего они гипертрофируются, и костная ткань начинает разрастаться, из-за этого образовываются своеобразные наросты.
Это становится причиной уменьшения межпозвоночного расстояния. В следствие чего у человека возникает болевой синдром, движения становятся ограничены и возникают неврологические отклонения.
Остеоартроз может возникнуть в любом отделе позвоночника. Распространена патология шейного отдела, также часто встречается остеоартроз поясничного и крестцового отделов. Воспалительный процесс может возникать не только в хрящах или межпозвоночных дисках, но и в прилегающих мягких тканях, что также негативно отражается на общем состоянии позвоночника.
Наиболее распространенным является остеоартроз шейного и поясничного отделов.
Факторов, вызывающих проблемы с позвоночником, достаточно много. Специалисты сходятся во мнении, что на развитие данной патологии влияют как внутренние, так и внешние факторы. В связи с данными факторами, классифицируют заболевание на первичный и вторичный остеоартроз. На развитие первичного типа влияют внутренние факторы, а на вторичный тип – внешние.
К внутренним факторам относят:
- возрастные изменения,
- различного рода воспаления,
- наследственность,
- врожденные патологии,
- лишний вес,
- нарушенный гормональный фон,
- неправильная работа эндокринной системы.
К внешним факторам относят:
- полученные ранее травмы,
- сколиоз,
- работа, связанная с ношением тяжестей или длительным нахождением в одной позе (например, сидячая работа),
- чрезмерные физические нагрузки.