Проблемы с позвоночником признаки
Содержание:
Боли в области сердца
Область сердца – это проекция сердца на переднюю грудную клетку, то есть участок от третьего ребра до нижнего края грудины. Не специалисты принимают за боли в области сердца любые болевые ощущения, которые возникают в левой половине груди. Однако типичная локализация сердечных болей – область за грудиной и слева от нее до середины подмышки.
Причин болей в области сердце может быть великое множество: от курения до пневмонии и опухолей сердца. Как понять, что вы имеете дело однозначно с проблемами сердечной мышцы и пора отправляться к кардиологу, а то и вызывать скорую?
- Сжимающая боль в области сердца. Симптом большинства форм ишемической болезни, свидетельствующий о кислородном голодании сердечной мышцы.
- Резкая интенсивная боль, которая возникает внезапно и не позволяет отвлечься ни на что другое. Требует безотлагательной медицинской помощи, может быть симптомом стенокардии, инфаркта миокарда, а также перелома ребер, заболеваний пищевода и желудка, расслоения аневризмы аорты, в любом случае – вызывайте скорую.
- Давящая боль. В большинстве случаев – симптом сердечно-сосудистых заболеваний, но может быть также признаком язвы желудка, мастопатии, рака молочной железы, отравления. Исключение – чрезмерные физические нагрузки: при них давящая боль в сердце может возникнуть даже у здорового человека.
- Сильная, нестерпимая боль. Симптом инфаркта, стенокардии и других опасных заболеваний, рекомендовать не игнорировать симптом и обратиться к врачу излишне, потому что настолько сильную боль проигнорировать вряд ли получится.
Не стоит беспокоиться, если вы ощущаете эпизодическую колющую боль – она может быть вызвана переохлаждением или перенапряжением мышц. Если колющая боль появляется часто, вероятные причины – опоясывающий лишай, межреберная невралгия (воспаление нерва). Если кроме эпизодической колющей боли в области сердца вы жалуетесь на кашель, повышение температуры и потливость, то, вероятно, это один из симптомов пневмонии, туберкулеза, плеврита или даже рака легкого. Также колющие боли должны насторожить, если сочетаются с головокружениями, расстройствами памяти и речи.
Ноющая боль в области сердца – тоже не причина бежать к кардиологу. Как правило, это реакция организма на стресс. Ноющие боли проявляются в периоды нервного напряжения, они сопровождают тревожно-мнительные расстройства и депрессии.
Отдельного упоминания заслуживает спондилогенная кардиопатия – неприятные ощущения в области сердечной мышцы, связанные с заболеваниями позвоночника. Спондилогенная кардиопатия может напоминать болезненные ощущения, которые возникают при ишемической болезни сердца.
Отличить стенокардию и ишемию от болей, вызванных заболеванием позвоночника, можно простым способом: сердечные боли при стенокардии снимаются нитроглицерином, принятым под язык. При болях, вызванных заболеваниями позвоночника, нитроглицерин бесполезен.
Не затягивайте с лечением позвоночника, потому что игнорирование искривлений, смещений позвонков и других проблем может привести к развитию заболеваний сердца: даже если сейчас боли в области сердца вызваны сугубо проблемами с позвоночником, со временем из-за смещения позвонков, сдавления нервов и кровеносных сосудов может заболеть и сердце.
Причины
Цель данного раздела — подчеркнуть, что существует множество заболеваний позвоночника, вызывающих боль в ноге, стопе и другие симптомы. Наиболее успешное лечение базируется на тщательной диагностике на основе жалоб пациента и радиологических исследований.
Проблемы с поясничным отделом позвоночника, которые наиболее часто становятся причиной боли в ноге, включают:
- Остеохондроз. С возрастом наши межпозвонковые диски теряют воду и другие питательные вещества, что приводит к снижению их эластичности. Дегенерация позвонков приводит к тому, что они начинают слегка смещаться, что, в свою очередь, может вызвать боль, иррадиирующую в ногу. Несмотря на то, что основным симптомом поясничного остеохондроза является боль в пояснице, боль в ноге и стопе также встречаются довольно часто.
Боль в ноге или стопе при остеохондрозе поясничного отдела позвоночника называется «отражённой» болью. Другим частым примером отражённой боли является боль в руке или плече, вызванная сердечным приступом. Наш мозг не всегда может точно определить локализацию боли, поэтому мы ощущаем разлитую боль в различных частях тела. Отражённая боль обычно тупая, и её источник сложно обнаружить.
Боль в ноге, вызванная остеохондрозом, также может быть связана с защемлением нервного корешка. Это происходит по той причине, что из-за дегенерации межпозвонковой диск уменьшается в размере и начинает двигаться. В результате места для нервных корешков становится недостаточно. Это состояние называется фораминальным стенозом. Боль в ноге от сдавленного или воспалённого нерва обычно ощущается как стреляющая. - Межпозвонковая грыжа в поясничном отделе позвоночника
Часто межпозвонковая грыжа оказывает давление на самое слабое место диска — область, находящуюся прямо под нервным корешком. Это приводит к возникновению боли, распространяющейся по ходу седалищного нерва. Также межпозвонковая грыжа в зависимости от её локализации может защемлять и другие нервные корешки.
Симптомы межпозвонковой грыжи напрямую зависят от её расположения. Существует множество безоперационных методов лечения межпозвонковой грыжи, такие как вытяжение позвоночника, лечебная гимнастика, гирудотерапия и другие противовоспалительные средства. В тяжёлых случаях при развитии синдрома конского хвоста может быть показана операция дискэктомия или микродискэктомия. - Сужение поясничного спинномозгового канала
Стеноз позвоночного канала в поясничной области возникает в случае сдавления нервных корешков гипертрофированными межпозвонковыми суставами и образования краевых остеофитов. Этот процесс называется деформирующим спондилоартрозом. Стеноз позвоночного канала обычно, но не всегда, наблюдается у пожилых пациентов, у которых дугоотростчатые суставы увеличиваются из-за возрастной дегенерации позвоночника.
Сужение можно увидеть на МРТ-снимках. Симптомы спинального стеноза похожи на симптомы ишиаса: боль в ноге, отражённая боль, покалывания, слабость в ноге и/или онемение. Для описания подобных симптомов врачи часто используют термины «радикулопатия» или «радикулит».
Боль в ноге, вызванная стенозом, развивается со временем. Симптомы улучшаются, когда пациент наклоняется вперёд, так как в этой позиции давление на нервные корешки уменьшается. - Спондилолистез
Спондилолистез возникает в том случае, если один из позвонков соскальзывает относительно следующего, нижнего позвонка, нарушая естественную структуру позвоночного сегмента и его стабильность.
Нестабильность затронутого позвоночного сегмента приводит к защемлению нервного корешка и, как следствие, боли в ноге. Многим пациентам с такими проблемами помогает физиотерапия и отдых во время эпизодов острой боли. Несмотря на это, в некоторых случаях требуется поясничная фузия.
Инфекции позвоночника (спинальные инфекции) причины, симптомы, методы лечения и профилактики
Существует огромное количество видов инфекционных заболеваний позвоночника, которые отличаются по локации поражения, симптомам, причинам и способам лечения. Большинство патологий врачи разделяют на категории:
- гнойные;
- негнойные;
- спонтанные;
- послеоперационные;
- эпидуральный абсцесс.
Дисцит
Инфекционная патология межпозвонковых дисков, которая может сочетаться с воспалениями. Сопровождается сильным болевым синдромом и ограничением двигательных функций спины. Выявить нарушения можно на рентгене или МРТ. Наблюдается чаще у детей и подростков.
Остеомиелит
Происхождение патологии может быть бактериальным или грибковым, возбудитель инфекции поражает позвонковые кости. Развивается как самостоятельное или вторичное заболевания. От начальной до развитой стадии обычно проходит 4-8 месяцев. Проявляется спинальной болью мощной интенсивности, высокой температурой тела, увеличенным уровнем лейкоцитов в крови. В запущенных случаях наблюдаются неврологические отклонения.
Эпидуральный абсцесс
Представляет собой гнойное воспаление костной спинномозговой оболочки. Скопления гноя постепенно увеличиваются и вызывают компрессию нервных корешков спинного мозга. Возможно разрушение не только нервных волокон, но и окружающих мягких тканей. Характеризуется отёчностью спины, покраснениями и припухлостью кожи в месте поражения.
Послеоперационные спинальные инфекции
Чаще возникают при установке металлических вспомогательных фиксаторов — инородное тело служит внутренним раздражителем и провоцирует формирование инфекций. Характерные признаки — острая боль после реабилитации, выделения жидкости разной консистенции из мест хирургических разрезов, развитие гематом, отёков и воспалений.
Спондилиты
Бывают двух типов:
- Туберкулёзный. Возникает чаще в грудном отделе позвоночника, может распространяться на соседние сегменты (поясницу, шею). Сопровождается нестабильностью спины, смещением позвонков, инфицированием элементов связочного аппарата.
- Бруцеллёзный. Источник заражения — животные с острыми инфекциями. Первые 1-2 месяца протекают бессимптомно, после чего резко возникает лихорадка, высыпания на коже, гнойные процессы в мышцах, связках, костях и суставах.
Как можно диагностировать заболевания позвоночника?
Главная опасность проблем с позвоночником — бессимптомное начало. Именно поэтому большинство подобных заболеваний диагностируются уже на запущенных стадиях, когда лечение затруднено, либо невозможно в принципе. Периодические боли и дискомфорт в спине при движениях возникают практически у всех, но это не является основанием для беспокойства.
Тревожиться по поводу возможных болезней следует при возникновении характерных симптомов, а также длительных и регулярных болевых ощущениях в позвоночнике и прилегающих тканях. Именно в таких случаях следует обязательно посетить квалифицированного специалиста и пройти необходимые обследования.
Основные методы диагностики:
- Первичный осмотр и опрос пациента, локализация болевых ощущений;
- Изучение анамнеза больного. Зачастую болезни спины проявляются и сбоями в работе внутренних органов, нарушением сердечной деятельности, проблемами с пищеварением;
- Рентгенография позвоночника позволяет определить возможное искривление и дегенеративные процессы в позвоночном столбе;
- МРТ и КТ также используются для выявления патологий в строении позвоночного отдела.

Многие болезни позвоночникаимеют схожие симптомы, поэтомуи лечение проводится с использованием одинаковых методик.
Чтобы достоверно диагностировать вид патологий позвоночного отдела, необходимо обратиться к специалисту, а дальнейшая информация поможет распознать недуг самостоятельно.
Боли в руках и ногах
Боли в руках – один из симптомов шейного остеохондроза. Поскольку нервы, иннервирующие руки, образуются из волокон нервных корешков шейного отдела позвоночника, нервная проводимость рук нарушается, стоит шейным позвонкам сместиться. Из-за этого руки немеют, дрожат, теряют чувствительность, человек может жаловаться на боли.
Приблизительно такой же механизм наблюдается и с нервами ног, с той лишь разницей, что они берут начало в поясничном отделе позвоночника. Ущемление седалищного нерва дает о себе знать резкими приступами сильной боли, которая ощущается в бедре и голени, а причина часто кроется в остеохондрозе пояснично-крестцового отдела или межпозвонковых грыжах.
Как отличить боли в руках, вызванные болезнями позвоночника, от сердечных?
- Поверните голову, вытяните шею, пошевелите рукой. Если причина болей – в позвоночнике, болевые ощущения усилятся. Сердечные боли не станут ни меньше, ни сильнее от движения рукой. К тому же при заболеваниях сердца боли отдают в левую руку, а если болит правая, то дело наверняка не в сердце.
- Повращайте плечом. Если боль не усиливается при движениях головы, но становится сильнее при движениях плечами, причина может быть не в дегенеративных изменениях межпозвонковых дисков, а в плечевом артрите. При этом заболевании боль сильная, так что люди нередко вызывают скорую помощь, полагая, что у них начался сердечный приступ.
- Убедитесь, что суставы не опухли. Боли в руке могут быть вызваны заболеваниями и травмами суставов, большинство из которых сопровождаются отеками и воспалениями, так что суставы распухают. Если болит рука, один из суставов которой распух, причина болей наверняка не в сердце и не в позвоночнике, и нужно записаться на прием к ревматологу, а не кардиологу или вертебрологу.
Нет причин паниковать, если вы накануне возникновения болей сходили в тренажерный зал, налегали на весла, вскапывали огород: если боль в руке несильная и возникла после физической нагрузки, причина, скорее всего, в перенагрузке мышц и связок. Руке нужно дать отдых, и со временем боль пройдет. Срочно обратиться к врачу следует в ситуации, если кроме боли в руке вы отмечаете такие симптомы, как головокружение, вздутие живота, свистящее дыхание или кашель.
Причин, по которым могут болеть ноги, великое множество, начиная от варикозного расширения вен и заканчивая заболеваниями суставов и травмами. Задуматься о лечении поясничного отдела позвоночника нужно в том случае, если боль локализуется в задней части ноги и носит либо постоянный, либо стреляющий характер. Двигать ногой тяжело, она немеет, но вместе с тем в задней части ощущается покалывание. Все это вместе взятое – симптомы ишиаса, т.е. невралгии седалищного нерва, которая очень часто связана с нарушениями в поясничном отделе позвоночника.
Лордоз
Лордоз – это заболевание, при котором позвоночный столб становится как дуга. Физиологическим лордозом страдают дети, возрастом от пяти или шести месяцев, когда они уже умеют садиться сами. Патологическая форма лордоза развивается у человека любого возраста.
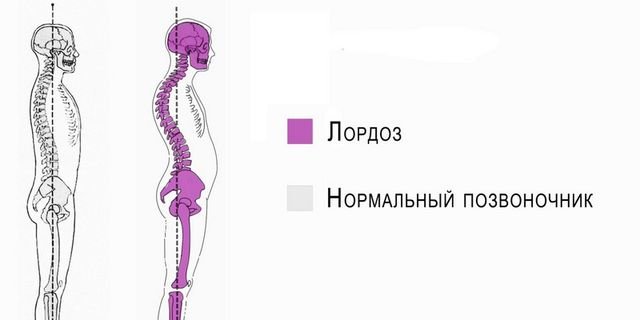
Если пациент не может держать голову прямо – вероятно, у него лордоз
Причина возникновения лордоза часто кроется в проблемах с функционированием костей, мышц и связок. Также от него нередко страдают люди с ожирением. У детей он появляется из-за рахита, травм тазобедренных суставов или же из-за травм при их родах.
Симптомы:
- неправильная осанка;
- боли в спине, которые практически не покидают больного;
- изменение обычной походки;
- дискомфорт в области спины;
- трудности со сгибанием и разгибанием позвоночника;
- смещение центра тяжести головы, из-за которой проблематично держать её прямо.
Болезни с корнем «спонди»
Не существует никаких медицинских причин для объединения этих заболеваний в одну группу, кроме той, что их часто путают друг с другом. Spondylos с древнегреческого переводится как «позвоночник». Различные суффиксы характеризуют конкретные специфические болезни.
В этой части статьи рассмотрим каждое из сходно звучащих, но физиологически разных состояний, а именно:
- спондилит;
- анкилозирующий спондилит;
- спондилез;
- спондилолиз;
- спондилолистез.
1. Спондилит
Термин спондилит означает любое воспаление позвонка, которое может быть, а может и не быть связано с дегенеративными нарушениями. Суффикс «ит» в медицинской терминологии всегда подразумевает воспаление.
2. Анкилозирующий спондилит
Слово «анкилозирующий» заимствовано из древнегреческого и означает скованность. Скованность является следствием хронического спондилита, который приводит к тому, что тела позвонков срастаются друг с другом. В медицине это нередко называют симптомом «бамбуковой палки», поскольку позвоночник скован и напоминает бамбук. Существует генетическая предрасположенность к анкилозирующему спондилиту. Анкилозирующий спондилит вызывают постепенное снижение подвижности позвоночника и затрагивает всего лишь около 0.2% популяции.
3. Спондилез
Спондилез вызван костными разрастаниями (остеофитами) по краям тел позвонков. Поясничный спондилез зачастую бессимптомен. Шейный спондилез может привести к сдавлению спинного мозга, что является серьезной проблемой и поводом для скорейшего обращения за медицинской помощью. Спондилез относится к дегенеративным заболеваниям позвоночника и часто является таким же осложнением остеохондроза позвоночника, как грыжи дисков и спондилоартроз.
4. Спондилолиз
Спондилолиз (от древнегреческого «lysis» — исчезать, растворяться) — это перелом дуги позвонка, наиболее часто — в поясничной области, а точнее участка кости, соединяющей два сустава позвонка (межсуставной части). Перелом является следствием излишней или постоянной нагрузки на позвоночник. Спондилолиз — болезнь молодых людей, часто связанная с интенсивными тренировками при занятиях активными видами спорта. В развитии спондилолиза также имеется наследственный компонент.
5. Спондилолистез
Самая распространенная причина спондилолистеза (от древнегреческого «listhesis» — соскальзывание) — спондилолиз. Это не так сложно, как звучит. Сподилолиз — это перелом межсуставной части позвонка. Вследствие перелома теряется структурная целостность, что позволяет телу позвонка «соскользнуть», т.е. сместиться вперед, приводя к спондилолистезу.
Наиболее распространенной формой спондилолистеза является истмический спондилолистез, вызванный переломом межсуставной части позвонка в шейном отделе позвоночника. У людей среднего возраста и пожилых людей спондилолистез может быть вызван дегенерацией межпозвонковых дисков, без признаков перелома межсуставной части позвонков.
БОлезни и травмы
Этот отдел позвоночника наиболее часто подвергается разнообразным повреждениям и патологиям. Причиной этому служат особенности функционирования отдела. Именно здесь имеется наибольшая свобода движений позвонков, которым необходимо удерживать на себе всю массу вышележащих отделов.
Также именно на этот отдел приходится наибольшая нагрузка при поднятии и перемещении тяжестей, при длительном пребывании в сидячем положении, при работе в согнутом положении или связанной с частыми нагибаниями и разгибаниями и т.д.
Боль в поясничном и крестцовом отделах позвоночника может возникать не только из-за травм. Ее причиной могут быть:
- нестабильность позвонков;
- протрузия диска;
- межпозвоночная грыжа;
- остеохондроз;
- дискоз;
- поясничный кифоз;
- люмбаго;
- пояснично-крестцовый радикулит;
- фасеточный синдром;
- перелом позвонка;
- деформирующий спондилез;
- анкилозирующий спондилоартроз;
- опухоли позвоночника;
- остеомиелит;
- ишиас;
- фибромиалгия;
- ущемление нервных корешков;
- миозит и др.
В некоторых случаях боль в пояснице не свидетельствует о проблемах с позвоночников. Это так называемая перемещающаяся боль при заболеваниях внутренних органов. Поэтому при возникновении даже слабой болезненности или дискомфорта в пояснице необходимо обращаться за помощью к врачу. Он на основе проведенных анализов и исследований дифференцирует заболевание и назначит соответствующее лечение.
Факторы риска развития заболеваний пояснично-крестцового отдела:
- врожденные анатомические особенности позвоночника;
- перенесенные травмы позвоночного столба;
- избыточный вес;
- высокий рост;
- курение;
- слабое физическое развитие;
- психологические факторы.
Профилактика болезней поясницы
Чтобы избежать болезней пояснично-крестцового отдела, следует придерживаться следующих рекомендаций:
- следить за осанкой и правильным положением тела во время работы и отдыха;
- заниматься спортом: йога, гимнастика и т.д.;
- стараться не носить тяжести;
- избегать сквозняков и переохлаждений;
- равномерно распределять тяжести между руками;
- спать на ортопедическом матрасе;
- следить за весом;
- избавиться от вредных привычек;
- менять положение тела как можно чаще при длительной работе в одной позе.
Лечение боли в спине
Лечение боли в спине проводится разными способами:
Фармакологическая терапия
Выраженный эффект оказывают нестероидные противовоспалительные средства, однако эффективность их применения в долгосрочной перспективе относительна из-за быстрого развития привыкания и риска развития побочных эффектов. Хорошо зарекомендовали себя мышечные релаксанты, в особенности — при применении в остром периоде. С хорошим эффектом в комплексном лечении боли применяются антидепрессанты, некоторые антиконвульсанты. Схема терапии подбирается врачом индивидуально для каждого пациента, зависит от переносимости пациентом лекарственных препаратов, индивидуальной чувствительности, выраженности эффекта терапии.
Лечебные блокады, проводимые под рентгенологическим контролем
В последнее десятилетие, в связи с быстрым и выраженным обезболивающим и лечебным эффектом, резко возросло использование минимально-инвазивных процедур, в том числе эпидуральных и внутрисуставных блокад. является процедурой, которую чаще всего назначают при корешковой болезни. При правильном установлении диагноза и наличии показаний к данной процедуре эффект от неё просто поразительный! Обезболивание достигается на срок от 6 недель до 6 месяцев, что позволяет во многих случаях избежать необходимости оперативного лечения.
Нейрохирургические операции
Спектр нейрохирургических операций при болях в спине широк. Используются такие техники, как декомпрессия спинного мозга, дискэктомия, фораминотомия, протезирование межпозвонковых дисков, минимально-инвазивная и микрохирургия, а также целый ряд других хирургических методик.
Радиочастотная денервация
(РЧА) — один из наиболее оптимальных методов лечения, позволяющих избежать или существенно отсрочить хирургическое вмешательство. Благодаря ему можно не только оперативно устранить болевые симптомы, но и минимизировать или вовсе исключить приём обезболивающих средств. Восстановление после данной процедуры происходит достаточно быстро, что позволяет быстро вернуться к обычному образу жизни.
- Пелена в глазах
- Боль в шее
Мигрень
Мигрень – неврологическое заболевание с таким основным симптомом, как эпизодические или регулярные головные боли. Хотя выше мы говорили о головных болях, приступ мигрени следует отличать от головных болей, вызванных усталостью, бессонницей, повышением или снижением артериального давления.
Приступ мигрени сопровождается настолько сильной болью, что человеку сложно подняться с постели, а любая физическая активность усиливает страдания. Во время приступа мигрени неприятно смотреть на свет, поэтому в комнате, где лежит больной, зашторивают окна, стараются не включать светильники. Кроме света, больного могут раздражать звуки и запахи – человек становится гиперчувствительным. Он чувствует тошноту, иногда страдает приступами рвоты.
Приступ мигрени длится от 4 до 72 часов, чаще всего это заболевание выбивает человека из колеи на сутки. В отличие от головных болей, вызванных усталостью, стрессом или избытком выпитого накануне алкоголя, снять мигреневые боли, когда приступ уже начался, обычными безрецептурными медикаментами невозможно.
Большинство больных страдают приступами мигрени без ауры, но может быть мигрень и с аурой – речь о комплексе симптомов, которые возникают перед началом приступа или одновременно с его началом. Аура – это головокружение, оцепенение, помутнение зрения, проблемы с концентрацией и речью, даже галлюцинации.
Важное условие для диагностики мигрени – симптомы появляются без связи с какой-либо болезнью или травмой. Это заболевание хроническое, поэтому, если вы испытали один приступ мигрени, вероятно, за ним последуют следующие
Невролог высшей категории Марина Корешкина привела в интервью «Аргументам и фактам» такие данные: на консультацию к врачу приходят только 25% больных мигренью. Одна из причин, по которым люди не обращаются к неврологу, – вместо мигрени они лечат шейный остеохондроз
Заболевания шейного отдела позвоночника действительно могут стать причиной частых головных болей, но такую головную боль важно отличать от приступа мигрени
У вас мигрень, если вы отмечаете хотя бы несколько из этих симптомов:
- Пульсирующая головная боль, охватывающая половину головы, реже – всю голову.
- Тошнота, реже – рвота.
- Чувство тяжести и спазмы в желудке.
- Непереносимость яркого света, громких звуков, выраженных запахов.
- Головокружение, нарушение ориентации в пространстве.
- Прием болеутоляющих препаратов не облегчает боль.
Мигрень – не пустяк, ее возникновение связано с ухудшением кровоснабжения мозга, неравномерным расширением сосудов, расстройствами нервной системы и нарушением обмена серотонина. Если вы страдаете мигренями, следует обратиться к неврологу: возможно, для диагностики потребуется МРТ головного мозга. Лечение может включать изменение диеты и образа жизни: отказ от сверхурочных часов, стрессов, недосыпания, курения, алкоголя, сладостей, чрезмерных физических нагрузок.
Может ли появление мигрени быть связано с заболеваниями позвоночника? Может, но речь не идет о шейном остеохондрозе, и мануальный терапевт в такой ситуации не поможет. Не обращайтесь к массажистам и мануальным терапевтам, если страдаете приступами мигрени: они не только не облегчат состояние, но рискуют ухудшить ситуацию.
Если появление мигрени и связано с заболеваниями позвоночника, это так называемый синдром Барре-Льеу. Его также именуют синдромом позвоночной артерии или шейной мигренью – это заболевание возникает из-за сдавления нервов, которые окружают позвоночную артерию.
При синдроме Барре-Льеу, кроме сильных головных болей, должны отмечаться такие симптомы:
- Нарушения сна.
- Головокружение.
- Обмороки.
- Боль в области глаз.
- Ухудшение зрения, «пелена перед глазами».
- Шум в ушах.
- Боль в области уха.
- Общая слабость, утомляемость.
- Ухудшение памяти.
Не обязательно, чтобы симптомы были все по списку. Но если вы ощущаете постоянную тупую головную боль, которая периодически превращается в сильную пульсирующую боль, плохо спите, жалуетесь на головокружение, шум в ушах, быстро устаете и с трудом концентрируетесь на работе, следует обратиться к неврологу.
Для постановки диагноза врач назначит МРТ или спиральную компьютерную томографию шейного отдела, дуплексное сканирование позвоночной артерии. Лечение может включать несколько дней постельного режима, фиксацию шеи воротником, физиотерапию, лечебную физкультуру, прием медикаментов. Заниматься самолечением при мигрени ни в коем случае нельзя.
Иннервация отдела
Поясничное сплетение образовано переплетением I—IV поясничных спинномозговых нервов. Оно напоминает форму треугольника с верхушкой, направленной вдоль тел позвонков. Поясничное сплетение разветвляется на терминальные и коллатеральные ветви. Последние выполняют иннервацию квадратной мышцы поясницы и большой и малой поясничной мышц. Терминальные ветви представлены подвздошно-паховым, подвздошно-подчеревным, бедренно-половым, бедренным, запирательным нервами и кожным нервом бедра.
Крестцовое сплетение образовано пояснично-крестцовым стволом и 1-3-ми крестцовыми нервами. Оно находится под тазовой фасцией на передней части тела грушевидной мышцы. Крестцовое сплетение имеет 1 терминальную и 6 коллатеральных ветвей, которые в свою очередь разделяются на множество нервов.
Спондилоартроз или фасеточный синдром
Поражаются так называемые фасеточные суставы в позвоночнике. В процесс вовлекаются не только хрящи, но и межсуставные сумки, а на отростках образуются остеофиты. Среди причин: нарушения обмена веществ, сидячая работа и малоподвижный образ жизни либо, напротив, слишком сильные перегрузки во время которых появляются микротравмы.
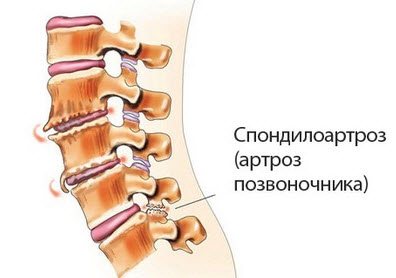
Для лечения обязательно назначаются препараты, которые снимают воспаление и спазмы. Также очень популярны тракции, то есть вытягивание, иглорефлексотерапия, гимнастика и плавание.
Это всего лишь малая часть того, что может случиться с вашим позвоночником. Неслучайно его называют стержнем нашего тела. А человек без стержня, как известно, теряет не только большую часть своих умений и навыков, но порой и смысл жизни. Поддерживать в рабочем состоянии вашу спину поможет курс от Александры Бониной .

Все мы думаем, что профилактика требует много времени, но на самом деле можно тратить всего от 5 до 15 минут на несколько простых и приятных упражнений. И тогда до самой старости вы останетесь несгибаемым человеком, про которого говорят: «У него королевская осанка»!
Не болейте друзья, а я жду вас уже завтра , чтобы рассказать вам о тайнах нашего тела.
Остеоартроз позвоночника
Остеоартрозы (артроз, артрит) – это заболевания позвоночника, включающее в себя большую группу различных деформирующих состояний неврологической природы, связанных с дегенеративно-дистрофическим синдромом заболеваний суставов, позвонков и межпозвоночных дисков, причиной которого является поражение хрящевой ткани на поверхности костно-мышечной системы. В воспалительный патологический процесс с биологическим, морфологическим и клиническим исходом, включаются не только суставные хрящи, но и субхондральная кость, связочные сухожилия, капсула, синовиальная оболочка и периартикулярные мышцы.
Лечение заболеваний позвоночника и суставов начинается после болевых ощущений в деформированных сегментах, приводящих к их функциональной недостаточности. Остеоартроз, как собирательный медицинский термин неврологической патологии, является наиболее распространенным видом поражения суставных и костных компонентов позвоночника. Лечение болезни при запущенном состоянии, играет роль поддерживающего фактора, на некоторое время улучшающего качество жизни пациента. Нередко болезнь позвоночной системы, при сложных формах нарушения опорно-двигательной системы, является причиной нетрудоспособности и инвалидности человека.
Широкомасштабные исследования по всему миру подтвердили, что остеоартроз – это распространённая форма клинической патологии, обнаруженная у 7% населения земного шара. Основная лечебная категория – это люди от 35 до 45 лет. Однако на сегодняшний день клиническая симптоматика имеет тенденцию к омоложению. Всё чаще дегенеративное разрушение в костно-суставных элементах позвоночника определяются у молодых людей начиная с 15–16 лет. Причиной остеоартроза являются биологические и/или механические составляющие, связанные с наследственной, эволюционной, метаболической или посттравматической формой образования. Фактором риска первичной формы остеоартроза является:
- генетическая предрасположенность;
- профессиональная деятельность человека;
- климатические условия, в т. ч. экологическое неравновесие;
- избыточная масса тела;
- длительные физические перегрузки;
- расовая и/или этническая принадлежность;
- дефицит минеральных и витаминных микрокомпонентов;
- инфекционное и/или бактериальное поражение костно-суставных сегментов позвоночника;
- сопутствующие клинические проявления острого или хронического течения;
- травмы или микротравмы (трещины, ушибы) сустава;
- пожилой возраст человека.
Общая симптоматика, характеризующая неврологическую болезнь:
- болевые ощущения при ходьбе, сковывающие и ограничивающие движение;
- ноющая, тянущая или острая боль, усиливающаяся в положении стоя.
Болезнь будет с каждым днём прогрессировать, если не предпринимать лечебно-профилактических действий, включающих в себя:
- терапевтическое лечение фармакологическими средствами;
- методы мануальной коррекции и физиотерапии;
- эндопротезирование суставов;
- лечебный массаж и физкультура;
- санаторно-курортное восстановительное лечение.
Профилактика болезней суставов при остеоартрозах – это снижение веса, сбалансированное питание, достаточная двигательная активность, своевременное обращение к врачу.
Диагностика
Лечение остеохондроза проводит врач-невролог
Для начала он проводит осмотр позвоночного столба, обращает внимание на наличие сколиоза. После ощупывания доктор сможет понять, насколько поражен позвоночный столб, сухожилия и нервы
После того, как невролог заподозрит остеохондроз позвоночника, он направит больного на дополнительное обследование. Сюда входит прохождение рентгенологического исследования, магнито-резонансную томографию. При подозрении на разрушение межпозвоночного диска проводится дискография. Также ее назначают для определения степени поражения нервных путей.
Вообще диагноз «остеохондроз позвоночника» поставить очень тяжело. Ведь человек может жаловать на боль в сердце, печени, почках, поджелудочной железе или на половую дисфункцию. Но все-таки при тщательном осмотре опытный врач сможет заподозрить это заболевание и назначить верное лечение.
Как избежать заболеваний позвоночника
Неизбежным нарушением метаболических процессов является естественное старение организма. Однако не следует добровольно ускорять эти процессы. В неврологии существует такое понятие, как дорсопатия позвоночника. Не являясь самостоятельным заболеванием, медицинский термин имеет обобщающее значение, которое характеризует общие болевые признаки и симптомы в позвоночнике. Страдают от дорсопатии не только взрослые люди, но и дети. Поэтому профилактика заболеваний позвоночника должна проводиться постоянно в течение всей жизни. Для этого необходимо совсем немного:
- избегать травмоопасных ситуаций;
- умерено распределять нагрузки на позвоночник при занятии спортом, активном отдыхе или при работе за компьютером;
- следить за питанием, то есть не злоупотреблять солёными, жирными, копчёными и маринованными продуктами;
- избавиться от вредных привычек – курения, алкоголя;
- ежедневно поддерживать в тонусе костно-мышечную систему, делая лечебно-профилактическую гимнастику;
- следить за собственной гигиеной тела;
- избегать инфекционных поражений организма;
- вовремя лечить любые неврологические патологии;
- правильно спать, используя специальные ортопедические изделия для здорового сна.
Соблюдая эти несложные правила общежития, можно отсрочить любые неврологические заболевания и возможные болезни системных анатомических органов жизнедеятельности.
Берегите себя и будьте всегда здоровы!
(1 оценок, среднее: 4,00 из 5)
Загрузка…