Болезни уха у взрослых. симптомы и лечение народными средствами, капли, процедуры
Содержание:
Как предотвратить болезни уха?
Профилактика невоспалительных и других видов болезней уха одинакова. Для предотвращения развития той или иной патологии необходимо:
- всегда носить головной убор в холодную пору,
- регулярно очищать уши от серы, используя специальные палочки (спички, карандаши, скрепки или вязальные спицы – табу!),
- избегать громких звуков и шумов,
- любителям громко слушать музыку — хотя бы использовать специальные наушники, которые защитят ушные нервы от перенапряжения,
- своевременно лечить инфекционные патологии и различные заболевания ушей,
- регулярно проходить профилактические обследования у отоларинголога.
Вот и все требования, касающиеся профилактики болезней уха всех видов и степеней тяжести. Выполнять эти правила несложно, зато они помогут оградить вас от развития неприятных и опасных заболеваний ушей.
Анатомические особенности наружного слухового прохода
наружного, среднего и внутреннего ухаСтроение наружного уха
- Ушная раковина. Представляет собой хрящ, покрытый кожей. Единственная часть ушной раковины, лишенная хряща – мочка. В ее толще находится жировая ткань. Ушная раковина прикрепляется к черепу при помощи связок и мышц позади височно-нижнечелюстного сустава. Она имеет характерную форму, на ее дне находится отверстие, ведущее в наружный слуховой проход. В коже вокруг него находится много сальных желез, она покрыта волосками, которые особенно сильно развиты у людей пожилого возраста. Они выполняют защитную функцию.
- Наружный слуховой проход. Соединяет наружное отверстие, расположенное в ушной раковине, с полостью среднего уха (барабанной полостью). Представляет собой канал протяженностью 2,5 см, имеет ширину 0,7 – 1,0 см. В начальном отделе под каналом находится околоушная слюнная железа. Это создает условия для распространения инфекции из железы в ухо при паротите и из уха на ткань железы при отите. 2/3 наружного слухового прохода находятся в толще височной кости черепа. Здесь канал имеет самую узкую часть – перешеек. На поверхности кожи внутри прохода имеется много волос, сальные и серные железы (которые по сути тоже представляют собой измененные сальные железы). Они вырабатывают секрет, соединяющийся с отмершими клетками кожи и образующий ушную серу. Последняя способствует удалению из уха болезнетворных микроорганизмов и инородных тел. Эвакуация ушной серы из наружного слухового прохода происходит во время пережевывания пищи. Если этот процесс нарушен, то формируется ушная пробка, нарушаются естественные защитные механизмы.
- Барабанная перепонка отделяет наружное ухо от среднего (барабанной полости). Она участвует в проведении звука, а при инфекции служит механическим барьером.Особенности детского уха, повышающие вероятность развития отита по сравнению со взрослыми:
- Несовершенство защитных механизмов. Иммунитет ребенка продолжает формироваться после рождения, он не может обеспечить полноценную защиту.
- Ухо ребенка имеет некоторые анатомические особенности. Наружный слуховой проход более короткий, имеет вид щели.
- Кожа уха у детей более нежная, ее легче повредить при чистке ушей и расчесывании.
Болезни ушей у детей. Воспалительные заболевания наружного уха
Из них у детей чаще встречается наружный отит . Он возникает, если в кожу наружного слухового прохода (при чистке ушей или расчесывании волос) попадает инфекция. При этом кожа вокруг слухового прохода краснеет, а сам проход щелевидно сужается за счет отека. Нередко там появляется полупрозрачное отделяемое.
Также встречается заболевание наружного уха, вызываемое стрептококками группы А, — рожистое воспаление . Инфицирование происходит через микротрещины, повреждения кожи. Заболевание начинается с того, что температура тела поднимается до 39,0°С и выше, появляется озноб, ребенок отказывается от пищи. Ушная раковина при этом краснеет, отекает, на коже наружного слухового прохода часто появляются пузыри.
Кроме того, причиной боли в ухе может стать фурункул или воспаление волосяного фолликула в наружном слуховом проходе. Предпосылками его появления могут стать микротравмы кожи и сниженная сопротивляемость организма. Снаружи фурункул не виден, однако его наличие можно предположить по косвенным признакам, таким, как боль в ухе, которая усиливается при дотрагивании и жевании и увеличение околоушных лимфатических узлов. По прошествии нескольких дней созревший гнойник вскрывается, и боль стихает. При своевременно начатом лечении осложнений удается избежать.
Лечение . Необходима оценка общего состояния ребенка и определение тактики борьбы с болезнью. При легком течении заболевания можно ограничиться местным лечением в домашних условиях — примочками, мазями, бальзамами. В тяжелых случаях показана госпитализация в стационар и добавление к местному лечению общей терапии — антибактериальной, противовоспалительной и т.д. Во всех случаях препараты должен назначать врач, самолечение недопустимо.
Болезни по ушам. Как определить болезни по ушам человека?

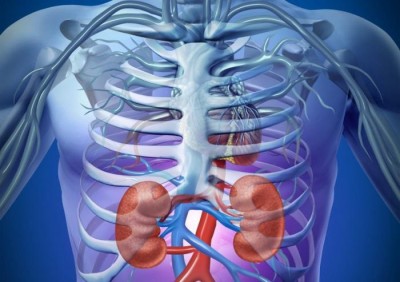
Ухо отражает творческие силы человека – его личность. Тонко сформированное ухо свидетельствует о высоком развитии личности, тогда как грубо сформированные уши, имеющие небольшое количество элементов, принадлежат людям, личность которых не развита. Большие уши служат показателем больших способностей к познанию, небольшие – признаком ограниченности. Уши и почки человека находятся в тесной взаимосвязи, так как оба этих органа развиваются одновременно.
Как определить болезни по ушам человека?
|
Большие уши с четко очерченными мочками |
Хорошая наследственность и предрасположенность к долгожительству, хорошая деятельность эндокринных желез |
|
Бледные уши |
Нарушения кровообращения, заболевания органов кровообращения, а также предрасположенность к анемии |
|
Красные уши |
Нарушения функций почек, недостаток железа в организме |
|
Пунцовые уши |
Нарушения процесса пищеварения в области толстой кишки, повышенная нагрузка на печень |
|
Цианоз ушей |
Сердечная недостаточность, затрудненное дыхание, хронический бронхит, повышенное пульмональное давление, туберкулез легких |
|
Блестящая кожа на ушах |
Недостаток кальция |
|
Внезапное опухание и покраснение кожи возле ушей |
Поражение околоушной слюнной железы; паротит (свинка) |
|
Воспаления в наружной части ушного канала, образование язв и гнойников |
Предрасположенность к туберкулезу, в особенности у детей |
|
Коричневатая кожа возле ушей |
Заболевания кишечника, запоры |
|
Образование узелков на мочке уха в месте ее соединения с кожей головы |
С левой стороны – повышенная нагрузка на сердце; с правой стороны – повышенная нагрузка на печень или легкие |
|
Вертикальные морщинки перед ухом |
Уменьшение потенции и жизненной силы |
|
Широкое четырехугольное ухо |
Сильный обмен веществ |
|
Маленькое ухо |
Быстрое переутомление |
Вертикальные морщинки перед ухом : Снижение потенции и жизненной силы.
Профилактика
Чтобы избежать ушных заболеваний, необходимо соблюдать правила гигиены, беречь органы слуха от негативного воздействия внешних факторов, особенно во время терапии и после болезни, своевременно лечить заболевания носа, горла, грибковые патологии.
Как предотвратить заболевания уха:
- не чистить уши твёрдыми, посторонними предметами;
- ватными палочками очищать только внешний край уха – органы слуха способны самоочищаться, поэтому не нужно пытаться удалить серу внутри слухового прохода;
- защищать уши от холода, ветра;
- во время плаванья и ныряния надевать защитную шапочку, чтобы предотвратить проникновение воды в ухо;
- чаше всего осложнения на уши даёт грипп, ангина, синусит, поэтому лечить эти болезни следует незамедлительно;
- стараться реже пользоваться наушниками;
- посещать ЛОР врача 1–2 раза в год для профилактического осмотра.
Быстро избавиться от ушной пробки поможет простое упражнение – нужно несколько минут пожевать жевательную резинку, потом аккуратно несколько раз потянуть мочку уха вниз. Такой метод подходит для небольших пробок, в противном случае потребуются специальные лекарственные средства, или помощь ЛОРа.
Лучшая профилактика воспалительных заболеваний – крепкий иммунитет, закаливание, сбалансированное питание, активный и здоровый образ жизни помогут избежать не только ушных инфекций, но и других серьёзных заболеваний.
Лечение заболеваний ушей
Для установления точного диагноза заболевания проводят следующие исследования:
- Отоскопию;
- Отомикроскопию;
- Аудиометрию;
- Тимпанометрию;
- Диагностику проходимости слуховой трубки;
- Рентгенографию;
- Компьютерную томографию.
Лечение заболеваний ушей проводится консервативным либо оперативным методом. При медикаментозном лечении обычно назначаются анестетики и антибиотики широкого спектра действия в таблетках либо ушных каплях. По усмотрению врача могут быть назначены полуспиртовые компрессы на область наружного слухового прохода, промывания, тампоны с антисептическими и анестезирующими лекарственными средствами.
При ухудшении течения болезни, назначается хирургическое лечение заболеваний ушей, такое как:
- Миринготомия. Операция представляет собой разрез барабанной перепонки для оттока скопившегося гноя, путем введения специальных трубочек, отпадающих самостоятельно по истечении полугода;
- Антротомия. Операция для вскрытия сосцевидного отростка и удаления гноя.
Все ЛОР-операции проводятся в стационарных условиях с применением анестезии.
Профилактика заболеваний ушей заключается в закаливании организма, соблюдении гигиены, своевременном лечении простудных и хронических инфекций.
КЛАССИФИКАЦИЯ ОТИТОВ
НАРУЖНЫЙ ОТИТ
Возникает чаще всего в результате механической или химической травмы, встречается в основном у взрослых. Пациенты жалуются на пульсирующую боль в ухе с отдачей в шею, зубы, глаза, усиливающуюся при разговоре и жевании. Слуховой проход и ушная раковина отечны и воспалены. Слуховая функция, как правило, сохранена или нарушена незначительно.
Консервативное лечение наружного отита подразумевает использование турунд с противовоспалительными препаратами, физиолечение (лазеротерапию и др.), иногда — системную антибиотикотерапию.
СРЕДНИЙ ОТИТ
В статистике распространенности ЛОР-заболеваний средний отит занимает 25-30% от общего числа. Им страдают и взрослые, и дети, однако среди детей в возрасте до 5 лет средний отит встречается гораздо чаще. Причина — инфицирование различной патогенной микрофлорой, чаще всего как осложнение гриппа или ОРВИ, однако иногда встречаются случаи грибкового среднего отита. Чаще всего средний отит развивается по причине непроходимости евстахиевой трубы, в результате воспаления, при врожденных и приобретенных иммунодефицитных состояниях.
Характерными признаками гнойного среднего отита является повышение температуры тела, «стреляющая» боль в ухе, снижение слуха. С момента отхождения гноя температура стабилизируется, болевой синдром уменьшается, общее состояние пациента улучшается.
Нелеченный гнойный средний отит может вызвать внутричерепные осложнения — абсцесс мозга и менингит. Поэтому при первых признаках острого отита рекомендовано незамедлительное обращение к врачу в обязательном порядке.
ДИАГНОСТИКА И ЛЕЧЕНИЕ СРЕДНЕГО ОТИТА
Диагностика среднего отита проводится на основании данных анамнеза, жалоб пациента, характерной клинической симптоматики, результатов отоскопии, данных аудиологических исследований (тимпанометрии и аудиограммы). Перечень обследования может быть дополнен КТ височной кости в случае хронического среднего отита.
Лечение среднего отита осуществляется в зависимости от формы, течения заболевания, возраста пациента и других особенностей. Как правило, при остром отите рекомендована катетеризация слуховой трубы с введением противовоспалительных препаратов, продувание слуховых труб, антибиотикотерапия, физиотерапия, при неперфорированном гнойном отите — хирургическое рассечение барабанной перепонки.
При хроническом среднем отитетакже проводится антибиотикотерапия (в период обострения), иммуномодулирующая и биостимулирующая терапия, в обязательном порядке — хирургическое лечение, особенно при эпитимпаните (санация полости среднего уха, по возможности закрытие перформации).
ХРОНИЧЕСКИЙ ОТИТ
Хронический отит развивается в результате нелеченного острого гнойного отита. Приблизительно в половине случаев хронический средний отит приобретает форму мезотимпанита (воспаление слизистой оболочки слуховой трубы, нижнего и среднего отделов барабанной полости), сопровождающегося ухудшением слуха, периодическим гноетечением, иногда головокружением, тиннитусом (шумом в ушах).
Другой формой хронического отита является эпитимпанит — воспаление надбарабанного пространства. Эпитимпанит сопровождается чувством давления в ухе, болью в височной области, головокружением, резким ухудшением слуха.
ЛАБИРИНТИТ
Развивается в результате бактериального или вирусного поражения внутреннего уха, часто является осложнением среднего отита, менингита. Заболевание проявляется сильным головокружением нередко с тошнотой и рвотой, а также снижением слуха и шумом в ухе.
Дифференциальная диагностика с заболеваниями головного мозга с целью исключения опухолей и инсультов проводится с помощью МРТ и компьютерной томографии, выполняется видеонистагмография, аудиометрия.
Лечение лабиринтита подразумевает ликвидацию симптомов — устранение тошноты и рвоты, уменьшение воспаления, снятие беспокойства и др. В случае бактериального характера воспаления назначают антибиотики
Важное значение имеет вестибулярная реабилитация, которую начинают как можно раньше, и слухопротезирование при выраженном снижении слуха
Заболевания среднего уха
К наиболее частым диагностируемым болезням среднего уха относятся:
- Отит с выделением гноя острого характера;
- Туберкулез;
- Мастоидит в остром проявлении;
- Сифилис;
- Воспаление гриппозного характера.
Туберкулез и сифилис среднего уха, а также гриппозное воспаление относятся к специфическим осложнениям, встречающимся не так часто в медицинской практике. Для того чтобы вылечить пациента и облегчить болевые проявления прикладывают согревающие компрессы, проводят терапию лазером и с использованием лучей ультравысокой частоты. Довольно редко больному требуется вмешательство профессионального хирурга.
Основными причинами отклонений являются грибки, стафилококк, стрептококк. Воспаление хронического типа может быть вызвано себореей или же псориазом. Распространены случаи возникновения болезней из-за неправильной гигиены, соприкосновениями с зараженной бактериями грязной водой, пыли, выделений, выходящих из перепонки.
Негативное действие может оказывать частое использование средств, подавляющих шумы. В исключительных случаях заболевание может быть следствием травмы, а также менингита, гриппа или же туберкулеза.
Классификация и симптоматика
Симптомы отита отличаются в зависимости от формы. Однако существует общая симптоматика отита у детей:
- резкая боль в ухе;
- температура тела 38-38,5;
- снижение слуха;
- непрекращающийся плачь и раздражительность у грудных детей;
- выделение гноя при гнойной форме;
- шум в ушах;
- частое запрокидывание головы у младенцев.
По расположению очага воспаления
В зависимости от локализации воспалительного процесса, различают у детей три формы отита:
- наружный;
- средний;
- внутренний.
Наружный отит образуется в результате попадания инфекции в наружный слуховой проход или в ушную раковину. У детей такая форма часто возникает после переохлаждения, попадания воды в уши, а также при микротравмах.
В наружной части ушной раковины легко размножаются грибки и бактерии. Ушная сера служит барьером для их развития, обладая бактерицидными свойствами. Ее удаление может стать причиной появления отита. Исключением выступают случаи, когда в ушной раковине вырабатывается ее избыточное количество.
Распознать наружный отит у ребенка можно по нескольким симптомам:
- боль в ушах;
- отечность слухового прохода;
- выделения из уха желтого или прозрачного цвета;
- появление гнойного фурункула возле уха.
Средний отит представляет собой воспалительный процесс, происходящий за барабанной перепонкой. Инфекция проникает через евстахиеву трубу, соединяющую носоглотку и среднее ухо. Нередко диагностируется у детей, как осложнение тонзиллита, фарингита или ларингита.
Для среднего отита характерны следующие симптомы:
- ушная боль стреляющего или пульсирующего характера;
- слабость всего организма;
- высокая температура тела;
- снижение слуха;
- шум в ушах;
- выделение гнойной или кровянистой жидкости.
Внутренний отит (он же лабиринтит) наблюдается при отсутствии лечения среднего отита. Воспаление распространяется на структуру лабиринта и происходит усиление симптоматики. Болевые ощущения заметно усиливаются, отдавая на глаза, в шею или лобную область. Также происходит повышение температуры тела, нарушение вестибулярного аппарата и сильные головные боли. Эта форма отита у детей наиболее опасна осложнениями, включая потерю слуха.
По распространению
В зависимости от протекания отит подразделяется на три вида:
- Хронический отит. Представляет собой заболевание, длительность которого составляет 3 и более месяцев. Он наступает при отсутствии лечения или неправильно назначенной терапии.
- Острый отит. Выздоровление наступает до 4 недель. Для этой формы характерно наличие выраженных симптомов: ухудшение слуха, заложенность ушей, резкая боль, температура.
- Промежуточный отит. Его длительность составляет 1-3 месяца.
По виду патологий
В зависимости от вида патологий, принято выделять несколько видов отита у детей:
- Гнойный. Отит с наиболее тяжелым течением, для которого характерно выделение гноя из области барабанной перепонки. В результате его скопления происходит истончение самой перепонки и образование отверстия, через которое скопившийся гной выходит наружу. При таком процессе повышается температура тела ребенка до 38,5-39.
- Экссудативный. Средний отит, при котором происходит скопление жидкости. На барабанную перепонку воздействие экссудата не происходит, поэтому ее целостность не нарушается. Воспалительные процессы в носоглотке и гортани к данному виду отита не приводят.
- Катаральный. Для катаральной формы среднего отита характерно воспаление области среднего уха, а также евстахиевой трубы. Ребенок может жаловаться на снижение слуха, закладывание ушей, а также появление шума. При отсутствии терапии болезнь может перейти в гнойную форму.
- Острый. В зависимости от длительности течения отит может быть острый и хронический. Первая форма проходит спустя 3 недели и возникает из-за особенностей строения уха у детей. Для второй характерно течение до 3 месяцев. Хроническая форма развивается при отсутствии адекватной терапии острого отита.
- Двухсторонний. Для этой формы характерно воспаление на двух ушах. Часто диагностируется в возрасте до 4-5 лет. Связано с особенностями строения детского внутреннего уха.
Заболевания уха у детей
Болезни уха у детей, в большинстве случаев, имеют воспалительный характер, который в свою очередь проявляется в острой, либо же хронической форме. Общее название возникновения воспаления – это отит.
Чаще всего к специалисту обращаются дети с отитом наружного проявления. Возникает болезни по причине проникновения инфекции сквозь кожный покров слухового прохода путем незначительного травмирования, например, при повреждениях от расчески или гигиене ушей.
Кожа приобретает красный оттенок, проход – значительно сужается до маленькой щели из-за появления отека. Выделяется полупрозрачная жидкость.
Нередки случаи возникновения болезней наружного уха от стрептококка А. Это нарушение называется рожистым воспалением. Заражение инфекцией проходит через мельчайшие повреждения на коже, и микротрещины.
Вначале ребенок может ощущать озноб, у него пропадает естественная тяга к еде и поднимается температура. Визуальные признаки: покраснение ушной раковины, появление пузырей и отеков.
Кроме этого, к детской ушной болезни относят воспаление фолликула в области слухового прохода или фурункул. Источники возникновения – снижение защитного барьера в организме, плюс к тому, микротравмы. Определить фурункул непрофессионалу довольно сложно, так как снаружи его не видно.
Гнойник вскрывается спустя несколько дней после возникновения из-за чего боль постепенно уходит. Для того чтобы не ждать возникновения осложнений и не терпеть боль, необходимо обратиться к профессионалу за быстрым и эффективным лечением.
Лечение болезней уха
Схема терапии подбирается только врачом после проведения необходимых методов исследования. Заниматься самолечением не стоит. Лечения в большинстве случаев носит комплексных характер. Главная цель – устранить воспалительный процесс и снизить болевой синдром. При хронических патологиях терапия направлена на продление периода ремиссии. При ушных заболеваниях применяются следующие группы медикаментов:
- Антибиотики в виде таблеток или капель (при выявлении бактериальной инфекции).
- Анальгетики.
- Антисептические растворы для промывания пораженного уха.
- Противовоспалительные мази, которые закладываются в ушной проход при помощи турунд.
- Сосудосуживающие капли для носоглотки.
- Гормональные препараты (по медицинским показаниям).
Хороший результат дают физиотерапевтические методы. Но они назначаются после снятия острого периода и только врачом. При микозах и других грибковых поражениях физиолечение и прогревание запрещены. При серных пробках применяются специальные средства для ее размягчения.
При гнойных патологиях и возникновении абсцесса проводится оперативное вмешательство. Если возникла тугоухость или частичная глухота, то врач может рекомендовать тимпанопластику. Это микрохирургическая операция, которая направлена на улучшения звуковой проводимости. В тяжелых случаях потери слуха проводят протезирование.
Причины рака уха
Этиология рака уха до сих пор остается загадкой — ученые не могут определить причины его возникновения. Теория о том, что он образуется под воздействием онкологических вирусов — патогенных возбудителей, вызывающих мутации ДНК, — подтверждена лишь частично.
Исследователям удалось выделить ряд неблагоприятных факторов, влияние которых способствует появлению рака уха. Основные из них:
- • хронические заболевания — экзема, отиты, посттравматические рубцы;
- • отягощенная наследственность (по наследству передается предрасположенность к онкопатологии, а не ген, отвечающий за ее развитие);
- • полипы;
- • воспалительные заболевания соединительной ткани;
- • контакт с канцерогенами на производстве и в быту — тяжелые металлы, ароматические амины, кислоты, щелочи, частицы дыма;
- • ионизирующее излучение.
Рак уха не заразен. Во всяком случае, медицине неизвестны эпизоды его передачи окружающим воздушно-капельным или другим путем. Человек, ухаживающий за больным, не может заразиться и заболеть.
Немалую роль играет и психосоматика — на пациентов негативно влияет просмотр видеоматериалов и фотографий с изображением раковых новообразований.
Анатомия уха и механизм передачи звука в головной мозг
периферическимпревращаетсреднее, внутреннее и частично часть наружногоначальная часть ухаканалу в ухевторой отдел ухамолоточек, наковальня, стремечкослуховой или кохлеарный нервВыделяют следующие анатомические структуры, которые участвуют в передаче и восприятии звука:
- наружное ухо;
- среднее ухо;
- внутреннее ухо;
- центральные слуховые анализаторы.
Наружное ухо
кожейнаружнаябарабанной полоститонкая тканевая пластинка, не имеющая отверстийсредним и внутренним ухомнаправляет
Среднее ухо
в районе ее серединыкпереди и внизодна из трех слуховых косточек среднего ухазвукамевстахиевуВыделяют следующие косточки среднего уха:
- Молоточек. Молоточек – это косточка, которая прикрепляется к барабанной перепонке с одной стороны и к наковальне (вторая косточка) с другой стороны. Та часть молоточка, которая соединяется с барабанной перепонкой, называется рукояткой молоточка, а та, которая взаимодействует с наковальней – головкой молоточка. Между рукояткой и головкой находится шейка молоточка.
- Наковальня. Наковальня — это центральная косточка среднего уха. Она локализуется между молоточком и стременем и прочно с ними соединена мелкими суставами. Со стременем (третья косточка) она контактирует при помощи одного из двух ее отростков.
- Стремечко. Стремечко – это последняя из косточек уха, расположенная в самой глубине среднего уха вблизи наружной стенки внутреннего уха. Стремечко состоит из головки (прикреплена к отростку наковальни), двух изогнутых ножек и основания, которое, непосредственно, взаимодействует с окном преддверия внутреннего уха.
звуковых волн в механическую вибрацию
Внутреннее ухо
периферическихэндолимфойперилимфойвнутреннего ухасоединение между основанием стремени и окном преддвериячерез него в полость черепа попадают слуховой и лицевой нервысреднему ухувнутренние и наружныерецепторныекоторое вызывает вибраторные колебания сначала перилимфы, ну а затем и эндолимфычасти лабиринтов, расположенные противоположно преддверию и улиткенарушение координации движений, потеря равновесия и др.через него в полость черепа попадают слуховой и лицевой нервы
Диагностика
Для диагностики отита, как правило, достаточно осмотра специалиста. Врач-отоларинголог, используя отоскоп, может получить информацию о состоянии наружного и среднего уха, а также увидеть изменения барабанной перепонки. При необходимости применяют метод тимпанометрии, который определяет наличие инфильтрата в среднем ухе или препятствий в евстахиевой трубе.
Иногда врач принимает решение о необходимости идентификации бактерий, которые стали источником инфекции. Для этого с помощью иглы из среднего уха отбирают инфильтрат. Результаты анализа помогут сделать антибактериальную терапию направленной и действенной.
Для подтверждения отита внутреннего уха врач прибегает к электронистамографии.
Наружный отит при беременности
Если есть вероятность возникновения воспалительного процесса наружного уха у женщины, находящийся в гестационном периоде, ей нужно немедленно обратится к доктору.
Врач тщательно изучит историю болезни пациентки, а также уточнит срок беременности и обследует пациенту. Доктор проверит, нет ли деформации уха, степень его болезненности и наличие выделений. Кроме это врач проведет оценку лимфоузлов женщины.
Для установления точного диагноза женщина потребуется сдать анализ из уха, для последующего его посева на флору и определения чувствительности к антибактериальным лекарственным средствам. Если эта патология (тяжелое течение) возникает не в первый раз, стоит также сдать анализ крови на сахар и ВИЧ.
[], [], [], [], [],
Невоспалительные ушные заболевания
Заболевания уха невоспалительного характера подразумевают патологический процесс в ЛОР органе (одном или обоих), который протекает без образования гнойного экссудата.
Самыми распространенными болезнями, относящимися к этой категории, являются отосклероз уха, болезнь Меньера и неврит преддверно-улиткового нерва. Рассмотрим каждую из них подробнее.
Отосклероз уха
Такое заболевание ушей, как отосклероз, зачастую развивается у молодых людей в возрасте 20-30 лет. Патология развивается постепенно, вначале поражая одно ухо, и постепенно затрагивая второе.
Причины этого заболевания уха до конца не установлены, но предполагается, что они связаны с дисфункциями в щитовидной железе или эндокринной системе. Нарушение или изменение в процессах метаболизма тоже играет не последнюю роль.
Возможно развитие отосклероза уха под воздействием инфекционных заболеваний, протекающих не только в ушах, но также в других органах. Например, болезнь может возникнуть в качестве осложнения после перенесенной кори, но это только догадки.
Симптомы такого заболевания уха, как отосклероз, проявляются в форме:
- ухудшения слуха, которое развивается постепенно;
- шума в ушах;
- ушных болей;
- приступов головокружения;
- неврастенического синдрома.
Несмотря на подверженность отосклерозу взрослых людей, его развитие может произойти и у маленького ребенка. В этом случае он становится раздражительным, малообщительным, плаксивым. Боль в ухе вызывает приступы цефалгии (головных болей), которые не проходят без приема обезболивающих лекарств.
Лечение этого заболевания уха проводится зачастую уже на поздней стадии его развития. В этом случае больному внедряют специальный имплантат, который заменяет ушное стремя. Однако даже он не гарантирует полного прекращения прогрессирования патологии.
Болезнь Меньера
Болезнь Меньера связывают с нарушениями в работе парасимпатической НС. В частности, с развитием ВСД, приступы которой могут возникать по нескольким причинам:
- злоупотребление спиртным;
- частые переутомления;
- лихорадка;
- громкий шум;
- ранее перенесенные вмешательства в область среднего или внутреннего уха и др.
Симптомы данного заболевания ушей выражаются посредством:
- частых приступов вертиго (головокружения);
- рвоты;
- упадка сил;
- звона и шумом в больном ухе;
- прогрессирующей глухотой.

Лечение этой болезни уха требует абсолютного покоя и, по возможности, тишины. Медикаментозная терапия дает положительные результаты, если проводится комплексно.
С этой целью применяются препараты из разряда:
- нейролептиков;
- антигистаминных лекарств;
- сосудорасширяющих;
- атропинов;
- диуретиков и др.
При данной болезни уха у детей и взрослых пациентов отлично помогают альтернативные терапевтические методики – рефлексотерапия, иглоукалывание и др. Однако о возможности их проведения может судить только врач.
Неврит преддверно-улиткового нерва
Среди всех невоспалительных болезней уха, развивающихся у детей, неврит преддверно-улиткового нерва встречается чаще всего. Для него характерны следующие симптомы:
- головокружения;
- проблемы с координацией движений;
- нистагм, который усиливается, когда больной меняет положение головы;
- снижение слуха;
- развитие временной глухоты в одном или сразу обоих ушах;
- шум, свистящие звуки в больном слуховом органе.
Развивается данное ушное заболевание по нескольким причинам, среди которых первое место отводится:
- инфекционным заболеваниям различной этиологии;
- разными видами интоксикации организма;
- сосудистым заболеваниям и т. д.
Для лечения неврита ПУН применяются препараты, стимулирующие кровообращение в больном ухе, витамины группы В, кислота никотиновая и др. Также врач может назначить сермион и ноотропы.