Впалая грудная клетка: причины, риски, лечение
Содержание:
Как исправить деформацию грудной клетки
Лечением деформаций грудной клетки занимаются хирурги, ортопеды и травматологи. На выбор методики влияют 2 фактора: причина и стадия искривления. Если нет сдавления внутренних органов и патологический процесс выявлен на ранней стадии, возможен консервативный подход.
Терапевтические методики могут включать применение вакуумного колокола, гелевые инъекции, ЛФК и массаж. Каждый из этих способов имеет свои ограничения и не всегда гарантирует стойкий эффект.
Vacuum bell – вакуумный колокол – с успехом применяется как у детей, так и у взрослых (при небольших деформациях) Лечить килевидную деформацию можно с помощью специального корсета, но только на ранних стадиях. Ношение ортопедического ортеза оправдано у детей: организм ребенка достаточно быстро приспосабливается к внешним воздействиям.
Важно: недостатком ортопедических корректирующих приспособлений является то, что их нельзя долго носить. Подобные конструкции весьма громоздкие и тяжелые
Операция
Хирургическое исправление воронкообразной деформации включает около 50 вариантов, которые отличаются способом стабилизации. Операции могут проводиться с внешними, внутренними фиксаторами или без них. Существуют также методики переворота грудины на 180° – например, свободный переворот грудино-реберного комплекса или переворот на мышечной ножке с сохранением сосудистого пучка. При неглубоких углублениях 1-2 степени используются искусственные имплантаты.
Самым перспективным направлением хирургии в настоящее время считаются операции, в ходе которых устанавливаются специальные пластины внутри тела пациента. Такие вмешательства наименее травматичны и достаточно легко переносятся, а также позволяют максимально сократить сроки реабилитации.
Выбор метода осуществляется с учетом многих параметров, но в первую очередь зависит от степени деформации и ее влияния на работу внутренних органов. Задача значительно облегчается, если дефект носит сугубо косметический характер, не создающий дополнительных проблем.
В последние годы активно разрабатывается и внедряется в клиническую практику операция с использованием минимуверов – магнитов. Один магнит устанавливается в грудной клетке пациента, а второй вшит в специальный пояс. Исправление дефекта занимает в среднем около двух лет
Лечебная гимнастика
Деформация грудной клетки у детей, обнаруженная на ранней стадии, хорошо поддается лечению консервативными методами. Выполнение специальных упражнений способствует поддержанию нормальной работы дыхательной и сердечно-сосудистой системы, помогает предотвратить смещение органов и искривление позвоночника.
Занятия лечебной физкультурой проводит инструктор ЛФК, который на основе данных пациента подбирает необходимые упражнения и оценивает их эффективность впоследствии. Гимнастика проводится также в реабилитационном периоде после оперативных вмешательств.
В гимнастический комплекс могут входить такие упражнения:
- ходьба различной степени сложности в течение 2-3-х минут;
- в положении стоя, ноги на ширине плеч, поднимать руки вверх на вдохе и опускать на выдохе;
- отвести руки назад и сложить кисти в замок. Медленно отводить плечи назад, одновременно поднимая руки за спиной и максимально сводя лопатки;
- очень полезно делать упражнения с гимнастической палкой (бодибаром). Завести палку за спину и расположить вверху лопаток, придерживая концы. Ходить, высоко поднимая колени;
- велосипед. Лежа на спине, по очереди выпрямлять ноги, не опуская их на пол. Эффект усилится, если голова и плечи при этом также будут на весу, а руки – на затылке;
- стоя на четвереньках, поочередно поднимать то левую, то правую руку. При выполнении нужно следить, чтобы не было прогиба в пояснице.
Таким образом, есть много вариантов лечения, назначаемых при деформациях грудной клетки. Консервативные методы эффективны в основном у детей младшего возраста. Исправить дефект у подростков и взрослых людей в подавляющем большинстве случаев удается только с помощью оперативного вмешательства.
Килевидная деформация грудной клетки
Килевидная грудная клетка стоит на втором месте в числе врожденный аномалий грудной клетки (сразу после воронкообразной деформации). Чаще всего встречается у лиц мужского пола (в 4 раза чаще, чем у женщин). По всей вероятности, как и воронкообразная деформация, тесно связана с нарушением обмена гликогена и является следствием системных заболеваний соединительной ткани.
Килевидная деформация грудной клетки проявляется выпячиванием грудной клетки вперед, из-за чего она начинает напоминать грудную клетку птицы: патологию также иногда называют «куриной грудью
В раннем детском возрасте практически отсутствуют какие-либо функциональные нарушения, но с течением времени и ростом ребенка дефект становится все более и более заметным, а также появляются сердечная и дыхательная недостаточности, связанные с изменением формы грудной клетки.
Типы деформации
Килевидная грудная клетка бывает следующих типов
- Костальный. Это благоприятный вид деформации, при котором эстетические и функциональные дефекты незначительны, а грудная клетка удлинена за счет изгибания ребер кпереди;
- Манубриокостальный. Верхняя часть грудины (рукоятка) и соединенные с нею три пары ребер направлены кпереди, в то время как нижняя часть – тело и мечевидный отросток направлены кзади;
- Корпокостальный. Существует в двух вариантах: когда грудина выгнута дугообразно и наибольшая деформация в средней трети или грудина косо выгнута в нижней трети.
Также килевидная грудная клетка может быть ассиметричной или симметричной.
Симптомы и развитие заболевания
В возрасте до 7 лет болезнь практически ничем себя не проявляет, дефект может быть незначительным, а функции не нарушены.
Вплоть до подросткового возраста килевидная деформация грудной клетки становится все более и более выраженной. Функциональных нарушений не наблюдается, но подросток начинает стыдиться своего недуга и это отрицательно сказывается на психическом фоне.
После 25 больные у которых килевидная деформация грудной клетки жалуются на невозможность совершать физические нагрузки из-за слабости, быстрой утомляемости, что является следствием нарушений со стороны дыхательной и сердечно-сосудистой системы.
Лечение
К сожалению, консервативные методы лечения обычно не имеют значительного эффекта, но могут улучшить общее состояние больного и оттянуть момент появления осложнений. Обычно детям, у которых килевидная деформация грудной клетки, назначаются массажи, дыхательная гимнастика, укрепляющие упражнения.
Чтобы добиться стойкого результата, врачи прибегают к хирургическим методам лечения
Обратите внимание: далеко не всегда при данном дефекте есть нарушения работы легких и сердца, поэтому операцию могут выполнить и из соображений эстетики
Существует немало методик оперативных вмешательств, самые популярные из которых:
- Малоинвазивная операция по Абрамсону. Это самый востребованный метод на сегодняшний день, который заключается в произведении нескольких небольших разрезов (3-4 сантиметра) и установке костных пластин, которые за несколько лет выравнивают грудную клетку. После завершения лечения пластины удаляются;
- Операция по Равичу. Этот метод считается классическим, но более инвазивным. При этой операции делаются надрезы под молочными железами, отсекаются грудные и прямые мышцы от мест их прикрепления; затем удаляются хрящи, которые соединяют ребра и грудину, грудина устанавливается в нормальное положение, происходит фиксация ребер. Такая операция имеет множество модификаций.
В сложных случаях врачи прибегают в клиновидной стернотомии – разрезании грудины для достижения нужного результата.
После операции больной проходит курс реабилитации, которая включает ЛФК, массаж, физиопроцедуры.
Методы диагностики
Поставить диагноз – грудной сколиоз, должен ортопед. Для визуального осмотра врачу потребуется:
- Раздеть пациента выше пояса, поставить его ровно, осмотреть позвоночник на видимые искривления, проверить уровень симметрии лопаток и плеч;
- Повторить осмотр при положении пациента в наклоне вперед.
Для определения степени тяжести искривления применяют рентген. По снимкам позвоночного столба рассчитывают угол боковой дуги. При высокой степени тяжести искривления дополнительную информацию по стадии скручивания позвонков и состояния внутренних органов дают магнитно-резонансное исследование и компьютерная томография.
Килевидная деформация
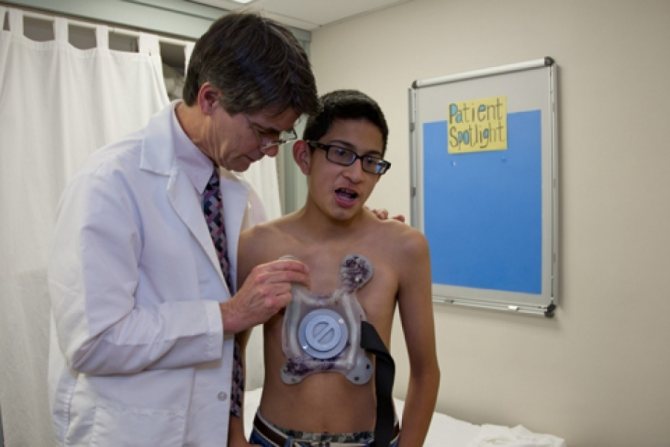
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка.
Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации.
Еще один тип грудной деформации – килевидный. Его также называют рахитическим. Симптомы данной патологии – достаточно заметное выступание грудной части вперед. Такую деформацию можно сравнить с килем корабельного судна. Данный визуальный дефект по-иному именуют, как «грудь куриная». Очень часто такая патология может относиться к врожденным формам заболевания.
- От 20 мм – легкая степень;
- От 20 до 40 мм – средняя степень;
- От 40 мм и выше – тяжелая степень.
По большей части килевидная деформация имеет ярко-выраженный дефект, из-за которого ребенок испытывает дискомфорт, трудности и угнетенное, подавленное состояние, что может сильно повлиять на его психоэмоциональное состояние.
4 Лечение
Выбор оптимального метода лечения зависит от степени выраженности деформации. При небольших изменениях велика вероятность того, что патологию можно будет исправить консервативным способом. При II и III степени деформации такое лечение не принесет желаемого эффекта, необходимо хирургическое вмешательство.
Для корректировки дефектов в домашних условиях врачи рекомендуют ношение корсета. Этот способ, несмотря на свою простоту, в раннем возрасте может выступить основным профилактическим методом и позволит вылечить деформацию без операции.
В совокупности с ортезированием (ношением корсета) применяется лечебная гимнастика. Специальные упражнения помогают восстановить функционирование внутренних органов, правильное дыхание. Необходимым условием является регулярность занятий и дозирование нагрузки в зависимости от степени деформации, возраста, общего состояния организма и т. д.
При неэффективности консервативных методов целесообразно хирургическое вмешательство. В основном это установка пластин и стернохондропластика.
Известный украинский педиатр Комаровский советует родителям при первых признаках наличия патологии у детей приступать к консервативному лечению. Чем раньше будет начата терапия, тем меньше вероятность развития болезней и осложнений со стороны внутренних органов.
Классификация
Согласно индексу Гижицкой существует три степени груди сапожника:
- I степень – расстояние от грудины до позвоночника в соотношении к наибольшей ширине грудной клетки составляет 1–0,8;
- II степень – расстояние не превышает 0,7–0,5;
- III степень – расстояние минимально, до 0,5.
При 1 степени и 2 степени хирургическое лечение не обязательно и выполняется, если патология доставляет пациенту психологический дискомфорт. У людей с 3 степенью ВДГК наблюдают выраженные функциональные изменения в работе дыхательной и кровеносной систем, а также сердца. Таким пациентам показана хирургическая коррекция патологии и сопутствующих дефектов.
Индекс Гижицкой лежит в основе классификаций Н. И. Кондрашина по форме деформации, степени ее выраженности и по клиническому течению заболевания.
В зависимости от клинического течения ВДГК бывает:
- компенсированной – заболевание протекает без функциональных нарушений, единственная жалоба – неэстетический внешний вид углубления;
- субкомпенсированной – патология сопровождается небольшими функциональными изменениями со стороны легких, бронхов и сердца;
- декомпенсированной – деформация ярко выраженная, функциональные изменения со стороны дыхательной и сердечно-сосудистой систем значительные и могут угрожать жизни пациента.
В зависимости от формы Н. И. Кондрашин делит впалую грудь на три типа:
- симметричный – дефект расположен ближе к центру грудины;
- асимметричный – углубление находится ближе к правой или левой стороне грудной клетки;
- плоско-вороночный – западение начинается на уровне сосковых линий и распространяется за их пределы, иногда дефект локализуется на уровне ключиц или второго ребра.
В зависимости от выраженности и глубины воронкообразного углубления патологию делят на три вида:
- 1 степени – глубина западения не превышает 2 см, сердце в нормальном положении;
- 2 степени – глубина воронки достигает 4 см, сердце смещено на 2–3 см влево, реже – вправо;
- 3 степени – глубина дефекта превышает 4 см, сердце сильно смещено, есть функциональные нарушения.
В отдельную группу выделяют пациентов, у которых воронкообразная грудина возникла на фоне синдрома Марфана. У детей с раннего возраста формируется глубокое западение, патология сопровождается различными функциональными нарушениями.
Воронкообразную деформацию делят на сочетанную и не сочетанную. Сочетанный тип сопровождается другими патологиями. Не сочетанный протекает в легкой форме и чаще всего не требует экстренного хирургического лечения.
Врожденная деформация грудной клетки у ребенка (ВДГК)
При врожденных деформациях меняется форма передней поверхности груди, наблюдается недоразвитие грудины, ребер или мышц. Зачастую некоторые ребра могут вовсе отсутствовать. В подавляющем большинстве случаев (более 90% от всех грудных деформаций) диагностируется искривление груди по типу воронки.
Воронкообразная грудная клетка представляет собой западение передних отделов грудины внутрь. Точная причина появления данного дефекта не установлена. Однако нет сомнений в его генетическом происхождении, что подтверждается наличием такой же патологии у близких родственников пациентов. Кроме того, очень часто воронкообразной деформации сопутствуют и другие пороки развития.
Непосредственной причиной является дисплазия хрящевой и соединительной ткани, которая может проявляться не только до рождения ребенка, но и в процессе его дальнейшего роста. С возрастом патология нередко прогрессирует и приводит к негативным последствиям:
- искривлению позвоночника;
- сокращению объема грудной полости;
- смещению сердца;
- нарушению работы внутренних органов.
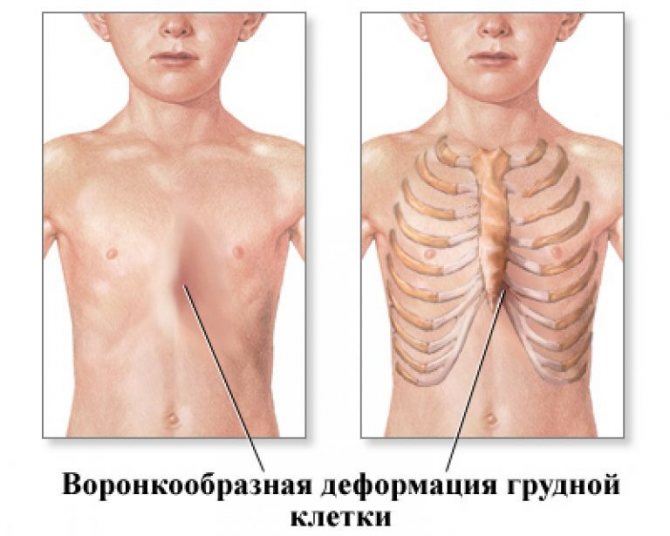
Врожденная воронкообразная деформация (грудь сапожника) встречается преимущественно у новорожденных младенцев мужского пола
Существует 3 степени воронкообразной деформации. Чтобы их определить, необходимо измерить величину впадины. Если она меньше 2 см – это 1 степень, при которой сердце не смещено.
При размере воронки от 2 до 4-х см говорят о 2 степени деформации, сдвиг сердца в этом случае составляет не больше 3-х см. Последняя 3 степень характеризуется глубиной воронки свыше 4-х см и смещением сердца более чем на 3 см.
У новорожденных и детей до года воронкообразная деформация почти незаметна. Единственным признаком аномалии является так называемый парадокс вдоха – усиление западения грудины и ребер при вдохе.
Однако постепенно искривление прогрессирует, достигая своего максимума к трем годам. У детей отмечается отставание в физическом развитии, нарушение работы вегетативной нервной системы и частые простуды. В дальнейшем глубина воронки все больше увеличивается и может достигать размера 7-8 см.
Килевидная деформация встречается в 10 раз реже, чем воронкообразная, и характеризуется чрезмерным разрастанием реберных хрящей, как правило, 5-6 ребер. Грудь выдается вперед посередине и становится похожей на лодочный киль.
По мере роста ребенка форма грудины все больше искажается и представляет собой существенный косметический дефект. Со стороны может показаться, что грудь находится в состоянии постоянного вдоха.
Стоит отметить, что при килевидной деформации позвоночник и органы грудной клетки практически не страдают. Сердце принимает форму капли – его продольная ось сильно увеличивается в сравнении с поперечной.
Основными жалобами пациентов являются одышка, быстрая утомляемость, сильное сердцебиение при физических нагрузках.
Диагностика заболеваний легких с помощью рентгена грудной клетки
|
|
|
|
|
Затемнение всего легкого |
Уплотнение всего легкого, оно приобретает более насыщенный светлый оттенок. |
Ателектаз (спадение легкого), отек, казеозная пневмония. |
|
Затемнение доли легкого |
Доля легкого уплотняется и становится светлее остальной легочной ткани. |
Долевая пневмония, инфаркт легкого, плеврит, диафрагмальная грыжа. |
|
Синдром круглой тени |
В ткани легкого появляется округлый светлый участок, имеющий повышенную плотность. |
Пневмония, туберкулез, доброкачественная или злокачественная опухоль, эхинококковая киста. |
|
Синдром диссеминации |
Во всей легочной ткани встречаются светлые множественные участки, размером до 1 см. |
Наблюдается при туберкулезе, пневмонии, множественных метастазах. |
|
Синдром кольцевидной тени |
Одиночные или множественные темные участки, окруженные светлым венчиком. |
Представляют собой полости в легких. Они образуются при туберкулезе, раскрытии абсцесса, распаде раковых метастазов, эхинококковой кисте. |
|
Синдром просветления |
Легкое темнее, чем в норме. |
Наблюдается при попадании воздуха в грудную полость, при пневмотораксе или эмфиземе. |
|
Изменение легочного рисунка |
Увеличение количества линейных теней в ткани легкого. |
Наблюдается при воспалении легких (пневмонии), бронхоэктатической болезни. |
|
Изменение корней легких |
Корни легкого расширены, могут быть кольцевидные тени. |
Застой крови в легких или воспаление лимфоузлов в области корня легкого. |
Бронхит на рентгене грудной клетки
ангиныгриппабактериямивирусамипереохлаждениекурениеинфекциямокротызакупоркойповторных обостренийХронический бронхит проявляется следующими признаками на рентгене грудной клетки:
- корень легкого уплотнен, отчетливо контурирован;
- стенки бронхов уплотнены и принимают вид белых полос;
- могут быть видны деформации бронхов в виде «нити бисера»;
- легочной рисунок уплотнен;
- есть участки сниженной плотности в легких (полости).
Пневмония (воспаление легких) на рентгене грудной клетки
Основными проявлениями пневмонии на рентгене грудной клетки являются:
- Усиление легочного рисунка. Появляется в самом начале заболевания, говорит о воспалении и расширении сосудов.
- Затемнение участка легкого. При ограничении процесса плеврой оно имеет четкие контуры, но если пораженный участок меньше сегмента, то он имеет нечеткие контуры.
- Круглые множественные тени размером до 1 см. Являются участками инфильтрации и образования абсцессов.
- Расширение корня. Происходит по причине воспалительной инфильтрации. Могут быть видны увеличенные лимфатические узлы в виде круглых теней у корня легкого.
- Экссудат в плевре. Появляется при осложнении пневмонии плевритом. Для уточнения диагноза используют компьютерную томографию, ультразвуковое исследование (УЗИ).
https://youtube.com/watch?v=MCvf-qaVIXc
Туберкулез на рентгене грудной клетки
Признаками первичного туберкулезного очага на рентгене являются:
- Круглая одиночная тень. В начале заболевания выглядит как очаг сегментарной пневмонии. Со временем уменьшается, может кальцинироваться.
- Расширение лимфатических сосудов. Выглядит как «дорожка», соединяющая первичный узел с корнем легкого.
- Расширение корня легкого. Корень легкого увеличен, так как воспаление распространяется на лимфатические узлы, расположенные в области корня легкого.
распространениеПроявлениями вторичного туберкулезного процесса на рентгене являются:
- Множественные однотипные тени. Это признак диссеминации процесса по всему легкому.
- Туберкулема. Это крупная тень представляет собой прогресс первичного очага. Внутри находится творожистый распад ткани легкого, кальцификаты, снаружи – инфильтрация и воспаление. Необходимо дифференцировать с опухолями легких.
- Казеозная пневмония. Характеризуется поражением целой доли, с ее распадом и некрозом. На рентгене выглядит как обширное затенение целой доли с различной интенсивностью.
- Цирротический туберкулез легких. Результатом развития туберкулезного процесса является замена легочной ткани на рубцовую. Средостение смещается в сторону поражения, легочное поле неоднородно из-за участков склероза, вздутий легочной ткани.
Бронхиальная астма на рентгене грудной клетки
Бронхиальная астмаодышкеудушьюк примеру, хронический бронхитРентгенологическими признаками бронхиальной астмы во время приступа являются:
- расширение легочных полей;
- повышенная прозрачность ткани легкого;
- уплощение купола диафрагмы.
Часто задаваемые вопросы (FAQ):
В чем причина появления ямки на груди у ребенка?
Воронкообразная деформация грудной клетки – это врожденная генетическая патология развития груднины, ребер и хрящей. У детей это обычно небольшая ямка, которая с ростом ребенка прогрессирует. Мы рекомендуем не спешить с оперативным лечением детей, наблюдаться у педиатора, ортопеда, хирурга.
На сколько эффективен Vacuum Bell при исправлении ВДГК?
Его эффективность трудно оценить, поскольку использование Vacuum Bell показано далеко не всем пациентам с ВГДК. Например, у женщин его использование крайне затруднительно. Vacuum Bell может несколько улучшить внешний вид грудной клетки и уменьшить воронку примерно на 30%.
Насколько эффективно ношение ортезов совместно с занятиями физическими упражнениями при ВДГК?
Ортезы являются эффективным способом исправления ВГДК у детей до 14 лет. Однако заниматься нужно регулярно и непрерывно не менее 2-х лет. Эта программа должна составляться индивидуально, под каждого пациента. К сожалению, в России такие программы пока только разрабатываются. Но зарубежный опыт показывает, что правильное применение ортезов помогает улучшить внешний вид воронки на 50-70%.
Как нужно вести себя перед предстоящей операций?
Рекомендации стандартные: не разрешается алкоголь и курение, лекарственные перпараты принимаются только по согласованию с врачом. Помимо прочего нужно будет сдать стандартные предоперационные анализы, пройти КТ-обследование грудной клетки или сделать рентген.
Какой наркоз используется при операции Насса?
Обычно используется внутривенный наркоз, при котором пациент спит. В конце операции, когда до последнего шва остается несколько минут, наркоз прекращается, чтобы пациент легче проснулся и начал сам дышать. Правда, впоследствии большинство пациентов этот момент не помнит.
Сколько длится операция Насса по исправлению деформации грудной клетки?
Операция Насса длится от 30 до 60 минут, в зависимости от степени деформации и, соответственно, количества устанавливаемых пластин – 1-2, 3. То есть операция, при которой коррекция проводится при помощи 1 пластины, занимает в среднем 30 минут.
Через какое время после операции можно выйти на работу/учебу?
В зависимости от типа работы. Если работа офисная, за компьютером, то через 1-1,5 месяца. Если работа сопровождается физической активностью, подъемом тяжестей, то не ранее, чем через 6 месяцев, или через 3 месяца, но со строго дозированными физическими нагрузками, оговоренными с Вашим врачом.
Через какое время после операции по Нассу я смогу заняться спортом?
Через 3 месяца после операции разрешены дозированные, согласованные с врачом нагрузки, а уже через 6 месяцев можно заниматься спортом в полную силу.
Сколько нужно находиться в клинике после операции по Нассу?
Пребывание в стационаре после операции обычно до 10 дней.
Из какого материала изготовлена пластина для коррекции воронкообразной груди?
Пластины сделаны из титана. Этот металл уникален тем, что обладает памятью формы и не окисляется.
Реагирует ли металлодетектор на установленную пластину?
Нет, металлодетекторы не реагируют на титан, так как он является парамагнетиком (слабомагнитным веществом). Если вы все же беспокоитесь – можно взять в клинике справку о том, что у вас установлены пластины. Сейчас делают много операций с установкой титановых элементов в различные участки тела, поэтому службы безопасности не будут удивлены.
Сколько пластин устанавливать при исправлении вогнутой грудной клетки?
В зависимости от степени деформации устанавливают от 1 до 3 пластин. Окончательное решение, сколько пластин ставить, принимается во время операции, когда уже образован доступ к ребрам. С одной пластиной послеоперационный период протекает немного легче, чем с двумя или тремя. Три пластины ставят достаточно редко.
Через какое время пластину нужно и можно извлекать?
Обычно пластины извлекают через 3-4 года. Здесь нет жестких критериев, но со временем пластина обрастает костной тканью и через несколько лет извлечь ее сложнее. Несмотря на молодость самого метода, уже есть пациенты, которые не извлекают пластину спустя 8 лет, аргументируя тем, что нет времени на операцию и восстановление. Это не совсем правильно. После того, как коррекция закончилась, швы рассосались, внутренние органы адаптировались, нужно убрать пластину. Грудь останется зафиксированной в нормальном положении. Во время операции по удалению пластины открывают пластину с обеих сторон, слегка разгибают по кривизне и вынимают. Процедура проходит под наркозом, в эпидуральной анестезии необходимости нет.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Хирургическое лечение
Если воронкообразная грудь вызывает психологический дискомфорт и не влияет на работу внутренних органов, от хирургического лечения можно отказаться. Визуально устранить дефект можно с помощью инъекционной методики или силиконовых имплантов.
У пациентов с 3 степенью груди сапожника и серьезными функциональными нарушениями есть только один вариант лечения – операция. Хирургическое вмешательство проводят по методу Насса или методу Равича.
Операция по Равичу
Лечение по методу Равича проводят в несколько этапов:
- Хирург делает горизонтальный надрез на передней стенке грудной клетки.
- Деформированные хрящи удаляют полностью или частично.
- Кость, расположенную в передней части грудины, пересекают по верхней части впадины.
- Нижнюю часть грудной клетки приподнимают и придают ей правильную форму.
- Грудину закрепляют в нормальном положении с помощью металлической пластины, которую устанавливают под костью. Края конструкции фиксируют на ребрах.
Металлический каркас снимают через полгода-год. Операцию по Равичу могут проводить с некоторыми модификациями. Например, используя вместо пластины поддерживающую сетку или собственное ребро пациента на сосудистой ножке. Вариант хирургического лечения зависит от степени ВДГК, возраста больного и других факторов.
Операция по Нассу
Хирургическое вмешательство по методу Насса проводят под контролем торакоскопа – тонкой оптической трубки, передающей изображение внутренних органов и грудной клетки на экран.
Операция делится на несколько этапов:
- Врач помечает места разрезов и обозначает расположение пластин.
- Хирург делает несколько небольших, до 2–3 см, надрезов с правой и с левой стороны грудины.
- С помощью интродьюсера от одного края грудной клетки к другому протягивают дренаж.
- Следуя по пути, намеченному дренажем, врач проталкивает под передней костью пластину и поворачивает ее, приподнимая ребра.
- Металлический каркас закрепляют с помощью стабилизаторов, фиксаторов или подшивают к мышцам ребер.
Хирург может установить от 1 до 3 пластин. Металлический каркас снимают через 2–4 года или позже.
Пациентам с воронкообразной грудиной стараются проводить хирургическое вмешательство в подростковом возрасте и позже, когда грудная клетка практически сформирована и риск послеоперационных деформаций минимален. Если операция нужна в школьном и дошкольном возрасте, ее рекомендуют проводить по методу Равича. Он менее болезненный и позволяет сделать одновременную коррекцию пороков сердца. Операцию по Нассу проводят во взрослом возрасте, чтобы уменьшить вероятность осложнений и рецидивов.
Необходимые медицинские мероприятия
При помощи осмотра установить диагноз проще всего в трехлетнем возрасте. Именно тогда ярко заметны нарушения в развитии скелета, перебои в работе легких и сердца.
В медицинском учреждении проводятся следующие мероприятия:
- рентген,
- МРТ,
- томограмма и другие исследования.
К примеру, на основе рентгена выводится индекс Гижицкой, то есть определяется расстояние между позвоночником и грудиной. Если это расстояние меньше единицы, то это свидетельство того, что малыш имеет заболевание ВДГК.
Обязательно проверяется работа дыхательной, сердечной и сосудистой систем. Для проверки работы легких используют электромиографическое исследование. Определяется объем легких, какая их емкость при вдохе и выдохе.
Помимо ВДГК, у ребенка может быть выявлена вегетативно-сосудистая дистония. К этому заболеванию приводят уменьшение объема легких и сердечная недостаточность. Симптомами являются колющие или/и режущие боли в области сердечной мышцы. Затем работа других систем изменяется в худшую сторону, ухудшаются солевой, белковый и водный обмен и так далее.
Естественно, что не следует забывать и о психологическом исследовании, ведь большинство людей, страдающих ВДГК, имеют комплекс неполноценности. Такое состояние опасно не только для детей, но и для взрослого человека.
Симптомы
Симптомы заболевания зависят от его формы.
- Воронкообразная – впалая грудная клетка по направлению к позвоночнику. Углубление нижней части грудины и верхней части брюшины напоминает воронку. Грудная клетка расширенная.
- Килевидная – грудина выступает вперед в форме киля. Ее размер увеличен, но по мере роста ребенка объем клетки становится меньше. Мышцы спины и груди слабые, грудная клетка длинная и плоская. Плечи выступают вперед, лопатки приподняты.
- Синдром Полланда – при такой патологии частично или полностью отсутствуют грудные мышцы. При такой патологии ребра могут быть деформированы или полностью отсутствовать. Слой подкожной жировой клетчатки уменьшен, верхние конечности недоразвиты, молочные железы или соски могут отсутствовать. Также недоразвиты руки, могут быть срощены или укорочены пальцы.
- Врожденная расщелина грудины – отмечается полное или частичное расщепление средней части грудины. При такой тяжелой патологии сердце и магистральные сосуды не защищает грудная клетка. Вероятно отсутствие или раздвоение мечевидного отростка. Отмечается тяжелая сердечно-легочная недостаточность, вегетативно-дистонические расстройства.
Деформация грудины может приводить к таким проявлениям:
- нарушение работы сердца и сосудов;
- нарушение дыхания;
- кифоз;
- сколиоз;
- асимметричная осанка;
- ослабление защитных сил организма;
- вегетативные расстройства;
- отставание в физическом развитии;
- грыжа – развивается со временем, вследствие ослабевания диафрагмальных отверстий.
Паталогическая симптоматика развивается тем интенсивнее, чем больше у больного выражено искривление грудной клетки.