Что такое гранулематоз вегенера
Содержание:
Что еще выявляют при васкулите?
Кожные проявления связаны с гранулематозным воспалением сосудов кожи и подкожно-жировой клетчатки. Они разнообразны, но чаще встречаются такие варианты:
- сетчатое ливедо на нижних конечностях или туловище;
- сыпные элементы по типу крапивницы;
- геморрагическая сыпь;
- сосудистый феномен (синдром) Рейно.
Сетчатое ливедо – появление узелков в подкожно-жировой клетчатке, которые окрашены в синюшный или багровый цвет. Их расположение напоминает дерево. Обычно субъективных ощущений пациент не описывает.
Синдром Рейно проявляется в побледнении кончиков пальцев рук, сменяющимся их цианозом и гиперемией. Обычно это болезненно для пациента. Подобная симптоматика связана с нарушением регуляции просвета сосудов.
Она в основном расположена на конечностях, хотя возможно ее появление в области туловища. У половины пациентов возможно поражение глаз. Оно двухстороннее. Специфический симптом – возникновение псевдотумора глазницы.
Среди остальных проявлений можно проследить все офтальмологические нозологии:
- увеит;
- воспаление слезного мешка и слезного канала;
- воспалительные явления в конъюнктивальной оболочке;
- эписклерит;
- воспаление зрительного нерва.
Нервная система вовлекается в патологический процесс примерно в трети случаев. Интернисты обнаруживают следующие формы поражения:
- Нейропатия.
- Неврит черепно-мозновых нервов (5 и 7 пара).
- Мононеврит (в основном асимметричный).
Сердечная мышца и желудочно-кишечный тракт поражаются неспецифически. Заболевания миокарда примерно те же, что и в общей популяции.
Наличие функциональных нарушений сердца и органов желудочно-кишечного тракта требует подхода соответствующих специалистов.
Гранулематоз Вегенера диагностика
Для того чтобы верифицировать такую серьезную патологию, необходим индивидуализированный и критериальный подход.
Важен осмотр лор-врача. Он определяет характер воспаления слизистой носа и по возможности околоносовых пазух. Обычно у грамотного специалиста не возникает проблем с выявлением этой формы воспалительного процесса.
Рентгенография легких выявляет второй важный критерий заболевания – появление узлов или инфильтративных теней, которые очень склонны к распаду
Важно обращать внимание на динамику этих образований, потому что при гранулематозе Вегенера они «летучие»
Общий анализ мочи призван определить третий диагностический критерий ревматологического заболевания – гематурия (эритроциты в моче). Более 5 кровяных телец, обнаруженных в поле зрения – четкий признак гематурии.
В диагностике также важно исследование титра антинейтрофильных антител. Их типовая дифференциация позволяет прогнозировать исход заболевания и лечения
Подходы к терапии
Гранулематоз Вегенера – проблема ревматологов. Лечение его требует использования иммунодепрессантов и гормональных препаратов. Кроме того, множественность поражения диктует необходимость симптоматического лечения с учетом рекомендаций кардиолога, гастроэнтеролога, невролога, дерматолога, нефролога, пульмонолога.
Препараты, оказывающие иммунодепрессивное действие, являются цитостатиками. Их назначают курсами. Чаще всего используют Циклофосфамид.
При лечении этим препаратом необходимо мониторировать следующие показатели:
- уровень тромбоцитов;
- содержание печеночныхтрансаминаз;
- гемоглобин;
- концентрацию креатинина.
Альтернатива использованию Циклофосфамида – Метипред. Это производное глюкокортикоидных гормонов, которое оказывает мощный противовоспалительный и цитостатический эффект. В рефрактерных случаях оправданна комбинация препаратов.
При терминальном поражении почек с развитием хронической почечной недостаточности врачи вынуждены рекомендовать гемодиализ. Альтернативный вариант – перитонеальный диализ. Возможна трансплантация почек.
Прогноз заболевания без лечебных мероприятий неутешительный как для врачей, так и для пациента. Более 90% погибают еще на первом году после верификации болезни. Своевременно начатая терапия Циклофосфамидом приводит к значительной регрессии симптомов и лабораторных показателей заболевания в большинстве случаев. Пятилетняя выживаемость возрастает до 70%.
ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ, ЧТО ИЗБАВИТЬСЯ ОТ ВАРИКОЗА НЕВОЗМОЖНО!?
Лечение Гранулематоза Вегенера:
Прогноз гранулематоза Вегенера без адекватного лечения всегда плохой. Через 2 года умирают более 90% больных; после появления первых признаков поражения почек средняя продолжительность жизни составляет 5 мес. Кортикостероиды, назначенные изолированно, дают при этом заболевании весьма скромный эффект, хотя могут вызвать заметное улучшение при поражении глаз и артритах. Препаратом выбора является циклофосфамид, назначаемый внутрь в суточной дозе 2 мг/кг, т. е. в большинстве случаев по 150 мг в день. Только при быстром прогрессировании болезни этот препарат в первые дни болезни иногда вводят внутривенно. Как правило, циклофосфамид сочетается с преднизолоном, особенно при наличии системных проявлений, поражения глаз, суставов, почек и кожи. Начальная доза преднизолона составляет 40-60 мг/сут, но после развития явного улучшения может постепенно уменьшаться с переводом больного,’ если это возможно, на прием препарата через день и попыткой последующей отмены. Основной препарат терапевтической программы — циклофосфамид — следует принимать длительно. Медленное и постепенное снижение его дозы (до полной отмены) рекомендуется начинать только через год после развития полной ремиссии. При правильном лечении можно добиться ремиссии более чем у 95% больных. У ряда больных ремиссии после прекращения лечения длятся до 15 лет, что позволяет ставить вопрос о возможности полного выздоровления. Рецидивы после отмены терапии редки, но поддаются вновь назначенному лечению.
Существует ряд работ, указывающих на высокий лечебный эффект не только циклофосфамида, но также азатиоприна, метотрексата, хлорбутина. Однако опыт работы с этими препаратами невелик, и пока они могут рассматриваться лишь как возможная альтернатива циклофосфамиду в тех случаях, когда его применение почему-либо невозможно.
Лечение гранулематоза Вегенера
Практически все аутоиммунные заболевания, в том числе и болезнь гранулематоз Вегенера относятся к неизлечимым заболеваниям, но в последние годы ученым и врачам удалось значительно улучшить качество жизни людей с этой проблемой. Если раньше продолжительность жизни пациентов была не более года, то теперь, в некоторых случаях, человек может прожить до 10 лет. Основой лечения является назначение цитостатиков с глюкокортикостероидами. Монотерапия глюкокортикостероидами несколько улучшает состояние больных, хотя и мало влияет на прогноз гранулематоза Вегенера.
Современная терапия гранулематоза Вегенера включает в себя лечение Циклофосфамидом и Преднизолоном в таблетированной форме. При этом осуществляют мониторинг лейкоцитов крови. При достижении ремиссии продолжают прием препаратов в течении года, а затем постепенно уменьшают его дозу на 25 мг каждые три месяца, при этом следя за общим состоянием пациента. Также положительный эффект оказывает инфузионная пульс-терапия Циклофосфамидом. В случае непереносимости Циклофосфамида его заменяют Метотрексатом. Положительный эффект от комбинации Метотрексата и Преднизолона довольно высокий в структуре заболеваемости. Также Метотрексат используют в качестве сдерживающего препарата при достижении ремиссии Циклофосфамидом. При рациональной терапии ремиссии достигают около 90% пациентов.
Следует помнить, что установление ремиссии не исключает повторных возможных обострений гранулематоза Вегенера, а прием данных высокотоксичных препаратов характеризуется развитием значительных осложнений, приводящих к инвалидизации больных. Циклофосфамид более безопасен, чем Метотрексат, именно поэтому он обычно и является препаратом выбора. В настоящее время ведутся работы, связанные с возможностью замещения Циклофосфамида другими менее токсичными препаратами. Положительно себя зарекомендовали Азатиоприн и Хлорбутин. Также ведутся интенсивные разработки в отношении антицитокиновой терапии, на которую возлагаются большие надежды.
Помимо непосредственного цитотоксического лечения гранулематоза Вегенера, применяют препараты, направленные на снижение риска гнойных осложнений. Как правило, эти препараты малоэффективны, но все же оказывают свое положительное действие. Применяют местные аппликации и мази антибактериальных и вяжущих веществ, используют физиотерапевтическое лечение. Плазмаферез и гемосорбция не дали значительного положительного эффекта в процессе лечении многих пациентов. Так как наибольшая смертность при данном заболевании происходит в результате развития почечной недостаточности, имеет место быть трансплантация почки.
К сожалению, не смотря на всестороннее лечение, добиться отсутствия осложнений и обратного развития заболевания невозможно. Тугоухость, снижение остроты зрения, нарушение дыхательной функции, а также визуальные изменения облика пациента значительно ухудшают его качество жизни даже при условии сформировавшейся ремиссии. Для пациента прогноз гранулематоза Вегенера напрямую зависит не только от формы заболевания, но и от начала лечения и развившихся осложнений. Чем раньше начато лечение, и чем менее запущенно заболевание, тем лучше прогноз.
Патогенез (что происходит?) во время Гранулематоза вегенера:
Патогенез гранулематоза Вегенера неизвестны, но в гепезе заболевания придается большое значение аутоиммунным нарушениям. Характерная для этого заболевания клиническая н натоморфологическая картина может возникнуть как реакция на прием некоторых антибиотиков, сульфаниламидов, препаратов, содержащих серу. Предполагается, что первичный патогенный фактор и аутоиммунные нарушения вызывают генерализованный васкулит, следствием которого является образование гранулем с последующей их деструкцией (некрозом).
Патологическая анатомия. При локализованных формах гранулематоза Вегенера (так называемая злокачественная гранулема носа) болезнь поражает прежде всего носоглотку, придаточные пазухи носа, среднее ухо, зев, гортань. Язвенно-некротический процесс в этих органах, приводящий иногда к перфорации нёба (глазной впадины), далее распространяется на трахею, бронхи, легкие, которые поражаются в 95 % случаев. Очаги поражения характеризуются полиморфной лейкоцитарной и лнмфоцитарной инфильтрацией. При генерализованной форме заболевания гранулематозным процессом поражаются сосуды (артерии, артериолы, вены, венулы, капилляры) не только легких, но и почек. В центре гранулем располагается некротический участок ткани. Далее к периферии выявляются гигантские клетки Лангханса, плазматические клетки, лимфоциты, гистиоциты.
Симптомы гранулематоза Вегенера
Общая симптоматика гранулематоза Вегенера включает лихорадку, ознобы, повышенное потоотделение, слабость, потерю массы тела, миалгии, артралгии, артриты. Ведущим проявлением заболевания, встречающимся у 90% пациентов, служит поражение верхних отделов дыхательных путей. Для клиники гранулематоза Вегенера типично упорное течение ринита, гнойно-геморрагическое отделяемое из носа, изъязвление слизистых оболочек вплоть до перфорации носовой перегородки, седловидная деформация носа. Гранулематозно-некротические изменения развиваются также в полости рта, гортани, трахее, слуховых ходах, придаточных пазухах носа.
У 75% пациентов с гранулематозом Вегенера определяются инфильтративные изменения в легочной ткани, деструктивные полости в легких, кашель с кровохарканьем, свидетельствующий о развитии плеврита плевральный выпот. Вовлечение почек проявляется развитием гломерулонефрита с явлениями гематурии, протеинурии, нарушений выделительной функции. Стремительно прогрессирующее течение гломерулонефрита при гранулематозе Вегенера приводит к острой почечной недостаточности. Изменения со стороны кожи проявляются геморрагической сыпью с последующей некротизацией элементов.
Поражение органов зрения включает развитие эписклерита (воспаления поверхностных тканей склеры), образование орбитальных гранулем, экзофтальм, ишемию зрительного нерва с ухудшением функции зрения вплоть до ее полной утраты. При гранулематозе Вегенера поражаются нервная система, коронарные артерии, миокард.
Локализованная форма гранулематоза Вегенера протекает с преимущественным поражением верхних дыхательных путей – упорным насморком, затруднением носового дыхания, носовыми кровотечениями, образованием кровянистых корочек в носовых ходах, осиплостью голоса. Генерализованная форма характеризуется различными системными проявлениями – лихорадкой, суставно-мышечными болями, геморрагиями, полиморфной сыпью, приступообразным надсадным кашлем с кровянисто-гнойной мокротой, абсцедирующей пневмонией, нарастанием сердечно-легочной и почечной недостаточности.
Симптомы и осложнения
Симптомы и признаки гранулематоза Вегенера могут появиться внезапно или потребовать несколько месяцев, прежде чем проявить себя. Следовательно, каждый пациент представляет собой отдельный случай.
Первыми органами и районами тела, которые будут отвечать за последствия воспаления на уровне кровеносных сосудов, являются верхние дыхательные пути (нос, рот, околоносовые пазухи и уши), нижние (гортань, трахея и бронхи) и легкие (см. фото).
Как только оно появляется в этих местах, болезнь может распространяться и поражать другие сосуды, особенно те, которые снабжают почки.
Пациент с гранулематозом Вегенера может жаловаться на следующую симптоматику:
- постоянные выделения из носа с наличием гноя;
- кровь из носа (носовое кровотечение);
- синусит;
- ушные инфекции;
- кашель с выделением крови или без нее (кровохарканье);
- боль в груди;
- одышка;
- общее недомогание
- потеря веса без причины (точнее, причиной и может быть гранулематоз с полиангиитом);
- боль в суставах и отек;
- кровь в моче (гематурия);
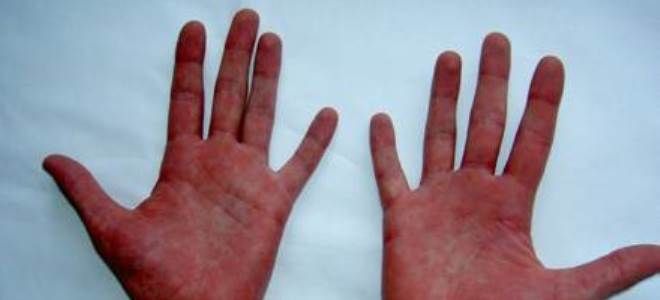
- раздражение кожи, язвы (см. фото выше);
- покраснение, жжение и боль в глазах;
- лихорадка.
Когда обращаться к врачу?
Отличительными признаками гранулематоза Вегенера являются постоянный насморк (даже после применения лекарств), носовое кровотечение и кровохарканье. Поэтому, если такие симптомы возникают, желательно немедленно обратиться к врачу.
Невнимательность и небрежное отношение к здоровью может вызвать большие осложнения.
Осложнения
Осложнения возникают, когда воспалительное состояние, вызванное гранулематозом Вегенера, распространяется на другие участки тела. Возможные цели: почки, глаза, уши, спинной мозг, сердце и кожа.
- Потеря слуха. Воспаление кровеносных сосудов достигает среднего уха, вызывая более или менее постоянную потерю слуха.
- Кожный васкулит и кожные проявления. Кожный васкулит отличается красными пятнами на теле; другие признаки, напротив, могут проявиться, например, в узелках на уровне локтей.
- Сердечный приступ (инфаркт миокарда). Это происходит, когда воспаление достигает коронарных артерий (артерий сердца). Фактически, в таких обстоятельствах кровоснабжение падает, и сердечные клетки (миокард) погибают, что приводит к снижению активности сердца. Основными симптомами являются боль в груди, одышка, потливость, изжога и проч..
- Повреждение почек и последующая почечная недостаточность. Чем меньше поступает кровь к почкам, тем необратимо начинают повреждаться и перестают работать должным образом почки. Это вызывает накопление тех веществ, которые являются токсичными для организма, которые обычно фильтруются и удаляются почечной системой. Конечная фаза этого очень медленного процесса — и, к сожалению, подлого (из-за симптомов, которые изначально не всегда очевидны) — это почечная недостаточность, характеризующаяся тяжелой уремией (то есть высоким уровнем азотистых веществ в крови). Почечная недостаточность является основной причиной смерти страдающих гранулематозом Вегенера.
- Анемия. Данная болезнь может развиться со временем. У многих пациентов с гранулематозом Вегенера встречается анемия.
- и легочная эмболия. Они могут возникнуть как первые легочные расстройства.
Лечение Гранулематоза вегенера:
Для лечения больных гранулематозом Вагенера применяются иммуносупрессанты. Наиболее эффективны циклофосфамид, О-пеницилламин, хлорамбуцил. Считается более эффективным комбинированное назначение глюкокортикостероидов и иммуносупрессантов. При присоединении вторичной инфекции (бактериальной, микотической) назначаются антибактериальные и антимикотические препараты.
Симптоматическая терапия преследует цель уменьшить наиболее тягостные признаки болезни.
Прогноз неблагоприятный. Большинство больных умирают в сроки до года от начала заболевания. Своевременное назначение кортикостероидов и иммуносупрессантов способствует более благоприятному течению болезни.
Клиническая картина
I. Злокачественная гранулема носа
Более чем в половине случаев В. г. начинается с некротически-язвенного воспаления слизистой оболочки носа. Впервые злокачественная гранулема носа описана Мак-Брайдом (P. McBride) в 1897 г. В литературе она встречается под различными названиями: злокачественная гранулема носа Вудса (R. Woods, 1921), обезображивающая гранулема носа и лица со смертельным исходом Вуда (Wood, 1931), прогрессирующая смертельная грануляционная язва носа и лица Стюарта (J. P. Stewart, 1933), смертельная срединная гранулема Берстона (Н. Н. Burston, 1959), злокачественная неспецифическая гранулема носа (А. В. Фотин, H. Н. Юдов, Р. П. Коган, 1961), гангренозная гранулема носа .
Течение злокачественной гранулемы носа затяжное, процесс имеет наклонность к изъязвлениям кожи и мягких тканей лица. В клиническом течении заболевания чаще наблюдаются три стадии. Первая — продромальная, длится от нескольких недель до нескольких лет и характеризуется периодическим закладыванием носа, водянистыми или серозно-кровянистыми выделениями. Иногда появляются поверхностные язвы на мягком небе, в преддверии и на перегородке носа. Вторая стадия — стадия активного процесса. Выделения из носа становятся гнойными или гнойно-кровянистыми. Резко затрудняется носовое дыхание, появляются зеленые некротические налеты на слизистой оболочке носа с последующим изъязвлением. Затем процесс переходит на носоглотку, мягкие ткани носа и другие части лица. При прогрессировании процесса небные, носовые кости и альвеолярный отросток верхней челюсти вместе с мягкими тканями подвергаются некрозу, возможны инфильтраты в ретробульбарных тканях глаз, развивается припухлость век, дакриоцистит. Третья стадия — терминальная. На лице образуются большие дефекты за счет некроза мягких тканей; носовая перегородка, носовые раковины, наружные стенки полости носа разрушаются; могут быть некротические язвы в глотке и гортани, но язык в процесс не вовлекается. Боль незначительная или ее нет. В результате аррозии сосудов наблюдаются кровотечения, которые могут быть смертельными. Обычно смерть наступает от кровотечения или кахексии в сочетании с высокой температурой.
Второй вариант
II. При втором варианте В. г. первоначально поражается трахео-бронхиальное дерево и легкие; с других органов (пищеварительный тракт, в частности поджелудочная железа, миокард, глаза и др.) патологический процесс начинается редко. Носоглотка и околоносовые пазухи в этих случаях вовлекаются в патологический процесс в более поздний период болезни. Ведущими симптомами у больных являются боли в грудной клетке, надсадный, приступообразный кашель, вначале сухой, а затем с гнойно-сукровичной мокротой, лихорадка неправильного типа с легкими ознобами, повышенная потливость, суставно-мышечные боли, нередко присоединяются полиартрит, полиморфная сыпь, плеврит и перикардит. По мере прогрессирования заболевания развиваются одышка, цианоз, обусловленные инфильтративно-деструктивными изменениями в легких и плевре. Клиника на данном этапе заболевания складывается из признаков генерализованного васкулита (см.) и быстро прогрессирующей пневмонии с деструкцией. Рентгенологически отмечается усиленный бронхо-сосудистый рисунок в начале заболевания с последующим быстрым развитием различной формы участков инфильтрации и образованием полостей. В отдельных случаях гранулематозно-некротическим процессом поражается миокард, при этом клиническая картина протекает по типу миокардита с быстро прогрессирующей декомпенсацией. В разгар болезни имеются многие признаки системного страдания — полиморфные сыпи на теле и конечностях, геморрагический синдром, суставно-мышечные боли, аллергический полиартрит, частые легочные кровотечения, гломерулонефрит с нарастающей азотемией, заканчивающейся уремической комой, при артериальной гипотонии на протяжении всего заболевания. В большинстве случаев на высоте заболевания отмечается лимфаденопатия и гепато-лиенальный синдром, умеренная эозинофилия.
Таким образом, В. г. клинически протекают с явлениями то легочной, то почечной недостаточности, а иногда функциональная недостаточность этих органов развивается параллельно.
Подробнее о заболевании
Гранулематоз Вегенера – редкая форма системного васкулита (поражения сосудов) в основе которого предположительно лежат иммунные нарушения. Встречается у 3 человек из 100 000 населения. Заболевают одинаково часто мужчины и женщины, чаще в возрасте около 40 лет.
В крови больного формируются иммунные комплексы и антитела к собственным нейтрофильным лейкоцитам (pANCA – патогномоничный лабораторный признак, то есть подтверждающий диагноз гранулематоза Вегенера). В сосудах и тканях образуются гранулёмы, проходящие стадии воспаления, некроза, рубцевания.
Проявления гранулематоза
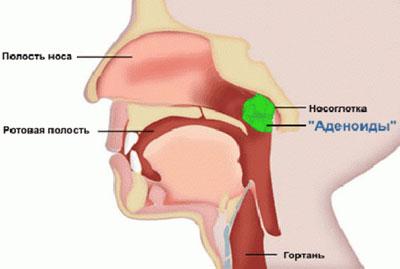
Верхние дыхательные пути. Наиболее характерным проявлением гранулематоза Вегенера является поражение дыхательных путей. Появляются боли в околоносовых пазухах, изъязвления слизистой носа, носовые кровотечения.
Легкие. Поражаются лёгкие. Отмечается кашель, кровохарканье, одышка и боли в грудной клетке. Возникает реальная опасность легочных кровотечений.
Почки. Довольно быстро при гранулематозе Вегенера в процесс вовлекаются почки с развитием гломерулонефрита и почечной недостаточности.
Кожа. Могут быть также поражения кожи, где наблюдается геморрагическая сыпь с элементами некроза, изъязвлениями, в том числе на лице.
Глаза. При поражении глаз, встречающемся примерно у половины больных гранулематозом Вегенера, возможно развитие воспалительных процессов в различных отделах глаза, способных приводить к перфорации роговицы и слепоте. Образование гранулёмы в глазнице вызывает экзофтальм (выпячивание глазного яблока). Может развиваться атрофия зрительного нерва, также угрожающая слепотой.
Сердце. Со стороны сердца возможно развитие перикардита,миокардита.
Органы слуха. Органы слуха поражаются примерно у трети больных и протекают в форме отитов, могут быть начальным проявлением гранулематоза Вегенера.
Лечение гранулематоза Вегенера
Медикаментозное лечение гранулематоза Вегенера включает применение глюкокортикоидных гормонов и цитостатических препаратов – длительное и в значительных дозах. Такая терапия часто помогает замедлить развитие гранулематоза Вегенера, но, к сожалению, процесс этот весьма растянут во времени и эффективен далеко не всегда. Более, чем у 40% больных даже на фоне адекватного медикаментозного лечения развивается почечная недостаточность, требующая проведения гемодиализа или трансплантации почки.
К тому же глюкокортикоидная и цитостатическая терапия имеет ряд неприятных побочных эффектов: подавление иммунитета, угрожающее инфекционными осложнениями (пневмонией и др.), гормональные нарушения (сахарный диабет, синдром Кушинга, развитие остеопороза и др.) и др., длительный приём некоторых цитостатиков приводит к развитию воспаления мочевого пузыря. Как же облегчить состояние больных?
Применение методов экстракорпоральной гемокоррекции в комплексной терапии гранулематоза Вегенера включает принципиально иной механизм лечебного воздействия – удаление патогенных компонентов (иммунных комплексов, аутоантител, токсинов, тромбообразующих факторов и др.) из кровотока, что сразу же существенно улучшает состояние и самочувствие пациента. Экстракорпоральная иммунофармакотерапия позволяет снизить выраженность побочных эффектов гормонального и цитостатического лечения, а то и вообще отменить его, и приводит к быстрому регрессу клинических проявлений заболевания.
Таким образом, ЭГ существенно ускоряет достижение ремиссии и повышает качество жизни, а в сочетании с поддерживающей медикаментозной терапией значительно улучшает прогноз при гранулематозе Вегенера.
Если Вам понравился материал, поделитесь им с друзьями!
Места возможной локализации
Когда болезнь перейдет на вторую стадии, а воспалительный процесс усилится, симптоматика станет более выраженной. Признаки патологии гранулематоза Вегенера отличаются в зависимости от места локализации воспалительного процесса.
Нос
Основные признаки:
- заложенность, чаще всего она наблюдается только с одной стороны;
- чрезмерная сухость слизистой оболочки в носу;
- возникновение на слизистой кровяных корочек;
- периодические носовые кровотечения (могут сопровождаться выделением гноя).
При отсутствии лечения на слизистой носа начинают формироваться язвы. Если эрозия начнет разрастаться, это может спровоцировать незначительное изменение формы носа.
Устранить такие нежелательные последствия удастся только при помощи пластической хирургии.
Зрительный аппарат
Такой тип поражения считается одним из наиболее редких, при нем появляются следующие симптомы:
- дискомфорт и сложности при открывании глаз;
- повышенная чувствительность к свету;
- ухудшение зрения;
- слезоточивость.
Насколько хорошо недуг будет поддаваться терапии, зависит от того, что именно поражено некрозом – склера, мышечные ткани или роговица.
Глотка и гортань
Формирование гранулем на гортани наблюдается только у 8% пациентов.
Поражение сопровождается такой симптоматикой:
- дискомфорт и боль во время глотания;
- ощущение присутствия инородного тела;
- чрезмерное слюноотделение;
- появление гнусавости;
- поперхивание.
Во время диагностики на слизистой гортани можно заметить бугорки, которые зачастую трансформируются в язвы. После того как эти ранки заживут, появившиеся рубцы будут стягивать ткань, что может стать причиной ее деформации.
Органы слуха
Гранулематоз в данной области встречается у 30% пациентов. Основные признаки:
- боль в ухе;
- ухудшение слуха;
- склонность к появлению гнойного отита.
Если воспалительный процесс затронет легкие, у пациента появится кашель с отделением крови и гноя, в области грудной клетки могут присутствовать постоянные болезненные ощущения.
Почки
Как показывает практика, гранулематоз Вегенера чаще приводит к гибели именно при поражении почек. При отсутствии своевременного лечения недостаточность органа начинает быстро прогрессировать, формируются почечные клубочки.
При этом типе недуга пациенты жалуются на следующие симптомы:
- повышение кровяного давления;
- резкое ухудшение аппетита;
- частая тошнота и рвота;
- трудности с мочевыделением;
- присутствие крови в урине.
Специалисты уверяют, что гранулематоз почек – самая распространенная форма патологии, она диагностируется примерно у 50%пациентов.