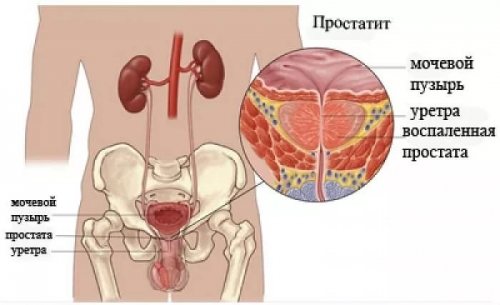
Что такое полицитемия (эритремия, болезнь вакеза)
Содержание:
Эритремия – что это за болезнь?
Эритремия или истинная полицитемия – заболевание миелопролиферативного характера. Оно сопровождается усилением образования эритроцитов, нейтрофильных лейкоцитов и тромбоцитов. Нередко заболевание характеризуют как хронический, доброкачественный лейкоз. Непосредственно поэтому, услышав диагноз истинная полицитемия, это рак или нет – желает знать каждый пациент.
Эритремия имеет доброкачественный характер. Однако сам источник опухолевого роста, клетка-предшественница миелопоэза способна давать начало злокачественным клеткам. Однако на практике это происходит нечасто. Сама заболеваемость эритремией встречается у 6-ти из 10 000 человек. При этом мужчины и женщины заболевают одинаково.
Истинная полицитемия – патогенез
Истинная полицитемия возникает в результате пролиферации всех трех ростков кроветворения, однако чаще остальных страдает красный. В связи с этим основным субстратом для опухоли служат созревающие в избытке эритроциты.
Очаги миелоидного кроветворения образуются в таких органах, как:
- печень
- селезЕнка.
Увеличенное количество эритроцитов и тромбоцитов в составе периферической крови приводит к снижению скорости кровотока с одновременным повышением вязкости и свёртываемости крови. Подобные изменения обуславливаются рядом клинических симптомов, которые сигнализируют о развитии патологии.
Истинная полицитемия – классификация
При описании такой патологии, как эритремия, классификация, используемая врачами, отражает непосредственную причину развития болезни.
Принято выделять:
- относительную;
- истинную эритремию.
Относительная форма диагностируется если при нормальном уровне эритроцитов снижается объем плазмы. Данное состояние нередко носит название стрессовой или ложной полицитемии.
Истинная же форма патологии по происхождению может быть:
- первичной;
- вторичной.
Первичная форма – самостоятельное, миелопролиферативное заболевание, с повреждением миелоидного ростка кроветворения. Вторичная развивается при повышении активности эритропоэтина.
Это состояние является компенсаторной реакцией организма на общую гипоксию. и может встречаться при:
- хронической патологии легких;
- опухолях надпочечников;
- «синих» пороках сердца;
- опухолях надпочечников;
- гемоглобинопатиях.
Эритремия – симптомы
Основой клинический синдром, наблюдаемый при эритремии, – плеторический. Обусловлен он наличием панцитоза и увеличением объема циркулирующей крови.
В качестве признаков развития полнокровия врачи выделяют:
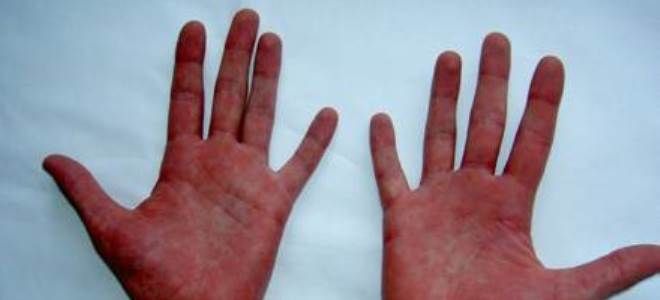
- телеангиэктазии;
- вишневая окраска кожных покровов (лица, шеи, кистей рук) и слизистых (языка, губ);
- гиперемия склеры глаз.
Заболевание развивается длительно, медленно, поэтому нередко обнаруживается случайно при исследовании крови. Заподозрить возможные отклонения можно по ранним симптомам следующего характера:
- тяжесть в голове;
- шум в ушах;
- головокружение;
- снижение зрения;
- зябкость в конечностях;
- нарушение сна.

Стадии эритремии
В патологическом процессе заболевания выделяют следующие стадии:
1. Начальная, малосимптомная (длится 5 лет и больше). Для этой стадии характерно наличие следующих симптомов:
- селезенка не пальпируется;
- умеренный эритроцитоз;
- сосудистые и тромботические осложнения возможны, но формируются реже.
2. Симптоматическая эритремия, развернутая стадия (длится 10–15 лет):
А. Без миелоидной метаплазии селезенки:
- нарушено общее состояние;
- выраженная плетора (Hb 200 г/л и больше);
- тромботические осложнения (инфаркт миокарда, инсульт);
- эритромелалгии (боли в конечностях и костях).
В. С миелоидной метаплазией селезенки (ММС):
- гепатоспленомегалия;
- слабовыраженная плетора;
- повышенная кровоточивость;
- тромботические осложнения.
3. Анемическая стадия:
- анемический синдром;
- выраженный миелофиброз;
- печень, селезенка увеличены.
Синдромы эритремии
Плеторический синдром при эритремии обусловлен увеличением содержания в кровяном русле эритроцитов, лейкоцитов и тромбоцитов.
Синдром складывается из трех групп симптомов:
- субъективные: головная боль, головокружения, нарушение зрения, стенокардия, кожный зуд, онемение и зябкость конечностей;
- сердечно-сосудистые нарушения: изменение окраски кожных покровов, видимых слизистых оболочек, артериальная гипертензия, развитие тромбоза, кровоточивость;
- изменение лабораторных показателей: повышение гемоглобина и эритроцитов, повышение гематокрита, вязкости крови, умеренный лейкоцитоз, тромбоцитоз, резкое замедление СОЭ.
Миелопролиферативный синдром – связан с гиперплазией всех трех листков кроветворения. Включает в себя:
- субъективные симптомы: пациенты отмечают появление слабости, потливости, повышение температуры тела, боли в костях, тяжесть и боль в левом подреберье вследствие увеличения селезенки;
- спленомегалия и гепатомегалия – обусловлены метаплазией органа, образованием очагов экстрамедулярного кроветворения, застоем крови;
- изменение лабораторных показателей: панцитоз, чаще со сдвигом лейкоцитарной формулы влево.
Осложнения эритремии
Эритремия Вакеза может быть осложнена рядом патологических состояний:
- тромбоз сосудов (коронарных, мозговых, периферических артерий)
- геморрагический синдром – развитие кровотечения даже после малых оперативных вмешательств: экстракция зуба, например.
- урикемия, урикозурия.
Причины панцитопении
Причины возникновения панцитопении до конца не исследованы, поэтому это состояние остается в категории идиопатических, т.е. с невыясненной причиной.
Виды панцитопении условно делятся на идиопатическую панцитопению и панцитопению с установленной причиной.
Кроме того выделяют еще и такие виды панцитопении, как приобретенная и врожденная.
Причинами, подавляющими функцию костного мозга могут стать токсины, ионизирующая радиация, химиотерапия, лучевая терапия, вирусные агенты, прием определенных групп лекарственных средств, аутоиммунные болезни, экологические катастрофы, генетические дефекты системы кроветворения.
Выявление причин синдрома панцитопении очень важно и является необходимым условием для успешного лечения этого состояния. Панцитопения чаще встречается при проведении блоков химиотерапии во время лечения злокачественных новообразований
Химиотерапия вызывает гибель бластных клеток как миелоидного, так и лимфоидного ростков костного мозга. Кстати говоря, при лейкозах это является не побочным эффектом, а целью лечения, так как наравне с нормальными бластными клетками погибают и больные клеточные элементы. Такое состояние красного костного мозга называется запустением
Панцитопения чаще встречается при проведении блоков химиотерапии во время лечения злокачественных новообразований. Химиотерапия вызывает гибель бластных клеток как миелоидного, так и лимфоидного ростков костного мозга. Кстати говоря, при лейкозах это является не побочным эффектом, а целью лечения, так как наравне с нормальными бластными клетками погибают и больные клеточные элементы. Такое состояние красного костного мозга называется запустением.
Существует заболевание не связанное с токсическим действием на костный мозг, но являющееся причиной панцитопении. Этот недуг носит название остеопетроз. При этой болезни происходит заращение костномозговых полостей костными перегородками. В результате для кроветворной ткани красного мозга остается слишком мало места, и кроветворение становится неэффективным. В периферической крови обнаруживается панцитопения и анемия.
В качестве врожденных причин описываемого синдрома можно назвать дефект генетического материала, заложенный в стволовых клетках. Примером такого генетического повреждения служит анемия Фанкони.
Кроме вышеуказанных причин, этиологическим фактором возникновения панцитопении можно предположить усиленное разрушение клеток крови. Разрушение клеток крови происходит в селезенке – это всем известный факт. При заболеваниях сопровождающихся увеличением селезенки (гиперспленизм) происходит активация фагоцитов-мононуклеаров, что приводит к повышенному разрушению форменных элементов крови и развитию панцитопении.
Апластическая панцитопения чаще встречается при апластической анемии.
Современные методы лечения симптомов истинной полицитемии
Тромбы представляют собой наибольший непосредственный риск для больных вследствие с повышенной массой эритроцитов. Следовательно, после установления диагноза следует начать терапевтическую флеботомию, чтобы уменьшить массу эритроцитов, уменьшить вязкость крови и сохранить ее сниженной, вызывая и поддерживая состояние с дефицитом железа. Флеботомия (кровопускание) уменьшает количество эритроцитов в системе и приближает густоту крови к нормальной. Процедуру проводят в основном еженедельно, поскольку она является самым быстрым и наиболее прямым методом уменьшения массы эритроцитов, а также провоцирует быстрое увеличение объема плазмы и улучшение функции тромбоцитов, снижая риск кровоизлияния, а также тромбоза. Этот довольно старый метод лечения эффективно применяется и в современной медицине. Если отмечается значительное увеличение количества лейкоцитов или если мочевая кислота составляет 10 мг. или более, назначают Аллопуринол. Если имеется глазная мигрень или эритромелалгия, не уменьшающаяся при флеботомии, назначают Аспирин в низкой дозе, если количество тромбоцитов не превышает 1,5 миллиона на микролитр, поскольку очень высокое количество тромбоцитов может быть связано с приобретенной формой болезни Виллебранда.У некоторых больных с особенно с тяжелой глазной мигренью может потребоваться снизить количество тромбоцитов для достижения облегчения; обычно нет необходимости снижать его до нормы, но только до достижения симптоматического облегчения. Это можно сделать с помощью либо гидроксимочевины, либо анагрелида, а в долгосрочной перспективе – пегилированного или немодифицированного интерферона альфа. При эритромелалгии обычно назначают только аспирин для облегчения. Тромбоцитоз, вызывающий глазную мигрень, преходящие ишемические атаки или эритромелалгию, которые не реагируют на аспирин, также потребует уменьшения количества тромбоцитов, но только в той степени, в которой симптомы ослаблены. Гидроксимочевину или Интерферон-альфа назначают, чтобы предотвратить образование в костном мозге слишком большого количества эритроцитов. Несмотря на то, что Аспирин в низких дозах рекомендуется при полицитемии, нет достаточных данных для подтверждения его использования в качестве профилактики против чего-либо, кроме микрососудистых осложнений, таких как глазная мигрень или эритромелалгия. Также нет никаких доказательств в поддержку рекомендованного применения гидроксимочевины у пациентов старше 65 лет или пациентов с высоким риском развития тромботического события, поскольку не было обнаружено, что гидроксимочевина эффективна в профилактике артериального или венозного тромбоза при таком потенциально высоком риске пациентов. В некоторых случаях назначают Анагрелид, если он переносится, поскольку он так же эффективен, как гидроксимочевина, для снижения количества тромбоцитов
Истинная полицитемия может вызвать зуд по всему телу Важно не повредить кожу при расчесывании
Если при купании или в душе возникает сильный зуд, попробуйте использовать прохладную воду и нежное мыло Тщательно и осторожно высушите кожу после ванн и нанесите на кожу увлажняющий лосьон. Крахмальные ванны также могут помочь ослабить зуд кожи.Но если состояние более серьезное, используют медикаментозное лечение. В современной терапии начинают с антигистаминного или пролонгированного лечения (Доксепин), и, если это не помогает, переходя к гидроксимочевине, если симптомы носят острый характер, или к светотерапии PUVA, или к пегилированному Альфа-Интерферону, или к Немодифицированному Альфа-Интерферону
В современной терапии начинают с антигистаминного или пролонгированного лечения (Доксепин), и, если это не помогает, переходя к гидроксимочевине, если симптомы носят острый характер, или к светотерапии PUVA, или к пегилированному Альфа-Интерферону, или к Немодифицированному Альфа-Интерферону.
Ни облучение, ни химиотерапию нельзя назвать эффективными в борьбе с осложнениями полицитемии.
Лечение
Лечение синдрома Аперта варьируется в зависимости от того, какие симптомы наблюдаются у больного. Лечение может потребовать ухода со стороны группы медицинских специалистов, включая педиатров и хирургов, нейрохирургов, врачей, специализирующихся на заболеваниях скелета, суставов и мышц (ортопедов), врачей, специализирующихся на заболеваниях ушей, носа и горла (отоларингологов), врачей, специализирующихся на нарушениях сердечной деятельности (кардиологов).
Специальные методы лечения синдрома Аперта являются симптоматическими и поддерживающими. Краниосиностоз и гидроцефалия могут привести к ненормально повышенному давлению внутри черепа и мозга. В таких случаях для коррекции краниосиностоза может быть рекомендовано раннее хирургическое вмешательство (в течение 2-4 месяцев после рождения). Для пациентов с гидроцефалией операция может также включать введение трубки (шунта) для оттока избыточной спинномозговой жидкости (СМЖ) из головного мозга. СМЖ сливается в другую часть организма, где он абсорбируется.
Корректирующая и реконструктивная хирургия может быть рекомендована для коррекции черепно-лицевых пороков развития. Хирургия также может помочь исправить полидактилию и синдактилию, а также другие скелетные дефекты или физические отклонения. Для больных с врожденными пороками сердца может потребоваться лечение определенными препаратами, хирургическое вмешательство и/или другие терапевтические меры. Для некоторых больных с нарушениями слуха полезны слуховые аппараты.
Раннее вмешательство может быть важным для обеспечения того, чтобы дети с синдромом Аперта полностью раскрыли свой потенциал. Специальные терапевтические мероприятия, такие как физиотерапия, трудотерапия и специализированное обучение также будут полезными.
Для пострадавших лиц и их семей рекомендуется генетическое консультирование. Генетический консультант сможет объяснить причины заболевания. Он также может обсудить возможность рождения новых детей с заболеванием. Дополнительно, для всей семьи необходима психосоциальная поддержка.
Диагностика и основные методы лечения
Поставить диагноз истинная эритремия непросто, особенно в случаях, когда выразительные симптомы отсутствуют, а пациента тревожат только общие проявления. Чтобы определить истинную причину недомоганий и подтвердить заболевание, следует провести ряд биохимических и гематологических анализов. Истинную полицитемию можно установить в результате общего анализа крови.
Важно проанализировать такие данные:
- количество эритроцитов в крови;
- уровень гемоглобина;
- плотность крови;
- СОЭ;
- количество мочевой кислоты в сыворотке;
- уровень эритропоэтина;
- цветовой показатель.
Ещё одним важным диагностическим методом является пункция костного мозга. При помощи этой методики можно определить повышенный уровень нормобластов и эритробластов, гиперплазию ростков миелопоэза. Для пациентов с истинной эритремией на начальной стадии характерна склонность к тромбозам, повышенная потливость, снижение веса. При эритремии кровь перенасыщена кислородом, наблюдается увеличение селезёнки.
После постановки диагноза необходимо начинать лечение эритремии. Чем раньше определилась патология, тем выше шансы на повышение продолжительности и качества жизни пациента. Терапия зависит от запущенности патологии.
Сегодня в медицине применяют несколько эффективных методик для лечения этого заболевания:
- Флеботомия. Больному испускают некоторое количество крови (от 100 до 400 мл). Курс состоит из нескольких сеансов, которые проводятся один раз в три-четыре дня. Эта процедура позволяет сделать кровь более жидкой и улучшить кровоток.
- Эритроцитаферез. Один раз в семь дней больным проводят очищение крови от излишнего количества тромбоцитов и эритроцитов.
- Химиотерапия проводится, когда заболевание переходит в опухолевую стадию. Для проведения используются специальные препараты. Методика помогает улучшить состояние пациента, если у него сильно нарушено кроветворение, есть осложнения со стороны органов брюшной полости.
- Лучевая терапия показана, если у пациента сильно увеличена в размерах селезёнка. Терапия помогает остановить раковый процесс.
Возможные осложнения
Патологические изменения, протекающие в организме больного эритремией, на разных стадиях могут вызывать различные осложнения. Неправильное функционирование системы крови и органов кроветворения приводит к сбоям в работе внутренних органов. У пациента начинаются проблемы с сердцем, печенью, селезёнкой. Повышение плотности крови приводит к тромбозам.
К наиболее частым осложнениям относят такие:
- инфаркт миокарда;
- нарушение снабжения внутренних органов;
- полная слепота в результате закупорки сосудов глаз тромбами;
- флеботромбоз;
- тромбофлебит;
- цирроз печени;
- подагра;
- мочекаменная болезнь;
- сильные кровотечения;
- анемия;
- сердечная недостаточность.
Симптомы эритремии
Симптомы начальной стадии
Проявлениями начальной стадии эритремии могут быть:
- Покраснение кожи и слизистых оболочек. Происходит в результате увеличения количества эритроцитов в сосудах. Покраснение отмечается на всех участках тела, в области головы и конечностей, слизистой полости рта, оболочек глаз. На начальной стадии заболевания данный симптом может быть слабо выражен, в результате чего розоватый оттенок кожных покровов часто принимается за норму.
- Боли в пальцах рук и ног. Данный симптом обусловлен нарушением тока крови по мелким сосудам. На начальной стадии это в большей степени обусловлено повышенной вязкостью крови из-за увеличения количества клеточных элементов. Нарушение доставки кислорода к органам приводит к развитию тканевой ишемии (кислородному голоданию), что проявляется приступами жгучей боли.
- Головные боли. Неспецифический симптом, который, однако, может быть весьма выражен в начальной стадии заболевания. Частые головные боли могут возникать в результате нарушения циркуляции крови в мелких сосудах мозга.
Симптомы эритремической стадии
в результате чего она становится более вязкойСимптомами эритремической стадии являются:
- покраснение кожных покровов;
- эритромелалгии;
- некрозы пальцев рук и ног;
- увеличение артериального давления;
- увеличение печени;
- увеличение селезенки;
- кожный зуд;
- повышенная кровоточивость;
- боли в суставах;
- язвы органов желудочно-кишечной системы;
- симптомы дефицита железа;
- тромботические инсульты;
- инфаркт миокарда;
- дилатационная кардиомиопатия.
Покраснение кожных покрововв результате разрыва мелких сосудовЭритромелалгииНекрозы пальцев рук и ногхарактерное для этой стадии заболеванияУвеличение артериального давленияОЦКУвеличение печени (гепатомегалия)в ней может задерживаться более 1 литра кровидесять и более килограммвозникающие из-за чрезмерного растяжения капсулы печениУвеличение селезенки (спленомегалия)эритроцитов, тромбоцитов, лейкоцитовКожный зудпри мытье рук, приеме ванны, попадании под дождьПовышенная кровоточивостьБоли в суставахгенетического аппарата клетоксоли мочевой кислотыразвивается уратовый диатезсперва в мелких, а затем и в более крупныхЯзвы органов желудочно-кишечной системыжелудкакишечникаособенно острая или грубая, плохо обработаннаяболями в животепри язве желудкапри язве двенадцатиперстной кишкиизжогатошнотарвотаСимптомы дефицита железадо 90 – 95%Проявлениями дефицита железа являются:
- сухость кожи и слизистых оболочек;
- истончение и повышенная ломкость волос;
- трещины в углах рта;
- расслаивание ногтей;
- отсутствие аппетита;
- нарушение пищеварения;
- нарушение вкуса и обоняния;
- снижение сопротивляемости инфекциям.
Тромботический инсультострое нарушение кровообращения в определенном участке головного мозгатромбовв зависимости от области мозга, в которой нарушен кровотокИнфаркт миокардасердцеДилатационная кардиомиопатияслабостьюотеками
Симптомы анемической стадии
Основными проявлениями терминальной стадии эритремии являются:
- кровотечения;
- анемия.
КровотеченияВозникновение кровотечений в терминальной стадии обусловлено:
- уменьшением образования тромбоцитов;
- образованием функционально несостоятельных тромбоцитов.
АнемияПричинами анемии в терминальной стадии заболевания могут быть:
- Угнетение кроветворения в костном мозге. Причиной этого является разрастание соединительной ткани (миелофиброз), которая полностью вытесняет кроветворные клетки из костного мозга. В результате развивается так называемая апластическая анемия, проявляющаяся снижением уровня эритроцитов, тромбоцитов и лейкоцитов.
- Дефицит железа. Недостаток данного микроэлемента ведет к нарушению образования гемоглобина, в результате чего в кровь поступают большие, функционально несостоятельные эритроциты.
- Частые кровотечения. В данном случае скорость образования новых клеток крови недостаточна, чтобы восполнить потери, возникающие при кровотечениях. Эта ситуация еще более усугубляется дефицитом железа.
- Усиленное разрушение эритроцитов. В увеличенной селезенке задерживается большое количество эритроцитов и тромбоцитов, которые со временем разрушаются, обуславливая развитие анемии.
Клиническими проявлениями анемии являются:
- бледность кожи и слизистых оболочек;
- общая слабость;
- повышенная утомляемость;
- чувство нехватки воздуха (особенно при физических нагрузках);
- частые обмороки.
Симптомы
Основными симптомами синдрома Туретта являются непроизвольные двигательные и голосовые нарушения. Они различаются по длительности, возникают и усиливаются под воздействием стрессовых ситуаций, не обладают ритмичностью.
Исследователи отмечают, что перед началом тика у ребенка возникает сильное возбуждение, напряжение. Появляется желание почесать кожу, чихнуть, убрать соринку из глаза, откашляться. Таким образом он чувствует приближение тика. Само непроизвольное движение воспринимается как содействие в устранении неприятного ощущения.
Голосовые нарушения
Синдром Туретта часто проявляется непроизвольными звуками, криками, которые появляются либо сами по себе, либо вместе с неконтролируемыми движениями. Маленькие дети неожиданно вскрикивают, воют, шипят, мычат, урчат, кашляют. Порой выкрикивают непонятные, несуществующие слова, слоги.
У детей постарше отмечают 3 вида вокальных нарушений. При эхолалии они повторяют услышанные со стороны слова, части слов, фразы. При палилалии бесцельно повторяют выдуманные ими самими слова и предложения. Самым тяжелым проявлением являются копролалии. При этом расстройстве ребенок выкрикивает ругательства, оскорбления, в том числе, нецензурные. Наблюдается оно не чаще, чем в 10% случаев.
Двигательные нарушения
Моторные расстройства проявляются преимущественно в виде непроизвольных подмигиваний, мимических движений, гримас, вытягивания губ, сморщивания лба. Ребенок может трясти головой, пожимать плечами, дергать руками, шмыгать носом.
В некоторых случаях двигательные тики носят более сложный характер. Ребенок непроизвольно приседает, подпрыгивает, хлопает руками, прикасается к предметам, ударяется головой о различные поверхности, кусает губки до крови.
Степени тяжести
Учеными выделены 4 степени тяжести проявления синдрома Туретта. При легкой степени тики мало заметны. Больной их может контролировать. При умеренной степени контроль удается сохранить не всегда. Непроизвольные движения заметны окружающим и появляются все чаще.
Для выраженной характерны частые приступы тиков, больному крайне сложно их сдерживать волевым усилием. При тяжелой степени он выкрикивает ругательства. При этом остальные расстройства выражены очень ярко, подавить их невозможно.
Другие симптомы
Синдром Туретта характеризуют и некоторые другие признаки. В частности, это неусидчивость – ребенок не может долго сидеть на одном месте и заниматься одним делом
Связана с этим плохая концентрация внимания – малыш постоянно отвлекается, его внимание переключается с одного предмета на другой
Часто дети с синдромом Туретта не могут контролировать свои поступки, совершают их под влиянием момента, не могут их объяснить, найти им причину.
Осложнения истинной полицитемии
Истинная полицитемия — серьезное заболевание, которое, если его не лечить, может быстро привести к серьезным осложнениям и, как следствие, к смерти. У пациентов риск инсульта, инфаркта миокарда, тромбоэмболии легочной артерии и венозного тромбоза значительно повышен. Это можно объяснить тем, что кровь «густая» (богата тромбоцитами, эритроцитами, гранулоцитами и факторами, способствующими процессам свертывания). Чрезмерная активность костного мозга иногда вызывает его фиброз и последующий отказ (это можно сравнить с «истощением» силы костного мозга для производства крови). У некоторых пациентов истинная полицитемия переходит в гораздо более тяжелый острый лейкоз. Еще одним осложнением может стать появление язв желудка и двенадцатиперстной кишки.
Стадии полицитемии
Возникает истинная полицитемия не сразу, болезнь развивается постепенно, признаки появляются по нарастающей. Врачи выделяют три стадии патологии:
- Длится 5 и более лет. Размеры селезенки в пределах нормы, в ОАК выявляется небольшое повышение кол-ва эритроцитов. В костном мозге продуцируется больше эритроцитов и других клеток, но не лимфоцитов. Осложнений в начальной стадии практически нет.
- Подразделяется на 2 подстадии: первая называется полицитемической и записывается II А, вторая называется полицитемической с миелоидной метаплазией в селезенке и записывается II Б.
Первая из указанных форм длится 5-15 лет. Характерными проявлениям будут: увеличенная селезенка и печень, тромбоз и кровотечения, плеторический синдром. При этом в селезенке не выявляется рост опухоли. В анализе крови заметна нехватка железа, что объясняется частыми кровотечениями. В ОАК наблюдается рост кол-ва всех разновидностей клеток крови, а в костном мозге – нарушения рубцового характера.
Вторая форма характеризуется увеличенным объемом печени и селезенки, причем, патологическое состояние прогрессирует. В селезенке заметен опухолевый процесс, у пациента определяется: истощение организма, тромбозы, кровотечения.
В результатах ОАК заметно увеличение клеток крови, но не лимфоцитов. Эритроциты отличаются размерами и формой, есть много незрелых кровяных клеток. Нарастают рубцовые изменения в костном мозге.
- Финальная стадия или анемическая развивается примерно через 15-20 лет от начала болезни и характеризуется значительным увеличением габаритов селезенки, печени. В костном мозге выявляют глобальные рубцовые изменения, присутствуют циркуляторные нарушения, кол-во лейкоцитов, эритроцитов и тромбоцитов падает. На этой ступени развития болезнь может трансформироваться в хроническую / острую форму лейкоза.
Алгоритм постановки диагноза
Алгоритм постановки диагноза следующий:
- Определить имеет ли пациент:
- А. увеличение гемоглобина или Б. увеличение гематокрита;
- В. спленомегалию с увеличением или без увеличения тромбоцитов или лейкоцитов;
- Г. тромбоз портальных вен.
- Если имеет, то следует исключить вторичные полицитемии.
При исключении вторичной полицитемии продолжить алгоритм — если пациент имеет следующие три больших критерия или первые два больших в сочетании с двумя малыми, необходима консультация гематолога, так как имеются все данные для постановки диагноза «истинная полицитемия».
Большие критерии:
- увеличение массы циркулирующих эритроцитов:
- для мужчин > 36 мл/кг;
- для женщин > 32 мл/кг;
- насыщение артериальной крови кислородом (> 92 %);
- спленомегалия (увеличение селезёнки).
Малые (дополнительные) критерии:
- увеличение числа тромбоцитов;
- увеличение числа лейкоцитов;
- увеличение щелочной фосфатазы;
- увеличение сывороточного витамина В12.
Дополнительно можно определить наличие роста колоний эритроидов в среде без эритропоэтина, уровень эритропоэтина (чувствительность анализа 70 %, специфичность 90 %), провести гистологическое исследование пунктата костного мозга,
Лечение первичной полицитемии
Единственный способ излечения истинной полицитемии — трансплантация красного костного мозга. Но, средний возраст больных более 60 лет, а пересадка костного мозга сопровождается высоким риском осложнений и смертности.
Цель лечения первичной полицитемии — снизить риск тромбоза и кровотечения, уменьшить симптомы, удержать гематокрит до 0,5.
Показания к лечению первичной полицитемии
- гематокрит ↑50%
- симптомы увеличения селезенки (боль в левом подреберье)
- тромбоциты 1000-1500*109/л
- симптомы нарушения кровообращения
- тромбоциты до 1000*109/л при наличии тромбоза
- симптомы повышенной кровоточивости
Процедуры и препараты для лечения истинной полицитемии
- лечебное кровопускание — для удаления “лишних” эритроцитов и угнетения синтеза; показана при гематокрите более 0,45
- эритроцитоферез — аппаратное “очищение” крови от эритроцитов, эффект длится дольше
- кислота ацетилсалицилова 50-100 мг/сутки снижает риск тромбирования сосудов, при уровне тромбоцитов 1000-1500 *109/л и тромбоцитемии — противопоказана
- циторедукционная терапия — направлена на снижение числа клеток крови, показана при тромбоцитемии более 400*109/л, лейкоцитозе и повышенном гематокрите, который не реагирует на кровопускание, при прогрессивном увеличении размеров селезенки или печени или отягощении общих симптомов
- рулокситиниб — лечение 2-й линии при истинной полицитемии
- лечение кожного зуда при истинной полицитемии — интерферон альфа, антидепрессанты, пароксетин 20 мг/сутки, фототерапия
Пациентам перенесшим эпизод тромбоза сосудов любой локализации рекомендована длительная антикоагуляционная терапия (варфарин, дабигатран, апиксабан, ривароксабан).
Что такое истинная полицитемия?
Истинная полицитемия (также называемая эритремия, первичная полицитемия, болезнь Вакеза) — это редкое хроническое заболевание, связанное с миелопролиферацией (т.е. перепроизводством клеток крови в костном мозге). При заболевание повышается перепроизводство эритроцитов (в основном), а также лейкоцитов и тромбоцитов.
Поскольку происходит чрезмерное перепроизводство эритроцитов в костном мозге, это приводит к аномально большому количеству циркулирующих эритроцитов (красных кровяных телец) в крови. Следовательно, кровь при болезни Вакеза сгущается и увеличивается в объеме, это состояние называется гипервязкостью. Густая кровь может не проходить через меньшие кровеносные сосуды должным образом.
У лиц с истинной полицитемией могут возникать различные симптомы, включая неспецифические симптомы, такие как головные боли, усталость, слабость, головокружение или зуд кожи; увеличение селезенки (спленомегалия); различные желудочно-кишечные проблемы; и риск образования тромбов, препятствующие притоку крови к жизненно важным органам. Более 90% людей с болезнью Вакеза имеют мутации гена JAK2. Точная роль, которую играет мутация в развитии истинной полицитемии, еще не известна.
Эритремия встречается с частотой около 2 случаев на каждые 100 000 человек. Средний возраст, в котором диагностируется истинная полицитемия, равен 60 годам; однако иногда заболевание также развивается у больных в возрасте до 40 лет. В возрастной группе старше 60 лет эритремией болеют больше мужчин, чем женщин, но в возрасте до 40 лет заболевание чаще развивается у женщин.