Острый гломерулонефрит. симптомы, формы заболевания, методы диагностики и лечения, диета. анализ мочи и крови при гломерулонефрите
Содержание:
Диагностика и дифдиагностика
Острый диффузный гломерулонефрит
Диагноз острого диффузного гломерулонефрита не представляет больших трудностей при выраженной клинической картине, особенно у лиц молодого возраста
Важно, что часто ведущими в картине заболевания являются симптомы сердечной недостаточности (одышка, отеки, сердечная астма и др.). Для установления диагноза в этих случаях существенную роль играет то, что острое развитие заболевания происходит у больных без предшествующей патологии сердца и что при этом обнаруживаются выраженный мочевой синдром, особенно гематурия, а также склонность к брадикардии (урежению частоты сердечных сокращений)
Труден дифференциальный диагноз между острым гломерулонефритом и обострением хронического.
Здесь имеет значение уточнение срока от начала инфекционного заболевания до острых проявлений нефрита. При остром гломерулонефрите этот срок составляет 1—3 недели, а при обострении хронического процесса — всего несколько дней (1—2 дня). Мочевой синдром может быть одинаковым по выраженности, но стойкое уменьшение относительной плотности мочи ниже 1,015 и снижение фильтрационной функции почек более характерно для обострения хронического процесса.
Трудно диагностировать латентную (скрытую) форму острого гломерулонефрита. Преобладание в осадке мочи эритроцитов над лейкоцитами, отсутствие активных и бледных лейкоцитов (при окраске по Штернгеймеру— Мальбину), отсутствие в прошлом дизурических явлений помогают его отличить от хронического, латентно протекающего пиелонефрита. Данные рентгеноурологических исследований могут иметь значение для дифференциальной диагностики с пиелонефритом, почечнокаменной болезнью, туберкулезом почек и другими заболеваниями, протекающими с малым мочевым синдромом.
Хронический диффузный гломерулонефрит
При латентной форме, а также при гипертонической и гематурической формах заболевания его распознавание иногда бывает весьма трудным. Если в анамнезе нет определенных указаний на перенесенный острый гломерулонефрит, то при умеренно выраженном мочевом синдроме приходится проводить дифференциальную диагностику с одним из многих одноили двусторонних заболеваний почек. Следует также помнить о возможности ортостатической альбуминурии.
При дифференцировании гипертонической и смешанной форм хронического гломерулонефрита с гипертонической болезнью имеет значение определение времени появления мочевого синдрома по отношению к возникновению артериальной гипертензии. При хроническом гломерулонефрите мочевой синдром может задолго предшествовать артериальной гипертензии или возникать одновременно с ней.
Для хронического гломерулонефрита характерны также меньшая выраженность гипертрофии сердца, меньшая склонность к гипертоническим кризам (за исключением обострений, протекающих с эклампсией) и более редкое или менее интенсивное развитие атеросклероза, в том числе коронарных артерий.
В пользу наличия хронического гломерулонефрита при дифференциальной диагностике с хроническим пиелонефритом свидетельствуют преобладание в осадке мочи эритроцитов над лейкоцитами, отсутствие активных и бледных (при окраске по Штернгеймеру—Мальбину) лейкоцитов, а также одинаковая величина и форма двух почек и нормальная структура лоханок и чашечек, что обнаруживается при рентгеноурологическом исследовании.
Нефротическую форму хронического гломерулонефрита следует отличать от липоидного нефроза, амилоидоза и диабетического гломерулосклероза. При дифференциальной диагностике амилоидоза почек имеет значение наличие в организме очагов хронической инфекции и амилоидной дегенерации другой локализации.
Так называемая застойная почка иногда дает повод к неправильной диагностике, ибо может протекать со значительной протеинурией при умеренной гематурии и высокой относительной плотностью мочи. Застойная почка часто проявляется отеками, иногда артериальной гипертензией. О застойной почке говорят наличие самостоятельного первичного заболевания сердца, увеличение печени, расположение отеков преимущественно на нижних конечностях, меньшая выраженность гиперхолестеринемии и мочевого синдрома, а также исчезновение его при уменьшении сердечной декомпенсации.
Патогенез
Патогенез аналогичен таковому при остром гломерулонефрите. Клетками воспалительного инфильтрата и клетками клубочка выделяются различные медиаторы. Происходит активация комплемента, вырабатываются цитокины, хемокины, факторы роста. Происходит выработка протеолитических ферментов и кислородных радикалов, продуцируются провоспалительные простагландины, активируется коагуляционный каскад.
В процессах накопления и изменения структуры внеклеточного матрикса основное значение имеют активация и пролиферация мезангиальных клеток. Для дальнейшего прогрессирования заболевания имеют значение и неиммунные факторы. В основном речь идет об изменениях динамики крови (внутриклубочковой гипертензии и гиперфильтрации). Прогрессирование гломерулонефрита связано и с тубулоинтерстициальными изменениями. Здесь большое значение имеет протеинурия. Подвергшиеся избыточной фильтрации белки вызывают активацию и высвобождение клетками канальцевого эпителия вазоактивных и воспалительных факторов. Они вызывают воспалительную интерстициальную реакцию, выраженное накопление фибробластов и т.д.
Гиперлипидемия, без которой не обходится нефротический синдром, влияет на развитие гломерулосклероза. Интеркуррентные рецидивирующие инфекции мочевыводящих путей способны сильно повлиять на ухудшение функций почек. В последние годы рассматривается значение в патогенезе хронического гломерулонефрита такого фактора как ожирение. Оно является также самостоятельным этиологическим фактором поражения почек.
В начале развития ожирения развивается состояние относительной олигонефронии, результатом чего становится повышенная фильтрационная нагрузка клубочков. Гиперфильтрация инициируется и поддерживается метаболитами и гормонами самой жировой ткани.
Патогенез и патоморфология фибропластического гломерулонефрита
Выраженность фибротических процессов значительная: формируются синехии или же сращения сосудистых долек с капсулой, склерозируются капиллярные петли клубочка. Прогрессирующее накопление в мезангии и за его пределами внеклеточного матрикса вызывает склероз капилляров клубочка. Компоненты плазмы при нарушении целостности капиллярных стенок проникают в экстракапиллярное пространство, и образующийся фибрин провоцирует развитие склеротических изменений.
Признаки хронической формы заболевания
 Симптоматика хронического гломерулонефрита определяется его клинической формой.
Симптоматика хронического гломерулонефрита определяется его клинической формой.
У половины пациентов отмечается латентное течение воспаления.
Оно выражается преимущественно в изолированном мочевом синдроме с умеренным количеством протеинов, лейкоцитов и эритроцитов в моче.
Отечность и артериальная гипертензия при таком варианте болезни возникают редко. Скрытый гломерулонефрит может бессимптомно существовать до 10-20 лет, пока на фоне распространения рубцовой ткани на месте погибших клубочков не появятся признаки уремии.
Гематурическая форма хронического гломерулонефрита отличается развитием анемии вследствие постоянного выделения эритроцитов с мочой. Отдельные эпизоды макрогематурии проявляются видимыми невооруженным глазом примесями крови в моче. Функции почек, давление, как правило, в пределах нормы. Отеки отсутствуют.
Гипертензивный вариант гломерулонефрита сопровождается артериальной гипертонией. Мочевой синдром при этом выражен слабо. Давление у пациента может «скакать» в течение дня от нормальных показателей до уровня 180 – 200 мм. Гипертензивное состояние приводит к нарушению сердечной функции (приступы удушья, гипертрофия левого желудочка).

Классификация воспаления почечных клубочков
Нефротический синдром при хроническом клубочковом нефрите наблюдается у четверти больных. При этой форме заболевания происходит активная потеря белка с мочой, развиваются стойкие отеки, водянка внутренних полостей (асцит, отек легких, гидроперикард). Основные симптомы нефротического гломерулонефрита:
- выраженная отечность, особенно лица и нижних конечностей;
- отеки могут быть скрытыми, выявляются немотивированной прибавкой массы тела;
- протеинурия свыше 2,5 г в сутки;
- сверхнормативный холестерин в крови.
Данные признаки протекают на фоне нормального АД, отсутствия изменений в мочевом осадке и почечных функциях.
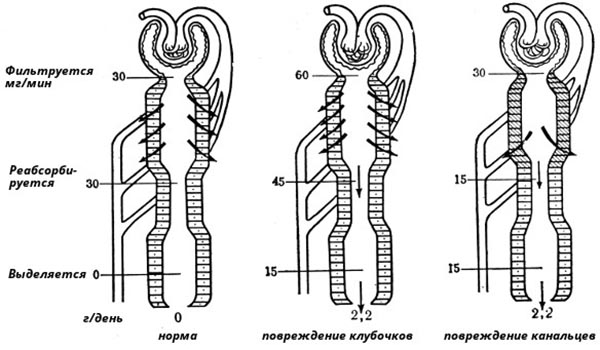
Нарушение клубочковой фильтрации – механизм протеинурии
Смешанная форма, сочетающая в себе нефротический и гипертензивный синдромы, – самый тяжелый сценарий развития гломерулонефрита. Она достаточно быстро ведет к почечной недостаточности. Основные симптомы:
- отеки;
- белок и кровь в моче;
- гипертония;
- анемия;
- снижение удельного веса мочи;
- нарушение фильтрующей способности почек.
О начале почечной недостаточности свидетельствуют появившиеся признаки уремии. Почки перестают концентрировать мочу, плохо выводят продукты обмена.
В крови растет уровень мочевины и креатинина, отравляющие организм азотистыми веществами.
Уремия, как признак хронического гломерулонефрита с нарушением почечной функции, демонстрирует следующие симптомы:

- слабость;
- головная боль;
- постоянная тошнота;
- рвота, не приводящая к облегчению;
- сильная жажда;
- обезвоживание кожи и слизистых;
- истощение;
- запах аммиака;
- уремическая кома.
Влияние на почки
Гематурический хронический гломерулонефрит негативно отражается на состоянии организма, но больше всего на почки, а точнее почечный аппарат клубочков. Заболевание оказывает влияние на почки:
- проницаемость стенок сосудов повышается, из-за чего в почки проникают клеточные элементы;
- образуются микроскопические тромбы, провоцируя закупорку сосудистого просвета;
- происходит нарушение кровообращения в сосудах почечных клубочков;
- клеточные элементы крови проникают в важные структуры нефрона, закупоривая просветы;
- нарушается фильтрационная функция органа;
- нарушенное кровообращение в почечных клубочках и канальцах провоцирует запустевание просветов, а также соединение стенок, образование соединительной ткани из нефрона;
- постепенно пораженные нефроны отмирают, объем фильтруемой крови уменьшается, что провоцирует развитие почечной недостаточности;
- в крови скапливаются токсические вещества, отравляющие весь организм.
 Гематурический хронический гломерулонефрит негативно отражается на состоянии организма, но больше всего влияет на почки
Гематурический хронический гломерулонефрит негативно отражается на состоянии организма, но больше всего влияет на почки
Воспаление, которым сопровождается хронический гломерулонефрит гематурической формы, приводит к нарушению микроциркуляции, развитию реактивных воспалений, а также дистрофическим изменениям.
От заболевания почки уменьшаются в размере и массе, плотность ткани повышается, а поверхность почек становится мелкозернистой.
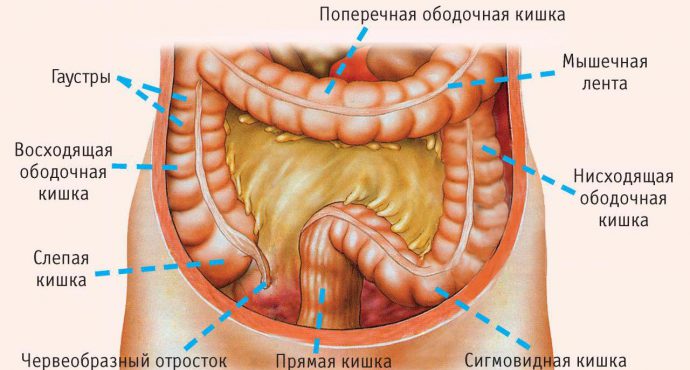
Пиелонефрит и гломерулонефрит, чем отличаются эти заболевания, и может ли пиелонефрит стать причиной гломерулонефрита и наоборот?
Пиелонефритзаболевания почек
| Критерий диагностики | Острый гломерулонефрит | Острый пиелонефрит |
| Начало заболевания | Симптомы гломерулонефрита возникают через 1-3 недели после перенесенного острого инфекционного заболевания или воздействия других причин развития заболевания. | Острый пиелонефрит наиболее часто возникает как осложнение острого или обострение хронического цистита (восходящий пиелонефрит). Реже на фоне тяжелой бактериальной инфекции других органов и сепсиса. |
| Распространенность процесса | Всегда двустороннее поражение почек. | Пиелонефрит может быть как односторонним, так и двусторонним. |
| Симптомы: | Боль в спине неинтенсивная, может отсутствовать. | Характерны всегда |
| Интоксикационный синдром может отсутствовать, часто связан с другими инфекционными заболеваниями. Температура тела повышается незначительно, часто до 38С, хотя субфебрилитет может сохраняться длительно. | Симптомы интоксикации выражены, повышение температуры тела до высоких цифр. | |
| Отеки лица есть практически всегда, отеки конечностей и тотальные отеки появляются при развитии нефритического синдрома (отеки, белок и эритроциты в анализе мочи, повышение артериального давления, снижение количества выделяемой мочи). | Отеки для острого пиелонефрита не типичны, они могут появиться при хроническом пиелонефрите, а также при тяжелом течении заболевания. | |
| Типичный симптом для гломерулонефрита, Артериальное давление поднимается внезапно до 180/100 мм рт. ст. | Острый пиелонефрит не является причиной артериальной гипертензии, а вот хронический пиелонефрит при длительном течении и частых рецидивах нередко дает стойкую артериальную гипертензию. | |
| В начале заболевания наблюдается повышенное выделение мочи, а затем происходит резкое снижение ее количества и задержка мочи, вплоть до анурии (отсутствие мочи). | Мочеиспускание при пиелонефрите зачастую болезненное, частое, малыми порциями. Только при хроническом пиелонефрите возможна задержка мочи и анурия. | |
| Цвет мочи напоминает мясные помои, или имеет красный или розовый оттенок. | Моча мутная, в ней могут быть сгустки гноя или слизи. | |
| Общий анализ мочи: | Количество лейкоцитов обычно не изменено или повышено незначительно. | Много, более 20 г/л. |
| Более 2-3 г/л | До 1 г/л | |
| Эритроциты при гломерулонефрите в моче есть всегда, их количество значительное. | Единичные. | |
| В большом количестве эритроцитарные, гиалиновые и зернистые цилиндры. | Редко выявляют гиалиновые цилиндры. | |
| Не типичны, может быть небольшое количество бактерий при неправильной интимной гигиене перед сдачей анализа. | Выявляют большое количество бактерий, осадок мочи можно посеять на питательные среды для выявления типа возбудителя и антибиотикограммы (тест чувствительности возбудителя к антибиотикам). | |
| Общий анализ крови |
|
|
| УЗИ почек |
|
|
Может ли пиелонефрит стать причиной гломерулонефрита или наоборот?стрептококк
К каким докторам обращаться, если у Вас гломерулонефрит
- Нефролог
- Уролог
В общем анализе мочи обнаруживают эритроцитурию, гиалиновые цилиндры, несколько реже — зернистые и эпителиальные, иногда — воскообразные. Лейкоцитурия не характерна и по своей выраженности заметно уступает эритроцитурии, не сопровождается бактериурией.
Протеинурия колеблется в значительном диапазоне, но у большинства больных не превышает 3 г в сутки.
Общий анализ крови выявляет некоторые особенности в зависимости от формы гломерулонефрита:
- при нефротическом синдроме с артериальной гипертензией и/или гематурией несколько уменьшается содержание гемоглобина и эритроцитов, как правило, увеличена СОЭ;
- иногда наблюдают умеренный лейкоцитоз, СОЭ нормализуется вместе с другими показателями периферической крови.
В ходе исследования функционального состояния почек в начале заболевания возможно кратковременное снижение клубочковой фильтрации и повышение уровня креатинина в крови, чаще при выраженном нефротическом синдроме. Подтвердить факт недавно перенесенной стрептококковой инфекции можно с помощью серологических тестов.
Иммунологическое исследование крови часто выявляет повышение содержания иммуноглобулинов и циркулирующих иммунных комплексов, иногда и ревматоидного фактора.
Диагностика острого гломерулонефрита происходит в случае появления характерной триады синдромов (мочевого с преобладанием эритроцитурии, отечного и гипертензивного) после перенесенной инфекции, особенно после тонзиллита и фарингита, даже если в анамнезе нет заболевания почек.
Значительно сложнее распознать острый гломерулонефрит с мочевым синдромом, но без гематурии и внепочечных симптомов. Поэтому для его ранней диагностики при заболеваниях, которые часто предшествуют возникновению острого нефрита, и в первые дни после них следует проводить исследование мочи. Выявления протеинурии и особенно эритроцитурии свидетельствует о возможности развития острого нефрита и требует дальнейшего наблюдения за такими больными для подтверждения диагноза.
Острый гломерулонефрит нужно дифференцировать прежде всего с обострением хронического гломерулонефрита в результате перенесенной инфекции или переохлаждения. Об обострении хронического гломерулонефрита свидетельствуют более глубокие нарушения функций почек и уменьшение их размеров по данным УЗИ и рентгенологических исследований. В сложных случаях диагноз может быть подтвержден только с помощью биопсии почки.
Присущая острому гломерулонефриту макрогематурия требует дифференциальной диагностики с аналогичным вариантом хронического гломерулонефрита, интерстициального нефрита, опухолью почки или мочевых путей, туберкулезом мочевых органов, а также мочекаменной болезнью:
- при интерстициальном нефрите изменения в моче часто появляются одновременно с инфекцией или на фоне лечения антибиотиками; артериальной гипертензии и отеков нет, относительная плотность мочи снижается; могут появиться кожная сыпь и другие признаки лекарственной аллергии;
- в отличие от рака почки острому гломерулонефриту часто предшествуют стрептококковая инфекция, переохлаждение, рядом с гематурией наблюдают протеинурию, циликдрурию; уточнить диагноз помогают рентгенорадиологический и ультразвуковой методы исследования;
- при дифференциальной диагностике с туберкулезом почек кроме данных инструментального обследования большое значение имеет наличие внепочечного туберкулеза в анамнезе и результатах бактериологического исследования мочи, посев ее на специальные среды, введение мочи гвинейской свинке;
- мочекаменная болезнь характеризуется приступами интенсивной боли в поясничной области с типичной иррадиацией, дизурией, иногда гематурией, повышением температуры тела, диспепсическими явлениями; эритроцитурия обычно не сопровождается протеинурией или она бывает незначительной (белково-эритроцитарная диссоциация), окончательно подтверждают диагноз данные рентгенологического, радиологического, ультразвукового исследований.
Народное лечение гломерулонефрита, какие есть эффективные средства народной медицины?
народной медицины1. Травяной сбор:
- 2 ложки шиповника;
- 2 ложки аниса;
- по 1 ложке измельченного корня петрушки и любистка;
- по 3 ложки измельченного корня пырея и стальника;
- 3 ложки березовых листьев;
- 1 ложка просвирника.
2. Травяной сбор:
- листья крапивы и смородины;
- василек цветы;
- корень петрушки;
- трава яснотки.
3. Почечный чай4. Травяной сбор:
- листья смородины и березы по 1 мерной ложке;
- хмель и плоды можжевельника по 1 мерной ложке;
- листья подорожника, брусники и крапивы по 2 мерные ложки;
- плоды шиповника – 4 мерные ложки;
- ягоды земляники – 6 мерных ложек.
5. Леспенефрил6. Травяной сбор
- семена льна 4 ложки;
- стальника корень и березовые листья по 3 ложки.
7. Цветки бузины8. Кукурузные рыльца и черенки от вишен9. Молочные коктейли:
- 15 мл земляничного сока на 100 мл молока, размешать, пить 1 раз в сутки за 30 минут до еды;
- 30 мл морковного сока на 200,0 мл молока, размешать, пить 1 раз в сутки за 30 минут до еды.
10. Малиновый квас:
- 1 стакан малиновых листьев;
- 3 литра очищенной воды;
- 1 стакан сахара;
- 1 чайная ложка сметаны.
11. Смесь сухофруктов:
- курага;
- чернослив;
- изюм;
- орехи;
- мед.
медицины
1 Причины
Гломерулонефрит у женщин может быть спровоцирован различными патогенными микроорганизмами. В качестве вероятных возбудителей воспалительного процесса в почечных клубочках выступают стрептококки, стафилококки, малярии, плазмодии и другие разновидности вирусов.
Гломерулонефрит часто является следствием заболеваний других органов, протекающих в острой или хронической форме. Обычно его провоцируют такие болезни, как пневмония, ангина, скарлатина, стрептодермия (поражение кожи с гнойным выделением). Развитию гломерулонефрита способствуют также корь, ОРВИ, ветряная оспа. Потому инфекционный фактор воздействия считается одним из главных при рассмотрении этого заболевания.
Выделяют и другую причину, провоцирующую воспаление в гломерулах почек. Это возможно при переохлаждении организма в условиях повышенной влажности. При таком варианте нефрит принято называть «окопным».
Гломерулонефрит может быть следствием токсического воздействия на организм. К опасным веществам относят ртуть, свинец, органические растворители (этиловый спирт, бензин, ксилол, ацетон) и прочее. Причиной заболевания могут быть и прививки (вакцинации), введение сывороток или каких-либо медикаментов.
Лечение хронического гломерулонефрита
| Вид лечения | Цель | Практические сведения |
| Устранить источник хронического воспаления, который является пусковым фактором аутоиммунного поражения почек |
|
|
| Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. | Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. | |
| Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. | Стол номер 7 Особенности питания:
|
|
| Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. |
|
|
| Нестероидные противовоспалительные препараты | Имеются сведения, что индометацин и ибупрофен оказывают влияние на активность иммунного ответа. Подавление иммунного поражения почек приводит к улучшению состояния почек. | Индометацин
|
| Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. | Стероидные препараты:
Цитостатические препараты:
|
|
| При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. |
|
|
| Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефроне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. |
|
|
| В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. | В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов:
|
Лечение
Необходимо помнить, что при любой форме заболевания терапия проводится только в стационаре. Продолжительность госпитального периода зависит от тяжести патологии. В общем случае он составляет 6–8 недель, больничный дается на 1,5–2 месяца.
Лечение и реабилитация при гломерулонефрите включают в себя употребление лекарств, дозированные физические тренировки, приемы психологической помощи, посещение санаториев.
Пациентам с заболеванием почек назначают следующие медикаменты:
- антибиотики — Бензилпенициллин, Бициллин, Азитромицин, Цефуроксим, Цефотаксим;
- диуретики — Фуросемид, Торасемид, Буметанид, Этакриновая кислота;
- глюкокортикоиды — Преднизолон:
- цитостатики — Циклофосфамид, Хлорбутин, Азатиоприн;
- ИАПФ и БРА-ІІ — Каптоприл, Моноприл, Эналаприл, Моэксиприл, Лизиноприл;
- антиагреганты — Гепарин, Фраксипарин, Ревипарин, Трентал, Клексан;
- статины — Симвастатин, Ловастатин, Аторвастатин.
Для оценки результативности терапии гломерулонефрита применяют следующие понятия: полная ремиссия, частичная и отсутствие эффекта. При остаточных симптомах патологии или затянувшемся течении заболевания пациенту рекомендована реабилитация в условиях санатория.
Диагностика хронического гломерулонефрита
Для диагностики важно выявить ведущий синдром: нефротический, остронефротический, изолированный мочевой, артериальная гипертензия. Также имеют значение симптомы ХПН
Нефротический синдром чаще всего бывает при:
- мембранозном гломерулонефрите
- гломерулонефрите с минимальными изменениями
- амилоидозе почек
- диабетическом гломерулосклерозе, амилоидозе почек
Остронефритический синдром — сочетание гематурии, АГ, отеков и нередко ухудшения фильтрационной функции почек. Он может быть при таких заболеваниях:
- мезангиокапиллярном гломерулонефрите
- быстропрогрессирующем гломерулонефрите
- обострении волчаночного нефрита
- мезангиопролиферативном гломерулонефрите
Артериальная гипертензия в сочетании с протеинурией и минимальными изменениями мочевого осадка возникает, помимо хронического гломерулонефрита, при диабетической нефропатии, поражении почек в рамках гипертонической болезни.
Мочевой синдром — это сочетание протеинурии, гематурии, цилиндрурии, лейкоцитурии с лимфоцитурией (каких-либо сочетаний из выше перечисленных).
Существуют такие причины изолированной гематурии:
- инфекция
- камень
- опухоль в мочевыводящих путях
- Болезнь Берже
- Болезнь Олпорта
Протеинурия возникает при воспалительных и невоспалительных поражениях клубочков или при тубулоинтерстициальных поражениях различной этиологии. Особым вариантом массивной протеинурии является протеинурия переполнения, которая связана с наличием в крови парапротеина и миеломной болезнью. Доброкачественная протеинурия бывает при синдроме обструктивного ночного апноэ, сердечной недостаточности; иногда возникает при эмоциональном стрессе, переохлаждении, становится следствием лихорадочной реакции. Она называется доброкачественной, поскольку относительно функционирования почек прогноз благоприятный.
Биопсия почки
Пункционную биопсию почки проводят, чтобы определиться с морфологической формой хронического гломерулонефрита, что сказывается на выборе тактики терапии. Противопоказания:
- Гипокоагуляция
- Наличие не двух, а одной функционирующей почки
- Подозрение на тромбоз почечных вен
- Подозрение на злокачественное новообразование
- Повышение венозного давления в большом круге кровообращения
- Поликистоз почек
- Гидро- и пионефроз
- Нарушения сознания
- Аневризма почечной артерии
Дифференциальная диагностика
Проводится дифференциальная диагностика с такими заболеваниями:
- острый гломерулонефрит
- хронический пиелонефрит
- хронический тубулоинтерстициальный нефрит
- нефропатия беременных
- амилоидоз
- алкогольное поражение почек
- поражения почек при системных заболеваниях соединительной ткани
- диабетическая нефропатия
Характерные особенности хронического пиелонефрита, которые нужно учитывать при дифдиагностике:
- нейтрофилурия
- бактериурия
- обострения с лихорадкой и ознобами
- изменения чашечно-лоханочной системы
- асимметрия поражения
При остром гломерулонефрите рассматривают в анамнезе связь с перенесенной стрептококковой инфекцией, но однако в отличие от IgА-нефропатии временной интервал составляет 10-14 дней. Типично острое начало. Среди больных — в основном подростки и дети.
Хронические тубулоинтерстициальные нефриты имеют такие особенности (учитываются при дифференциальной диагностике):
- небольшая протеинурия
- полиурия
- нарушение ацидификации мочи
- снижением относительной плотности мочи
При подозрении на амилоидоз следует искать фоновую патологию, а именно хроническое воспаление, которое бывает, например, при ревматоидном артрите. Амилоидоз подозревают, когда ХПН сохраняется при увеличенном или нормальном размере почек, и при наличии нефротического синдрома. Решающее значение в дифдиагностике таких случаев имеет биопсия тканей.
Диагноз диабетической нефропатии вероятен (как и хронического пиелонефрита), если у человека сахарный диабет или его осложнения, медленно нарастающая ХПН, скудные изменения мочевого осадка, нормальные или чуть-чуть увеличенные размеры почек.
О нефропатии беременных говорят, если симптомы поражения почек появляются во второй половине гестационного периода, сопровождаются высокой АГ и другими признаками преэклампсии и эклампсии.
Классификация
Хронический гломерулонефрит разделяют в зависимости от:
- Этиологического фактора. Заболевание может быть инфекционно-иммунным или неинфекционно-иммунным;
- Характера патологических изменений.
В данном случае выделяют следующие типы повреждений:
- Минимальный. Дети от него страдают чаще, чем взрослые. К клиническим проявлениям относят дистрофическое поражение нефроцитов и малых отростков подоцитов. Часто сопровождается нефротическим синдромом;
- Фокальный. Отклонения наблюдаются в структуре юкстамедуллярных гломерул. Они страдают от гиалиноза и склероза сосудистых петель. Происходит накопление липидов. Свою лепту добавляют гипертензивный и нефротический синдромы;
- Пролиферативный. Нарушает структуру мембраны, провоцируя прохождение через нее крупных молекул белка и красных кровяных телец. По мнению специалистов, является ответной реакцией организма. Главным признаком патологии считают отек нефротического типа;
- Фибропластический. Вид хронического гломерулонефрита, который проявляется на последних стадиях. Характеризуется симптомами почечной недостаточности, стромами, атрофией клубочкового аппарата и склерозом сосудистых петель;
- Мембранозный. Чаще диагностируют у взрослых пациентов. В клинической картине присутствует утолщение базальной мембраны. Оно поражает капилляры клубочков, в результате чего формируются выступы субэпителиального типа;
- Мезангиально-пролиферативный. О ее возникновении свидетельствует пролиферация мезангиоцитов. Появляется склероз стромы и сосудистых петель клубочкового аппарата. Нефроциты в канальцах подвергаются атрофии и дистрофии;
- Пролиферативно-мембранозный. Характеризуется утолщением стенок кровеносных сосудов, недостаточным количеством комплемента в крови, пролиферацией мезангиальных клеток, увеличением объема мезангиального матрикса;
- Экстракапиллярный пролиферативный. Он проявляется повреждением базальной мембраны капилляров, которое происходит из-за ее перфорации и сдавливания. Нефроциты в канальцах атрофируются, возникает склероз стромы и сосудов;
- Диффузный. Хронический диффузный гломерулонефрит выявляют благодаря полнокровию капилляров, пролиферации клеток эндотелия и мезангия, инфильтрации нейтрофилов.

- Фазы. Различают период обострения и ремиссии;
- Скорости. Рассчитывают исходя из времени, требующегося для развития хронической почечной недостаточности (ХПЧ). Недуг бывает быстрым (6-8 месяцев), ускоренным (2-5 лет), медленным (более 10 лет) или интермиттирующим (периодическое отсутствие симптомов);
- Формы. Существует латентная, нефротическая, гипертензионная, гематурическая и смешанная разновидности. Последняя характеризуется сочетанием гипертонического и нефротического синдрома. Гематурическая форма гломерулонефрита диагностируют благодаря обнаружению в урине компонентов крови;
- Происхождения. Патология возникает на фоне недолеченного острого гломерулонефрита или самостоятельно. Вследствии этого, недуг признают вторичным или первичным;
- Стадий. Может быть компенсация или декомпенсация. В последнем случае присутствуют нарушения деятельности почек.
Наиболее часто встречается смешанная форма патологии. В этом случае клиническая картина смазана и определить, что стало первопричиной и спровоцировало развитие осложнений, можно лишь после диагностики. В этой классификации каждый подпункт делится на несколько разновидностей, следовательно, лечение тоже имеет множество разных нюансов. Добиться положительного эффекта реально только при индивидуальном подходе к больному.