Как обнаружить туберкулез на рентгене? может ли снимок не показать болезнь?
Содержание:
Проведение диагностики
Диагностика инфильтративного туберкулеза начинается с физикального обследования, которое позволяет определить отставание грудной клетки при дыхании с той стороны легкого, которая поражена. Мышцы грудины напряжены и наблюдается дрожание голоса.
Затем назначается исследование крови пациента, которое показывает незначительное смещение лейкоцитарной формулы и незначительное повышение СОЭ. Рентгенологическое исследование позволяет определить локализацию инфильтратов в основном в верхней области легких. Иногда поставить диагноз позволяет только динамическое наблюдение за пациентом, а также наличие болезнетворных микроорганизмов в мокроте.
В некоторых случаях доктор может назначить тест на полимерноцепную реакцию, так как только при выявлении возбудителя можно поставить точный диагноз и назначить адекватное лечение.
К каким докторам следует обращаться если у Вас Инфильтративный туберкулез легких:
Фтизиатр
Пульмонолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Инфильтративного туберкулеза легких, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Кальцинаты (петрификаты) в легких, что это, каковы причины их появления?
Кальцинат (его еще называют петрификатом) в легкомрентгенологическом исследовании легкихтуберкулезуПричины возникновения кальцинатов в легких:1. Остаточные изменения перенесенного туберкулезаиммунитетомтуберкуломы2. Остаточные изменения пневмонии – абсцессов3. Инородные тела в бронхах бронхоскопии4. Глистные инвазии:
- токсокароз, при этом кальцинаты выявляют также в печени и селезенке;
- аскаридоз,;
- эхинококки и прочие.
паразитов5. Некоторые раковые опухоли и метастазы6. Нарушение обмена кальция Как выглядят кальцинаты на рентгенограммах?Кальцинат в легком – Признаки кальцинатов после перенесенного туберкулеза:
- наличие кальцинатов в корне легкого (во внутригрудных лимфатических узлах) и/или в легочной ткани;
- единичные кальцинаты;
- нет признаков активного туберкулеза легких и других органов;
- положительная проба Манту и Диаскинтест;
- наличие контактов с туберкулезными больными в прошлом и других факторов риска по заболеванию туберкулезом.
Чем опасны кальцинаты в легком, образованные в результате перенесенного туберкулеза?Что делать, если выявили кальцинат в легком?
- Для детей и подростков – обязательная консультация фтизиатра для исключения активного туберкулезного процесса и прохождения профилактического лечения.
- Для взрослых можно ничего не предпринимать, если нет симптомов заболевания и признаков активного туберкулеза в организме, а в случае наличия ВИЧ-инфекции рекомендован курс профилактики изониазидом.
- В некоторых случаях необходимо дополнительное обследование: компьютерная томография, бронхоскопия, анализ мокроты, пробы Манту, анализ крови на антитела к глистам и так далее.
Клинический случай заболевания туберкулезом ребенка возрастом 2-х лет:БЦЖФото: срез компьютерной томографии (КТ) легких ребенка возрастом 1 год. Диагноз: спонтанное излечение первичного туберкулезного комплекса с остаточными изменениями в виде кальцинатов.похуделостеомиелитаФото: срез КТ головы ребенка 2,5 лет. Диагноз — туберкулезный менингоэнцефалит.Рентгенограмма тазобедренных суставов того же ребенка. Диагноз: туберкулез правого тазобедренного сустава с полным его разрушением.инвалидом
Диагностика болезни Инфильтративный туберкулез легких
При физикальном обследовании начальными признаками инфильтративного туберкулеза являются: отставание грудной клетки на стороне поражения при дыхании, напряжение и болезненность мышц грудной клетки, усиление голосового дрожания.
Данные перкуссии и аускультации приобретают более выраженный характер при массивных пневмониях типа лобита и при начинающихся распадах инфильтрата с образованием каверны. В это время можно определить над участком поражения притупление перкуторного звука, бронхофонию, бронхиальное дыхание, влажные, звучные стойкие хрипы различного калибра.
Дифференциальная диагностика инфильтратов. Острое начало заболевания и быстрое развитие пневмонического процесса у лиц, не имеющих туберкулезного анамнеза, служат поводом для постановки диагноза неспецифической пневмонии.
Особенно трудна диагностика инфильтративно-пневмонического туберкулеза, протекающего с гриппозным синдромом. Важными дифференциально-диагностическими его отличиями от пневмоний являются:
1) признаки туберкулезной интоксикации;
2) постепенное начало заболевания;
3) отсутствие катарального воспаления верхних дыхательных путей;
4) относительно удовлетворительное состояние больных, несмотря на высокую температуру.
При неспецифических пневмониях с высокой температурой состояние больных тяжелое, тогда как специфический (туберкулезный) процесс протекает с отсутствием физикальных данных в начале заболевания и появлением их лишь при прогрессировании процесса. В анализах крови больных туберкулезом наблюдаются незначительные сдвиги в лейкоцитарной формуле и небольшое ускорение СОЭ, в отличие от крупозной пневмонии, когда отмечаются высокий лейкоцитоз со сдвигом влево и резко ускоренная СОЭ.
Рентгенологически видно, что туберкулезные инфильтраты локализуются большей частью в верхних отделах (I, II и VI сегментах), а неспецифические воспалительные процессы — в средних и нижних полях.
От туберкулезного инфильтрата отходит «дорожка» к корню легкого; обычно по периферии основного фокуса поражения заметны отдельные очаговые тени, последние могут быть и в других участках этого же или противоположного легкого как результат бронхогенного обсеменения.
В части случаев только динамическое наблюдение за состоянием больного, отсутствие эффекта от лечения неспецифическими антибактериальными средствами, появление микобактерий туберкулеза в мокроте позволяют установить диагноз туберкулеза.
Длительное обратное развитие процесса дает возможность отличать инфильтративно-пневмонический туберкулез легких от эозинофильной пневмонии, основным признаком которой является быстрое, в течение нескольких дней, рассасывание фокуса. Кроме того, при эозинофильных пневмониях эозинофилия в крови достигает 30-45%. Эозинофильные пневмонии исчезают бесследно: через 7-10 дней наступает полное восстановление легочной ткани.
Помимо злокачественных новообразований, туберкулезный инфильтрат иногда приходится дифференцировать с эхинококком легкого, актиномикозом, лимфогранулематозом, дермоидными кистами, сифилисом легкого и др. Только всестороннее исследование больного и тщательный анализ клинико-рентгенолабораторных данных позволяют правильно распознать характер процесса в легочной ткани.
Инфильтративный туберкулез
Инфильтративный туберкулез, как правило, возникает вследствие прогрессирования очагового туберкулеза, и характеризуется наличием в легких инфильтратов со склонностью к распаду. Клиническая картина зависит от размера инфильтратов, их распада, а также реактивности организма. Как правило больные жалуются на повышение температуры тела, чрезмерное потоотделение, кашель, снижение массы тела, кровохарканье. Возможно и малосимптомное течение (проявляется повышенной утомляемостью и снижением работоспособности). Для инфильтративного туберкулеза характерно поражение сегментов S 1, 2, 6. Туберкулезные инфильтраты могут быть ограниченные и распространенные.
Ограниченные инфильтраты в размерах не превышают несколько сантиметров, имеют неправильную форму (округлая или овальная), нечеткие контуры. К ограниченным инфильтратам относятся: бронхолобулярный инфильтрат и округлый инфильтрат.
Бронхолобулярный инфильтрат при РКТ определяется как несколько сливающихся между собой очагов, объединенных общей зоной инфильтрации. Во многих случаях у туберкулезного инфильтрата округлая форма и более четкие контуры, чем у неспецифического. Если размер такого инфильтрата до 5 см, его называют округлый туберкулезный инфильтрат (в прошлом округлый инфильтрат с типичной локализацией в подключичной области называли «инфильтрат Ассмана-Редекера»; рисунок 6).
Округлый туберкулезный инфильтрат
Рисунок 6. Округлый туберкулезный инфильтрат (Ассмана-Редекера) в верхней доле правого легкого. А – рентгенограмма в прямой проекции; Б – увеличенный фрагмент этой же рентгенограммы. В подключичной области справа инфильтрат неправильно округлой формы с достаточно хорошо ограниченными контурами и высокой интенсивностью тени
В случае формирования распада в ограниченном инфильтрате, иногда определяется «дорожка» от инфильтрата по направлению к корню легкого, которая обусловлена воспалительными изменениями вокруг дренирующего бронха.
Распространенные инфильтраты возникают в нескольких сегментах. К этим инфильтратам относятся облаковидный инфильтрат (с неоднородной очаговой структурой) и туберкулезный перисциссурит (имеет интенсивную однородную инфильтрацию по ходу утолщенной междолевой плевры). Типичная рентгенологическая картина перисциссурита с вовлечением горизонтальной междолевой плевры справа возникает в случае поражения верхней доли правого легкого (в прошлом фтизиатры называли это «треугольник Сержана»). Туберкулезный лобит характеризуется распространением процесса на целую долю легкого.
Туберкулезные инфильтраты неоднордны из-за полостей распада (на рентгенограмме визуализируются участками просветления) и наличия очаговых теней (рисунок 7). Неоднородность теней также обусловлена участками казеозного некроза, при которых затемнения имеют более высокую интенсивность. В отдаленных участках пораженного или противоположного легкого могут визуализироваться очаги отсева.
Инфильтративный туберкулез.Экссудативный плеврит
Рисунок 7. Инфильтративный туберкулез правого легкого. Экссудативный плеврит слева. А – рентгенограмма в прямой проекции: в верхних отделах правого легкого определяется неоднородная инфильтрация по типу облаковидного инфильтрата, очаговые тени; в плевральной полости слева определяется большое количество содержимого (тень средостения смещена вправо). Б – увеличенный фрагмент рентгенограммы А: неоднородная инфильтрация из-за очаговых теней (см стрелки) и участки просветления (см указатель), похожие на деструкцию (данные РКТ демонстрируют инфильтрацию с участками распада и множественные очаги). В – рентгенограмма в боковой проекции: определяются очаговые тени S 1, 2 (см стрелки); в нижнем отделе легочного поля отмечается снижение прозрачности, обусловленной содержимым в плевральной полости слева (см указатели)
Положительная динамика инфильтративного туберкулеза характеризуется формированием «плотных» фиброзных очагов и других фиброзных изменений; в некоторых случаях происходит полное рассасывание. Менее благоприятное течение приводит к формированию туберкуломы. При неблагоприятном течении инфильтративного туберкулеза патологический процесс переходит в кавернозный, фиброзно-кавернозный туберкулез, казеозную пневмонию.
Что такое инфильтративный туберкулез?
Заболевание представляет собой вторичную туберкулезную инфекцию, поражающую дыхательную систему человека. Протекает на фоне образования пневмонических очагов казеозного распада.
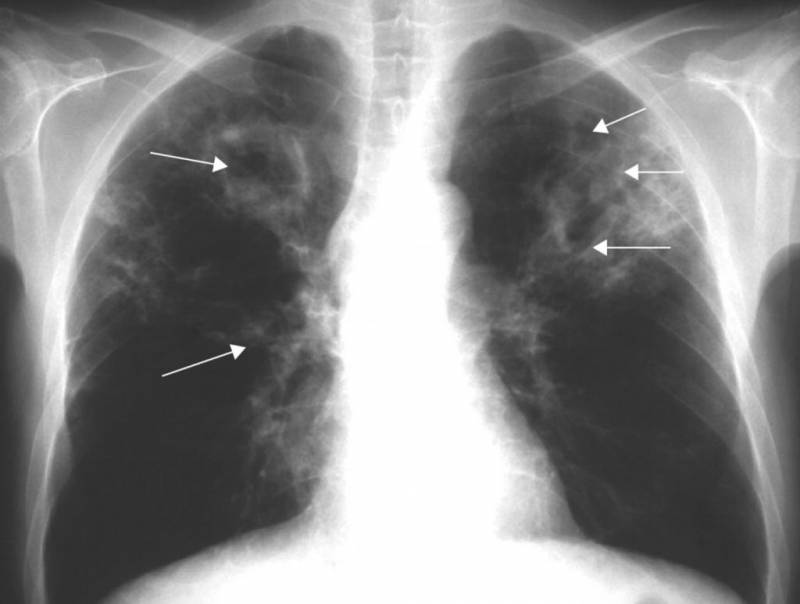
Фото 1. Инфильтративный туберкулез наличием очагов инфильтрации, на рентгене показываются затемнением белесого цвета.
Очагово-инфильтративный туберкулез диагностирует 60-70% пациентам фтизиатра, и относят к социально-опасным патологиям. Среди прочих особенностей заболевания стоит отметить:
- Диагностируется преимущественно у взрослых (людей молодого возраста).
- Чаще диагностируется у граждан, проживающих в неблагоприятных условиях.
- В группу риска попадают поклонники вредных привычек, а также люди, не следящие за личной гигиеной.
- Инфильтративная форма туберкулеза занимает 1% удельного веса в показателе смертности ТБ.
Заболевание быстро развивается, выражена дыхательная недостаточность. Сложность заключается в очаговом распаде легочных тканей с последующим некрозом альвеол и бронхов. Поздние стадии развития патологии опасны для других органов.
Фото 2. Основные разновидности туберкулеза, степень поражения легкого инфекцией, в некоторых случаях возможен распад тканей бронхов и альвеол при отсутствии лечения.
Случаи заражения данной формой ТБ связаны с внешними факторами. Часто причиной заболевания — снижение защитной функции организма. А воспалительные процессы – среда для активизации и размножения микобактерий, которые попадают в организм.
Далее эти микроорганизмы способны с мокротой попадать в окружающую среду, повышая риск заражения и контактирующих людей, даже с хорошей иммунной системой. Стоит отметить, что можно заразить туберкулезом окружающих, независимо от фазы и формы.
Фото 3. В местах большого скопления людей риск заразиться туберкулезом и другими инфекционными заболеваниями возрастает.
Рентгенография: Туберкулез легких
|
24-11-2018, 13:35
|
ТуберкулезТуберкулез – инфекционная патология, возбудителями которой являются микобактерии туберкулеза (в основном Mycobacterium bovis и Mycobacterium tuberculosis). Заболевание характеризуется образованием специфических гранулем в разных тканях и органах.
Рентгенологическая картина при туберкулезе легких довольно разнообразна – она зависит от формы, стадии, периода (первичный или вторичный) болезни, а также наличия возможных осложнений. У больных с иммунодефицитом (особенно при инфицировании ВИЧ) отмечается нетипичная рентгенологическая картина туберкулеза.
С подробным описанием диагностики разных форм туберкулеза можно ознакомиться в руководствах по фтизиатрии. В этой статье мы остановимся лишь на рассмотрении некоторых аспектов рентгенологической диагностики вторичного туберкулеза легких, развивающегося у взрослых.
Туберкулез легких имеет разные формы, которые принципиально отличаются по рентгенологической картине
Вторичный туберкулез имеет несколько особенностей, на которые следует обратить внимание:
- Характерная локализация в верхне-задних сегментах легких (S 1, 2, 6; рисунок 1)
- Образование полостей распада в инфильтратах
- Образование каверн
- Наличие очаговых изменений
- Формирование очагов отсева в отдаленных участках как пораженного, так и противоположного легкого (рисунок 2).
Рисунок 1. Локализация изменений на рентгенограмме, характерная для вторичного туберкулеза легких (в прямой и боковой проекциях): S 1, S 2 верхней доли и S 6 нижней доли
Рисунок 2. Туберкулезный процесс в легких (схематическое изображение): в верхних отделах правого легкого инфильтрация с полостями распада; на фоне инфильтрации отмечаются отдельные очаги. Очаги отсева (очаговые тени) также могу определяться в отдаленных участках пораженного и противоположного легкого. На рентгенограмме картина соответствует инфильтративному туберкулезу правого легкого в фазе распада и обсеменения легких
Хроническое течение туберкулеза с обширным поражением ткани легких и формированием полостей распада образуются выраженные фиброзные изменения в верхних отделах легких с уменьшением их объема, формируются толстостенные каверны (рисунок 3).
Рисунок 3. Изменения в легких при хроническом течении туберкулеза (схема): 1 – плевральные наслоения в верхней доле справа; 2 – фиброзные тяжи по направлению к корню; 3 – ретикулярные тени, отражающие пневмосклероз; 4 – полости распада с толстыми стенками. Верхняя доля легкого уменьшена в объеме (правый корень «подтянутый» вверх), в обоих легких определяются очаги отсева. Картина фиброзно-кавернозного туберкулеза правого легкого в фазе обсеменения легких
Некоторые формы туберкулеза характеризуются диссеминированными изменениями легких. При исходе туберкулезного процесса в легких остаются «плотные» фиброзные очаги, а также более распространенные фиброзные изменения: кальцинаты в легких и лимфатических узлах, даже посттуберкулезный цирроз легкого. Рентгенологическая картина у взрослых может указывать на последствия перенесенного первичного туберкулеза в детском или подростковом возрасте – кальцинаты в легком (очаг Гона – заживший первичный легочный эффект) и обызвествление в проекции медиастинальных и бронхопульмональных лимфатических узлов (рисунок 4) – так называемый заживший первичный туберкулез комплекс (ЗПТК).
Остаточные явления туберкулеза
Рисунок 4. Остаточные явления перенесенного туберкулеза: А – рентгенограмма в прямой проекции; Б – рентгенограмма в правой боковой проекции. Крупное обызвествление в проекции правых паратрахеальных лимфатических узлов (см стрелка), кальцинаты лимфатических узлов правого корня, кальцинат в S 6 правого легкого (рентгенограмма в правой боковой проекции, см стрелка)
Для постановки окончательного диагноза необходимо заключение фтизиатра, а также иммунологическое, бактериоскопическое и бактериологическое лабораторное подтверждение. Сегодня с целью обнаружений туберкулезных изменений применяется рентгеновская компьютерная томография (РКТ). Для определения активности патологического процесса необходимо учитывать все данные клинико-лабораторной диагностики
Также важно учитывать динамику процесса, в том числе сравнение данных рентгенологических исследований (предыдущих и настоящих)
Туберкулемы легких, патогенез, патогенез, клиника, лечение.
Туберкулемой
называют
казеозный фокус диаметром более 1 см,
ограниченный фиброзной капсулой и
характеризующийся хроническим течением.
У
впервые выявленных больных туберкулема
обнаруживается в 6-10 % случаев, у лиц,
состоящих на учете в противотуберкулезных
диспансерах -в 10-12 %.-В основном туберкулема
встречается у лиц в возрасте 20-35 лет.
Патогенез.
Формирование
туберкулемы обычно происходит у лиц с
выраженным иммунитетом, у которых
наблюдается ограничение распространения
туберкулезного воспаления с
формированием локальной формы туберкулеза
(туберкулемы). Также образование
туберкулемы возможно в результате
терапии противотуберкулезными
препаратами.
Пути
образования туберкулем:
-
Туберкулемы
могут образовываться на месте легочного
очага первичного туберкулезного
комплекса (первичные
туберкулемы). -
В
результате обострения туберкулезных
очагов (как исход
очагового туберкулеза), которое
сопровождается продуктивной
соединительнотканной реакцией. -
В
исходе инфильтративного
туберкулеза на
месте инфильтрата или группы слившихся
очагов, в которых на фоне противотуберкулезной
химиотерапии происходит рассасывание
перифокального воспаления и формирование
соединительнотканной капсулы. -
В
исходе кавернозного
туберкулеза из
каверны при заполнении ее казеозными
массами.
Классификация
туберкулем.
I.
-
Инфильтративно-пневмоническая
туберкулема — представляет
собой округлый фокус специфической
пневмонии с небольшими участками
казеоза и наклонностью к продуктивной
реакции. Отличается от инфильтрата
отсутствием перифокального воспаления.
-
Казеома
-
Блокированная
(заполненная) каверна
II.
-
Гомогенная
туберкулема —
однослойная
-
Слоистая
туберкулема —
многослойная, возникает при обострении
туберкулезных очагов с последующим их
заживлением. Ядро такой туберкулемы
представлено слоями, разделенными
соединительнотканными кольцами,
являющимися ранее капсулой туберкулемы. -
Конгломератная
туберкулема — внутри
ее обнаруживаются несколько очагов
гомогенного (конгломератная гомогенная
туберкулема) или слоистого
(конгломератная слоистая туберкулема)
строения, окруженных общей капсулой
-
По
количеству
-
Одиночные
-
Множественные
-
По
размеру
-
Малые
—
до 2 см -
Средние
— 2-4
см -
Крупные
— более
4 см
-
По
клиническому течению
-
Стабильная
туберкулема — не
увеличивается в размере
-
Прогрессирующая
туберкулема — такая
туберкулема растет при каждом
обострении. Отдельно выделяют туберкулемы
с аппозиционным ростом, которые
растут наиболее быстро -
Регрессирующая
туберкулема — крайне
редкий вариант. В результате процессов
дегидратации туберкулема разбивается
на несколько очагов, что ведет к переходу
процесса в фиброзно-очаговый туберкулез.
Клиническая
картина.
У
более чем половины больных туберкулемы
протекают бессимптомно
и
обнаруживаются при профилактических
флюорографических обследованиях.
При наличии симптомов отмечаются жалобы
на боль в груди, кашель, слабость,
снижение аппетита, утомляемость,
субфебрилитет и др. Течение туберкулемы
волнообразное: периоды
обострения (сопровождаются
наличием симптомов) сменяются периодами
затихания процесса
(симптомы отсутствуют).
При
физикальном
обследовании выявляется
притупление перкуторного звука (у
больных с большими туберкулемами при
их поверхностном расположении). При
распаде туберкулем появляются влажные
хрипы.
Диагностика:
-
Данные
рентгенологического исследования —
имеют основное значение -
Обнаружение
МБТ в мокроте — при распаде туберкулемы -
При
бронхоскопии часто выявляется туберкулез
бронхов -
Со
стороны крови в отличие от других форм
туберкулеза характерен лимфоцитоз.
Лечение»
Больные
с прогрессирующими туберкулемами,
распадом и бронхоген-ным обсеменением,
частыми обострениями, с крупными
туберкулемами подлежат хирургическому
лечению. При
стабильных неактивных туберку-лемах
небольшой величины или невозможности
оперативного лечения применяют
химиотерапию
—
как в период обострения, так и вне
обострений (превентивная химиотерапия).
Что такое рентгенограмма лёгких?
Рентгенография представляет собой самый доступный и дешевый метод исследования. Рентгенограмма получается при воздействии рентгеновских лучей на пленку и получение проекции тени от человеческого тела. Проходя через человеческое тело рентгеновские лучи, имеют свойство ослабляться в зависимости от плотности тканей, и при получении снимка получаются темные и светлые пятна. Рентгеновская пленка содержит специальное вещество, которое при прохождении через него неоднородного пучка лучей изменяет свои свойства. Это вещество бромид серебра и при проявлении пленки серебро начинает восстанавливаться и места где оно, восстановилось полностью, становятся более темными, где не до конца – светлыми.
Различают несколько методов рентгенологических исследований – рентгенография, томография, флюорография. Отображение на рентгенограмме туберкулезных изменений проецируется тенями различной плотности затемнения. Тени могут иметь различную структуру, форму, локализацию и это необходимо учитывать при описании.
Диагностика
Заболевание диагностируется несколькими методами. Первично врач проводит физикальное обследование, в ходе которого выявляется отставание грудной клетки в том легком, в котором начал развиваться патологический процесс. Мышечная система грудной клетки находится в тонусе, присутствуют болезненные ощущения.
Для туберкулеза, развивающегося по типу лобит, при прослушивании определяется притупление перкурторного звука. Дыхание влажное, слышны устойчивые хрипы.
Для подтверждения диагноза используют и другие диагностические методы:
- рентгенография покажет, что инфильтраты локализуются преимущественно в верхних отделах, от них отходит дорожка к корню легкого;
- общий анализ крови, который покажет снижение гемоглобина, повышение тромбоцитов, наличие лейкоцитоза;
- биохимический анализ крови показывает повышенный уровень С-реактивного белка;
- анализ мочи информирует об уменьшении концентрации фосфора в моче;
- проба Манту;
- томография;
- исследование мокроты на наличие микобактерий;
- бронхоскопия, в ходе которой оценивается состояние слизистых тканей трахеи и бронхов с применением специального аппарата – бронхоскопа.
Окончательный диагноз выставляют на основании результатов исследования мокроты, в ней обнаруживаются фибринозные свертки, тельца Коха, эозинофилы, спирали Куршмана, повышенное содержание лимфоцитов, большой количество белка. Наличие в ней микобактерий подтверждает тот факт, что у больного инфильтративный туберкулез.
Дифференциальная диагностика
Симптомы инфильтративного туберкулеза имеют общие признаки с другими заболеваниями. Чтобы не ошибиться в постановке диагноза, требуется провести дифференциальную диагностику. Инфильтративный туберкулез следует отличать от:
- плевропневмонии;
- инфаркта легкого:
- раком легкого;
- эхинококкоз;
- кандидамикозом;
- актиномикозом.
От пневмонии недуг отличается тем, что в верхних дыхательных путях не наблюдается катаральных воспалительных процессов. Туберкулез, в большинстве случаев, развивается постепенно, в отличие от пневмонии, которая характеризуется бурным проявлением симптомов, тяжелым состоянием больного и высокой температурой. Такие признаки не характерны для туберкулеза на начальном этапе, они появятся только в процессе прогрессирования заболевания.
Инфаркт легкого имеет с туберкулезом общие симптомы: кровохарканье, боль в области грудной клетки и одышка. Но для инфаркта легкого характерно внезапное начало без повышения температуры. Болезнь сопровождается тромбофлебитом вен нижних конечностей, сердечными заболеваниями.
Для того чтобы дифференцировать инфильтративный туберкулез и рак легкого, требуется провести цитологический анализ мокроты.
Профилактика заболевания

Для того чтобы не заболеть и не усугубить свое состояние, необходимо соблюдать профилактические меры. К одной из них относится раннее диагностирование. Поэтому нужно каждый год проходить плановую флюорографию.
Кроме этого, нужно придерживаться следующих правил:
- Здоровый образ жизни.
- Правильное питание.
- Прием витаминов.
- Укрепление иммунитета.
- Лечение всех простудных заболеваний.
- Вакцинация новорожденных, а также подростков до 14 лет.
- Ежегодная проверка туберкулиновой пробой для подростков.
Важно понимать, что заболеть туберкулезом может любой человек, который имеет слабый иммунитет или общается с больными людьми и животными. Если в вашем окружении есть пациент, то необходимо особенно внимательно относиться к гигиене, иначе можно запустить болезнь до кавернозного туберкулеза легких
Что вызывает инфильтративный туберкулез легких?
Развитие инфильтративного туберкулёза связано с прогрессированием очагового туберкулёза, появлением и быстрым увеличением зоны инфильтрации вокруг свежих или старых туберкулёзных очагов. Распространение перифокального воспаления приводит к значительному увеличению объёма поражения лёгочной ткани. Туберкулёзный инфильтрат представляет собой комплекс свежего или старого очага с обширной зоной перифокального воспаления. Инфильтраты чаще локализуются в 1-, 2- и 6-м сегментах лёгкого, т.е. в тех отделах, где обычно располагаются туберкулёзные очаги.
По локализации и объёму поражения ткани лёгкого выделяют бронхолобулярный, захватывающий обычно 2-3 лёгочные дольки, сегментарный (в пределах одного сегмента), а также полисегментарный, или долевой, инфильтраты. Инфильтрат, развивающийся по ходу главной или добавочной междолевой щели, называют перисциссуритом.
Усилению воспалительной реакции вокруг очагов способствуют массивная туберкулёзная суперинфекция, сопутствующие заболевания (сахарный диабет, алкоголизм, наркомания. ВИЧ-инфекция). Эти факторы создают предпосылки для быстрого роста численности микробной популяции. Вокруг туберкулёзного очага развивается воспалительная реакция с выраженным экссудативным компонентом. Специфическое воспаление распространяется за пределы лёгочной дольки, общий объём поражения увеличивается. Так формируется бронхолобулярный инфильтрат.
При относительно умеренных нарушениях иммунологической реактивности интенсивность экссудации относительно невелика, клеточная инфильтрация умеренно выражена. Альвеолы заполнены макрофагами, эпителиоидными и плазматическими клетками и относительно небольшим количеством экссудата. Воспалительные изменения имеют смешанный экссудативно-пролиферативный характер и распространяются относительно медленно. Зона туберкулёзного воспаления обычно ограничивается пределами сегмента, в нём формируется инфильтрат, который принято называть округлым.
Значительное ослабление местного и общего иммунитета способствует более высоким темпам роста численности микробной популяции. Гиперергическая реакция лёгочной ткани на большую популяцию вирулентных и быстро размножающихся микобактерий обусловливает резко выраженную экссудацию. Перифокальное воспаление отличается бедностью клеточного состава и слабой выраженностью признаков специфического воспаления. Альвеолы заполнены тканевой жидкостью, содержащей, в основном, нейтрофилы и небольшое число макрофагов. Выражена наклонность к прогрессированию туберкулёза с быстрым поражением многих сегментов лёгкого (облаковидный инфильтрат). Дальнейшее прогрессирование иммунологических расстройств характеризуется повышением активности Т-супрессоров и угнетением ГЗТ. Макрофагальные клетки погибают, формируя зону казеозного некроза. Казеозные массы постепенно расплавляются и выделяются в дренирующий бронх. Так в зоне прогрессирующего туберкулёзного воспаления появляется участок деструкции, ограниченный воспалённо-изменённой лёгочной тканью. Постепенно образуется полость распада, которая служит источником дальнейшего бронхогенного и лимфогенного распространения микобактерий. Вовлечение в патологический процесс почти всей доли лёгкого и образование множественных полостей распада в поражённой доле свидетельствуют о формировании лобита.
Со временем различия между разными инфильтратами в значительной степени утрачиваются. При прогрессирующем течении Инфильтративный туберкулёз лёгких трансформируется в казеозную пневмонию или кавернозный туберкулёз.