Хроническая ишемия головного мозга
Содержание:
Методы диагностики
Диагностика ишемии мозга затруднена, поскольку по клинической картине она имеет много общего с болезнью Альцгеймера, опухолью головного мозга, болезнью Паркинсона, мультисистемной атрофией и другими патологиями. Кроме того, проявления ишемической болезни часто принимают за типичные изменения, происходящие с людьми пожилого возраста.
В целом для точной диагностики болезни врачу важно получить от родственников пациента исчерпывающую информацию о том, какие изменения происходят в его поведении и самочувствии. Сам больной обычно заторможен, а его сознание спутано, поэтому составить полную клиническую картину только по его словам невозможно
Чтобы исключить ошибку, невропатологи используют комплексную диагностику, применяя разные методы исследования. Вначале осуществляется физикальный осмотр больного. Для выявления его неврологического статуса специалист-невролог оценивает:
Причины патологии
Развитию ишемической болезни сосудов головного мозга подвержены люди старше 45 лет. В 95% случаев инсульт выявлен у пациентов этой возрастной группы. В группе риска пациенты с диагностированной артериальной гипертензией, сахарным диабетом II типа, гиперлипидемией, атеросклерозом, поразившим сосудистую систему кровоснабжения головы.
В числе других факторов, повышающих вероятность недостаточности мозгового кровообращения, стоит отметить курение, болезни сердечно-сосудистой системы (инфаркт миокарда, мерцательная аритмия), генетическую предрасположенность (болезнь Фабри), кардиальный синдром X. Ишемические очаги в пределах головного мозга появляются в результате причин:
- Изменение в структуре (размеры, проходимость) сосудов, артерий и других элементов системы кровотока. Потеря эластичности и гибкости приводит к ухудшению состояния сосудистых стенок. Вследствие различных метаболических нарушений, на стенках появляются холестериновые бляшки, которые сокращают сосудистый просвет. При значительном разрастании бляшек, просвет сосуда полностью перекрывается. Непроходимость сосуда вызывает нарушение кровоснабжения. Артерио-артериальная эмболия в 50% и кардиогенная эмболия в 20% клинических случаев становится причиной ишемических инсультов.
- Отклонение свойств и характеристик крови от стандартных значений. Повышение вязкости и способности к свертыванию приводит к образованию кровяных сгустков и затруднению кровотока. Нарушение электролитного баланса состава крови вызывает расстройство функции транспортировки кислорода и питательных веществ.
- Сосудистые патологии – инфекционный васкулит, болезни Мойамойа и Такаясу.
Патологическая нехватка кислорода в совокупности с нарушением обмена веществ вызывает серьезные сбои в работе мозга. В частности, повышение активности рецепторов глутаматэргической системы провоцирует поступление в нейроны большого количества натрия и кальция. Внутриклеточное накопление натрия и кальция запускает каскадный процесс нарушений, которые приводят к лактатацидозу и развитию окислительного стресса, к необратимому повреждению нервной ткани.
Как лечить ишемию головного мозга у пожилых: методы терапии, хирургическое вмешательство и народные средства
Лечение ишемии сосудов головного мозга должен назначать врач после обследования. От того, какая стадия развития патологии наблюдается, зависит, как лечить болезнь. У пожилых лечение ишемии головного мозга обычно начинается, когда недуг развивается до второй или третьей стадии. Это связано с тем, что при старении организма общее самочувствие человека ухудшается, и первые признаки патологии остаются незамеченными.
Медикаменты. Лечение медикаментами разных возрастных групп практически не отличается. Однако у пожилых людей ишемия головного мозга часто сопровождается другими патологиями, поэтому лечение должно быть направлено на причину, вызывающую нарушение кровоснабжения органа: заболевания сердца, гипертензию, артериит, гипотензию и другие болезни.
Невропатологи часто назначают препараты комплексного действия: Оксибрал или Кавинтон форте. Такие медикаменты эффективно воздействуют на разные проявления ишемии головного мозга.
Физиотерапия. Для восстановления двигательной активности назначаются массаж, лечебная физкультура, электрофорез и другие физиотерапевтические процедуры.
Хирургическое вмешательство. На форумах в сети интернет люди часто интересуются вопросом о том, как лечить ишемию головного мозга у пожилых, если лекарства не помогают. Действительно, если у молодого человека лечение дает хорошие результаты, то с возрастом прогноз менее благоприятен. В некоторых случаях пациентам делают хирургическую операцию. Такое решение принимается лишь тогда, когда все терапевтические методы использованы, а ситуация не улучшается или пациенту грозит ишемический инсульт, который может закончиться фатально.
Суть операции сводится к освобождению мозговых артерий от бляшек или тромбов. Хирургическое вмешательство на мозге чрезвычайно ответственно, так как это может привести к необратимым последствиям, поэтому к такому методу прибегают крайне редко.
Стволовые клетки. Для лечения ишемии головного мозга используют стволовые клетки. С помощью этого биоматериала запускается механизм естественной регенерации тканей. Новые клетки, попадая в кровоток, доставляются к пораженным участкам мозга и начинают размножаться, заполняя собой поврежденную ткань.
Стволовые клетки вводятся внутривенно. Процедура длиться около часа.
Народные методы. Использование рецептов народной медицины при лечении ишемии головного мозга оправданы лишь в случае, когда их используют совместно с терапией, назначенной врачом. Категорически нельзя лечиться исключительно народными средствами, так как это может закончиться смертельным исходом.
В лечении ишемии сосудов мозга используют средства, разжижающие кровь, снижающие артериальное давление и улучшающие обмен веществ. В популярных рецептах встречаются такие растения, как чеснок, укроп, листья грецких орехов.
Профилактика. Одним из важнейших профилактических мероприятий ишемии головного мозга считается организация правильного питания. Существует множество диет, призванных уменьшить влияние холестерина на сосуды.
Суть всех диет сводится к следующему:
- животные жиры потреблять как можно реже, выбирая постное мясо;
- восполнять в организме углеводы за счет сладких фруктов;
- уменьшить потребление соли;
- уменьшить количество пищи, принимаемой за один раз.
После сорока лет рекомендуется проходить ежегодные профилактические осмотры, которые помогут выявить болезнь на ранней стадии
Важно вовремя лечить заболевания, способствующие развитию ишемии головного мозга
Если человек входит в группу риска, то рекомендуется проходить профилактическую терапию, например, лечение пиявками. Следует бросить курить и начать заниматься спортом или просто чаще гулять на свежем воздухе.
Причины
По природе происхождения ишемическая болезнь сосудов бывает:
- Компрессионной. Это означает, что артерия в каком-то месте сдавливается объемным процессом, например, опухолью или гигромой.
- Обтурационной. Частично или полностью перекрывается просвет сосуда, что вызывает обтурацию. Тромбы, эмболы, атеросклероз и воспаление стенок артерий – наиболее распространенные причины обтурационной ишемии.
- Ангоиспастической. Этот вид ишемии носит функциональный характер: вследствие внутреннего (боль) или внешнего (опасный для жизни объект) раздражителя артерия сужается. Из-за этого в сосуде уменьшается ежеминутный объем крови, что приводит к ишемии.
Существуют факторы, увеличивающие вероятность развития ишемии:
- избыточная масса тела;
- курение;
- сидячий образ жизни;
- возраст после 60 лет;
- частые стрессы;
- имеющиеся заболевания почек, сердца, обмена веществ, крови;
- наследственные дефекты артерий.

Препараты комбинированного действия
Помимо основной выше описанной терапии, в зависимости от вызвавшего заболевание механизма, назначается индивидуальное лечение, которое призвано нормализовать реологические свойства крови и наладить венозный кровоток, приведя в норму микроциркуляцию. Обычно такие препараты обладают нейротрофическими и ангиопротекторными свойствами. К примеру, врачом может быть назначена одна из следующих комбинаций:
- циннаризин (не более 75 мг) вместе с пирацетамом (по 1-1,2 г в сутки);
- пирацетам (не более 1,2 г) с винпоцетином (15 мг в сутки);
- ницерголин (не более 30 мг в сутки) и пентоксифиллин (примерно по 300 мг в сутки).
Обычно такие комбинации препаратов назначают не чаще, чем два раза в год, каждый курс длится примерно 2 месяца.
Ишемия головного мозга: симптомы
Данное заболевание легко можно обнаружить уже на ранней стадии, ведь первым признаком его развития служит быстрая утомляемость при работе и активной мозговой деятельности. Со временем, к этому признаку добавляется целый спектр других симптомов, которые сигнализируют об ухудшении ситуации. Эти клинические симптомы достаточно быстро прогрессируют и со временем расширяют диапазон своего влияния. К ним относится:
p, blockquote 8,1,0,0,0 –>
- заметное ухудшение памяти;
- головные боли очаговой направленности;
- частые головокружения;
- тошнота, рвота;
- перепады давления, и, как следствие, обмороки;
- расстройства чувствительности;
- нарушения речи;
- общая слабость.
Хроническая ишемия мозга – заболевание, не привыкшее скрывать свои симптомы. Проявляются они в первые же дни, давая надежду на своевременное устранение проблемы. Однако, стоит учитывать, что эти симптомы могут варьироваться от человека к человеку и проявляться в каждом отдельно взятом случае по-разному. Тем самым, становится очевидно, что обнаружить данное заболевание самостоятельно – невозможно. В любом случае придется обратиться к врачу, ведь даже диагноз «безболезненная ишемия» – не такое уж и редкое явление. Но, все-таки, шанс на своевременное постановление диагноза всегда есть, достаточно лишь наблюдать за своим телом и подмечать все нехарактерные ему изменения.
p, blockquote 9,0,0,0,0 –>
Хроническая ишемия головного мозга: стадии развития и методы диагностики
В отличие от строй формы, хроническая ишемия мозга развивается медленно. Разделяют три темпа прогрессирования болезни: менее двух лет, до пяти лет и 6 лет и более. Эти временные промежутки соответствует стадиям болезни
Для успешного лечения важно вовремя диагностировать болезнь. На первой, компенсированной стадии, она является обратимой
На второй и третьей стадиях изменения плохо поддаются лечению, а в некоторых случаях терапия оказывается бессильна. Поэтому важно понимать, что такое хроническая ишемия головного мозга, и как она проявляется.
Стадии хронической формы ишемии мозга и особенности проявления недуга:
- Компенсированная. Симптомы проявляются непостоянно и отличаются слабой выраженностью. У человека быстро меняется настроение, возникает депрессия, его беспокоит бессонница, головокружения, он быстро утомляется, испытывает общую слабость. На этой стадии проявляются мигрени, шум в ушах, рефлексы орального автоматизма, меняется походка (шарканье). Расстройство когнитивных функций выражается в снижении любознательности, внимания, памяти и заторможенности мышления.
- Субкомпенсированная. На этой стадии хронической ишемии мозга симптомы продолжают прогрессировать. Помимо них появляются более тяжелые дисфункции: потеря интереса к внешнему миру, социуму, расстройства личности, нарушение координации, экстрапирамидные расстройства. У новорожденных малышей субкомпенсированная стадия характеризуется внутричерепной гипертензией. На этом этапе развития недуга возможность самообслуживания сохраняется, но больной страдает серьезными психическими расстройствами.
- Декомпенсированная. Хроническая ишемия головного мозга последней стадии возникает, когда все возможности органа уже исчерпаны. Больной не способен самостоятельно передвигаться, развивается слабоумие, возникает неадекватное поведение, нарушается процесс глотания. У человека часто случаются обмороки, непроизвольное мочеиспускание, в головном мозге происходят множественные инфаркты.
При декомпенсированной стадии развивается паркинсонизм, характеризующийся тремором рук, эпилептическими припадками, неспособностью удержать равновесие, замедленностью движения.
Диагностика хронической ишемии мозга
Диагностировать хроническую ишемию головного мозга непросто. Проявления этой болезни схожи с другими патологиями: болезнью Паркинсона, атаксией, супратенториальной опухолью головного мозга, мультисистемной атрофией и другими. Легче всего заподозрить патологию, если присутствуют такие заболевания, как стенокардия, ишемия почек, инфаркт миокарда, диабет.
Диагностика ишемической болезни мозга начинается со сбора анамнеза: опроса и осмотра пациента
При осмотре пациента врач обращает внимание на мышечный тонус, ясность сознания, симметрию лица, чувствительность участков тела, четкость речи, реакцию зрачков на свет и т.д
При подозрении на патологию, невропатолог назначает лабораторные, инструментальные и физиакальные исследования.
Лабораторные исследования включают в себя анализы крови и мочи
При этом особенное внимание уделяется таким показателям, как уровень сахара и холестерина
Инструментальные исследования хронической ишемии головного мозга включают в себя следующие методы:
- ультразвуковая допплерография УЗДГ;
- энцефалография;
- ультразвуковая томография;
- электроэнцефалография;
- ангиография МР;
- флюорография;
- электрокардиограмма.
Какие исследования проводить решает врач. По итогам обследования, доктор может направить пациента к другим специалистам. Физиакальные исследования заключаются в измерении пульсации в кровеносных сосудах конечностей и головы.
Как лечить хроническую ишемию головного мозга
Хроническая ишемия головного мозга лечится преимущественно консервативными методами. Цель лечения — устранение проблем с кровоснабжением мозга. Для этого используют медикаменты, состоящие из трех групп, которые в совокупности работают по принципу: сосуды-нейроны-метаболизм.
Группы медикаментов:
- Сосуды защищают сосудорасширяющие лекарственные средства, антикоагулянты и препараты, разжижающие кровь.
- С целью защиты нейронов назначают нейропротекторы или церебропротекторы.
- Корректируют липидный обмен гиполипидемическими препаратами.
Если у пациента наблюдается повышенное артериальное давление, то в программу терапии включаются гипотензивные средства. То же относится и к другим патологиям, способствующим развитию церебрального атеросклероза. Кроме медикаментозной терапии возможно лечение стволовыми клетками и хирургическое вмешательство.
Процесс лечения
В современной медицинской практике принято использовать для лечения ИГМ консервативные, хирургические, а также сложные смешанные методы лечения. Оперативное вмешательство показано в том случае если лекарственные препараты неспособны качественно изменить существующую клиническую картину. Также операция показана при возникновении ишемической атаки, что повышает вероятность летального исхода. При этом методы консервативного лечения главным образом направлены на устранение проблемы кровенаполнения мозга. Для этого пациентам необходимо принимать лекарства, назначенные лечащим врачом.
С помощью микротоковой электрорефлексотерапии достигается улучшение работы нейронов во всех долях ГМ при одновременной нормализации кровообращения.
По своему назначению и влиянию препараты для лечения ишемии мозга разделяются на несколько групп:
- Нейропротекторы — это препараты, которые способны защищать нейроны ГМ от разрушения. К таким средствам принято относить ноотроп Церебролизин, а также антиоксидантный препарат Мексидол;
- Медикаменты, использующиеся для снижения проходимости структуры стенок сосудов за счет их укрепления и улучшения кровообращения. Для этого в медицине используют сосудорасширяющие медикаменты и препараты с выраженными кроворазжижающими свойствами;
- Гиполипидемический класс лекарств, способных корректировать параметры липидного обмена в организме.
Процесс лечения этого заболевания проводится по следующей схеме: нейронная сеть – система сосудов – метаболические процессы. В итоге это приводит к нормализации кислородного насыщения клеток и восстановлению нормального метаболизма. С целью предотвращения приступов ишемических атак и инсульта проводится нормализация показателей артериального давления.
С нормализацией кровотока навыки двигательной функции будут постепенно восстанавливаться. Для этого человеку нужно пройти определенный период реабилитации, предполагающий регулярный массаж, лечебную физкультуру и магнитофарез.
Хирургическое вмешательство для лечения окклюзионно-стенотического поражения сосудов мозга проводится с помощью метода стентирования сонных артерий, а также тромбоэктомии для удаления образованных тромбов.
Также в современной медицине набирает популярность методика лечения с использованием стволовых клеток, обеспечивающих естественные регенеративные процессы. Перед проведением такой процедуры у пациента изымается его биологический материал, из которого в лабораторных условиях будут культивироваться стволовые клетки в необходимом объеме.
С помощью капельницы производится введение таких клеток в организм. В среднем такая процедура проводится за один час, после чего пациент может идти домой для отдыха. Через кровоток стволовые клетки попадают к пораженному участку ГМ. После их прикрепления к здоровым тканям начинается их активное размножение.
Беременные женщины, страдающие ИГМ, нередко боясь навредить плоду, используют сомнительные методики народной медицины. Безусловно, если каждый день делать и употреблять травяные отвары можно достичь определенного разжижения крови, что несколько облегчит общее состояние больного, но надеяться на реальный терапевтический эффект не стоит.
Третья стадия
Ее отличает яркое проявление неврологических синдромов. При этом происходит нарушение при ходьбе и способности держать равновесие (больной может часто падать). Наблюдается недержание мочи, характерен также паркинсонический синдром. По причине отсутствия или снижения трезвого понимания того, что происходит с пациентом, у него уменьшается и объем жалоб.
Личностные расстройства могут проявлять себя заторможенной реакцией, эксплозивным состоянием, апатико-абулическим симптомом и психологическими отклонениями. Помимо нейродинамических (или дизрегуляторных) сбоев в когнитивной сфере, возможно проявление таких операционных расстройств, как нарушение речи и памяти, снижение способности мышления и прочее. Вся эта симптоматика в дальнейшем может перейти в деменцию. Последняя приводит к неспособности быстро адаптироваться в новой ситуации, к падению успеваемости в личной, социальной и профессиональной областях жизни. Очень часто врачи указывают на нетрудоспособность человека. В определенный момент больной перестает обслуживать сам себя.
Степени
Деление ишемического поражения головного мозга, происходит и по степеням, в которых развитие патологии состоит из трех стадий (легкой, средней и тяжелой).
 На начальных стадиях развития болезни, почувствовать симптомы не представляет возможности.
На начальных стадиях развития болезни, почувствовать симптомы не представляет возможности.
Прогрессирование нарастает постепенно, и чем больше сужается сосуд, тем больше симптомов проявляется.
Выделяются следующие три стадии:
- Первая стадия, также именуемая легкой. Состояние здоровья на этом этапе преимущественно удовлетворительное. Но, все же некоторые симптомы появляются. Среди них:
- Общая усталость, озноб;
- Нарушение сна;
- Внезапные приступы агрессии;
- Медленность соображения;
- Частые перепады настроения;
- Постоянные боли в голове (ощущение тяжести);
- Уменьшение шага, слабый подъем стопы при ходьбе («шарканье»);
- При физических нагрузках, появляется небольшая боль мышц рук.
На данном этапе лечение проходит преимущественно легко и без отягощений. При не эффективной терапии, и поддержании симптомов, спустя 7-10 суток болезнь прогрессирует во вторую стадию.
- Вторая стадия, также именуема средней, или стадией субкомпенсации. На данной стадии ухудшается самочувствие и происходит более явное проявление симптоматики первой стадии, а также:
- Сильное ощущение общей усталости;
- Стремительный упадок умственных способностей;
- Не способность оценивать свое состояние и обслужить свои потребности;
- Общая апатия;
- Отклонение в координации движений.
Продолжается общее развитие всех присутствующих симптомов. Проявляются расстройства психического характера, возможно появление слезливости.
- Третья стадия, также именуемая тяжелой, либо стадией декомпенсации. На данном этапе развития работоспособность головного мозга сильно отклоняется от нормы. Ишемическая болезнь проявляется в изменения личности больного. Исчерпываются все возможности мозга. Происходят корковые инфаркты в большом количестве. Серди симптомов:
- Потери сознания;
- Не способность передвигаться, в связи с потерей равновесия;
- Потери во времени и пространстве;
- Потери памяти;
- Несвязная речь;
- Неконтролируемое мочеиспускание;
- Психические расстройства, вплоть до слабоумия;
- Синдром Паркинсона (медленно развивающееся неврологическое заболевание).
При запущенности такой стадии симптомы сопровождаются внезапным понижение артериального давления, широкими зрачками и не реагированием их на свет.
Слабо выражается пульс. А также присутствует неадекватная сильная реакция на окружающие действия. Опасностью последней стадии есть то, что даже при терапии пациент остается инвалидом.
Нейровизуализационные изменения, в зависимости от стадии, при хронической ишемии головного мозга приведены в таблице ниже (Табл.1):
Для подробной расшифровки таблицы следует знать, что:
- Лейкоареоз – это редко встречаемое заболевание, вызванное хронической ишемией белого вещества полушарий мозга. Перивентрикулярный лейкоареоз является уменьшением плотности белого вещества;
- Лакун – небольшие полости, возникающие в следствии ишемического инсульта;
- ХИМ – хроническая ишемия мозга;
- Субкортикальный — представляющий собой множественные рассеянные или сливающиеся очажки в глубинных отделах больших полушарий, включая семиовальный центр.
Табл.1
| Показатель | ХИМ 1 степени | ХИМ 2 степени | ХИМ 3 степени |
|---|---|---|---|
| Тип лейкоареоза и ширина лакун | Перивентрикулярный и/или пунктирный тип лейкоареоза, не сливающийся | Пятнистый тип лейкоареоза, частично сливающийся | Сливающийся тип лейкоареоза |
| Субкортикальный | Субкортикальный | Субкортикальный | |
| Ширина лакун менее 10 мм. | Ширина лакун – 10-20 мм. | Ширина лакун не более 20мм. | |
| Количество лакун | 2-5 | 3-5 | Больше 5 |
| Количество зональных инфарктов, их масштабность | 0-1 зональных инфаркта, с площадью не более восьмой части полушарий, с диаметром до 10 мм. | 2-3 зональных инфаркта; | Больше 3-х зональных инфарктов; |
| Площадь не более ¼ полушарий, с диаметром от 10 до 25 мм. | Площадь больше четверти полушарий, с диаметром больше 25 мм. | ||
| Атрофия головного мозга | +/- | +/++ | ++/+++ |
Стадии развития ишемии мозга
Медики различают несколько стадий течения ишемии мозга. Классификация основывается на клинических проявлениях болезни и выраженности неврологических нарушений.
Первая стадия
Ишемическая болезнь головного мозга первой степени характеризуется:
-
повторяющимися головными болями;
-
ощущением тяжести в голове;
-
общим недомоганием;
-
ухудшением памяти;
-
бессонницей;
-
ухудшением концентрации внимания;
- нестабильностью настроения.
Жалобы больных на начальном этапе ишемии мозга неспецифичны
На них редко обращают внимание, но это неправильно
Важно обратиться к врачу в начале развития ишемии, поскольку лишь при отсутствии неврологических нарушений можно полностью вылечить болезнь
Вторая стадия
По мере прогрессирования ишемии развиваются серьезные отклонения функций ЦНС. Об этом свидетельствуют следующие симптомы:
-
головокружения;
-
грубые нарушения памяти;
-
нарушение координации движений;
-
неустойчивость походки;
-
резкие перепады настроения;
- снижение критики.
На второй стадии болезни очаговые поражения белого вещества проявляются в виде патологических рефлексов и выраженных расстройств интеллекта. Больные на этом этапе больше не могут заниматься умственным трудом.
Третья стадия
С началом третьей стадии болезни фиксируются тяжелые неврологические нарушения и симптомы поражения головного мозга органической природы:
-
повторяющиеся обмороки;
-
полная утрата трудоспособности;
- невозможность самообслуживания.
У больных на запущенной стадии ишемии могут практически отсутствовать жалобы, но это не значит, что они хорошо себя чувствуют. Из-за развившегося слабоумия у пациентов не получается внятно объяснить врачу, что именно их беспокоит. Однако опытный невролог без труда поставит правильный диагноз, руководствуясь характерной клинической картиной болезни и результатами современных методов исследования.
Ишемическая атака
Отдельно специалисты выделяют такое состояние, как ишемическая атака (в быту она называется микроинсультом). Это состояние сопровождается:
-
параличом половины тела или определенного участка;
-
приступами локальной утраты чувствительности;
- односторонней слепотой.
Ишемическая атака обычно проходит за сутки, в противном случае диагностируется инсульт.
Острый характер
Острая ишемия мозга характеризуется очаговым поражением органа. Болезнь чаще всего возникает из-за атеросклероза. Из-за нарушений обмена жиров сосудистые бляшки разрываются, из них вытекает содержимое. Сформировавшиеся тромбы блокируют кровоток, вследствие чего на соответствующем участке мозга развивается некроз, который в медицине называется инфарктом головного мозга. При этом наблюдаются тяжелые неврологические нарушения:
-
нечувствительность и обездвиженность определенного участка тела;
-
патологические рефлексы;
-
немота;
-
неспособность мыслить;
- неспособность к самообслуживанию.
Если поражение затрагивает жизненно важные нервные центры в стволе головного мозга, возможен летальный исход.
Признаки инсульта
Ишемическая атака может развиваться исключительно быстро. В этом случае на фоне упомянутых общих признаков появляются вполне характерные внешние, связанные с работой мышц. Их необходимо знать.
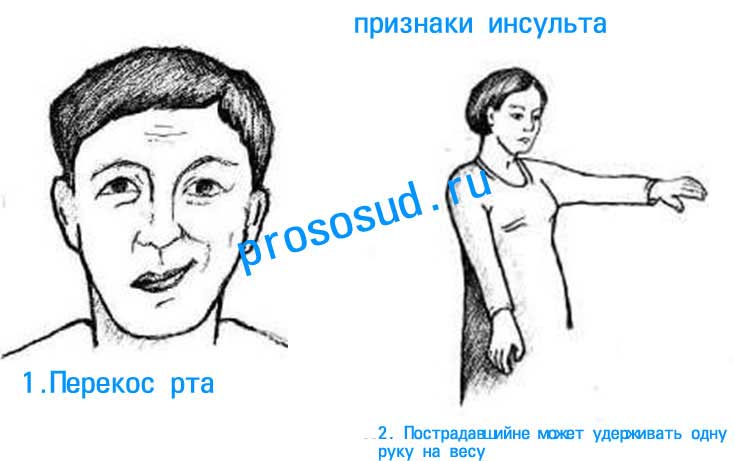
- Улыбка – признаком инсульта служит перекос рта, сильная асимметрия лица.
- Путанные невнятные ответы – замедленная речь и невозможность произнести сложные длинные слова являются серьезным поводом для обращения за помощью.
- Пострадавший не может удерживать одну руку на весу.
- Язык – при попытке показать язык последний заметно смещается от центральной линии.
Наличие даже двух признаков достаточно, чтобы вызывать скорую помощь. Нужно помнить, что болевые симптомы, а также головокружение или тошнота могут не проявляться.
Диагностика ишемии головного мозга
Диагностировать ишемию непросто, т.к. её симптоматика очень похожа на признаки таких болезней, как:
- прогрессирующий надъядерный паралич;
- кортико-базальная дегенерация;
- мультисистемная атрофия;
- болезнь Паркинсона;
- опухоль головного мозга;
- болезнь Альцгеймера;
- нормотензивная гидроцефалия;
- идиопатическая дисбазия;
- атаксия.
Для того, чтобы избежать ошибки, невропатолог должен использовать комплексный подход. Проводится физикальный осмотр. Оценивается состояние дыхательной и сердечно-сосудистой систем, определяется неврологический статус.
Назначается ультразвуковое исследование – УЗИ одного из видов:
- ультразвуковая доплерография — УЗДГ;
- дуплексное сканирование сосудов – ДС.
- Для определения неврологического статуса врач оценивает состояние пациента:
- ясность сознания;
- реакцию зрачков на свет;
- согласованность движений глазных яблок;
- мимику, способность гримасничать;
- симметрию лица;
- движения языка;
- речь;
- память;
- мышечную силу и тонус конечностей;
- координацию движений;
- чувствительность;
- сухожильные рефлексы.
Доплеровская томография или доплерография показывает только скорость кровотока. ДС церебральных артерий также проводится для исследования мозговых каналов. Но дуплексное сканирование показывает сосуд, его просвет, стенку, расположение и характер кровотока.
Может потребоваться и ангиография МР (магнитный резонанс) или КТ (компьютерная томография) вида. Это разновидность рентгенологического исследования с применением контрастного окрашивания крови йодом. В отличие от УЗИ здесь требуется специальная подготовка и проведение дополнительных исследований: флюорографии и электрокардиограммы – ЭКГ. Перед процедурой нельзя есть и пить. Красящее вещество вводят через прокол, может потребоваться катетер.
Неврологи при диагностировании пользуются специфическими тестами. Например, пальценосовая проба или поза Ромберга: стоя, ноги вместе, с закрытыми глазами и руками, вытянутыми вперед. Для выявления сопутствующих патологий используют ЭХО-КГ, общий и биохимический анализы крови. Для нейромониторинга также применяют электроэнцефалографию — ЭЭГ, кардиографию.
Диагносты считают, что лево- и правополушарная ишемии различаются сопутствующими синдромами. Если очаг болезни расположен в левом полушарии, то лечение проходит легче и быстрее.
Лечение патологии
Как лечить ишемию в конкретном случае может объяснить только невролог, исходя из результатов анализов. Лечение может проводиться консервативно или хирургически. В первом случае показан прием препаратов и средств народной медицины, а также пересмотр образа жизни и рациона питания.
Консервативные методы
При консервативном подходе к лечению врачи выписывают следующие препараты:
- Гинко Билоба;
- Пирацетам;
- Бетагистим;
- Вестибо;
- Актовегин;
- Циннаризин;
- Нимопидин.
Все препараты и их дозировка должны назначаться только грамотным неврологом
Важно понимать, что каждое лекарство имеет противопоказания, причем не только по состоянию здоровья, но и по возрасту
Хирургическое вмешательство
Хирургическое лечение ишемии сводится к удалению из сосудов тромбов или холестериновых бляшек, которые препятствуют нормальному кровотоку. В некоторых случаях используются стволовые клетки, которые запускают механизмы регенерации тканей.
Народные средства
Что касается лечения народными средствами, то они эффективны только в комплексе с традиционной терапией. Чаще всего используются средства, которые оказывают разжижающее действие на кровь, улучшают обменные процессы, а также нормализуют артериальное давление.
Диета при ишемии довольно проста:
- снизить количество соли;
- исключить употребление животных жиров;
- повышать углеводный уровень за счет сладких фруктов;
- питаться дробно.