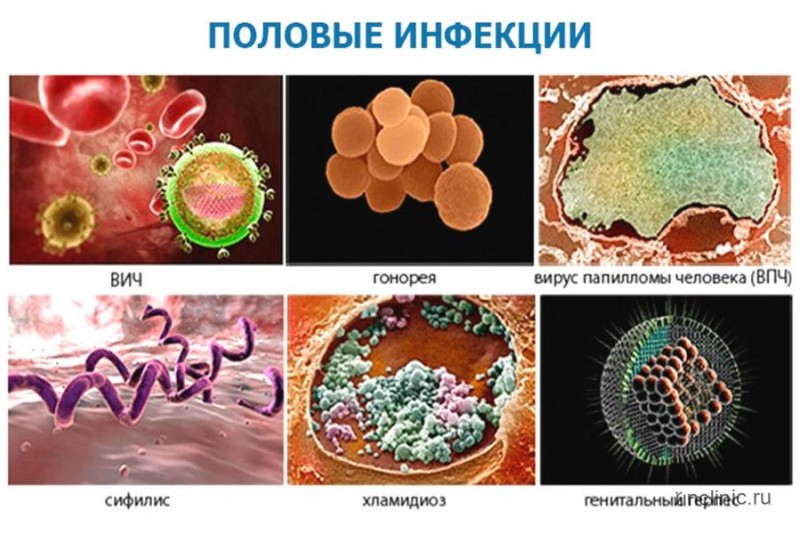
Как проявляются симптомы кишечной инфекции у ребенка
Содержание:
Самолечение или опыт профессионалов?
В том случае, если родители обнаружили кишечную инфекцию у своего чада, возникает вполне резонный вопрос, как проводить лечение. Касательно данного вопроса существует достаточно много споров. Стоит оговориться об одном точно, лечение требуется незамедлительное.
Значит, первое, что необходимо сделать маме с папой – сбить температуру жаропонижающеми средствами, дать сорбент. В качестве сорбента может выступать активированный уголь, лактофильтрум или неосмектин.
Затем дальнейшим этапом станет регидрон, который поможет спасти от обезвоживания. Здесь уже дальше дело родителей, вызывать скорую помощь или нет. Если отсутствует частая рвота или понос, то от услуг врачебных можно отказаться. При грамотном лечении через сутки должно настигнуть облегчение.
А на разных кроватях могут находиться дети с похожими симптомами, но абсолютно разными заболеваниями. В итоге они перемешаются и получится по-настоящему гремучая смесь. Поэтому первые сутки лучше все же остаться дома и прибегать к постоянному лечению.
Как лечить кишечные инфекции? — Доктор Комаровский
Даже если ребенок не захочет пить воды, задача родителей – вливать в него жидкость. Именно после такого и получится эффективное лечение. Уже через сутки можно вызвать лечащего врача и проконсультироваться о дальнейшем комплексе мер по устранению проблем.
Кроме того, специалист отправит пациента на анализы, с помощью которых можно узнать всю серьезность заболевания и его классификацию.
Все же обратиться за помощью к врачебному персоналу в кратчайшие сроки стоит мамам грудных детей. Они больше других подвержены тяжелому характеру заболевания. Дабы спасти ребенка от серьезного хода болезни, стоит сразу же обратиться за помощью к медицинскому персоналу.
Многих родителей впоследствии интересует, появился ли у ребенка иммунитет к кишечной инфекции. Об этом однозначно невозможно сказать. Всемирная организация здравоохранения называет несколько десятков возбудителей, которые являются причиной развития кишечного заболевания.
В итоге, у ребенка может наблюдаться лишь одна бактерия и инфекция, которая стала очагов возгорания. Соответственно, к ней у него может появится иммунитет, но вот что касается остальных бактерий, то от них вполне возможно при следующих заболеваниях ему не удастся спастись.
Но одно можно сказать точно: ребенок, переболевший хотя бы раз кишечной инфекцией, во второй раз уже не испытывает столь сильных и серьезных проблем.
Несколько самых распространённых кишечных инфекций
Ротавирусная инфекция
70% всех случаев кишечных инфекций у детей составляет ротавирусная инфекция. Это наиболее распространённая причина тяжёлой диареи в детском возрасте. Подъём заболеваемости наблюдается в осенне-зимний период. Болеют преимущественно дети в возрасте от 6 месяцев до 3 лет. Эта возрастная группа является и группой риска по развитию тяжёлых осложнений.
Инкубационный период у этой инфекции составляет от 24 часов до 7 суток (чаще в пределах 72 часов). Путь передачи данной инфекции фекально-оральный или бытовой.
Заболевание развивается остро и чаще всего протекает в форме гастроэнтерита. Одновременно появляются рвота, жидкий стул и повышение температуры. Рвота чаще многократная, неукротимая и наблюдается в среднем в течение 3 дней.
Жидкий стул в типичных случаях водянистого, пенистого характера, а у детей первого года жизни могут наблюдаться примеси слизи и крови. Потери жидкости и электролитов при этом часто значительные и приводят к развитию тяжёлого обезвоживания. Боль в животе может быть разной интенсивности и различной локализации. Купирование симптомов заболевания обычно наблюдается в течение 7 дней.
Иммунитет после перенесённой инфекции нестойкий и непродолжительный.
В настоящее время разработана вакцина для профилактики ротавирусной инфекции. Она пока не внесена в национальные календари прививок, но уже доступна практически повсеместно и CDC рекомендует её к использованию в первую очередь у детей раннего возраста.
Норавирусная инфекция
Вторая по частоте встречаемости причина острых кишечных инфекций — это норавирусная инфекция. Чаще поражаются дети школьного возраста и взрослые люди. Для этой инфекции характерна зимняя сезонность. Инкубационный период короткий и обычно составляет 24-48 часов. Источником инфекции является больной человек.
В клинической картине на первый план выступает рвота. Она может носить многократный характер. Помимо этого, может наблюдаться обильный жидкий стул водянистого характера. Симптомы длятся в течение 1-3 дней. Течение заболевания обычно проходит в более лёгкой форме, чем при ротавирусной инфекции.
После перенесённых вирусных кишечных инфекций может развиться вторичная лактазная недостаточность.
Сальмонеллёз
Из бактериальных возбудителей одной из самых частых кишечных инфекций является сальмонеллёз. Источниками этой инфекции обычно являются животные, реже — больной человек или бактерионоситель. В большинстве случаев переносчиками выступают куры, гуси, свиньи, коровы, быки, козы, овцы и другие.
Из продуктов питания сальмонеллу могут содержать курица, яйца, свинина, говядина, не пастеризованное молоко. При чем заражение может произойти как от инфицированного мяса животного, так и в процессе приготовления, его разделывания, а также хранения продуктов.
Подъём заболеваемости сальмонеллёза отмечается в летне-осенний период. Инкубационный период составляет от 5 до 72 часов. Заболевание начинается остро и может протекать в виде различных форм, но чаще встречается в виде гастроэнтероколитической формы. То есть симптомы представлены рвотой, жидким стулом с наличием патологических примесей и лихорадкой.
Для сальмонеллёза типичным считается цвет стула темно-зелёный, цвет «болотной тины». Стул, как правило, носит скудный характер, но частота его за сутки может достигать 15 раз и более. Длительность кишечных симптомов может составлять до 2 недель, а у детей до 1 года – 1 месяц. Сальмонеллёз опасен развитием генерализованных форм с полиорганным поражением.
В группе риска по развитию такого тяжёлого течения находятся дети с наличием иммунодефицитных состояний, сопутствующих хронических патологий, дети раннего возраста. Возрастной пик заболеваемости сальмонеллёзом наблюдается в возрасте до 4 лет.

Появится ли иммунитет к вирусной инфекции?
При первом заболевании вирусной инфекцией организм начинает вырабатывать антитела, что позволяет говорить об относительном иммунитете. Он именно относительный, ведь возбудителей заболевания намного больше, и при встрече организма с другими вирусами эти антитела не помогут облегчить заболевание. А с возрастом количество антител будет снижаться, поэтому неудивительно, что ребенок может снова переболеть. Но в следующий раз заболевание не будет слишком активным. Поэтому на выработку антител не стоит слишком надеяться, хотя это поможет иммунной системе в следующий раз победить заболевание быстрее.
Если родители хотят обезопасить ребенка, то могут сделать вакцинацию, защищающую от ротавируса. Проводят ее в возрасте 1,5–8 месяцев от роду. Если прививку в раннем детстве не делали, то лечение вирусного заболевания происходит по рекомендациям врача.
Симптомы кишечной инфекции у детей
Попав в желудочно-кишечный тракт человека, вредоносные микроорганизмы подвергаются воздействию ферментов слюнных желез, желудочного сока с высокой кислотностью, «полезных» бактерий в кишечнике. Однако такая защита работает не всегда: причиной может стать ослабленный иммунитет, неправильное питание, повышенная жизнестойкость возбудителя заболевания или его высокая концентрация. Согласно статистическим данным, предоставленным ВОЗ, ежегодно от этого недуга умирает около двух миллионов детей в возрасте до пяти лет.
Начало болезни может быть разным – резким и острым либо наоборот, медленным и слабовыраженным. В целом выделяют такие симптомы:
- беспричинная слабость;
- отсутствие аппетита;
- повышение температуры;
- тошнота;
- рвота;
- сыпь на теле;
- дискомфортные и болезненные ощущения в области живота;
- метеоризм (повышенное газообразование)
- расстройство стула.
Из них самые опасные симптомы, при которых стоит немедленно вызывать врача:
- острая боль в животе;
- неукротимая рвота (ребёнка даже нельзя напоить);
- на протяжении 6 часов отсутствует мочеиспускание;
- наличие крови в кале;
- резкое повышение температуры;
- изменение цвета кожи (сероватый оттенок);
- запавшие глаза и сухой язык (симптомы сильного обезвоживания);
- прекращение поноса при одновременном усилении рвотных позывов.
Самый распространённый признак кишечных инфекций – расстройство стула, вызванное воспалением слизистой оболочки кишечника, нарушением работы ЖКТ и активностью бактерий. Остальные встречаются часто, но необязательны. Однако в некоторых случаях чётко выраженных симптомов почти не наблюдается. Зато человек становится источником инфекции для окружающих. Здесь стоит отметить, что лабораторные исследования нередко находят вредоносные микроорганизмы в анализах здоровых людей. При полном отсутствии симптомов диагноз не ставят; но такой человек является носителем заболевания, и может способствовать его распространению. Поэтому его также необходимо пролечить.
Симптомы кишечной инфекции у детей
Признаки заболевания разделяют на местные и общие. К последним относятся:
- высокая температура;
- недомогание;
- головная боль;
- обезвоживание.
Местные симптомы:
- поражения желудка и кишечника;
- диарея;
- боли в животе;
- рвота.
При тяжёлой форме острой кишечной инфекции у ребёнка могут развиться осложнения с различной симптоматикой:
- Нейротоксикоз: спутанность сознания, нервозность, судороги.
- Нарушение кровообращения: снижение давления, бледность и синюшность кожи, ухудшение работы сердца.
- Почечная недостаточность: снижение выработки мочи, боли в районе поясницы.
- Гиповолемический шок от обезвоживания: резкое похудение, пониженная температура, у младенцев — западение родничка.
- Кровотечения в органах ЖКТ.
Самые распространенные признаки, по которым можно определить инфекцию – это некоторые изменения поведения ребенка. Он становится сонливым, отказывается от еды, у него вялость.
Родителей всегда интересует, сколько дней длится заболевание. Вообще, не всегда болезнь начинается с высокой температуры. Часто сразу возникает рвота и небольшая боль в животе (первые 12 часов), а температура тела может даже снижаться. Рвота может быть до 30 раз. Сначала выходит пища, потом «вода», потом желчь. Под конец идет «пустая» рвота. Потом рвота проходит, ребенок вялый, аппетита нет. Может начаться лихорадка до 39℃ и водянистая диарея. За 2-7 дней диарея стихает, возвращается аппетит, улучшается общее самочувствие – ребенок выздоравливает. Все это время ребенок должен находиться под наблюдением специалиста и получать соответствующее лечение.
Болезнь может иметь инкубационный период. Первые симптомы могут появляться через 6-48 часов после заражения.
Диагностика
На основании внешнего осмотра ребенка, опроса родителей и клинических симптомов педиатр может поставить только предварительный диагноз. Для уточнения необходимо будет провести ряд лабораторных исследований:
- Главную роль в уточнении диагноза играет бактериологический посев кала или рвотных масс. Анализ необходимо сдать как можно раньше до начала лекарственной терапии. Бакпосев помогает определить тип и количество возбудителей кишечной инфекции.
- При генерализованной форме инфекции дополнительно назначают посев крови на стерильность, ликвора и мочи, соскоб из отверстия ануса. Анализы выполняют для исключения острого аппендицита, панкреатита (воспаление поджелудочной железы), лактазной недостаточности, дискинезии желчевыводящих путей (нарушение оттока желчи). С этой же целью педиатр должен вызвать на консультацию хирурга или детского гастроэнтеролога.
- Если от момента начала болезни прошло более пяти суток, определенную диагностическую роль играют серологические исследования – метод иммуноферментного анализа (ИФА), реакция связывания комплемента (РСК). Эти методы выявляют антитела к возбудителю в крови и точно определить его разновидность.
- Уточнить локализацию инфекционного процесса в ЖКТ помогает копрограмма (расширенный анализ кала).
Дополнительные лекарства
Кроме вышеперечисленных медикаментов могут быть включены в лечение:
- Кишечные антисептики. Они подавляют жизнедеятельность стафилококковых форм, протея, дрожжевых грибов. При этом на микрофлору практически не оказывают влияния. Зачастую назначают медикаменты «Интетрикс», «Энтерол», «Интестопан», «Энтерофурил», «Энтеро-Седив».
- Антибактериальные препараты. Такие лекарства назначаются только при диагностировании тяжелых форм заболевания. Чаще всего применяют цефалоспорины. Поскольку такие средства отличаются широким спектром воздействия и малой токсичностью. При кишечных инфекциях назначают препараты «Цефабол», «Клафоран». Такие медикаменты применяют в инъекциях. Если у больного диагностирована холера, то могут быть включены в лечение следующие антибиотики: «Эритромицин», «Ципролет», «Левомицетин», «Тетрациклин», «Сукцинат», «Доксициклин».
Очень часто эти препараты назначаются врачами до подтверждения диагноза. Нередко возникает вопрос: зачем их включать в терапию? Ведь ни антибактериальные медикаменты, ни кишечные антисептики не способны бороться с вирусной инфекцией. Применение этих препаратов позволяет избежать присоединения бактериальной инфекции.
Очень распространенной патологией является ротовирусная кишечная инфекция. Чем лечить такой недуг? Следует заметить, что методы борьбы особо не отличаются от описанной выше стандартной терапии. Процесс лечения основан на нормализации недостаточности ферментов ЖКТ. Обязательно соблюдается диета. Кроме того, в терапию включают противовирусные медикаменты.
Прогноз заболевания
Полное и быстрое восстановление детей после кишечной инфекции возможно при своевременном начале лечения, которое не допускает обезвоживания организма. Иммунитет к выявленному возбудителю вырабатывается, однако он не стойкий.
Тяжелые формы заболевания могут привести к таким осложнениям, как отек легких, почечная недостаточность, токсический шок, гиповолемический шок.
Профилактика заболевания достаточно простая – нужно соблюдать правила гигиены и научить им ребенка. Гораздо проще помыть руки перед едой или обработать детскую бутылочку, чем бороться с рвотой и обезвоживанием.
Классификация острых кишечных инфекций (ОКИ) в педиатрии
Если патогенные микроорганизмы не обнаружены, но есть все признаки острого заболевания, то состояние диагностируется как «кишечная инфекция не установленной этиологии»
При экстренной госпитализации ребенка, когда нет возможности ждать результатов диагностики, но необходимо срочно проводить лечебные мероприятия, прибегают к классификации по типу диареи, где все кишечные инфекции делятся на три основные группы.
Инвазивные
Первая группа – инвазивные. Этот тип инфекции вызывается бактериями, которые способны размножаться не только на слизистой (эпителии) кишечника, но и внутри клеток, в которые проникнут. Возбудители – сальмонеллы, клостридии, шигеллы. В тяжелых случаях эти микроорганизмы проникают в кровь и вызывают сепсис. Инвазивная инфекция свидетельствует о том, что воспаление развивается в тонком или толстом отделе кишечника (или охватывает всю площадь органа).

- рвота;
- ускоренная перистальтика и освобождение содержимого кишечника;
- нарушение функции всасывания микроэлементов и воды, обезвоживание организма;
- повышенное образование газов из-за бродильной диспепсии:
- в каловых массах многочисленные примеси – слизь, кровь, зелень.
Неинвазивные

Возбудители этих инфекционных заболеваний паразитируют только на поверхности слизистой кишечника
В патологический процесс вовлекается только тонкий кишечник, при этом его слизистая не воспаляется. Главный симптом – обильный понос. Стул жидкий, водянистый, но без каких-либо примесей. Сопутствующие признаки:
- температура тела незначительно повышается, максимум 37,8°;
- присоединяется рвота;
- стремительное обезвоживание детского организма.
Осмотические

Возбудители – вирусы или криптоспоридии (ротавирусная или аденовирусная инфекция)
Заболевание фиксируется у детей раннего возраста. Чаще встречается в холодное время года (осень-зима). Основной симптом ─ резкие и интенсивные боли в животе. Ускоренная перистальтика провоцирует обильную и жидкую диарею. Стул желтого или зеленого цвета, с пеной, различными примесями. Частота испражнений до 15 раз в сутки. У малышей симптомы осмотических ОКИ возникают внезапно, температура тела повышается до 39°. Наблюдается многократная рвота.
Прогноз лечения и развития болезни
Заболевание нанесет минимальный вред организму крохи в том случае, если его распознать на ранней стадии
Важно предотвратить развитие интоксикации и обезвоживания. Для этого родители должны вовремя обратиться за консультацией к врачу
Самый большой вред организму при кишечной инфекции наносит обезвоживание. Тяжелое состояние может развиться при постоянной рвоте или поносе. Резкое ухудшение самочувствия наблюдается в течение двух часов. Состояние представляет реальную угрозу жизни и здоровью крохи. От недостатка жидкости страдает мочевыделительная и дыхательная система. Если вовремя не начать курс, то увеличивается риск нанесения непоправимого вреда нервным окончаниям и сердцу.
Кишечная инфекция у грудничка характеризуется быстрым развитием симптомов. Именно поэтому следует не упустить момент необходимости обращения к врачу. Только своевременная квалифицированная помощь поможет предотвратить развитие серьезных последствий. Помните, что были зафиксированы случаи, когда малыши умирали от данного недуга.
Кишечная инфекция часто поражает маленьких детей по причине недостаточного формирования иммунной системы. Сразу после появления на свет желудочно-кишечный тракт имеет свои особенности. К примеру, в нем вырабатывается большое количество соляной кислоты. Дополнительно следует отметить пониженную активность поджелудочной железы. На фоне этого вредный микроорганизм может в любой момент начать негативно воздействовать на микрофлору.
Если у малыша началась кишечная инфекция, то родители не должны паниковать раньше времени. Чаще всего она проходит самостоятельно без необходимости обращения в больницу. От родителей требуется внимательно наблюдать за крохой и при наличии симптомов ухудшения состояния немедленно обращаться к врачу.
Симптомы кишечной инфекции кампилобактериоз у детей до 2-х лет
Это инфекционное кишечное заболевание, возбудителем которого выступают кампилобактерии – условно-патогенные микроорганизмы. Заболевание преимущественно проявляется поражением желудочно-кишечного тракта ребенка.
Кампилобактериоз возникает обычно у ослабленных грудных и взрослых детей, которые болеют туберкулезом, сахарным диабетом, гемобластозами и другими онкологическими заболеваниями. В группу риска также попадают дети первого года жизни.
Инкубационный период кампилобактериоза длится 3-5 суток. Болезнь характеризуется острым началом, вскоре после заражения инфекцией отмечается повышение температуры тела до фебрильных показателей.
Ребенка беспокоят боли в мышцах и общая слабость. У большинства детей до 2 лет симптомом кишечной инфекции , вызванной кампилобактериями, также является сильная боль вокруг пупка, которая особенно усиливается при пальпации.
У детей грудного возраста преимущественно развивается генерализованная форма кампилобактериоза. Среди симптомов – сильная лихорадка с частыми суточными колебаниями, рвота, диарея, увеличение печени в размерах, потеря веса, анемия. Вследствие бактериемии у грудничков могут происходить органные поражения гнойного характера – гнойный менингит, менингоэнцефалит, эндокардит, тромбофлебит, септический артрит, пневмония.
Наиболее восприимчивыми к кампилобактериальной кишечной инфекции являются дети раннего возраста. Тактика лечения заболевания зависит от тяжести его протекания в детском организме. При легких и среднетяжелых формах кампилобактериоза назначаются медикаменты таких фармакологических групп:
- спазмолитики;
- ферменты;
- биологические бактерийные препараты.
Такая терапия направлена на коррекцию дисбактериоза кишечника и заселения его полезной микрофлорой. В этих целях также назначается специальная лечебная диета и оральная регидратация.
При тяжелых формах болезни необходимым становится прием антибиотиков, к которым чувствительны кампилобактерии. Это эритромицин, тетрациклин, доксициклин, хлорамфеникол, клиндамицин, фторхинолоны, аминогликозиды, макролиды, метронидазол, фуразолидон. Курс антибиотикотерапии составляет 7-14 дней, устанавливается специалистом в индивидуальном порядке для каждого пациента.
Специфика заболеваний
Как говорилось выше, возбудителями кишечных болезней такого плана являются различные инфекционные агенты, которые попадают в организм взрослого или ребенка разнообразными путями.
Существует четыре типа инфекционных агентов:
- патогенные бактерии;
- условно-патогенные бактерии;
- вирусы;
- простейшие.
Попадая в организм взрослых или детей, эти инфекционные агенты начинают отравлять его токсическими отходами.
Основные виды заболеваний, спровоцированные различными возбудителями кишечных инфекций:
- ротавирус;
- галофилез;
- дизентерия;
- холера;
- аденовирус;
- кампилобактериоз;
- эшерихиоз;
- энтеровирус.
Инкубационный период всех этих заболеваний является разным, но, как правило, попадает в пределы одного – семи дней.
Если иммунитет ребенка, заразившегося такой инфекцией, является ослабленным, то первые симптомы заболевания проявятся у него в скорейшем времени.
Дети с сильным иммунитетом ощутят симптомы патологии значительно позже и будут легче переносить течение инфекционного заболевания.
Длительность процесса заболевания также может быть различной. Она зависит и от иммунитета ребенка, и от того, как быстро он начнет получать специфическое лечение.
На протяжении какого времени инфицированный ребенок будет представлять опасность для окружающих его взрослых и детей?
В среднем заразиться при контакте с заболевшим можно в течение двух-трех недель с момента проявления первых симптомов инфекционной болезни.
Большинство кишечных инфекций, о которых рассказывается в этой статье, передаются воздушно-капельным путем либо через предметы быта, которыми пользовался заразившийся.
Инфекционные заболевания, негативным образом сказывающиеся на работе кишечника и всего организма в целом, имеют ряд характерных симптомов.
Безусловно, существуют и специфические симптомы, актуальные для каждого конкретного заболевания, однако в этой статье вы сможете прочитать только про общие признаки.
Диагностикой кишечных инфекций занимается врач-инфекционист, и поставить точный диагноз доктор часто может только после тщательного изучения данных, полученных в ходе лабораторных анализов крови, мочи и кала пациента, обратившегося за помощью.
Общие симптомы различных кишечных инфекционных заболеваний у детей:
- сильная интоксикация организма;
- рвота и понос, приносящие облегчение (до десяти раз в сутки);
- жидкий зловонный желтоватый, белесый или, наоборот, темно-коричневый кал с вкраплением слизи и небольших, но заметных сгустков крови;
- слабость, апатия, головные боли;
- ломота в мышцах и в суставах;
- резкое повышение температуры (до сорока градусов Цельсия);
- боли, локализующиеся в области желудка и всей абдоминальной области.
Как проводится диагностика острых кишечных инфекционных заболеваний у детей? При появлении первых симптомов, указывающих на наличие этих патологий, ребенка следует незамедлительно показать врачу.
Если ребенок чувствует себя нормально, но при этом вы отмечаете такие симптомы, как повышение температуры, интоксикация и пр., то можно вызвать врача на дом и дождаться его визита.
Видео:
Если симптоматика острой кишечной инфекции является яркой, то лучше не ждать прихода участкового врача, а сразу обратиться к специалистам, работающим в «Скорой помощи».
Выявить специфику острой кишечной инфекции можно при помощи таких лабораторных диагностик, как:
- бактериальный посев кала (иногда и рвотных масс);
- серологическое определение наличия в крови детей особых антител, продуцируемых организмом для борьбы с конкретными возбудителями заболевания;
- анализ на ПЦР.
Чтобы оценить поражение слизистых желудочно-кишечного тракта и понять, какой вред ребенку нанесла та или иная острая и тяжелая инфекция, ему могут назначить прохождение таких аппаратных диагностик, как ректороманоскопия, колоноскопия и пр.
Симптомы острой кишечной инфекции
У детей инкубационный период заболевания короткий, от 30 минут до нескольких часов. В подростковом возрасте первые проявления инфекции могут возникнуть через сутки после заражения (зависит от возбудителя, степени поражения, иммунитета организма).
Признаки острой кишечной инфекции у детей однотипны, независимо от вида патогенной микрофлоры. Болезнь начинается остро. Первые симптомы со стороны пищеварительной системы, затем у детей нарастает обезвоживание всего организма. Клиника развивается на фоне тяжелой интоксикации.
Поражение ЖКТ
Патологический процесс развивается в слизистой кишечника и приводит к функциональным нарушениям и морфологическим изменениям.
- сбои в выработке ферментов влечет недостаточное расщепление пищи;
- из-за воспаленной слизистой оболочки нарушается процесс всасывания питательных веществ, воды, электролитов;
- нарушение моторики и перистальтики всех отделов кишечника.
Морфологические или структурные изменения – гиперемия слизистой, истончение эпителия, образование язв на стенках, отмирание (некроз) небольших участков внутренней оболочки.
Кишечный синдром у детей проявляется реакцией органов пищеварения на инфекционный агент:
- со стороны желудка (гастрит) – тошнота, однократная или многократная рвота, не приносящая облегчения, тяжесть в эпигастральной области, появление рвотного рефлекса на попытки приема воды или пищи, у младенцев моментальное срыгивание после приема грудного молока или детской смеси;
- со стороны тонкого кишечника (энтерит) – вздутие живота, боль разной интенсивности в области пупка при надавливании на брюшную стенку, урчание в кишечнике;
- со стороны толстого кишечника – профузный понос, стул жидкий, содержит примеси, болезненность при испражнении, боли по периметру живота, отдают в прямую кишку, спазмы, ложные позывы акта дефекации.
Обезвоживание
Стремительное обезвоживание – опасный симптом для детского организма. Недостаток воды ведет к угнетению работы почек, печени, головного мозга. Быстро изменяется количественный и качественный состав крови, что приводит к нарушению внутриклеточного обмена. Нехватка жидкости способствует росту концентрации токсических веществ в организме, а интоксикационное отравление может стать причиной летального исхода болезни.
Как распознать признаки обезвоживания у маленьких детей:
- сухая слизистая оболочка рта и носа, пересохшие губы, из-за недостаточной выработки слюны выражены глотательные движения, язык выступает наружу;
- вязкая слюна;
- отсутствие слезной жидкости – ребенок плачет без слез;
- из-за нарушения работы почек мочеиспускание реже 1 раза в 2 часа;
- рвота, понос, потоотделение – признаки обезвоживания;
- сухая кожа, самостоятельно собирается в складки.
Интоксикация
Токсины, вырабатываемые бактериями, быстро попадают в кровеносное русло и разносятся по всему организму ребенка. Наличие в крови токсических веществ приводит к повышению температуры тела, вызывает боль и ломоту в мышцах, костях. У малышей могут проявляться судорожные сокращения в конечностях. Из-за повышенного мышечного тонуса голова запрокинута назад, веки плохо смыкаются. Важным симптомом интоксикации является изменение цвета кожи. Покровы становятся бледными, с синим оттенком, холодными на ощупь. На коже могут появляться пятна.
Сбой работы почек провоцирует повышение ацетона в крови. Это влияет на рвотный центр в головном мозге и вызывает рвоту, не связанную с поражением ЖКТ. В тяжелых случаях поражаются крупные нервы и стволы – нейротоксикоз. Для такого состояние характерно нарушение сознания, вплоть до его потери, сильные головные боли, нарушение двигательной активности, острая чувствительность к звукам и свету.
Сыпь
- пустулезная – гнойничковые образования округлой формы, на поверхности располагается белое или желтоватое образование (гной), локализуется преимущественно на лице, шее, спине, проявляется при стафилококковой инфекции;
- пятнисто-папулезная – сыпь , которая немного приподнимается над кожей, красного, розового цвета, иногда с коричневым оттенком, элементы могут сливаться и образовывать большие пятна, локализуется не только на коже, но и на слизистых оболочках, проявляется при ротавирусной инфекции;
- скарлатиноподобная – мелкая, точечная сыпь по всему телу, ярко-красного цвета, наибольшая сосредоточенность на лице и шее, проявляется при инфекции, вызванными грамотрицательными бактериями (шигелла).
Лекарства
Лечение при кишечных инфекциях направлено на уничтожение микробов, выведение их токсинов из организма пациента, и устранение последствий заболевания. До приезда врача нужно помочь очистке организма. Для этого предпринимают такие действия:
- У ребёнка вызывают рвоту, дав ему большое количество (1.5–2 л) воды, слабого раствора марганцовки или ромашкового отвара. После этого стимулируют рвотный рефлекс, надавив двумя пальцами на корень языка. Однако грудным младенцам эти процедуры противопоказаны – они могут захлебнуться рвотными массами.
- Очищают толстый кишечник, воспользовавшись клизмой. Её наполняют кипячёной водой или вышеуказанными растворами, температура жидкости должна быть не комнатной, а на уровне 20 градусов. Слишком тёплый раствор, соответствующий температуре человеческого тела, напротив, усилит кровообращение и всасывание токсичных веществ в кровь.
- Рвота и диарея провоцируют обезвоживание детского организма, которое может привести к неблагоприятным последствиям. Чтобы предотвратить дегидратацию, ребёнку дают обильное питье. Лучше всего использовать специальные растворы – Регидрон, Орасан, Гастролит. В этом случае температура напитка, наоборот, должна соответствовать температуре тела.
- Ускорить выведение токсинов и бактерий из организма помогают сорбенты. Наиболее распространённые – активированный (чёрный) или белый уголь, Смекта, Полисорб, Полифепан и их аналоги.
Дальнейшие действия нужно обязательно согласовывать с лечащим врачом и следовать этим рекомендациям. Дело в том, что эффективность медицинских препаратов будет частично зависеть от конкретного возбудителя болезни. Антибиотики, в том числе наиболее часто применяемые – Левомицетин, Цефтриаксон, Фталазол, Супракс – направлены на борьбу с бактериями; против вирусов же они бесполезны, и только подвергают организм дополнительному стрессу. Всемирная организация здравоохранения рекомендует применять антибиотики только в случаях:
- длительной диареи (на протяжении нескольких дней);
- лямблиоза;
- тяжёлых форм холеры;
- гемоколита (наличия крови в стуле).
В качестве антибактериальных средств применяют антисептики – Нифуроксазид, Энтерофурил, Фуразолидон. Они отличаются высокой активностью против большей части патогенных и условно-патогенных возбудителей. Их назначают на срок от 3 до 7 дней, в зависимости от степени тяжести заболевания. Используются и антимикробные препараты – Энтерол, Споробактерин, Бактисубтил, Биоспорин. После определения возбудителя в курс добавляют бактериофаг – средство, противодействующее конкретному микроорганизму.
Современная медицина также предлагает альтернативные методы лечения – эубиотики, содержащие комплекс активных микроорганизмов, которые противодействуют возбудителям инфекции. Кроме того, разработаны препараты на основе бактериофагов – вирусов, способных противостоять тому или иному виду бактерии. Однако эффективность этих лекарственных средств пока под сомнением у большинства специалистов, и панацеей их назвать нельзя. Такие препараты выпускаются, регистрируются и используются преимущественно лишь в странах СНГ.
В условиях стационара одной из важнейших составляющих терапии является восполнение потерь жидкости и солей в организме пострадавшего. Для этого ему вводят инфузионные препараты, назначают растворы Бегидрона, Регидрона, Маратоника, Хумана-Электролита.
Сестринский процесс при кишечных инфекциях
Сестринский процесс – термин в медицине, направленный помощь пациенту. Процесс называют сестринским уходом.
- обследование;
- диагностика;
- планирование вмешательства;
- вмешательство;
- степень достижения, результат.
Медсестры ухаживают за пациентами, помогают, контролируют, заполняют больничный лист. Больше подвергаются заражению. Для предотвращения инфекции, осуществляется изоляция больных. Ежедневно дезинфицируется палата, персонал ходит в марлевых повязках, используется защитная одежда, стерилизуется оборудование.
Медсестра заботится, чтобы пациенты с симптомами кишечной инфекции и идущие на поправку не оказались в одной палате. У людей больных на кишечные инфекции развиваются психосоматика, кровотечение. Пациент становится возбуждённым, тревожным. Явление похоже на бред в связке с галлюцинациями. Отличия между бредом и галлюцинациями: в первом случае человек спокойно лежит и разговаривает в бессознательном состоянии, во втором – к нему приходят видения, пациент становится невменяемым. Если происходит рецидив, больного приводят в чувство с помощью наркотических препаратов.
Если через 6 часов вирусная инфекция не прекращается, переходя в кровотечение, больной не ест, не пьёт, не двигается, ему делают переливание. При отсутствии осложнении через 10 дней разрешается сидеть, через 15 дней – ходить. Полностью вылечить пациента можно через месяц. Это время соблюдается постельный режим.
Долгое время после очистки и переливания больной жалуется на отсутствие аппетита. Через неделю он сможет нормально питаться. На протяжении месяца придерживайтесь специальной диеты – рекомендуются лёгкие супчики, кашки.
При нарушении режима состояние ребёнка ухудшается, появляется риск летального исхода. Если следовать перечисленным советам, можно вылечиться, уберечь малыша от проблемы.