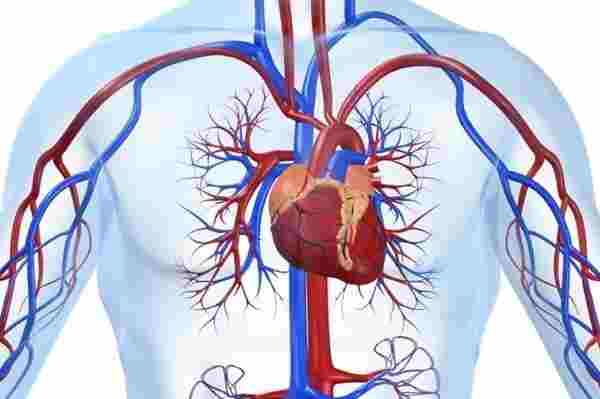
Коронарография сосудов сердца
Содержание:
Осложнения
Коронарография при соблюдении всех правил по ее выполнению и рекомендаций врача осложняется довольно редко. Наиболее частыми осложнениями становятся:
- кровотечения в месте пункции артерии (приблизительно у 0,1% больных);
- образование гематомы, отека или ложной аневризмы в области пунктируемой артерии;
- развитие аритмий;
- тромбоз коронарных сосудов;
- аллергическая реакция на рентгеноконтрастное вещество (в его состав входит йод);
- вазовагальные реакции: побледнение, холодный пот, снижение артериального давления, урежение пульса.
Тяжелые осложнения коронарографии развиваются крайне редко. Ими могут становиться:
- инфаркт миокарда;
- ишемия головного мозга;
- инсульт;
- повреждение или разрыв сосуда, через который вводится катетер;
- летальный исход (менее 0,1% случаев).
Максимальный риск развития осложнений может наблюдаться в таких случаях:
- детский возраст;
- пациенты старше 65 лет;
- стеноз левой коронарной артерии;
- левожелудочковая недостаточность с фракций выброса менее 35%;
- клапанный порок сердца;
- тяжелые формы хронических заболеваний (сахарный диабет, туберкулез, почечная недостаточность и др.).
Медики перед обследованием сосудов сердца методом коронарографии взвешивают все риски, и только по жизненным показаниям назначают его пациенту. Но больной тоже должен тщательно продумать свое согласие.
Ему следует постараться подробно узнать о самой методике, о том, какие последствия могут быть после ее проведения. Несмотря на то, что исход мероприятия в основном положительный, существует риск развития таких осложнений:
- нарушения сердечного ритма;
- проявления аллергического характера;
- тромбоз коронарного сосуда;
- воспаление в месте пункции;
- инфаркт миокарда – крайне редко.
” alt=””>
Встречаются единичные случаи разрыва исследуемого сосуда, но вероятность подобного осложнения очень низкая (на 100 тысяч обследуемых приходится лишь один случай).
Любое вмешательство на сердце и сосудах могут иметь негативные последствия для пациента, даже если диагностику проводит опытный специалист.
Коронарография — это безболезненная и безопасная процедура. Вероятность развития осложнения равна 2%. Летальные исходы после процедуры встречаются у одного пациента на сто тысяч больных.
Чтобы не рисковать и не навредить своему здоровью, проходить обследование стоит только по назначению врача и только при острой необходимости.
После коронарографии могут появиться такие осложнения:
- сердечный приступ;
- разрыв артерии или сердца;
- инфаркт или инсульт из-за отрывка сгустка крови от стенки сосуда;
- аритмия;
- кровотечения;
- аллергия.
” alt=””>
Инсульт и инфаркт развиваются довольно редко. Оценить вероятность наступления осложнений может только врач перед проведением диагностики.
Методика проведения коронарной ангиографии
Коронарографию можно выполнять как отдельно, так и совместно с катетеризацией правых отделов сердца и левой (реже правой) ВГ, биопсией миокарда, когда наряду с оценкой коронарного русла дополнительно необходимо знать параметры давления в ПЖ, правом предсердии, легочной артерии, минутный объем и сердечный индекс, показатели общей и локальной сократимости желудочков (см. выше). При проведении коронарографии должен быть обеспечен постоянный контроль ЭКГ и АД, следует иметь общий анализ крови и оценить биохимические показатели, состав электролитов крови, коагулограмму, показатели мочевины и креатинина крови, тесты па сифилис, ВИЧ, гепатиты. Также желательно иметь рентгенограмму грудной клетки и данные дуплексного сканирования сосудов подвздошно-бедренного сегмента (если пунктируется бедренная артерия, что пока бывает в большинстве случаев). Непрямые антикоагулянты отменяют за 2 дня до планируемой коронарографии с контролем свертываемости крови. Больные с повышенным риском системной тромбоэмболии (мерцательная аритмия, порок митрального клапана, в анамнезе эпизоды системной тромбоэмболии) на время отмены непрямых антикоагулянтов могут получать внутривенно нефракционированный гепарин или подкожно низкомолекулярный гепарин на период процедуры коронарографии. При плановой КАГ больного доставляют в рентгено-операционную натощак, премедикация заключается в парентеральном введении седативных и антигистаминных препаратов. Лечащий врач должен получить письменное информированное согласие от пациента на проведение процедуры с указанием редких, но возможных осложнений данной методики.
Пациента укладывают на операционный стол, накладывают ЭКГ-электроды на конечности (прекардиальные электроды также должны быть под рукой в случае необходимости). После обработки места пункции и выделения его стерильным бельем делают местную анестезию места в точке пункции артерии и под углом 45° пунктируют артерию. По достижении струи крови из павильона в пункционную иглу вводят проводник 0,038 0,035 дюйма, иглу извлекают и в сосуд устанавливают интродьюсер. Затем обычно вводят 5000 ЕД гепарина болюсно или систему постоянно промывают гепаринизированным изотопическим раствором натрия хлорида. В интродьюсер вводят катетер (используются различные типы коронарных катетеров для левой и правой коронарных артерий), его продвигают под флюороскопическим контролем до луковицы аорты и под контролем АД с копчика катетера катетеризируют устья коронарных артерий. Размер (толщина) катетеров варьирует от 4 до 8 F (1 F = 0,33 мм) в зависимости от доступа: при бедренном используют катетеры 6-8 F, при радиальном — 4-6 F. С помощью шприца с РКВ 5-8 мл вручную контрастируют селективно левую и правую коронарную артерии в различных проекциях, используя краниальную и каудальную ангуляции, стараясь визуализировать все сегменты артерии и их ветви.
В случае обнаружения стенозов проводят съемку в двух ортогональных проекциях для более точной оценки степени и эксцентричности стеноза: если в ЛКА, мы обычно встаем в правой передней косой проекции или прямой (так лучше контролируется ствол ЛКА), в правой (ПКА) в левой косой проекции.
ЛКА берет свое начало из левого коронарной) синуса аорты коротким (0,5-1,0 см) стволом, после чего делится па переднюю нисходящую (ПНА) и огибающую (ОА) артерии. ПНА идет по передней межжелудочковой борозде сердца (ее также называют передней межжелудочковой артерией) и дает диагональные и септальные ветви, кровоснабжает обширную область миокарда ЛЖ — переднюю стенку, межжелудочковую перегородку, верхушку и часть боковой стенки. ОА располагается в левой предсердно-желудочковой борозде сердца и дает ветви тупого края, левопредсердную и при левом типе кровоснабжения задне-нисходящую ветвь, кровоснабжает боковую стенку ЛЖ и (реже) нижнюю стенку ЛЖ.
ПКА отходит от аорты из правого коронарного синуса, идет но правой предсердно-желудочковой борозде сердца, в проксимальной трети дает ветви конусную и синусный узел, в средней трети — правожелудочковую артерию, в дистальной трети — артерию острого края, заднебоковую (от нее отходит веточка к атриовентрикулярному узлу) и задне-нисходящую артерии. ПКА кровоснабжает ПЖ, легочный ствол и синусный узел, нижнюю стенку ЛЖ и примыкающую к пей межжелудочковую перегородку.
Тип кровоснабжения сердца определяется тем, какая артерия образует задне-нисходящую ветвь: приблизительно в 80 % случаев она отходит от ПКА — правый тип кровоснабжения сердца, в 10 % — от ОА — левый тип кровоснабжения и в 10 % — от ПКА и ОА — смешанный или сбалансированный тип кровоснабжения.
Артериальные доступы для выполнения коронарографии
Выбор доступа к коронарным артериям, как правило, зависит от оперирующего врача (его опыта и предпочтений) и от состояния периферических артерий, коагуляционного статуса пациента. Наиболее часто применяем, безопасен и распространен бедренный доступ (бедренная артерия достаточно крупная, не спадается даже при шоке, находится далеко от жизненно важных органов), хотя в ряде случаев приходится применять другие пути введения катетеров (аксиллярный, или подмышечный; плечевой, или брахиальный; лучевой, или радиальный). Так, у больных с атеросклерозом сосудов нижних конечностей или оперированных ранее по этому поводу, у амбулаторных больных применяют пункцию артерий верхних конечностей (плечевой, подмышечной, радиальной).
При бедренном, или феморальном, способе передняя стенка правой или левой бедренной артерии хорошо пальпируется и пунктируется на 1,5-2,0 см ниже паховой связки по методике Сельдингера. Пункция выше этого уровня ведет к трудностям пальцевой остановки кровотечения после удаления интродьюсера и к возможной забрюшинной гематоме, ниже этого уровня — к развитию псевдоаневризмы или артериовенозной фистулы.
При аксиллярном способе чаще пунктируют правую подмышечную артерию, реже — левую. На границе дистальной области подмышки пальпируют пульсацию артерии, которую пунктируют так же, как и бедренную, после местной анестезии с последующей установкой интродьюсера (для этой артерии мы стараемся брать катетеры размером не более 6 F для более легкой остановки кровотечения и уменьшения вероятности развития гематомы в этом месте пункции после исследования). Этот способ в настоящее время нами применяется редко ввиду внедрения несколько лет назад радиального доступа.
Плечевой, или брахиальный, способ использовался давно: еще Sones в 1958 г. применял его для селективной катетеризации коронарных артерий, делая небольшой кожный разрез и выделяя артерию с наложением сосудистого шва в конце процедуры. При выполнении автором этого метода не было большого различия в числе осложнений по сравнению с пункцией бедренной артерии, но у его последователей частота сосудистых осложнений (дистальная эмболизация, спазм артерии с нарушением кровоснабжения в конечности) была больше. Только в единичных случаях используют этот доступ из-за перечисленных выше сосудистых осложнений и трудности фиксации плечевой артерии при ее чрескожной пункции (без кожного разреза).
Радиальный способ — пункция лучевой артерии на запястье — стал в последние 5-10 лет применяться все чаще и чаще для амбулаторной коронарографии и быстрой активизации больного, толщина интродьюсера и катетеров в этих случаях не превышает 6 F (чаще 4-5 F), а при бедренном и плечевом доступах можно использовать катетеры 7 и 8 F (особенно это важно при сложных эндоваскулярных вмешательствах, когда необходимо 2 и более проводников и баллон-катетеров, при лечении бифуркационных поражений со стентированием). Перед пункцией лучевой артерии проводят тест Аллена с пережатием радиальной и ульнарной артерий на предмет выявления наличия коллатерализации в случае осложнения после процедуры — окклюзии радиальной артерии
Перед пункцией лучевой артерии проводят тест Аллена с пережатием радиальной и ульнарной артерий на предмет выявления наличия коллатерализации в случае осложнения после процедуры — окклюзии радиальной артерии.
Пункцию лучевой артерии выполняют тонкой иглой, затем по проводнику в сосуд устанавливают интродьюсер, по которому тут же вводят коктейль из нитроглицерина или изосорбида дипитрата (3 мг) и верапамила (2,5-5 мг) для предотвращения спазма артерии. Для подкожной анестезии используют 1-3 мл 2 % раствора лидокаина.
При радиальном доступе могут возникать сложности с проведением катетера в восходящую часть аорты из-за извитости плечевой, правой подключичной артерии и брахиоцефального ствола, нередко требуются другие коронарные катетеры (не Джадкинса, как при бедренном доступе) типа Амплатца и многопрофильные катетеры для достижения устьев коронарных артерий.
Подготовка и проведение процедуры
В основе коронарографии лежат рентгеновские лучи Чтобы получить более точные результаты исследования, необходимо соблюдать некоторые рекомендации относительно подготовки к процедуре. К таким правилам относятся:
- Проведение ряда исследований (анализы мочи и крови, электрокардиография, ультразвуковое исследование сердца).
- Опорожнение мочевого пузыря перед диагностикой.
- Отказ от употребления пищи вечером накануне и в день проведения коронарной ангиографии.
- Принятие душа и удаление волос из паховой области (если процедура будет выполняться через артерию, находящуюся на бедре).
- Избегание стрессовых ситуаций и физического перенапряжения.
- Отмена лекарств, которые разжижают кровь за неделю до процедуры.
- Увеличение суточной нормы употребляемой жидкости до трех литров.
Кроме того, на пациенте не должно быть никаких украшений, поэтому чтобы сэкономить время важно оставить изделия дома. Возможно, необходимо будет снять контактные линзы с глаз.
Также важно сообщить специалисту о медикаментозных препаратах, которые принимает больной и о наличии хронических патологий
Коронарографию проводят следующим образом:
- Перед диагностикой пациент должен подписать согласие на проведение исследования.
- После этого больного помещают на специальный стол и фиксируют.
- Это необходимо для того, чтобы при движении катетер не сместился.
- Для обезболивания делают местную анестезию, а при катетеризации вводят контрастное вещество.
- Затем подключают кардиомонитор, который контролирует ритм сердца и давление.
- В течение десяти минут делают снимки в нескольких проекциях, а данные записывают.
Чтобы предотвратить риск инфицирования и кровотечения, на место прокола накладывается специальная повязка на сутки. Продолжительность процедуры составляет от двадцати минут до одного часа.
Как делают коронографию сегодня?
Процедура зачастую проводится не только в специализированных кардиологических центрах, но и в многопрофильных клиниках. Чаще всего исследование является плановым. Пациенту нелишне будет знать, как делается коронография:
В ходе исследования врач оценивает состояние сосудов, определяет места сужения. Коронография дает возможность тщательно исследовать каждый участок сосудов и сделать правильные выводы. А это уже в первую очередь зависит от квалификации и опыта специалиста. В конечном итоге от того, насколько грамотно врач проведет процедуру, зависит успех лечения и, зачастую, жизнь больного. Именно поэтому пациентам стоит серьезно отнестись к выбору клиники, изучить отзывы тех, для кого коронография осталась позади.
К чему готовиться пациенту?
Перед проведением коронографии больному вводят анестезию, другие лекарства, сбривают волосы в области паха или на руке (в зависимости от того, куда поместят катетер). Затем в этом месте делается маленький надрез, в который вставляется пластиковая трубка. Через нее и вводится катетер
Его осторожно продвигают к сердцу. Это продвижение не должно быть болезненным для пациента
На груди закрепляются электроды, контролирующие сердечную деятельность. Во время исследования пациент не спит. На определенном этапе его могут попросить сделать глубокий вздох, изменить положение рук, задержать дыхание. В ходе исследования больному измеряется кровяное давление и пульс.
От того, что обнаружит врач во время ангиографии сердца, зависит то, нужно ли будет сразу же проводить дополнительные вмешательства, например, открытие суженых артерий методом ангиопластики или установки стента.
Как правило, коронография продолжается около часа, но может занять и больше времени.
После окончания обследования больной минимум в течение нескольких часов должен находиться под наблюдением врачей и не вставать, чтобы не допустить кровотечения. В ряде случаев пациента отпускают домой в тот же день, иногда ему приходится задержаться в клинике.
В период после коронографии больному рекомендуется обильное питье. Врач определит, когда можно будет возобновить прием лекарств, принять душ, вернуться к привычной жизни. На протяжении нескольких дней после вмешательства не стоит выполнять тяжелую работу.
Показания к коронарографии
Ангиография назначается в основном при развитии ишемического заболевания сердца. С помощью процедуры врач определяет оптимальный тип лечения в каждом конкретном случае. Доктора рекомендуют в обязательном порядке проводить исследование перед открытой операцией на сердце пациентам в возрасте от 35 лет.
Ангиографию назначают для выявления таких критериев:
- аномалии артерий, их состояние и уровень кровоснабжения миокарда;
- степень поражения при атеросклерозе;
- мостик миокарда и степень спазмирования сосудов.
Подозрение на ишемическую болезнь сердца при отсутствии её клинических симптомов
Показания к проведению ангиографии:
- стенокардия 3 и 4 класса как следствие приема медикаментов;
- стенокардия, при которой определен высокий риск инфаркта миокарда с помощью нагрузочных проб;
- повторяющиеся приступы учащенного сердцебиения;
- наличие в анамнезе реанимации из-за внезапной остановки сердца;
- негативные результаты нагрузочных проб у людей с эмоционально напряженной работой;
- диагностированная ишемическая болезнь при наличии сопутствующих проблем в организме, которые не позволяют провести другие исследования;
- стенокардия 3-4 класса со стабильным проявлением, которая снижается до 1-2 уровня при приеме препаратов.
Нетипичные боли за грудиной
Показания к ангиографии при болезненных ощущениях за грудиной:
- признаки ишемической болезни по результатам специальных тестов;
- несколько госпитализаций в связи с сильными болями за грудиной;
- спорные результаты лабораторных исследований и функциональных тестов.
Нестабильная стенокардия и подозрение на острый инфаркт миокарда
Показания к процедуре следующие:
- нестабильная стенокардия, при которой медикаменты не оказывают помощь или результат лечения непродолжителен;
- симптоматика Принцметалла;
- непостоянная стенокардия, которая выявлена в период лечения в больнице;
- стенокардия нестабильного характера вместе с серьезными рисками по нагрузочным пробам;
- падение артериального давления в комплексе с застоем в легких.
Рецидив стенокардии, возникший после аорто-коронарного шунтирования или стентирования
Показания к процедуре после операционного вмешательства (шунт, стенты):
- симптоматика появления тромба в сердечных артериях;
- стенокардия, которая возникла на протяжении 7-9 месяцев после стентирования или ангиопластики;
- боли за грудиной в течение года после коронарного шунтирования;
- наличие критериев риска развития инфаркта на основании нагрузочных проб и тестов в лаборатории после проведения операции (независимо от периода после ее осуществления);
- симптомы рецидива стеноза коронарных сосудов на протяжении 30 дней после ангиопластики;
- ухудшение показателей функциональных тестов при отсутствии признаков развития болезни;
- стенокардия через год и более после операционного вмешательства на сердце при низком риске инфаркта.
Подозрение на острый инфаркт миокарда
Показания к проведению ангиографии при риске развития острого инфаркта:
- прошло меньше 12 часов с момента начала острой фазы заболевания;
- симптоматика шокового состояния в первые 1,5 суток после развития недуга;
- низкое давление, при котором медикаменты не способствуют улучшению состояния;
- безрезультатность тромболитической терапии.
Состояния, при которых коронарография рекомендована
Факторы, при которых желательно провести исследование:
- внезапные боли в груди и одышка на протяжении лечения инфаркта миокарда;
- перед операциями на сердце;
- до хирургического вмешательства на других органах пациенту, который в прошлом перенес инфаркт;
- сердечная недостаточность;
- аритмия злокачественного характера (без улучшений в процессе лечения);
- неопределенный патогенез развития инфаркта;
- перед проведением пересадки органов (печень, легкие, сердце, почки);
- диагностирование инфекционного эндокардита;
- стенокардит, который не поддается терапии;
- внезапная остановка сердца с невыясненным патогенезом;
- хроническая недостаточность сердца в комплексе со стенокардией или патологией сокращения левого желудочка;
- нарушения в аорте в комплексе с проблемами, связанных с состоянием коронарных артерий;
- свежая травма грудины;
- заболевание Кавасаки;
- кардиомиопатия.
Коронарография сердца — общая характеристика
Коронарография сердца
Сердце является самой главной мышцей в организме человека и от ее хорошего функционирования зависит общее состояние всего организма человека. Очень часто у человека могут развиться различные проблемы не с самим сердцем, а с сосудами, доставляющими к сердцу кислород и кровь.
И чтобы правильно диагностировать заболевание сердца, а также выяснить насколько опасна и серьезна данная проблема, врачи назначают своим пациентам такое обследование, как коронарографию, которую называют еще в медицине – ангиография.
Впервые этот метод стали применять еще в середине прошлого века и все это время он пользуется доверием среди профессиональных врачей. Именно благодаря этому методу легко можно просмотреть происходящее в сосудах сердца, проверить кровоток, заметить образование бляшек, сужение артерий. Также коронарография выявляет врожденные дефекты сердца, для устранения которых необходима установка шунтов.
Процедура коронарографии позволяет врачу выбирать более рациональный метод лечения окклюзий и стенозов сосудов сердца. Основываясь на результаты исследования, кардиохирурги и кардиологи решают, необходимо ли ппациенту оперативное вмешательство: стентирование или аорто-коронарное шунтирование. Иногда в случае необходимости проводятся одновременно и стентирование и коронарография.
Отличительным преимуществом этого метода исследования и диагностики является факт полной видимости внутреннего слоя сосудов. Организм человека и сегодня остается загадкой. Некоторые его стороны не разгаданы и в настоящее время. И порой, для устранения возникшей проблемы, необходимо заглянуть внутрь.
Коронарография сердца именно такой метод, который позволяет врачам поставить более точный диагноз и назначить своевременное правильное лечение. А потому пациенты, имеющие проблемы с сердцем, спокойно могут положиться на лечащего врача.
Следует отметить, что ангиографию не назначит ни один врач. Прежде всего, потому что это достаточно дорогой метод исследования. Да и не все клиники имеют соответствующее оборудование. И все же, основными показателями к проведению коронарографии являются болезненные ощущения в груди, сопровождающиеся сильной одышкой.
Коронарография сердца представляет собой анализ состояния сердечных сосудов, проводимый с помощью рентгеноконтрастных методов исследования. На данный момент это наиболее точный способ получения данных о состоянии коронарных сосудов, позволяющий своевременно диагностировать ишемическую болезнь сердца.
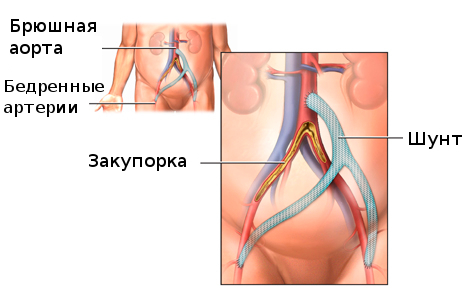
С его помощью можно достоверно определить локализацию, степень и характер сужения жизненно важных сосудов. Проведение коронарографии сосудов необходимо для определения поражений и оценки объемов необходимого вмешательства перед выполнением таких процедур, как ангиопластика при помощи баллона, стентирование и коронарное шунтирование.
Все эти операции очень важны и серьезны, так как не только улучшают кровоснабжение сердца, но и могут спасти пациенту жизнь. Это исследование хорошо переносится больными и дает яркую и четкую картину заболевания, помогая быстро и эффективно принять соответствующие меры.
Проведение процедуры укажет дальнейшее продвижение и выбор способа лечения – медикаментозного или же хирургического, в зависимости от тяжести поражения сосудов. Коронарография считается малотравматичной операцией и проводится под местной анестезией.
Для введения катетера чаще всего используется бедренная артерия, но в случае поражения сосудов нижних конечностей можно вводить его в плечевую или локтевую артерию. Место прокола освобождается от растительности и дезинфицируется. Затем его обрабатывают местным анестетиком для обезболивания.
После того, как препарат подействует, проводится пункция артерии при помощи специальной крупной иглы. Затем в место прокола вводится специальная тонкая нить, которая подводит катетер к сердечным артериям.
По катетеру в них вводится рентгеноконтрастное средство, которое заполняет все сосуды и дает четкую картину их расположения и состояния.
После проведения процедуры катетер извлекается, а место введения в артерию дезинфицируется и на него накладывается тугая давящая повязка, чтобы избежать кровотечения. В первые сутки пациенту предписан покой и строгий постельный режим, причем ногу, в который вводился препарат, запрещено даже сгибать во избежание осложнений.
Затем персонал проверяет состояние больного и если все в порядке, его переводят в палату для дальнейшего лечения, или же выписывают из стационара.
Показания к коронарографии
Кому нужно делать исследования? Показания очень широки, их становится все больше. Мы рассмотрим наиболее частые случаи, когда без исследования не обойтись.
- Во время развития острого коронарного синдрома (ОКС) – это самое начало возможного инфаркта миокарда. Дело в том, что инфаркт миокарда (сердечной мышцы) имеет несколько стадий развития. Если в самом начале этого события попытаться восстановить кровоток, то ОКС не закончится некрозом (гибелью) части миокарда.
- Подозрения на поражение коронарного русла. Если симптомы стенокардии у пациента есть, то при наличии сужения по данным коронарографии, нужно восстановить кровоток в сердечных артериях до наступления ишемии или инфаркта.
- Когда точно известно, что есть стенозирование коронарной артерии (сужение просвета атеросклеротическими бляшками), но нужно выяснить, насколько оно выражено. Рентгенхирурги глазами (то есть визуально) оценивают объем стенозирования. На экране можно увидеть «песочные часы, когда в месте стеноза проходящий контраст образуется сужение. Если это сужение совсем мало – тогда оценивают скорость, с которой смывается контрастное веществ (ведь следом за контрастом идет нормальный кровоток).
- В тех случаях, когда пациенту требуется кардиохирургическая операция: замена одного или нескольких клапанов или операция по поводу аневризмы (расширение) аорты. Во всех перечисленных случаях врачи должны определить, есть ли патология сердечных артерий. Какой объем операции нужен больному? Только лишь коррекция порока или шунтирование тоже?
- Достоверно известно, что ишемическая болезнь сердца (коронарная болезнь) развивается в три раза чаще у пациентов с пересаженной почкой, чем в обычной популяции людей такого же возраста. В связи с ростом числа трансплантаций в мире, эта проблема становится достаточно актуальной, и коронарографию выполняют таким пациентам тоже.
- Уже не является редкостью, когда исследование проводят пациентам с пересаженным сердцем для диагностики стенокардии.
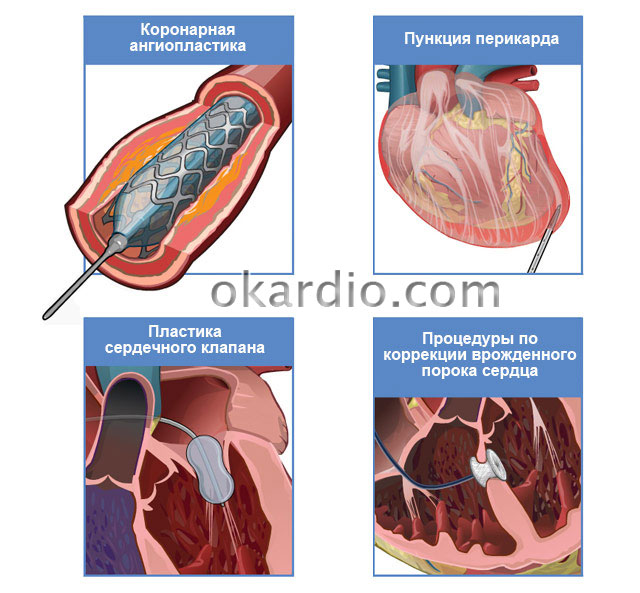 Показания для проведения коронарографии
Показания для проведения коронарографии
Коронарография необходима для выбора времени (как срочно) и метода лечения стенотического поражения коронарных артерий. Если сужение критическое (более 50% просвета артерии), то необходимо срочно решать: пациенту необходимо аортокоронарное шунтирование венечных артерий или операция ангиопластика. Если сужение не критическое – может быть достаточно медикаментов.