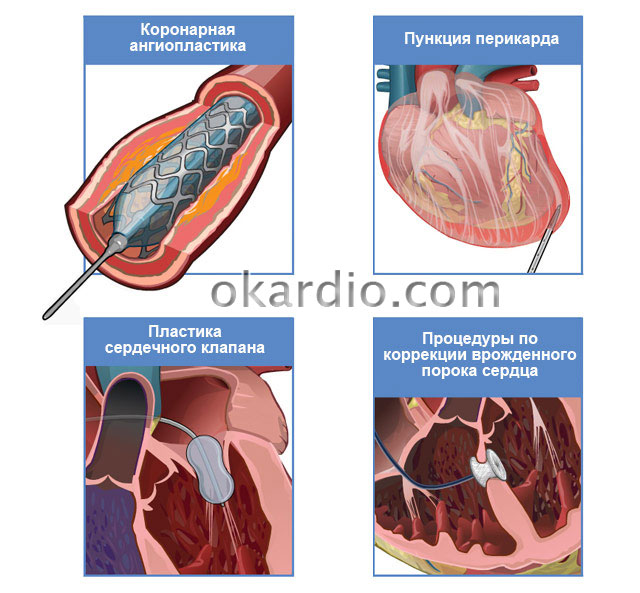
Аортокоронарное шунтирование сосудов сердца (акш) или «операция президентов»
Содержание:
Реабилитация после шунтирования сосудов сердца
Рассказывая о том: шунтирование сердца, что это такое, врачи сразу затрагивают и момент реабилитации, от которой зависит скорость восстановления пациента.
Реабилитация после шунтирования сердца содержит комплекс упражнений и мероприятий:
- Дыхательные упражнения. Выполняются с первых дней после операции. Упражнения помогают восстановить работоспособность легких.
- Физические нагрузки. Начинаются с нескольких шагов по палате в первые послеоперационные дни и постепенно усложняются.
- Ингаляции с помощью небулайзера с добавлением бронхолитиков или муколитиков.
- Внутривенная лазеро- или озонотерапия.
- Разные виды массажа.
- Ультратонофорез с Пантовегином или Лидазой.
- Магнитотерапия для воздействия на периферические отделы.
- Сухие углекислые ванны.
Коронарное шунтирование сосудов сердца — послеоперационный период
После операции на сердце тщательное наблюдение за больным ведется в течение 2-3 месяцев. Первые 10 дней пациент может оставаться в реанимационном отделении, что зависит от скорости восстановления, самочувствия и наличия-отсутствия осложнений. В период, когда действует наркоз, больному фиксируют конечности, чтобы избежать резких опасных движений. Первые часы после операции больной может дышать с помощью аппарата, который отключают к концу первых суток.
В стационаре ежедневно проводят обработку швов и следят за их состоянием. Небольшая боль, покраснение и ощущение натяжения кожи в месте шва являются нормальным для этого периода. Если аортокоронарное шунтирование сосудов сердца прошло успешно, то на 7-8 сутки пациенту снимают швы. Только после этого пациенту могут разрешить принимать душ. Для облегчения заживления костей грудины пациенту рекомендуется полгода носить корсет, спать в этот период можно лишь на спине.
Жизнь после коронарного шунтирования
Коронарное шунтирование сосудов считается успешным, если пациент через два месяца возвращается к привычному режиму жизни.
Длительность и качество жизни будут зависеть от соблюдения предписаний врача:
- Принимать медикаменты, назначенные врачом, и не заниматься самолечением.
- Не курить.
- Придерживаться рекомендованного рациона питания.
- После операции шунтирования, а затем раз в году проходить лечение в санатории.
- Выполнять посильные физические нагрузки, избегая перегрузок.
Диета после шунтирования сердца
В послеоперационный период пациенты, перенесшие коронарное шунтирование сосудов сердца, должны тщательно следить за своим питанием. От этого фактора зависит, сколько лет жизни они смогут еще прожить. Рацион питания должен быть составлен таким образом, чтобы не допустить появления лишнего веса и отложения на стенках сосудов вредного холестерина.
После операции пациентам рекомендуется придерживаться таких советов:
- Уменьшить количество сахара, заменив его стевией.
- Молочные продукты должны быть обезжиренными.
- Из сыров следует отдавать предпочтение диетическим сырам и тофу.
- Из мяса разрешено соевое мясо, белое мясо курицы, индейка, нежирная телятина.
- Из круп можно все, кроме манки и риса.
- Дополнительно употреблять рыбий жир.
- Из рыб можно есть маложирную и иногда рыбу средней жирности.
- Из жиров желательно отказаться от всех, кроме растительного оливкового масла холодного отжима.
- Рекомендуется снизить количество соли.
- Полезно употреблять свежие овощи и фрукты.
Приблизительное меню на день
- Завтрак — яичный омлет из белков на пару, салат из фруктов и обезжиренного йогурта.
- Второй завтрак — обезжиренный творог.
- Обед — вегетарианский суп с черным подсушенным хлебом, овощное рагу.
- Перекус — запеченные яблоки.
- Ужин — оладьи из овощей, тушенная рыба нежирных сортов или белое мясо курицы.
https://youtube.com/watch?v=umUI0_g9W-M
Подготовка к операции
Подготовка к бимаммарному шунтированию требует тщательного предоперационного обследования. В него входят:
- клинический анализ крови (максимальная давность – 7 дней);
- биохимический анализ крови: общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза (максимальная давность – 14 дней);
- общий анализ мочи (максимальная давность – 7 дней);
- коагулограмма развёрнутая (максимальная давность – 7 дней);
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис (максимальная давность – 3 месяца);
- Pro-BNP, СРБ, тропонин;
- рентген органов грудной клетки (максимальная давность – 3 месяца);
- ЭКГ;
- ЭхоКГ;
- ЭГДС (максимальная давность – 1 месяц). Исключение – пациенты с поражением ствола ЛКА;
- УЗДС брахиоцефальных артерий (максимальная давность – 3 месяца);
- УЗДС артерий нижних конечностей (максимальная давность – 3 месяца);
- УЗДС вен нижних конечностей (максимальная давность – 7 дней);
- ФВД (максимальная давность – 7 дней);
- УЗИ внутренних органов;
- ЧПЭхоКГ не более 48 часов до операции (в условиях ФНКЦ);
- коронарография (максимальная давность – 6 месяцев).
В зависимости от наличия сопутствующих заболеваний может быть назначена консультация у других специалистов и проведены дополнительные исследования:
- ОНМК в анамнезе: КТ головного мозга;
- заболевания щитовидной железы: ТТГ, Т4, Т3 (максимальная давность — 30 дней). Консультация эндокринолога при наличии изменений гормонального профиля;
- сахарный диабет: гликемический профиль (максимальная давность – 7 дней). Консультация эндокринолога при гликемии более 10 ммоль/л.
- подагра: мочевая кислота (максимальная давность – 1 месяц). При превышении значения в 420 мкмоль/л – консультация терапевта и подбор терапии;
- консультация стоматолога, уролога, гинеколога.
Вы можете в плановом порядке быть госпитализированы в наше кардиологическое отделение, где перед операцией вам проведут все необходимые исследования. В структуру ФНКЦ ФМБА входит собственный клинико-диагностический центр, поэтому мы гарантируем качественную и точную диагностику, достоверные результаты анализов.
За 7-10 дней до операции пациенту дают рекомендации по отмене препаратов, влияющих на свертываемость крови. Также в это время нельзя употреблять алкоголь и необходимо отказаться от курения.
За сутки до бимаммарного шунтирования пациенту разрешается завтрак и обед, легкий ужин. На ночь ставится очистительная клизма и исключается прием любой пищи и жидкости.
Утром пациент принимает душ. Перед операцией его осматривает хирург и анестезиолог. Врачи подробно рассказывают о ходе операции, ее объеме и особенностях, возможных осложнениях во время хирургического вмешательства и как бригада врачей будет с ними справляться. Пациент подписывает информационное согласие на оперативное вмешательство. Больному вводят седативные препараты для снятия эмоционального напряжения и волнения, после чего доставляют в операционный блок.
Шунтирование мозга
Шунтирование головного мозга при гидроцефалии является строго обязательной процедурой, позволяющей компенсировать болезнь. После успешного завершения операции постепенно начнут наблюдаться улучшения. Уже через несколько дней нормализуется кровообращение и отток ликвора, а также начнут полноценно функционировать все процессы мозга.
Шунт и принцип работы
Проводится шунтирование головы при гидроцефалии с помощью специальных шунтов. Они представляют собой полые трубки, через которые излишнее количество ликвора будет отводиться в выбранную полость организма для будущего всасывания естественным путем. Существует три вида шунтирования:
- Вентрикулоперитонеальный – самый популярный вид, отправляющий ликвор в полость живота;
- Вентрикулоплевральные – вид, при котором жидкость отводится в грудную клетку больного;
- Вентрикулоатриальные – редко используемый вид шунтирования, когда ликвор попадает в одну из камер сердца.
Шунтирующая система состоит из трех составляющих. Внутренняя часть представлена гибкой трубкой, произведенной из силикона. Она является своеобразным катетером. Его устанавливают внутрь желудочка, где скопился ликвор. К катетеру присоединяется клапан, который позволяет регулировать количество пропускаемой жидкости, чтобы исключить возможные риски. Проходя через клапан, излишки попадают во вторую часть системы – резервуар. В нем ликвор задерживается на некоторое время, после чего отправляется в наружный отдел шунта, через который жидкость переливается в выбранную полость. Отрезок этой части системы устанавливается под кожу, что позволяет сделать его незаметным для посторонних глаз.
Клапан, регулирующий объемы ликвора, бывает фиксированным и программируемым. В первом случае предусмотрено три режима пропускания жидкости, каждый из которых имеет разную интенсивность работы. Программируемый же позволяет регулировать уровень пропускной способности клапана при первой необходимости. Как правило, когда производят шунтирование при гидроцефалии у маленьких детей, им ставят сначала фиксированный клапан, а уже потом заменяют его программируемым. Взрослым же сразу ставят второй тип.
Подготовка к процедуре
Когда речь идет о взрослых, шунтирование мозга при гидроцефалии требует особой подготовки. Следует заранее начать готовить свой организм к операции. Но также потребуется пройти большое количество обследований, чтобы убедиться в отсутствии противопоказаний и точности диагноза, поставленного врачом.
Лечащий врач может назначить сразу несколько обследований, каждое из которых пройти нужно в обязательном порядке. Среди них:
- Сдача анализов крови и мочи, флюорография, ЭКГ – стандартные процедуры, позволяющие выявить нарушения систем организма;
- Ангиография (внутриартериальная, магнитно-резонансная или компьютерно-томографическая) – позволяет при необходимости точно определить местонахождение артериальных сужений;
- Ультразвуковое сканирование – дает точные данные о состоянии всех сосудов в организме, включая черепные;
- Исследование окклюзий с использованием баллона – так проверяется реакция организма на прекращение поступления крови через определенные артерии.
Также могут быть назначены дополнительные процедуры, которые проверят ту или иную систему организма
Это очень важно, т.к. успешность операции зависит от многих факторов
Когда предстоит шунтирование головы, следует начать самостоятельную подготовку к будущей процедуре. Если этого не сделать, есть риск получения серьезных осложнений, которые крайне негативно скажутся на жизнеспособности организма
Важно выполнить следующее:
- Отказаться от употребления алкогольных напитков и курения за 14 дней до операции.
- Прекратить прием любых нестероидных медикаментов, оказывающих противовоспалительный эффект.
Эти два пункта обязательны абсолютно во всех случаях. На усмотрение врача могут быть назначены дополнительные меры для подготовки. А перед операцией пациенту сбреют волосы на обрабатываемом месте.
Отдаленные последствия вмешательства
Аортокоронарное шунтирование — это серьезное вмешательство, поэтому после него пациент обязан поддерживать здоровый образ питания, отказаться от курения и всячески следить за своим состоянием. Прежде всего, это касается поддержания строгой диеты и серьезного ограничения жиров. Придется принимать и ряд медикаментов. Как правило, это сразу 4 группы лекарственных средств:
- Препараты, понижающие свертываемость крови (кардиомагнил, аспирин и т. д.). Длительность приема — пожизненно.
- Статины, направленные на уменьшение плохого и, соответственно, повышение хорошего холестерина.
- Ингибиторы АПФ. Необходимы для поддержания должного состояния коронарных артерий и понижение АД.
- Бета-блокаторы переключают сердечную мышцу на экономный режим работы, снижая ЧСС.
Непрямые антикоагулянты придется принимать дополнительно к обозначенным выше лекарственным средствам, если пациент перенес дополнительные операции на сердце. В будущем следует обязательно предупреждать о перенесенном АКШ при других хирургических вмешательствах, стоматологическом лечении зубов, травмах, а также при назначении других лекарственных средств.
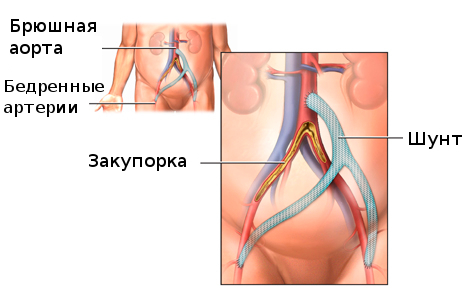
Шунтирование сосудов сердца – операция, которую назначают при коронарной болезни сердца. Когда в результате образования атеросклеротических бляшек в артериях, снабжающих кровью сердце, происходит сужение просвета (стеноз), это грозит пациенту самыми серьезными последствиями. Дело в том, что при нарушении кровоснабжения сердечной мышцы, миокард перестает получать достаточное для нормальной работы количество крови, а это в итоге приводит к его ослаблению и повреждению. При физической активности у пациента возникают боли за грудиной (стенокардия). Кроме того, при недостатке кровоснабжения может произойти омертвение участка сердечной мышцы — инфаркт миокарда.
Из всех болезней сердца ишемическая (ИБС) является самой распространенной патологией. Это убийца номер один, который не жалует ни мужчин, ни женщин. Нарушение кровоснабжения миокарда в результате закупорки коронарных сосудов приводит к возникновению инфаркта, вызывающего тяжелые осложнения, вплоть до летального исхода… Наиболее часто заболевание возникает после 50 лет и поражает в основном мужчин.
При ИБС, для профилактики инфаркта, а также для устранения его последствий, если с помощью консервативного лечения не удалось достигнуть положительного эффекта, больным назначают аортокоронарное шунтирование (АКШ).Это наиболее радикальный, но в то же время самый адекватный способ восстановления кровотока.
АКШ может проводиться при единичном или множественном поражении артерий. Суть ее состоит в том, что в тех артериях, где нарушен кровоток, создаются новые обходные пути – шунты. Это делается с помощью здоровых сосудов, которые присоединяют к коронарным артериям. В результате операции кровоток получает возможность следовать в обход места стеноза или блокировки.
Таким образом, целью АКШ является нормализация кровотока и обеспечение полноценного кровоснабжения для сердечной мышцы.
Подготовка к операции по шунтированию сердца
Примерно за две недели до операции понадобится:
- Проконсультироваться с лечащим врачом о приеме назначенных лекарств — некоторые, возможно, придется отложить на какое-то время
- Свое жилье желательно подготовить к возвращению после операции. Можно найти кого-нибудь, чтобы помог доехать из больницы, а потом смог первое время поучаствовать в восстановительном периоде и решении различных бытовых вопросов: совершении покупок, готовке, уборке и пр.
- Могут быть проведены некоторые важные тесты — включая ЭКГ, рентгенографию органов грудной клетки, анализы крови, мазок из носа и допплерографию сонных артерий (которая являются ультразвуковым исследованием кровеносных сосудов на шее, кровоснабжающих головной мозг).
В день перед операцией выполняются следующие необходимые манипуляции:
- Очищение кишечника — с помощью слабительного или клизмы.
- Упаковывается небольшой пакет вещей первой необходимости, например, туалетные принадлежности и очки — они будут перенесены в палату интенсивной терапии, куда привозят больных после операции.
- Ограничивается употребление еды и питья — примерно с полуночи до планируемой операции.
В день операции:
Важно помнить, что нельзя есть или пить что-либо — с полуночи до операции.
При необходимости медсестра удалит любые волосы из груди, руках, ногах, в паху — для снижения риска развития инфекции.
Принимается душ с антибактериальным мылом.
Надевается больничная одежда и при необходимости удаляется любой макияж, лак для ногтей, украшения, зубные протезы.
Оформление инвалидности
После операции шунтирования сосудов сердца временная нетрудоспособность (по больничному листу) оформляется сроком до четырех месяцев. После этого пациенты направляются на МСЭ (медико-социальная экспертиза), в ходе которой решается о присвоении пациенту той или иной группы инвалидности.
III группа присваивается пациентам с неосложненным течением послеоперационного периода и с 1-2 классами (ФК) стенокардии, а также без сердечной недостаточности или с ней. Допускается работа в сфере профессий, не несущих угрозы сердечной деятельности пациенту. К запрещенным профессиям относятся — работа на высоте, с токсичными веществами, в полевых условиях, профессия водителя.
II группа присваивается пациентам с осложненным течением послеоперационного периода.
I группа присваивается лицам с тяжелой хронической сердечной недостаточностью, требующим ухода посторонних лиц.
Прогноз после операции шунтирования определяется рядом таких показателей, как:
- Длительность функционирования шунта. Самым долгосрочным считается использование внутренней грудной артерии, так как ее состоятельность определяется через пять лет после операции более чем у 90% пациентов. Такие же хорошие результаты отмечаются при использовании лучевой артерии. Большая подкожная вена обладает меньшей износоустойчивостью, и состоятельность анастомоза спустя 5 лет наблюдается менее чем у 60% пациентов.
- Риск развития инфаркта миокарда составляет всего 5% в первые пять лет после операции.
- Риск внезапной сердечной смерти снижается до 3% в первые 10 лет после операции.
- Улучшается переносимость физических нагрузок, снижается частота приступов стенокардии, а у большей части больных (около 60%) стенокардия не возвращается совсем.
- Статистика смертности – постоперационная летальность составляет 1-5%. К факторам риска относятся дооперационные (возраст, количество перенесенных инфарктов, зона ишемии миокарда, количество пораженных артерий, анатомические особенности коронарных артерий до вмешательства) и постоперационные (характер используемого шунта и время искусственного кровообращения).
Исходя из вышеизложенного, следует отметить, что операция АКШ – отличная альтернатива длительному медикаментозному лечению ИБС и стенокардии, так как достоверно позволяет снизить риск развития инфаркта миокарда и риск возникновения внезапной сердечной смерти, а также значительно улучшить качество жизни пациента. Таким образом, в большинстве случаев операции шунтирования прогноз благоприятный, а живут пациенты после шунтирования сосудов сердца более 10-ти лет.
Статистика
Существует 30-летний опыт наблюдения больных, перенесших такое оперативное вмешательство, как шунтирование сосудов сердца, и статистические данные, показывающие, сколько живут после АКШ, что влияет на выживаемость, и какие осложнения это вмешательство может вызвать.
- Выживаемость после шунтирования составляет
- 10-летняя – 77%;
- 20-летняя – 40%;
- 30-летняя – 15%.
- Летальность АКШ
- при плановом проведении – 0,2%;
- при срочном проведении – 7%;
- Осложнения
- инфаркт миокарда периоперационный (на операционном столе — непосредственно перед операцией, во время проведения, после нее) – при плановых операциях 0,9%;
- энцефалопатия (сосудистое нарушение мозга):
- плановые операции – 1,9%
- срочные – 7%.
По данным статистики, после операции шунтирования на сердце люди доживают до 90-летнего возраста и более, и, по отзывам бывших пациентов, чувствуют себя нисколько не хуже, чем их сверстники, не подвергавшиеся АКШ.
Сколько стоит коронарное шунтирование сердца в Москве:
- первичная операция
- АКШ с искусственным кровообращением (ИК) – от 29500 до 735000 руб.;
- АКШ без использования ИК – от 29500 до 590000 руб.;
- повторная АКШ – от 165000 до 780000 руб.
В Германии операцию аортокоронарного шунтирования сердца делают с 1964 года, как наиболее эффективный способ вернуть больного к полноценной активной жизни. Операция коронарного шунтирования сосудов сердца – это высокотехнологичное дорогостоящее вмешательство.
Операция шунтирования сердца сокращает срок реабилитации, но стоимость ее довольно высока, и обойдется такое вмешательство в 20000 — 30000 евро, что нужно дополнить еще 4000 евро – это цена предварительного обследования.
Шунтирование сердца: сколько длится операция, подготовка, основные этапы и возможные осложнения
 Перед операцией АКШ необходимо выполнить специальные подготовительные процедуры.
Перед операцией АКШ необходимо выполнить специальные подготовительные процедуры.
Прежде всего, перед операцией последний прием пищи осуществляется вечером: пища должна быть легкой, сопровождается негазированной питьевой водой. В зонах, где будут осуществляться надрезы и забор шунта, волосы должны быть тщательно выбриты. Перед операцией кишечник очищают. Необходимые лекарственные препараты принимают сразу после ужина.
Накануне операции (обычно за день до проведения) оперирующий хирург рассказывает детали шунтирования, проводит осмотр пациента.
Специалист по дыхательной гимнастике рассказывает о специальных упражнениях, которые придется выполнять после операции для ускорения реабилитации, поэтому выучить их надо заранее. Требуется сдать медсестре на временное хранение свои личные вещи.
Этапы проведения
На первом этапе операции АКШ анестезиолог вводит специальный препарат в вену пациента, чтобы он уснул. В трахею вставляется трубка, которая позволяет контролировать дыхательные процессы во время операции. Вставляемый в желудок зонд предотвращает возможные забросы содержимого желудка в легкие.
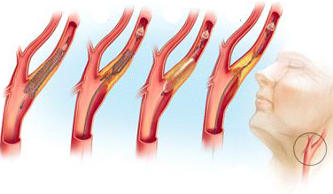
На следующем этапе раскрывается грудная клетка пациента, чтобы обеспечить необходимый доступ к области операции.
На третьем этапе сердце пациента останавливают, подключая искусственное кровообращение.
Во время подключения искусственного кровотока второй хирург извлекает шунт из другого сосуда (или вены) пациента.
Шунт вставляется таким образом, чтобы кровоток, обходя поврежденный участок, позволил полностью обеспечить поступление питательных веществ к сердцу.
После того, как работу сердца восстанавливают, хирурги проверяют работоспособность шунта. Затем полость грудной клетки зашивается. Пациента отвозят в отделение реанимации.
Сколько длится операция по шунтированию сердца? Как правило, процесс занимает от 3 до 6 часов, однако возможна и другая продолжительность операции. Длительность зависит от количества шунтов, индивидуальных особенностей пациента, опыта хирурга и т.д.
Можно спросить хирурга о предполагаемой длительности операции, но точную продолжительность данного процесса вам смогут сообщить только после окончания.
Как правило, возможные осложнения проявляются уже после выписки пациента домой.
Эти случаи довольно редки, однако необходимо сразу же обратиться к лечащему врачу, если заметили следующие признаки:
- послеоперационный рубец покраснел, из него выходят выделения (цвет выделений не важен, поскольку самих выделений в принципе быть не должно);
- высокая температура;
- озноб;
- сильная утомляемость и одышка без видимых причин;
- быстрая прибавка в весе;
- резкое изменение пульса.
Главное — не паниковать, если заметили один или несколько симптомов у себя. Вполне возможно, что за данными симптомами стоит обычная усталость или вирусное заболевание. Выявить точный диагноз сможет только врач.
Повторное аортокоронарное шунтирование — в Индии
Повторное аортокоронарное шунтирование – более сложная процедура, по сравнению с первичным шунтированием. Аортокоронарное шунтирование — современный метод хирургического лечения ишемической болезни сердца. Оно показано пациентам со стенокардией, когда медикаментозная терапия не дает результата, после перенесенного инфаркта миокарда, а также при сужении коронарных артерий после проведения коронарографии. Смысл аортокоронарного шунтирования заключается в том, что врач берет в качестве шунта небольшой фрагмент подкожной вены с ноги пациента или артерии с внутренней стенки грудной клетки. Такой шунт одни концом подшивается непосредственно к аорте, а другой конец подшивается дальше места сужения. Тем самым восстанавливается кровоток в миокарде. В настоящее время индийские кардиохирурги выполняют несколько типов аортокоронарного шунтирования — традицонное с кардиоплегией, без кардиоплегии (на бьющемся сердце) и малоинвазивное. Выбор того или иного типа шунтирования зависит как от формы заболевания, количества пораженных коронарных сосудов, так и от других факторов.
Срок службы аортокоронарного шунта в среднем составляет 10-15 лет. После указанного срока в аортокоронарном шунте начинают происходить изменения, такие же, какие были в коронарной артерии пациента. Это особенно касается случаев, если пациент после операции не изменил образ жизни, питания, чтобы снизить риск возникновения повторного сужения атеросклеротическими бляшками.
У пациентов, которые являются кандидатами на повторное аортокоронарное шунтирование, более старший возраст, имеются тяжелые сопутствующие заболевания. Коронарные артерии у таких пациентов более измененные, склерозированные, кроме того, шунт — это не сердечная артерия. Хирургическое вмешательство при этом сопровождается более высоким риском осложнений, а повторный доступ через грудину (стеротомия) может оказаться проблематичным, поэтому может потребоваться высвобождение сердца от спаек. Если у пациента поражен венозный шунт, это может быть причиной тромбоэмболии, поэтому требуется, чтобы внутренняя грудная артерия, соединенная с передней нисходящей артерией, не была повреждена. На сегодня число повторных аортокоронарных шунтирований снизилось ввиду частого использования анастомоза внутренняя грудная артерия, с передней нисходящей артерией при первичном шунтировании, малоинвазивных перкутанных кардиохирургических вмешательств и оптимальной медикаментозной терапии после шунтирования.
Современная индийская кардиохирургия постепенно выбивается в лидеры мирового медицинского туризма. При этом, квалификация кардиохирургов, опыт врачей, условия в клиниках, комфорт, оснащенность современным оборудованием для проведения аортокоронарного шунтирования практически не уступают таким же параметрам европейской или израильской кардиохирургии, однако, ценовой вопрос сможет приятно удивить своей доступностью. Несмотря на столь приемлемую стоимость лечения в индийских кардиоцентрах, результаты такого лечения сопоставимы с лечением в лучших клиниках Германии, Швейцарии, Израиля или Турции.
+7 495 545 17 44 — где и у кого оперировать сердце
Аортокоронарное шунтирование (АКШ) применяется с целью предотвращения опасных изменений в миокарде, что помогает повысить продолжительность и качество жизни. В процессе хирургического вмешательства высококвалифицированные специалисты восстанавливают кровоток в обход поврежденного коронарного сосуда к аорте. Это помогает восстановить нормальное кровообращение в области пострадавшей сердечной стенки.
Анализы и диагностика
Полную информацию о состояния сосудистой системы сердца получают после проведения коронароангиографии и мультиспиральной компьютерной томографии. Оба метода исследования позволяют оценить степень поражения венечных сосудов и определиться с дальнейшей тактикой лечения.
МРТ сердца и коронарных сосудов
Магнитно-резонансная томография считается неинвазивным диагностическим исследованием, который основывается на методе ядерного магнитного резонанса. МСКТ позволяет получить чёткое изображение сердца и оценить состояние коронарных сосудов. Абсолютные противопоказания:
- наличие зажимов, скоб и имплантов из металла;
- наличие инсулиновой помпы, кардиостимулятора, феррамагнитного импланта и других электронных систем.
Цена исследования колеблется в диапазоне от 15 до 35 тысяч рублей. В сравнении с магнитно-резонансным методом исследования КТ сердца является более информативным в плане оценки состояния сосудистой системы сердца.
Дополнительные методы обследования:
- коагулограмма;
- биохимический и общий анализ крови;
- УЗИ органов брюшной полости;
- липидный спектр;
- рентгенография органов грудной клетки;
- УЗДС нижних конечностей;
- ЭКГ;
- ЭхоКГ;
- анализ мочи.
Как проходит аортокоронарное шунтирование
Аортокоронарное шунтирование бывает нескольких видов, каждый отличается своими достоинствами и недостатками. Больного и близких родственников обязательно проинформируют о том, какой именно будет проводиться, и чем обосновано такое решение врачебного консилиума:
- При искусственном кровообращении и «отключенном» сердце. Это самый старый и самый проверенный метод проведения вмешательства. Его основные плюсы – надежность, хорошо отработанная методика. Минусы – риск возникновения осложнений на легких и головном мозге.
- На работающем сердце с искусственным кровообращением. Врачи-кардиологи называют такой способ «золотой серединой».
- На работающем сердце без остановки кровообращения. С одной стороны – минимальное количество побочных эффектов, с другой – требует высочайшего мастерства хирурга. В нашей стране проводится редко.
Рано утром пациенту делают кардиограмму и проверяют состояние сосудов с помощью специальных зондов. Это самая неприятная предварительная процедура, потому что дальше применяется общий наркоз и человек перестает ощущать боль.
Этапы АКШ
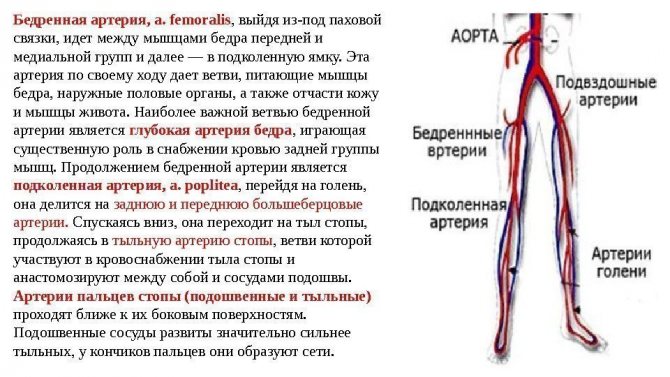
Ход операции также будет включать несколько основных этапов. Аортокоронарное шунтирование подразумевает, что артерии сердца будут заменены шунтами. Их «делают», как правило, из собственных сосудов больного. Предпочтительнее всего брать крупные прочные и эластичные артерии ног – эта процедура называется аутовенозным шунтированием.
Во время шунтирования одновременно работают несколько врачей и ассистентов. Самая сложная часть – подсоединение вырезанных из ноги сосудов к сердечной мышце. Это выполняет старший хирург. Все остальные действия – от вскрытия грудной клетки до извлечения артериального фрагмента из ноги проводятся помощниками. Однозначного ответа на вопрос, сколько длится операция, нет: от четырех до шести часов в зависимости от сложности и возникших проблем.
Спустя три-четыре часа после завершения пациент приходит в себя. В этот момент он находится в реанимации, где в него помещают специальное устройство для откачки избыточной жидкости, скопившейся в легких. Также на грудную клетку надевается бандаж, а на ногу – фиксирующий эластичный бинт. Врачи наблюдают за состоянием больного в течение суток, а затем переводят человека из реанимации в палату интенсивной терапии. На этом этапе человеку разрешено самостоятельно вставать с помощью специального троса, он может идти в туалет, пить и принимать пищу. В реанимацию родственники не допускаются, но в палату интенсивной терапии пропускают при условии соблюдения больничного режима.