Легочная артерия сердца: функции и заболевания
Содержание:
Методы лечения легочной гипертензии
Лечение пациентов с легочной артериальной гипертензией заключается в устранении симптомов и приостановке развития патологических процессов. В этих целях используются различные методы терапии.
Общие рекомендации
Наличие легочной гипертензии предполагает коррекции образа жизни пациентов. К подобным мерам следует отнести:
- выполнение ежедневных упражнений ЛФК, способствующих улучшению тонуса кровеносных сосудов, но не требующих повышенной дыхательной активности;
- избежание чрезмерных физических нагрузок;
- профилактика инфекционно-воспалительных заболеваний дыхательной системы (бронхит, пневмония), а при их возникновении своевременное лечение;
- профилактика анемии, заключающаяся в приеме специальных лекарственных препаратов (Сорбифер);
- отказ от гормональных методов контрацепции;
- отказ от курения и чрезмерного употребления алкогольных напитков.
Медикаментозная терапия
- Сосудорасширяющие препараты (например: Нифедипин, Кардилопин). Широко применяется при лечении ЛГ. Они снижают тонус сосудистых стенок, способствуя их расслаблению и в венах и артериях. В результате этого увеличивается диаметр сосудов и улучшается кровоток.
- Простагландины (например: Трепростинил). Лекарственные средства, способствующие снятию сосудистого спазма. Прием простагландинов является профилактикой образования тромбов. Эффективны при всех типах ЛГ.
- Сердечные гликозиды (Дигоксин, Строфантин, Коргликон). При их приеме снижается спазм сосудов, увеличивается приток крови к сердечной мышце, повышается толерантность сосудистой системы к внешним неблагоприятным факторам. При легочной гипертензии используются в целях профилактики и лечения поражений сердца.
- Антикоагулянты (Аспирин, Эликвис). Предупреждают развитие тромбоза, а также растворяют уже имеющиеся кровяные сгустки.
- Диуретики (Фуросемид). Мочегонные препараты обеспечивают отток лишней жидкости из организма, что снижает объем циркулирующей крови. Это минимизирует нагрузку на сердечно-сосудистую систему и способствует снижению давления в большом и малом круге кровообращения.
- Антагонисты рецепторов эндотелина (Бозентан, Траклир). Патологический процесс в сосудах у пациентов с легочной артериальной гипертензией обусловлен разрастанием внутренней выстилающей поверхности сосудов – эндотелия. Прием лекарств этой группы значительно замедляет развитие заболевания.
Дополнительно применяются:
- Кислородотерапия. Используется, в первую очередь, у пациентов с дыхательной недостаточностью и наличием пороков сердца. В результате проведения процедуры происходит насыщение крови кислородом, что обеспечивает нормальное питание тканей организма.
- Оксид азота. Вдыхание оксида азота положительно воздействует на сосуды легких. Улучшается кровоток, снижается сопротивление их стенок. Устраняется одышка и боли, а также увеличивается толерантность к физическим нагрузкам.
Диета
Правила питания при легочной гипертензии предполагают ограничение в рационе соли и жиров животного происхождения. Разрешены к употреблению:
- овощи;
- фрукты;
- молочные продукты;
- маложирная мясная пища (говядина, птица);
- нежирная рыба;
- орехи, сухофрукты.
Следует избегать частого употребления кофе и крепкого чая.
Важно соблюдать питьевой режим во избежание отеков. Объем потребляемой жидкости должен составлять около 2 л воды в сутки
Методы хирургического вмешательства
- Пересадка сердца или системы легкие-сердце. Это высокотехнологичная операция применяется, когда методы стандартной терапии исчерпывают себя. Трансплантация сердца и легких представляет собой значительную проблему ввиду нехватки доноров, а также возможных проблем, связанных с отторжением их организмом реципиента. Пациенты после трансплантации с этим живут в среднем около десяти или пятнадцати лет.
- Тромбэндартерэктомия. Данное операционное вмешательство подразумевает механическое удаление тромба в русле легочной артерии. Относится к малоинвазивному виду хирургии.
Методы народной медицины
- Настой плодов рябины. Чайную ложку ягод рябины необходимо заварить одним стаканом кипятка и оставить настаиваться на протяжении одного часа. Полученное средство процедить и употреблять по половине стакана 3 раза в день. Длительность приема составляет один месяц. Средство способствует устранению выраженности симптоматики заболевания (устранение одышки, загрудинных болей).
- Настойка из соцветий календулы. 50 грамм высушенных соцветий необходимо залить 150 граммами спирта и настаивать в течение недели в сухом холодном месте без доступа солнечного света. Принимать средство необходимо по 25 капель трижды в сутки на протяжении одного месяца.
Симптомы аневризмы легкого
Симптомы заболевания разнообразны. Цианоз, одышка, головная боль, головокружение, наклонность к обморокам, судорогам, эпилептиформным припадкам являются проявлением гипоксии мозга. Вследствие наклонности к тромбоэмболиям у этих больных нередко встречаются парезы, параличи, абсцессы мозга.
В связи с истончением и дистрофическими нарушениями в стенках сосудов, участвующих в образовании аневризмы, наблюдаются разрывы их с последующим кровотечением, которое проявляется кровохарканьем или гемотораксом. Пальцы принимают форму барабанных палочек, а ногти деформированы в виде часовых стекол, что встречается при заболеваниях, сопровождающихся хронической гипоксией.
Физическими методами исследования патологические изменения со стороны легких обычно выявить не удается. Только в случае распространенного процесса в соответствующей области может определяться укорочение перкуторного звука, ослабление голосового дрожания, а при аускультации выслушиваются сосудистые шумы. В анализе крови отмечается повышение гемоглобина до 100% и выше и увеличение количества эритроцитов.
Таким образом, аневризмы легкого по своей клинической картине не всегда имеют характерные признаки и часто протекают под видом туберкулеза легких, бронхоэктатической болезни, эритремии, особенно если первые симптомы появляются в возрасте 25—35 лет. Еще более затрудняет диагностику отсутствие цианоза. Это может наблюдаться, когда межсосудистые соустья располагаются между бронхиальными артериями, несущими артериальную кровь, и легочными венами. Если врожденные аневризмы левого легкого встречаются в детском возрасте, то наличие сосудистых шумов, прослушивающихся в проекции сердца, и цианоз могут симулировать врожденный порок сердца, особенно при выраженной полиглобулии и полицитемии.
Факторы, влияющие на результат исследования
- Неисправности в регистрирующей системе, негерметичные соединения, образование тромбов на конце катетера, наличие воздуха в катетере, разрыв баллона.
- ИВЛ с положительным давлением на выдохе, которая вызывает повышение внутри-грудного давления (повышение давления в катетере).
- Неправильное положение катетера, которое становится причиной чрезмерной его подвижности (низкоамплитудная кривая давления).
- Упор катетера в стенку сосуда, что может стать причиной стойкой его окклюзии или за-кли-нивания ветви легочной артерии.
- Психомоторное возбуждение пациента.
B.H. Tитoвa
«Зондирование легочной артерии» и другие статьи из раздела Электрофизические методы исследования
- Зондирование сердца
- Электрофизиологическое исследование
- Вся информация по этому вопросу
Что такое аневризма легочной артерии, симптомы и методы лечения
При наличии локального выпячивания магистральной артерии либо её главных ответвлений диагностируется аневризма лёгочной артерии. Когда в слабом месте сосудистой стенки образовывается патологическое расширение, в сердечно-сосудистой системе может произойти сбой. Пациенты, имеющие такую болезнь, очень рискуют, поскольку она протекает скрытно. Её симптомы имеют сходство с другими заболеваниями. Поэтому на начальных стадиях обнаружить нарушение сложно.
Признаки
У сосудов и артерий имеется свойство расширяться на некоторое время, а потом сужаться. Если присутствуют неблагоприятные факторы, структура тканей подвергается хроническим изменениям. Так появляется патологическое выпячивание, именуемое аневризмой.
Почти в 80 % случаев при наличии артериовенозного расширения лёгкого симптоматика незначительная. Зачастую заболевание выявляют уже на поздней стадии. У некоторых больных аневризма лёгочной артерии диагностируется после того, как сосудистая стенка разорвалась и требуется срочная помощь.
Выпуклость, которая сформировалась на стенке артерии, – это самое слабое место.
Подозревать аневризму можно при наличии: 
- Проблем с дыханием.
- Кровоизлияний в лёгких.
- Болезненного дискомфорта в грудной клетке.
- Состояния немощности.
- Усталости в процессе ходьбы.
- Охриплости (по причине давления на гортанный нерв).
Если аневризма идиопатическая, то есть беспричинная, её диагностируют по проявлениям в виде:
- расширения лёгочного ствола;
- атеросклероза сосудов лёгких;
- сердечных заболеваний хронической формы, которые являются сопутствующими признаками;
- одышки;
- учащённых сердечных сокращений, которые прослушиваются даже в спокойном состоянии.
Из-за того что патологию по проявлениям можно легко спутать с другими заболеваниями, точный диагноз ставится только после тщательной диагностики.
Причины и возможные осложнения
Расширение артерии лёгких провоцируется факторами, многие из которых являются врождёнными.
Главным образом аневризма может возникать по причине: 
- сердечных пороков – врождённых и приобретённых;
- атеросклеротического поражения;
- сужения сосудистого просвета (стеноза);
- травмы артерии;
- грибкового поражения артериальных стенок.
Каждое из перечисленных последствий несёт угрозу для пациента.
Аневризма, вызвавшая отёк лёгкого и являющаяся следствием сердечной недостаточности, заявит о себе:
- ухудшением дыхательных функций;
- болями;
- кровохарканьем.
Когда меняется структура сосудистых стенок, они расслаиваются и истончаются, выпячивание может лопнуть, при этом происходит кровоизлияние в ткани, находящиеся рядом.
Следует опасаться тромбообразования, поскольку оно может привести к инсульту и спровоцировать летальный исход.
Особенности лечения
Главный метод устранения аневризмы – хирургическое вмешательство. Благодаря ему удаётся достичь долговременного и положительного результата. Операция помогает снизить вероятность смертельного исхода даже у пациентов пожилого возраста.
Пока симптоматика отсутствует, врачи нередко прибегают к выжидательной тактике.
Чтобы определиться с видом оперативного лечения, медики учитывают:
- Этиологию болезни. Хирургическое вмешательство не рекомендуется, если присутствуют тяжёлые сердечно-сосудистые нарушения или онкологические опухоли.
- Результаты компьютерной томографии. Обследование покажет, есть ли внутреннее кровоизлияние. При разрыве артерии операция обязательна. КТ помогает увидеть, в каком месте возникло поражение и на какой стадии находится патология.
- Данные рентгенографии. Метод является основным при обследовании больного. Он показывает, где отклонение локализуется и повреждена ли артерия.
В некоторых случаях операция предусматривает установку лавсанового протеза.
Избежать вероятного развития патологии можно благодаря профилактическим мерам, которые всегда будут уместны при любых сосудистых нарушениях. Регулярный медицинский осмотр поможет на раннем этапе обнаружить те или иные отклонения, что даст возможность предотвратить появление осложнений.
Что это такое?
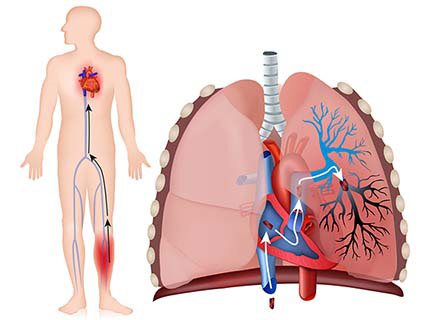
Эта артерия, которая называется легочной, единственная во всем организме содержит тёмную, венозную кровь. И никаких неправильностей в названии здесь нет: мы привыкли, что в артериях должна течь алая кровь. Но, на самом деле, артерии – это сосуды, которые несут кровь от сердца на периферию, а вены – сосуды, по которым кровь возвращается назад, в сердце.
Куда несет от сердца венозную кровь легочная артерия? Конечно, в легкие, для обмена углекислого газа в гемоглобине на кислород. Этот газообмен происходит в «обратную сторону», кровь становится алой и готова вновь нести кислород органам и тканям.
Поэтому легочная гипертензия — это клинический синдром, характерный для большой группы заболеваний, для которых является общим повышенное сопротивление в сосудах легких для тока крови.
Поскольку кровь в лёгкие нагнетает правый желудочек, то его декомпенсация приводит к появлению сердечной недостаточности в правых отделах нашего сердца, а также к довольно быстрой смерти человека
Важно помнить, что правый желудочек значительно слабее левого: ведь ему не нужно «гнать кровь в ноги». Легкие находятся рядом с ним, и значительная мощность ему не требуется
Вот почему он «выдыхается» быстрее: если левый желудочек может долгое время находиться в состоянии гипертрофии, то правый желудочек на это не способен.
Показатели давления, при которых возникает легочная гипертензия совсем другие, и не сравнимы с артериальной. Так, если врачи ставят артериальную гипертензию при давлении, начиная от 139/89 мм. рт. ст., то ее легочная «сестра» возникает уже при давлении свыше 25 мм. в покое. Под физической нагрузкой этот показатель составляет более 30 мм. рт. ст.
Причины возникновения синдрома ЛГ
К легочной гипертензии (ЛГ) могут приводить самые разные состояния и болезни. Встречается даже идиопатическая легочная гипертензия. Так называют развитие данного синдрома без видимой причины, несмотря на все диагностические поиски. Но все – таки, в большинстве случаев удается найти или причину, или факторы, которые могут привести к повышению риска появления этого синдрома. Вот некоторые из них:
- наследственные состояния;
- прием лекарств;
- воздействие токсинов;
- употребление наркотиков, например, амфетаминов;
- при заболеваниях соединительной ткани (волчанке, склеродермии);
- при заболеваниях печени и развившейся портальной гипертензии (циррозе, хроническом гепатите, гепатоцеллюлярной карциноме);
- при пороках сердца;
- на фоне заболевания ВИЧ – инфекцией;
- при некоторых анемиях и паразитарных инвазиях (например, при наличии шистосомоза – внутрисосудистых паразитов).
Очень часто возникает легочная гипертензия, и даже феномен «легочного сердца» при заболеваниях легких. «Пальму первенства» можно отдать обструктивным хроническим болезням: бронхитам, интерстициальным заболеваниям (альвеолит). Также может возникнуть гипертензия при синдроме нарушения дыхания во сне, и даже при нахождении высоко в горах без тренировки.
Но этими заболеваниями далеко не исчерпываются те причины, по которым может развиться хроническая легочная гипертензия. Часто можно наблюдать различные варианты тромбоэмболии, пороки развития селезенки. Бывает этот синдром при саркоидозе, метастазах в средостение, при фиброзирующем медиастините, и даже при хронической почечной недостаточности (ХПН) у больных, находящихся на гемодиализе.
В чем опасность?
Если не лечить своевременно гипертензию, то возникает быстрое прогрессирование правожелудочковой недостаточности. Набухают шейные вены, развивается асцит – в брюшной полости скапливается свободная жидкость.
Увеличивается печень, возникают периферические отеки на ногах. Человек становится глубоким инвалидом «по общему заболеванию».
Лечение
Лечение больных с ТЭЛА должно осуществляться в отделениях реанимации и интенсивной терапии.
Коррекция гемодинамики и гипоксии
При остановке сердца выполняют сердечно-лёгочную реанимацию. В случае возникновения гипоксии у пациента с ТЭЛА проводят оксигенотерапию (маски, носовые катетеры); реже требуется искусственная вентиляция лёгких. Для устранения гипотензии внутривенно вводят солевые растворы или вазопрессоры (адреналин, добутамин, допамин).
Антикоагулянтная терапия
Своевременная антикоагулянтная терапия снижает риск смерти и рецидивов тромбоэмболий, поэтому её рекомендуют начинать не только при подтверждённом диагнозе, но ещё в процессе диагностики при высокой вероятности ТЭЛА. Для этого применяют нефракционированный гепарин (внутривенно), низкомолекулярный гепарин: эноксапарин, далтепарин (подкожно) или фондапаринукс (подкожно).
Дозировку нефракционированного гепарина подбирают, учитывая массу пациента и активированное частичное тромбопластиновое время (АЧТВ). Для этого готовят раствор гепарина натрия — 20 000 МЕ/кг на 500 мл физиологичесого раствора. Вначале вводят внутривенно струйно 80 МЕ/кг, а затем проводят инфузию со скоростью 18 МЕ/кг/ч. Через 6 часов после струйного введения проверяют АЧТВ и корректирую скорость введения гепарина как указано в таблице. АЧТВ определяют через 3 часа после каждого изменения скорости; при достижении желаемого уровня (46—70 с, в 1,5—2,5 раза выше контроля) этот показатель контролируют ежедневно.
| АЧТВ, с | Изменение дозировки |
|---|---|
| <35 | Увеличить на 4 МЕ/кг/ч |
| 35—45 | Увеличить на 2 МЕ/кг/ч |
| 46—70 | Не изменять |
| 71—90 | Уменьшить на 2 МЕ/кг/ч |
| >90 | Прекратить введение на 1 ч, затем уменьшить на 3 МЕ/кг/ч |
В большинстве случаев применяют низкомолекулярные гепарины, так как они эффективнее, безопаснее и удобнее в применении, чем нефракционированный
Однако с осторожностью их следует назначать при дисфункции почек (уменьшение клиренса креатинина
(175 МЕ/кг 1 раз в сутки). У больных с онкологическими заболеваниями можно использовать дальтепарин (англ.)русск. (200 МЕ/кг 1 раз в сутки).
Для антикоагуляции возможно применение фондапаринукса — селективного ингибитора фактора Xa. Его назначают подкожно 1 раз в сутки 5 мг при массе тела <50 кг, 7,5 мг — при 50—100 кг и 10 мг — если >100 кг. Он высокоэффективен при ТЭЛА и не вызывает тромбоцитопению, в отличие от гепарина. Однако фондапаринукс противопоказан при тяжёлой почечной недостаточности (клиренс креатинина <20 мл/мин).
Также желательно уже в первый день введения антикоагулянтов прямого действия (гепарины или фондапаринукс) назначить варфарин. При достижении уровня международного нормализованного отношения (МНО) 2—3 и удержании его на таком уровне не менее 2 суток прямые антикоагулянты отменяют (но не ранее, чем через 5 суток от начала их применения). Начальная доза варфарина — 5 или 7,5 мг 1 раз в сутки. Пациентам моложе 60 лет и без серьёзной сопутствующей патологии допустима начальная доза 10 мг. Приём варфарина продолжают не менее 3 месяцев.
Реперфузионная терапия
Цель реперфузионной терапии — удаление тромба и восстановление нормального лёгочного кровотока. Чаще всего для этого применяют тромболитическую терапию. Её рекомендуют проводить больным высокого риска. Некоторые авторы допускают применение тромболизиса при умеренном риске, однако польза такой терапии в этой группе больных в настоящее время не ясна. Применяют следующие препараты:
- Стрептокиназа — нагрузочная доза 250 000 МЕ в течение 30 минут, затем 100 000 МЕ в час в течение 12-24 ч или ускоренная схема 1,5 млн МЕ в течение 2 ч
- Урокиназа — нагрузочная доза 4400 МЕ/кг массы тела в течение 10 мин, затем 4400 МЕ/кг массы тела в час в течение 12—24 ч или ускоренная схема 3 млн МЕ в течение 2 ч
- Альтеплаза — 100 мг на протяжении 2 ч или ускоренная схема 0,6 мг/кг массы тела на протяжении 15 мин (максимальная доза 50 мг)
Кровотечение — основная проблема тромболитической терапии. Массивное кровотечение развивается в 13% случаев, в 1,8% — внутримозговое кровоизлияние.
Хирургические методы
Кава-фильтр.
Хирургическое удаление тромба (тромбэктомия) рассматривают как альтернативный метод лечения ТЭЛА высокого риска, когда тромболитическая терапия противопоказана. Больным с высоким риском рецидива и при абсолютных противопоказаниях к антикоагулянтной терапии возможна установка кава-фильтров. Они представляют собой сетчатые фильтры, которые улавливают отрывающиеся от стенки тромбы и предотвращают их попадание в лёгочную артерию. Кава-фильтр вводят чрескожно, чаще через внутреннюю яремную или бедренную вену, и устанавливают ниже почечных вен (выше — при наличии тромбов в почечных венах).
Сравнительная таблица
| аорта | Легочная артерия | |
|---|---|---|
| Определение | Аорта — это артерия, которая несет оксигенированную кровь по всему телу. | Легочная артерия несет дезоксигенированную кровь в легкие. |
| функция | Функция аорты заключается в переносе насыщенной кислородом крови по всему организму. | Функция легочной артерии заключается в доставке крови в легкие для оксигенации. |
| Место нахождения | Аорта расположена в верхней части сердца. | Легочная артерия расположена непосредственно под аортой. |
| Тип обращения | Аорта является частью системного кровообращения. | Легочный ствол с левой и правой артериями являются частью легочной циркуляции. |
Лечение
Медикаментозное лечение тромбоэмболии легочной артерии
| Препарат | Описание | Применение и дозировки |
| Препараты, уменьшающие свертываемость крови | ||
| Гепарин натрия (натриевый гепарин) | Гепарин – вещество, которое образуется в организме человека и других млекопитающих. Он подавляет фермент тромбин, который играет важную роль в процессе свертывания крови. | Одномоментно вводят внутривенно 5000 – 10000 ЕД гепарина. Затем – капельно по 1000-1500 ЕД в час. Курс лечения – 5-10 дней. |
| Надропарин кальция (фраксипарин) | Низкомолекулярный гепарин, который получают из слизистой оболочки кишечника свиней. Подавляет процесс свертывания крови, а также обладает противовоспалительным действием и подавляет иммунитет. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Эноксапарин натрия | Низкомолекулярный гепарин. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Варфарин | Препарат, который подавляет синтез в печени белков, необходимых для свертывания крови. Назначается параллельно с препаратами гепарина на 2-й день лечения. | Форма выпуска: Таблетки по 2,5 мг (0,0025 г).Дозировки: В первые 1-2 дня варфарин назначают в дозировке 10 мг 1 раз в день. Затем дозу снижают до 5-7,5 мг 1 раз в день. Курс лечения – 3-6 месяцев. |
| Фондапаринукс | Синтетический препарат. Подавляет функцию веществ, которые принимают участие в процессе свертывания крови. Иногда применяется для лечения тромбоэмболии легочной артерии. | |
| Тромболитики (препараты, которые растворяют тромбы) | ||
| Стрептокиназа | Стрептокиназу получают из β-гемолитического стрептококка группы C. Она активирует фермент плазмин, который расщепляет тромб. Стрептокиназа действует не только на поверхности тромба, но и проникает внутрь него. Наиболее активна в отношении недавно образовавшихся тромбов. | Схема 1. Вводят внутривенно в виде раствора в дозировке 1,5 миллиона МЕ (международных единиц) в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Урокиназа | Препарат, который получают из культуры клеток почек человека. Активирует фермент плазмин, который разрушает тромбы. В отличие от стрептокиназы, реже вызывает аллергические реакции. | Схема 1. Вводят внутривенно в виде раствора в дозировке 3 миллиона МЕ в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Альтеплаза | Препарат, который получают из человеческих тканей. Активирует фермент плазмин, который осуществляет разрушение тромба. Не обладает антигенными свойствами, поэтому не вызывает аллергических реакций и может использоваться повторно. Действует на поверхности и внутри тромба. | Схема 1. Вводят 100 мг препарата в течение 2 часов.Схема 2. Вводят препарат в течение 15 минут из расчета 0,6 мг на каждый килограмм массы тела больного. |
Мероприятия, которые проводят при массивной тромбоэмболии легочной артерии
- Остановка сердца. Проводят сердечно-легочную реанимацию (непрямой массаж сердца, искусственную вентиляцию легких, дефибрилляцию).
- Гипоксия (пониженное содержание в организме кислорода) в результате нарушения дыхания. Проводят оксигенотерапию – больной вдыхает газовую смесь, обогащенную кислородом (40%-70%). Ее подают через маску или через введенный в нос катетер.
- Выраженное нарушение дыхания и тяжелая гипоксия. Проводят искусственную вентиляцию легких.
- Гипотензия (снижение артериального давления). Больному вводят внутривенно через капельницу различные солевые растворы. Применяют препараты, которые вызывают сужение просвета сосудов и повышение артериального давления: допамин, добутамин, адреналин.
Хирургическое лечение тромбоэмболии легочной артерии
Показания к хирургическому лечению при ТЭЛА
- массивная тромбоэмболия;
- ухудшение состояния пациента, несмотря на проводимое консервативное лечение;
- тромбоэмболия самой легочной артерии или ее крупных ветвей;
- резкое ограничение притока крови к легким, сопровождающееся нарушением общего кровообращения;
- хроническая рецидивирующая тромбоэмболия легочной артерии;
- резкое снижение артериального давления;
Виды операций при тромбоэмболии легочной артерии
- Эмболэктомия – удаление эмбола. Это хирургическое вмешательство проводится в большинстве случаев, при острой ТЭЛА.
- Тромбэндартерэктомия – удаление внутренней стенки артерии с прикрепленной к ней бляшкой. Применяется при хронической ТЭЛА.