Миастения симптомы причины возникновения
Содержание:
Как проявляется заболевание
Основной симптом миастении – это слабость и повышенная утомляемость скелетных мышц, которые происходит при длительной работе и напряжении. Слабость нарастает при повторении одних и тех же движений на протяжении некоторого времени. Описать это состояние можно так – мышцы сильно устают и перестает слушаться человека, а потом и вовсе наступает полный их паралич. После отдыха, который может быть довольно длительным, они снова начинают функционировать в обычном режиме.
Что за болезнь миастения? Существуют три формы этого тяжёлого недуга. Это глазная, бульбарная и генерализованная. Каждая из них имеет свои собственные признаки и своё лечение
Именно поэтому так важно поставить правильный диагноз перед началом лечения. При развитии тяжёлой формы болезни развивается такое состояние, как миастенический криз, который угрожает жизни человека
Обычное лечение
Не всем нужно лечение от миастении. Однако если у вас есть симптомы, которые мешают повседневной жизни или вызывают у вас дискомфорт, вы можете обратиться за лечением. Вам также следует пройти курс лечения, если ваше состояние влияет на ваше глотание или дыхание, поскольку это могут быть опасные симптомы.
Обычные варианты лечения миастении включают: (5, 13)
- Ингибиторы холинэстеразыТакже называется антихолинэстеразы. Эти препараты помогают повысить ацетилхолин, который могут использовать ваши мышцы. Они могут облегчить симптомы очень быстро после использования (в течение нескольких минут!), Но могут иметь некоторые неприятные побочные эффекты. Так как они заставляют другие мышцы легче сокращаться, вы можете испытывать диарею или иметь слишком много слюны во рту, пока ваш врач не найдет для вас правильную дозу. Большинство людей с миастенией также нуждаются в других лекарствах, чтобы справиться с их симптомами, но некоторые преуспевают только с ингибиторами холинэстеразы.
- Кортикостероиды или иммунодепрессанты. Эти препараты могут помешать вашей иммунной системе вырабатывать антитела против ацетилхолина. Если они работают хорошо, ваши мышечные рецепторы не будут блокироваться и могут быть в состоянии получать нервные сигналы, говорящие им о том, что они должны двигаться. Эти препараты могут иметь серьезные побочные эффекты и могут потребовать от вас регулярных анализов крови или других медицинских проверок.
- Плазмаферез. Этот процесс направляет вашу кровь через машину, которая отфильтровывает антитела, которые блокируют мышечные рецепторы. Ваша собственная кровь затем возвращается обратно в ваше тело. Эффект длится несколько недель, пока ваше тело не вырабатывает больше антител, чтобы блокировать мышцу от получения нервных сигналов снова.
-
Антитело терапия. Есть два типа этой терапии, которая пытается изменить вашу иммунную систему.
- Внутривенная иммуноглобулиновая (IVIg) терапия вводит нормальные антитела в ваши вены, временно останавливая иммунную систему от создания блокаторов.
- Терапия моноклональными антителами вводит лекарства, такие как ритуксимаб в ваши вены. Этот препарат помогает снизить количество лейкоцитов определенного типа в ваших венах. Ваша иммунная система может перестать вырабатывать столько же блокаторов мышечных рецепторов.
- Операция. Многие люди с миастенией имеют опухоль или проблемы с их вилочковой железой. Даже если они этого не делают, удаление тимуса может помочь облегчить симптомы. Во многих случаях это может остановить все симптомы, без лекарств. Его последствия могут быть постоянными, но иногда они происходят не сразу — им могут потребоваться месяцы или даже годы, чтобы помочь.
Поговорите с вашим лечащим врачом о наилучших для вас вариантах лечения, так как некоторые методы лечения могут быть более подходящими и более эффективными, чем другие. Лучшие варианты могут зависеть от вашего возраста, состояния здоровья, других лекарств, которые вы можете принимать, и других. Также могут проводиться клинические испытания с новыми методами лечения, которые могут быть хорошим вариантом для людей, которые не реагируют на другие виды лечения. (14)

Симптомы миастении
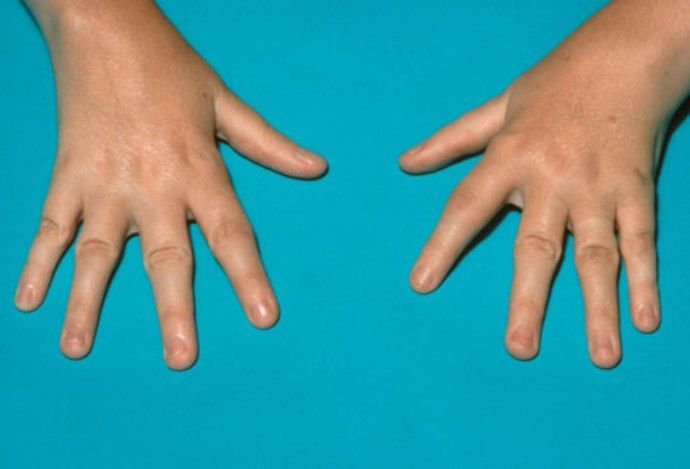
Главными клиническими признаками миастении будет мышечная слабость и резко выраженная утомляемость, которые градируют при повторении движений. Утром и после сна пациенты могут чувствовать себя удовлетворительно, а к вечеру происходит значительное нарастание симптомов заболевания. Как правило, на начальном этапе у больных отмечается опущение век, пациенты жалуются на двоение в глазах, данные явления свидетельствуют о поражении глазодвигательной мускулатуры. Со временем возникает утомляемость при жевании и выражении эмоций на лице.
Бульбарная дисфункция проявляется затруднением глотания как твердой, так и жидкой пищи. В процессе пища может попадать в нос. Голос пациентов с миастенией обладает гнусавыми свойствами и часто имеет тенденцию к «затуханию». Из-за данных симптомов больные вынуждены делать перерывы во время еды, что может спровоцировать потерю веса, а в некоторых тяжелых случаях — алиментарное истощение. На фоне бульбарной дисфункции возрастает риск развития аспирационной пневмонии. Патологическая слабость и утомляемость постепенно поражает большую часть тела больного, начиная с верхних конечностей, затем распространяется на шейную мускулатуру, дыхательные мышцы и мышцы ног. Рефлексы сухожилий обычно сохраняются, но в некоторых случаях они подвергаются истощению по миастеническому типу. В процессе осмотра больного могут визуализироваться проявления мышечной атрофии, которые при правильном лечении могут полностью исчезнуть.
Самым опасным проявлением генерализованной миастении считается дисфункция дыхания по периферическому типу, которая выступает абсолютным показанием к применению искусственной вентиляции легких.
Особенностью клиники миастении у пожилых пациентов будет быстрое распространение патологического процесса и развитие дыхательных расстройств.
Также особенности клинических проявлений данной патологии зависят от возраста пациента и наличия генетической предрасположенности. К примеру, неонатальная миастения возникает у детей, матери которых страдают бульбарным астеническим параличом, а проявляется данная форма выраженной гипотонией, слабым криком новорожденного, поверхностным дыханием, слабым сосательным рефлексом, слабостью или отсутствием двигательной активности непосредственно после рождения ребенка.
При врожденной миастении диагностируется слабое шевеление плода, в постнатальном периоде отмечается слабый крик (нередко писк), затрудненное дыхание, сосание, глотание и вялые движения. Данная клиническая форма миастении встречается крайне редко.
Симптомы ранней детской миастении, как правило, возникают в первые два года жизни ребенка. Проявления данной формы миастении представлены дисфункцией глазодвигательной мускулатуры, а в некоторых случаях могут отмечаться расстройства со стороны мимической и жевательной мышечной системы. Для ранней детской миастении в основном характерно легкое течение, которое обычно имеет благоприятный исход.
Ювенильная форма данного заболевания встречается чаще всего, к группе риска относятся подростки (в основном девочки в период полового созревания), течение ювенильной формы миастении носит генерализованный характер. В результате воздействия различных неблагоприятных факторов эндогенного или экзогенного характера, у пациентов с ювенильной миастенией, даже при легкой форме течения, может развиться миастенический криз. Нередко главным этиологическим фактором выступает недостаточная доза антихолинэстеразных средств. Помимо этого, миастенический криз может возникнуть на фоне общей интоксикации организма, острого инфекционного заболевания, физического перенапряжения, оперативного вмешательства по поводу сопутствующей патологии, применения транквилизаторов, миорелаксантов, аминазина, психоэмоционального расстройства и пр. Чаще всего миастенический криз отягощен угрожающими жизни состояниями.
Диагностика
Фото: womanway.online
Чтобы установить диагноз миастении, необходимо провести комплекс исследований. Он включает следующие процедуры:
Сбор анамнеза
При опросе врач обращает внимание на изменение симптомов на протяжении суток, связь мышечной слабости с физическими нагрузками, развитие ремиссий, положительную динамику после приема ингибиторов АХЭ и иммуносупрессоров.
Клинический осмотр. Исследуется общий неврологический статус, проверяется сила произвольных мышц лица, туловища, шеи и конечностей
Выполняются функциональные пробы. Ключевой признак миастении – нарастание слабости после нагрузки.
Проба с введением ингибитора АХЭ. Это специфический тест для подтверждения миастении. Лекарство вводится парентерально. При наличии заболевания через полчаса после поступления препарата мышечная сила восстанавливается, уменьшаются бульбарные и глазодвигательные симптомы.
Итерационная стимуляция нерва. Метод обнаруживает электрическую нейромышечную блокаду. На ослабленную мышцу крепятся электродные датчики, которые фиксируют потенциалы действия мышечных волокон. Тест положителен, если наблюдается характерное для миастении снижение амплитуды потенциалов действия.
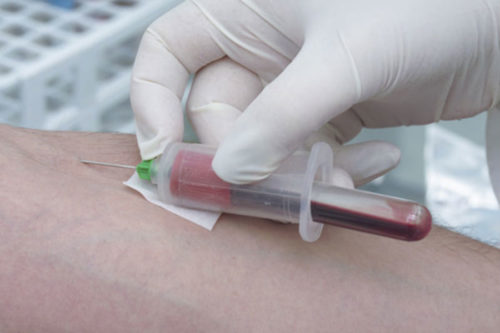
Выявление антител в крови. Антитела к ацетилхолиновым рецепторам определяется у 80% больных детей, у 50% больных подростков. У взрослых результаты теста малоинформативны. Показатели анализа снижаются после курса терапии, это указывает на ее успешность.
Морфологический анализ биоптата. Метод используется при неэффективности других диагностических процедур. Изучается строение мышечного биоптата, а именно постсинаптических мембран. У больных содержание ацетилхолиновых рецепторов составляет 10-30% от нормы.
Симптомы и признаки тяжелой миастении
Характерны следующие симптомы:
- Аномальная, связанная с физическим напряжением слабость и усталость мускулатуры (обычно мышц проксимальных конечностей, например в области затылка и плеч) с усилением жалоб в течение дня
- Улучшение после отдыха
- Часто транзиторное или флуктуирующее двоение в глазах (вследствие нарушений в движениях глаз) и птоз (одно- и/ или двухсторонний), которые улучшаются в условиях покоя (многие пациенты вначале обращаются к окулисту!)
- Связанные с физическим напряжением тахипноэ и диспноэ
- Нарушение функций глотания и жевания, а также говорения («гнусавая» речь) разной степени выраженности.
Можно выделить следующие формы миастении: глазную, (глазо-) глоточнолицевую и генерализованную, соответственно разной степени тяжести.В Германии используется классификация Оссермана 1958 года и классификация MGFA (Myasthenia gravis Foundation Association = Ассоциация организаций по проблемам тяжелой миастении).Термином «миастенический криз» обозначают угрожающее жизни обострение генерализованной тяжелой миастении с дыхательной недостаточностью, тяжелым нарушением глотания, угрозой аспирации и высокой степенью прогрессирующей мышечной слабости.Провоцирующими факторами могут быть:
- Инфекции
- Усиливающие миастению препараты (табл. В-4-2), глюкокортикоиды часто приводят к ухудшению только в начальной фазе
- Ошибки в приеме препаратов (например, отмена иммуносупрессивных препаратов),
- Эмоциональный стресс
- Тяжелые операции
- Наркоз.
Особой опасности подвергаются пациенты с нестабильными бульбарными или респираторными симптомами (аспирация при нарушении глотания с опасностью пневмонии или респираторное истощение с гиповентиляцией). Смертность вследствие миастенического криза составляет 5-12%.При установленной миастении диагностика кризисного ухудшения, как правило, проблем не представляет. Если миастения диагностирована не была, то в дифференциальный диагноз при клинической картине острого вялого тетрапареза, нарушений функции глотания и респираторной недостаточности включают
- Синдром Гийена-Барре
- Синдром Ламберта-Итона
- Острую интермиттирующую порфирию
- Ботулизм
- Отравление фосфорорганическими соединениями (Е605).
Холинергический криз может иметь такие же симптомы, что и миастенический криз. В целях дифференциальной диагностики можно под строгим медицинским наблюдением провести тест с эдрофонием (Tensilon). Отсутствие реакции указывает на вероятность холинергического криза.
Миастения у беременной и ребенка
Беременность и миастения
Беременные женщины, у которых выявлено это заболевание, обязательно должны наблюдаться у невропатолога. Миастения при беременности требует особо тщательного внимания со стороны врачей. Ведь ситуация непредсказуема — в это время состояние женщины может либо улучшится и симптомы ослабнут, либо произойдет обострение и ухудшение.
Если показания для проведения операции кесарева сечения отсутствуют, родоразрешение осуществляют естественным путем. Чтобы предотвратить развитие миастенического криза, применяют лекарственные препараты группы ингибиторов холинэстеразы. Особенности ведения родов при миастении отсутствуют. Но наличие этого диагноза следует учитывать при выборе лекарственных препаратов с целью обезболивания и родовспоможения. К примеру, лучше использовать региональную анестезию, а дозировки транквилизаторов, наркотических анальгетиков должны быть значительно уменьшены. При использовании лекарственных препаратов проводят контроль базовых физиологических показателей. Анализ газового состава артериальной крови необходим лишь в критических ситуациях, обычно этого не требуется, так как функция дыхания роженицы не нарушена.
Слабая родовая деятельность является показанием к введению прозерина парентерально с интервалом в три-черыре часа.
При плохом самочувствии в послеродовом периоде женщине назначают инъекции калимина, преднизолона и хлористого калия.
В случае проведения предпочтение следует отдать эпидуральной анестезии.
Наличие миастении полностью исключает грудное вскармливание.
Миастения в детском возрасте
Согласно статистике, если мать страдает миастенией, в 10% случаев симптомы заболевания появляются у ребенка уже в неонатальном периоде. На протяжении первых 96 часов миастения у новорожденного может проявиться слабостью отдельных мышц, и состояние такого новорожденного должно быть под особым контролем.
При миастении ребенок вялый, кричит слабо, нарушаются функции дыхания и глотания. Как правило, после использования антихолистеразных препаратов состояние такого малыша значительно улучшается. Поэтому в утренние часы, а также перед каждым кормлением, делают инъекции прозерина. Длительность неонатальной миастении не превышает двух месяцев, причиной ее являются особые антитела, которые через плаценту получил ребенок от больной матери.
В случае врожденной формы этого заболевания развитие патологии связано с генетической мутацией нервно-мышечных синапсов. Как правило, патология выявляется до рождения либо в первые месяцы жизни.
Заболевание иммунитета, выраженное в болезном ослаблении мышц. В медицине подобное явление известно под названиями болезнь Эрба-Гольдфлама (спинальная атрофия) или ложный (астенический) бульбарный паралич, но больше недуг знают под именем миастения Гравис.
Причины возникновения, симптомы, какие лекарственные средства и безопасные народные методы терапии применять рассмотрим в данной статье. Оценим прогнозы: можно ли излечить и какие последствия. Затронем тему миастения и беременность и что такое прозериновая проба при миастении.
Это аутоиммунное заболевание, при котором организм воспринимает собственные клетки как чужеродные, и начинает с ними борьбу. Повреждаются ацентилхолиновые рецепторы в постсинапических мембранах.
Бывает (в зависимости от того какие мышцы поражаются):
- генерализированная с нарушением либо без дыхания и работы сердца;
- локальная глоточно-лицевая и глазная;
- скелетно-мышечная.
Миастения у детей бывает:
- врожденная – встречается в 10% и передается от матери. Женщина с подобным диагнозом может забеременеть;
- у младенцев. Заподозрить отклонение у новорожденного ребенка просто: малыш тихо и слабо плачем, у него явные затруднения в сосании;
- в дошкольном возрасте;
- подростковая.
Новое лекарство от миастении разработано в Израиле
Миастения – это нервно-мышечное заболевание, которое проявляется немотивированной мышечной утомляемостью. Как правило, поражаются поперечнополосатые мышцы. Миастения – это типичное аутоиммунное заболевание, вследствие которого возникает синдром патологической мышечной усталости. Миастения может возникать у людей любого возраста, однако наиболее часто встречается среди женщин 20-40 лет. Заболевание быстро прогрессирует и приводит к инвалидизации пациентов.
Израильские ученые изобрели новое лекарство от миастении. EN101 (теперь Монарсен) разработали Ester Neurosciences в Герцлии (Израиль). На данный момент Монарсен проходит клинические испытания в Великобритании под патронатом Jon Sussman в Hope Hospital in Greatet Manchester. При положительных результатах планируются масштабные исследования данного препарата в Америке и Европе.
В передаче нервно-мышечного импульса берет участие медиатор – ацетилхолин. При миастении аутоантитела разрушают рецепторы ацетилхолина в мышечных клетках. Поэтому все лечение этого заболевания направленно на подавление аутоиммунных процессов и продление действия ацетилхолина.
Для лечения миастении во всем мире используют большие дозы гормонов и миорелаксанты. Неплохие результаты показал пиридостигмин, но он вызывает множество побочных эффектов.
Фармакологическое действие Монарсена связано с ингибированием синтеза AchE (специфический фермент который расщепляет ацетилхолин). Пиридостигмин препятствует расщеплению ацетилхолина, вызывая этим еще больший синтез AchE. Применение пиридостигмина вызывает развитие порочного круга: нервная система пациента стимулирует выработку AchE в то время как лекарство действует противоположным образом.
Уже получены первые положительные результаты тестирования Монарсена в Великобритании. Лекарство было предложено в качестве терапии миастении 16 пациентам. Все они были проинформированы о том, что принимают экспериментальное лекарство. Никаких побочных эффектов ни у кого из участников исследования не было замечено. 14 пациентов отметили значительное улучшение общего состояния. Неврологи отметили улучшение неврологического статуса пациентов. У большинства исчезла слабость век.
Монарсен на данный момент еще исследуется в Великобритании. Израильские ученые предполагают, что их открытие в ближайшем будущем станет лекарством не только от миастении, а и от бокового амиотрофического склероза.
Как проявляется
Симптомы миастенического синдрома напоминают признаки бульбарного паралича, поэтому врачи должны быть внимательными при диагностике. Как и при бульбарном параличе, при котором поражаются языкоглоточный, блуждающий и подъязычный нерв, при миастении отмечается слабость жевательных, глоточных и лицевых мышц. Это приводит к появлению дисфагии – серьёзных проблем с глотанием.
Первыми поражаются мышцы глаз и лица, затем губ, глотки и языка. При нелеченных формах или при быстром прогрессировании в патологический процесс быстро вовлекаются мышцы дыхания и шеи. Именно из-за того, какие мышцы поражены больше всего, будут зависеть и симптомы.
Если это глазная форма, то болезнь затрагивает только мышцы, отвечающие за движение глаз, а также те, которые отвечают за поднимание века. Из-за этого основными проявлениями следует считать:
- Двоение в глазах.
- Косоглазие.
- Сложности с фокусировкой.
- Опущение верхнего века, что носит название птоз.
Особенность заболевания в том, что эти симптомы с утра практически не заметны, зато полностью проявляются ближе к вечеру, но после продолжительного отдыха опять проходят.
Поражение других мышц лица приводит к трудностям с глотанием, изменению голоса, причём речь для пациента очень утомительна. После этого требуется несколько часов на отдых. То же самое касается и жевательных мышц. Прожевать трудную пищу – задача непосильная. Причём все важные для них действия пациенты с этим диагнозом планируют только на первую половину дня.
При поражении мышц глотки состояние более критичное, так как человек не может проглотить жидкую пищу, в том числе и воду. При попытке попить происходит попёрхивание, что может быть причиной удушья и смерти.
Но самой опасной формой является генерализованная. Именно такая форма миастенического синдрома диагностируют у детей. Основное проявление – расстройство мышц дыхания, что приводит к острой гипоксии и становится причиной смерти.
Миастения – болезнь, прогрессирующая всю жизнь. Темпы прогрессирования могут быть самыми разными. Иногда могут быть отмечены даже регрессы симптомов. Ремиссия возможна, и возникает она спонтанно, да и период обострения также начинается снова сам по себе.
Миастения может быть эпизодической или длительной. В первом случае после приступа слабости мышц общее состояние нормализуется. Во втором случае присутствуют практически все вышеописанные симптомы, а продолжительность такого состояния может составить несколько лет.
Прогноз
Было многое сказано о симптомах миастении. Каковы же прогнозы при столь серьезном заболевании? К сожалению, его невозможно вылечить полностью. А если человек проигнорирует его проявления и не обратится к неврологу за получением адекватного лечения и клинических рекомендаций, миастения будет развиваться дальше. Это может закончиться полной атрофией мышечной системы, которая приводит к летальному исходу.
Также с течением развития заболевания увеличивается риск внезапной остановки сердца. К счастью, в наше время существует множество проверенных методик, позволяющих поддерживать качество жизни человека на должном уровне и даже ввести миастению в стадию длительной ремиссии.
Диагноз
Диагноз ставится на основании характерных жалоб на утомляемость, усиление имеющихся расстройств к вечеру и при физической нагрузке
Важное значение имеет наличие миастенической реакции. Подтверждением диагноза служит положительная прозериновая проба (резкое уменьшение симптомов через 30—60 мин
после введения 2,0—3,0 мл 0,05% р-ра прозерина внутримышечно). Дифференциальный диагноз проводится со стволовым энцефалитом (см.) и опухолью ствола мозга, базальным менингитом (см.), глазной формой миопатии (см.), болезнью Мак-Ардла (см. Гликогенозы).
Миастению следует отличать от миастенических синдромов, к к-рым относится синдром Ламберта — Итона. Симптомы его напоминают миастеническую утомляемость, проявляются, как правило, в мышцах конечностей, иногда туловища. В основе процесса лежит дефект синаптической проводимости в связи с нарушением освобождения ацетилхолина, поэтому антихолинэстеразные средства оказывают слабый эффект. Чаще синдром Ламберта — Итона развивается при карциноме легкого, иногда при раке молочной железы, предстательной железы, яичника; диагноз ставится на основании характерной ЭМГ с феноменом «врабатывания» при проведении ритмической стимуляции. Миастенический синдром может развиться при врожденной аномалии синапса. Иногда он наблюдается при поли- и дерматомиозите, боковом амиотрофическом склерозе и других органических поражениях нервной системы.