Мужское бесплодие: основные причины и методы диагностики
Содержание:
Диагностика мужского бесплодия
Диагностика бесплодия у мужчин начинается с общего медицинского осмотра. Врач осматривает наружные половые органы, собирает анамнез (с какого возраста начата половая жизнь, частота половых актов, наличие случайных связей в прошлом). Для детальной оценки и выявления причины, вызвавшей мужское бесплодие, проводится комплекс диагностических манипуляций.
Среди главных исследований – спермограмма. Этот лабораторный анализ образца спермы оценивает качество эякулята и способность к оплодотворению. Спермограмма включает подсчет:
- общего количества спермиев;
- подвижных форм;
- клеток правильного и аномального строения.
Анализ на бесплодие у мужчин
Перед тем как определить бесплодие у мужчин, выставить окончательный диагноз, врачи назначают множество исследований. Среди методов, направленных на установление причины мужского бесплодия:
- УЗИ органов малого таза и мошонки. Основной целью является исключение аномалий развития половых органов, варикоцеле, которое часто препятствует зачатию.
- Анализ крови на гормоны. Под контролем находится тестостерон, который оказывает непосредственное влияние на репродуктивную систему.
- Биопсия яичка – исследование участка ткани половой железы. Позволяет определить степень продукции сперматозоидов, исключить секреторную дисфункцию.
- Специальные функциональные исследования сперматозоидов – врачи изучают живучесть, способность половых клеток к проникновению в яйцеклетку.
- Трансректальное УЗИ – используется для выявления возможной блокады семявыносящего протока, семенных пузырьков.
Тест на бесплодие у мужчин
Проверка на бесплодие у мужчин, кроме спермограммы, может включать и другие лабораторные исследования эякулята. Часто используется MAR-тест. С его помощью устанавливают число половых клеток, покрытых антиспермальными телами. Такие спермии не способны к оплодотворению из-за невозможности разрушения оболочек яйцеклетки и проникновения внутрь. Когда число этих спермиев превышает 50 % от общего числа, выставляют диагноз иммунологическое бесплодие, у мужчин это встречается часто. Чтобы стать папой приходится прибегать к вспомогательным процедурам.

Причины бесплодия у мужчин
Развитию мужского бесплодия способствуют следующие факторы:
- инфекционные заболевания репродуктивной системы;
- аномальное строение органов малого таза;
- анатомические особенности наружных половых органов;
- воспалительные процессы и усложнения после перенесенных тяжелых болезней;
- варикоцеле – варикоз семенного канатика;
- водянка яичка – гидроцеле – врожденная патология, при которой жидкость внутри мошонки давит на яичко, нарушая процесс кровообращения в нем, и снижая выработку сперматозоидов;
- крипторхизм – аномальное отклонение в развитии репродуктивной системы, когда яички не опустились в мошонку, а остались в брюшной полости мужчины;
- гормональный сбой;
- аутоиммунный механизм;
- генетические и наследственные заболевания;
- эректильная дисфункция (импотенция);
- преждевременное семяизвержение;
- недуги, при которых происходит поражение мягких тканей всего организма (туберкулез, сахарный диабет, цирроз печени, патологии щитовидки, паротит и тому подобные);

Есть еще и дополнительные причины мужского бесплодия, которые имеют косвенное отношения к развитию такой патологии. К ним относятся:
- вредные привычки, такие как курение, злоупотребление алкоголем и наркотическими препаратами;
- несбалансированное питание;
- частые стрессы;
- травмы наружных половых органов;
- нехватка витаминов в организме;
- длительное воздействие токсикологических испарений или прямой контакт с опасными ядовитыми веществами;
- инфантильность – нежелание мужчины обзаводиться детьми;
- сексуальная безграмотность.
Меры профилактики
Терапия бесплодия требует продолжительного времени, поэтому важно с юных лет проводить профилактику патологий семенной жидкости:
- Предупреждение инфекционных и воспалительных заболеваний;
- Регулярные, но умеренные физические нагрузки;
- Внимательное отношение к личной гигиене;
- Акцент на полезных и здоровых продуктах;
- Игнорирование вредных привычек;
- Использование барьерных контрацептивов;
- Применение средств защиты при работе на вредном производстве;
- Своевременная терапия варикоцеле;
- Избегание травм, перегрева, переохлаждения;
- Ежегодное прохождение профилактических осмотров.
Причины мужского бесплодия
«Сегодня о бесплодии можно говорить, если беременность не наступила в течение двух лет регулярных сексуальных контактов без использования контрацептивов. По статистике, пара оказывается бесплодной чаще по вине мужчины, чем женщины. Показатели сперматогенеза у мужчин ухудшаются во всем мире, не только в России. За последние 50 лет концентрация сперматозоидов в семенной жидкости у здоровых мужчин снизилась в 2 раза.
Причин тому масса:
- ухудшение экологии;
- появление новых химических соединений, негативно влияющих на репродуктивную систему мужчины;
- работа на вредном производстве (в горячих цехах, с СВЧ-полями, источниками радиоактивного излучения);
- прием различных лекарственных препаратов (в том числе гормональных), наркотиков;
- лучевая терапия; отравление; недостаточное питание, ограничение потребления белков, незаменимых аминокислот, витаминов А, Е, С, групп В, Р;
- злоупотребление алкоголем;
- курение.
| Эндокринные нарушения | 19% случаев | Сбои в гормональном фоне — одна из самых частых причин гибели сперматозоидов и отказа семенников производить новые |
| Варикоцеле | 12% случаев | Расширение сосудов в яичках и семенном канатике приводит к повышению комфортной для развития сперматозоидов температуры 34°С. Это чревато повреждением и гибелью семени |
| Врожденные аномалии | 12% случаев | Генетические патологии, перекручивание и неопущение яичек приводят к нарушению развития детородной функции. Исправить ситуацию можно в первые недели после рождения мальчика |
| Инфекционные заболевания | 10% случаев | Заболевания, передающиеся половым путем (хламидиоз, гонорея, трихомониаз и др.), безусловно, на первом месте по уровню опасности. Но и другие инфекции, такие как бруцеллез, паротит (свинка), могут приводить к повреждениям производящих сперматозоиды клеток |
| Воспаления простаты и мочеточников | 9% случаев | |
| Причины сексуального характера | 5% случаев | преждевременная эякуляция, недостаточная эрекция или ее отсутствие. Для решения подобных проблем лучше обращаться не к андрологу, а к сексологу |
| Новообразования в яичках | 3% случаев | как доброкачественные, так и злокачественные, нарушают потенцию |
К менее распространенным причинам патологии могут относиться:
- снижение общего иммунитета
- прием антибиотиков и других лекарств
- психогенные факторы.
Тесное белье, любовь к горячей бане, активные занятия спортом также могут привести к потере жизнеспособности сперматозоидов.
Ведь строго говоря, бесплодие — это не болезнь, а результат аномалий развития, перенесенных заболеваний или воздействия факторов внутренней или внешней среды.
Если мужчина формально здоров, а качество спермы у него не очень, возникает вопрос, а все ли так хорошо, как кажется на первый взгляд. Ради будущего ребенка, по меньшей мере, стоит отказаться от вредных привычек, а возможно, поменять и образ жизни.
Первым шагом для мужчины, решившего выяснить, все ли у него в порядке с возможностью оплодотворения, должен стать:
- визит к андрологу
- и сдача семенной жидкости для специального исследования — спермограммы.
Квалифицированных специалистов, умеющих правильно оценить качественные параметры половых клеток, к сожалению, очень мало, поэтому надо найти хороший профильный медцентр.
Вопросы пациентов
К какому врачу обращаться при мужском бесплодии?
Лариса К.
После всех пройденных мною проверок оказалось, что проблема отсутствия детей – в бесплодии мужа. Подскажите, пожалуйста, к какому врачу нам обратиться?
Ответ
Добрый день, Лариса! Когда есть подозрение либо доказанный факт мужского бесплодия, лучше всего обратиться сразу к двум врачам. В первую очередь нужно получить консультацию уролога, так как много проблем связано именно с болезнями репродуктивных органов. После этого нужно сделать визит к врачу-андрологу. Комплексное обследование повысит шансы на устранение аномалии мужского бесплодия. И уролог и андролог высокого уровня квалификации принимают в МЖЦ.
Как проверить мужчину на бесплодие?
Viki-Viki
Уже 4 года не можем обзавестись детьми. Я проверялась – у меня все нормально. Муж тоже согласился пройти проверку, но мы не знаем, как проверить на бесплодие мужчину. Куда обращаться?
Ответ
Добрый день! В этом случае нужно для начала сделать спермограмму – это исследование укажет на наличие, форму, активность, количество сперматозоидов. Если этого окажется недостаточно, врач может назначить дополнительные анализы – гипоосмотический тест, вазографию, анализ акросомной реакции и некоторые другие. Обо всех методах можно узнать в МЖЦ, там же можно пройти качественную диагностику. А опытные специалисты помогут решить проблему мужского бесплодия.
Бесплодие-лечение
Лечение бесплодия зависит от некоторых факторов, включая возраст человека, личные предпочтения и общее состояние здоровья.
Частота полового акта
Паре можно посоветовать чаще заниматься половым актом во время овуляции. Сперма может выжить внутри женщины до 5 дней, а яйцо можно оплодотвориться до 1 дня после овуляции. Теоретически, можно зачать в любой из этих 6 дней, которые происходят до и во время овуляции.
Некоторые предполагают, что количество раз, когда пара имеет половой акт, должно быть уменьшено, чтобы увеличить количество спермы, но это вряд ли изменит ситуацию.
Лечение бесплодия у мужчин
Лечение будет зависеть от основной причины бесплодия.Преждевременная эякуляция или эректильная дисфункция: медикаменты, поведенческие подходы или и то и другое могут помочь улучшить рождаемость.
Лечение мужского бесплодия включает в себя:
- Хирургия. Например, варикоцеле часто можно исправить или восстановить закупоренный вазодилататор хирургически. Если в эякуляте нет сперматозоидов, они могут быть извлечены из яичек или придатков матки.
- Лечение инфекций. Антибиотики могут вылечить инфекцию репродуктивного тракта, но не всегда восстанавливает фертильность.
- Терапия проблем с половым актом. Это такие как: эректильная дисфункция или преждевременная эякуляция. Лечится медикаментозно или консультирование может помочь улучшить фертильность.
- Гормональные процедуры и лекарства. Ваш врач может рекомендовать гормональную замену или лекарства. В тех случаях, когда бесплодие вызвано высоким или низким уровнем определенных гормонов. Или если организм не правильно использует гормоны.
- Вспомогательные репродуктивные технологии (арт). Арт-лечение включает получение спермы путем обычной эякуляции, хирургической экстракции или от отдельных доноров. В зависимости от вашего конкретного случая и пожеланий. Затем сперматозоиды вводятся в половые пути женщин. Либо используются для проведения экстракорпорального оплодотворения или внутри плазменной инъекции спермы.
Когда лечение не работает
В редких случаях проблемы с мужской фертильностью не поддаются лечению, и мужчина не может стать отцом ребенка. Ваш врач может предложить вам и вашему партнеру рассмотреть возможность использования спермы от донора или усыновления ребенка.
Они включают в себя:
Кломифен (Clomid, Serophene): Это стимулирует овуляцию у тех, кто овулирует либо нерегулярно, либо совсем не из-за СПКЯ или другого расстройства. Это заставляет гипофиз высвобождать больше фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ).
Метформин: Если Кломифен не эффективен, Метформин может помочь женщинам с СПКЯ, особенно если они связаны с резистентностью к инсулину .Человеческий менопаузальный гонадотропин: Содержит как ФСГ, так и ЛГ. Пациенты, которые не овулируют по вине в гипофизе, могут получить этот препарат в виде инъекции.
Фолликулостимулирующий гормон: Этот гормон вырабатывается гипофизом, контролирующим образование эстрогенов яичниками. Это стимулирует яичники для зрелых яичных фолликулов.
Хорионический гонадотропин: Используется совместно с кломифеном, hMG и FSH, это может стимулировать овуляцию фолликула.
Бромокриптин: Этот препарат продуцирует пролактин, пролактин стимулирует выработку молока во время грудного вскармливания. За пределами беременности и лактации женщины с высоким уровнем пролактина могут иметь проблемы с фертильностью и нерегулярные циклы овуляции.
Бесплодие у мужчин – признаки и симптомы
Признаки бесплодия у мужчин часто носят скрытый характер. Представители мужского пола часто хорошо себя чувствуют, а проблема выявляется в процессе планирования парой ребенка. Зачастую первой обследуется женщина, и только потом – ее партнер. Однако в отдельных случаях могут наблюдаться и симптомы, которые косвенно указывают на нарушение работы репродуктивной системы у мужчины. Среди таковых необходимо выделить:
- проблемы сексуального характера (малый объем эякулята, нарушение процесса эякуляции, эректильная дисфункция, снижение полового влечения);
- болезненные ощущения и отечность в области яичка;
- возобновляются респираторные инфекции;
- гинекомастия (рост молочных желез);
- снижение густоты волосяного покрова тела и лица.

Психологические аспекты проблемы бесплодия
В большинстве случаев, даже если мужчина знает о каком-либо из своих заболеваний, а также об осложнениях, которые такие заболевания могут спровоцировать, новость о том, что он является бесплодным становится абсолютной для него неожиданностью. Женщины, узнав о своей неспособности к зачатию и рождению ребенка, могут испытать серьезное потрясение и шок, однако нередко бывает так, что реакция с их стороны несравнима с тем, чем становится такая новость для мужчины. Дело здесь заключается в том, что мужественность в понимании мужчин ставится наравне с половой функцией, соответственно, неспособность к воспроизведению потомства становится настоящим ударом, в том числе и по самолюбию и восприятию себя. Симптомы мужского бесплодия, кроме того, отсутствуют, чувствует себя мужчина во многих случаях вполне нормально, а отсюда, соответственно, появляется и, в общем-то, объяснимый гнев и раздражение относительно такого «приговора».
Достаточно часто в результате этого рушатся браки, причем это актуально даже в том случае, если супруга готова мириться со сложившейся ситуацией и рассматривать другие меры в решении возникшей проблемы. Мужчины же нередко занимают такую позицию, при которой уверены в том, что они просто не имеют права создавать семью и вступать с женщинами в серьезные отношения. Из-за этого зачастую развиваются проблемы несколько иного, хотя и не менее глобального для мужчины масштаба, заключаются они в развитии глубоких депрессий, а также в отстранении от такой реальности посредством наркотиков, алкоголя и пр.
Нередко мужчины испытывают страх в отношении того, что могут быть бесплодными, потому любого типа обследования на этот счет – тема практически закрытая, обращение к специалисту как результат уговоров достигается с большим трудом, нередко рассматривается и вовсе как невозможный вариант.
Между тем, даже подтвержденный диагноз «мужское бесплодие» не является окончательным и бесповоротным вариантом, во многих случаях, даже сопоставимых с рядом не всегда удачных попыток и многих, пусть и не совсем естественных манипуляций, долгожданный результат достигается, и «рубить с плеча» не стоит, в особенности, если не были предприняты какие-либо шаги в решении проблемы.
Физические причины
Мужчины:
- Повреждение специального нерва, который отвечает за эрекцию. Это может быть результатом травмы, такой, как повреждение спинного мозга, операции, такой, как простатэктомия или операция стенки мочевого пузыря, или заболевания, такие, как множественные склерозы.
- Недостаточны кровоток в пенисе, т.е. заблокированные артерии.
- Хронические заболевания, такие, как почечная или печеночная недостаточность.
- Побочные эффекты от прописанных лекарств; например, лекарства, понижающие кровяное давление.
- Диабет (30% диабетиков страдают от каких-либо половых расстройств).
- Гормональные нарушения, например гиперпролактинемия или низкий уровень тестостерона.
- Курение.
- Алкоголизм и злоупотребления наркотиками.
- Врожденные аномалии пениса.
Женщины:
- Болезненный шрам (например, эпизиотомия).
- Инфекция.
- Врожденные аномалии, такие, как плотная девственная плева и необычно узкий вход во влагадище.
- Эндометриоз.
Выражается фригидностью, отсутствием либидо.
Преждевременная эякуляция — мужчина достигает оргазма и эякулирует до того, как ему бы этого хотелось.
Отсутствие оргазма — неспособность испытывать оргазм путем мастурбации или коитуса. Несмотря на то, что для зачатия женщине не нужно достигать оргазма, неполноценная половая активность может привести к напряжению в семье и стрессу.
Поздняя эякуляция — неспособность достичь оргазма, даже при удовлетворительной эрекции. Иногда задержанная эякуляция выборочна (мужчина может достигать оргазма при мастурбации, но не во время коитуса).
Эректильная дисфункция (ЭД) — обычно называемая импотенцией неспособность мужчины иметь и сохранять эрекцию, удовлетворительную для полового акта.
Диспареуния — боль, испытываемая при половом акте. Диспареуния может быть поверхностной, когда женщина испытывает боль в вульве или во влагалище во время пенетрации. Глубокая диспареуния возникает когда женщина испытывает болезненные ощущения в тазу, в органах, окружающих верхнюю часть влагалища.
Вагинизм (спазм влагалища) — неспособность женщины расслабить мышцы влагалища, что препятствует пенетрации со стороны мужчины. Вагинизм — это наиболее распространенная причина диспареунии. Он может возникать как у женщин, никогда ранее не беременевших, так и у женщин, перенесших беременность.
Причины бесплодия у мужчин
Рассмотрев виды мужского бесплодия, необходимо отметить, что причины, их вызывающие, зачастую схожи. Среди основных факторов, провоцирующих нарушение репродуктивной функции у мужчин, врачи называют:
Кроме того, существуют и факторы, увеличивающие риск развития бесплодия:
- вредные привычки;
- ионизирующее излучение;
- контакт с токсическими веществами;
- работа на химическом производстве;
- травмы половых органов;
- сильные психологические травмы.

Секреторное бесплодие у мужчин
Секторным называют такую разновидность бесплодия, при которой нарушается процесс выработки необходимого для оплодотворения количества спермиев. При этом могут отмечаться нарушения как строения, морфологии сперматозоидов, так и их подвижности. Оба этих фактора являются важными параметрами мужских половых клеток. Непосредственно за счет них происходит оплодотворение яйцеклетки в женском организме.
Секреторное мужское бесплодие может носить временный или постоянный характер. Так, периодическое нарушение секреции половых клеток может возникать при:
- повышении температуры тела;
- воздействии на организм высоких температур (сауна, баня);
- токсическое воздействие.
Постоянное нарушение секреции чаще обусловлено генетическими сбоями или врожденными аномалиями. Так, варикоцеле и бесплодие у мужчин являются двумя нераздельными понятиями. Кроме того, поражение секреторных клеток системы канальцев в мужских половых железах часто происходит при эпидемическом паротите, заболеваниях аутоиммунного характера. Атрофия канальцев и секреторных клеток являются необратимыми нарушениями, при которых единственным шансом зачать ребенка становится использование спермы донора.
Обтурационная форма бесплодия у мужчин
Нередко мужской фактор бесплодия связан с нарушением процесса продвижения сперматозоидов по семявыносящим путям. Патология может быть односторонней и двусторонней. В первом случае при диагностике наблюдается резкое снижение спермиев в эякуляте. В случае нарушения проходимости обоих каналов в полученном образце спермы половые клетки полностью отсутствуют. Причин для развития обтурационной формы множество. Среди частых врачи выделяют:
- эпидидимит (воспаление придатков яичка);
- травмы половых желез;
- туберкулез половых органов;
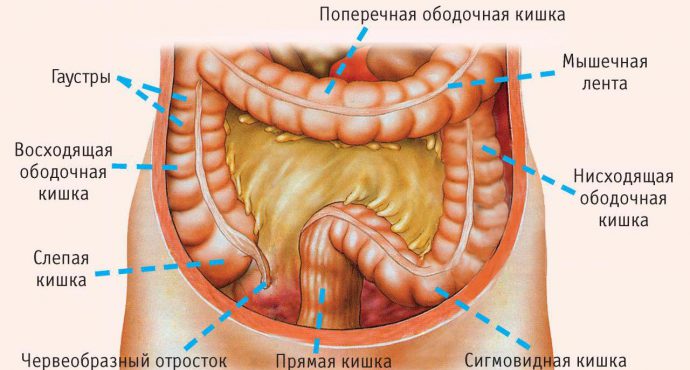
- случайная травматизация при операциях на органах малого таза (прямой кишке, мочеточниках, прямой кишке).
Что предлагает современная медицина?
Даже если установить точную причину бесплодия и устранить ее не удается, всегда можно воспользоваться альтернативным способом зачатия ребенка. Вот наиболее популярные и эффективные из них:
- ЭКО. Процедура, в ходе которой осуществляется искусственное оплодотворение яйцеклетки в пробирке с последующим помещением ее в матку.
- Донорство спермы. Донорами могут стать только здоровые мужчины 20-40 лет (под словом «здоровые» подразумевается, что мужчина способен произвести на свет здоровое потомство).
- Искусственная инсеминация. Данная процедура применяется в тех случаях, когда сперматозоиды мужчины отличаются недостаточной активностью или их количества не хватает для нормального зачатия ребенка, а также при наличии выраженной аллергической реакции у женщины на компоненты спермы.
- ИКСИ. Это облегченная версия ЭКО, в процессе которой сперматозоид вводят непосредственно в яйцеклетку женщины.
- Суррогатное материнство. Сперму мужчины при помощи ЭКО помещают в женщину-донора, однако это лишь промежуточный этап).
В крайнем случае, если даже эти способы оказались малоэффективными можно рассмотреть возможность усыновления ребенка из детского дома. В таком случае нужно все тщательно обдумать, ведь это сложное решение как для мужчины, так и для женщины.
Функционирование мужской репродуктивной системы
Спермий, или сперматозоид, – мужская половая клетка (гамета), которая несет генетическую информацию о мужчине. Формирование гамет происходит в тестикулах (яичках), откуда они проникают в придатки по извилистым канальцам. Именно там происходит дозревание спермиев. В момент семяизвержения они проникают во влагалище и движутся в направлении фаллопиевых (маточных) труб.
Мужской фактор бесплодия в половине случаев связан с изменениями в эякуляте (сперме). Иногда спермиев очень мало или они малоактивны, чтобы достичь яйцеклетки и оплодотворить ее. В 35% случаев семяизвержения не происходит из-за сужения семявыводящих канальцев.
Понятие
Для полноценной мужской фертильности (способности к оплодотворению) чрезвычайно важны такие факторы:
- Бесперебойность в выработке сперматозоидов.
- Их концентрация на 1 мл семенной жидкости.
- Нормальная неповреждённая форма.
- Изначальная подвижность и возможность беспрепятственного перемещения.
Все эти факторы очень тесно взаимосвязаны и любое нарушение в процессе одного из них сразу же пагубно отражается на репродуктивной функции мужчины вплоть до бесплодия. На качественный сперматогенез (рост и формирование сперматозоидов) напрямую влияют:
- уровень гормонов;
- генетическая предрасположенность;
- систематически повышенная температура в мошонке (перегрев яичек по разным причинам);
- курение, наркотики и злоупотребление алкоголем;
- инфекции мочеполовой системы;
- патологии печени, почек и надпочечников;
- дисфункция гипоталамуса.
Диагностика
Чтобы узнать, лечится ли мужское бесплодие, необходимо пройти полное обследование половой системы. После консультации с врачом и первичного осмотра пациент проходит обязательные диагностические тесты – спермограмму и анализ крови на гормоны. Дополнительные процедуры (УЗИ органов малого таза, дуплексное сканирование сосудов) назначают по мере необходимости.
Спермограмма – основной тест на фертильность. Для подтверждения достоверности ее следует повторить 2-3 раза, соблюдая обязательное требование к подготовке: воздержание от половых контактов и мастурбации на 2–3 дня (но не более 5 дней).
Базовые показатели:
- Объем – 2-5 мл (чайная ложка). Снижение значения говорит о гипофункции половых желез. Объем спермы менее 2 мл сводит вероятность зачатия к минимуму.
- Кислотно-щелочной баланс влияет на подвижность сперматозоидов. Нормальное значение – pH 7,2–8. В кислой среде спермии теряют подвижность и быстро погибают.
- Вязкость – не более 20,0 мм (в идеале – 5,0 мм). Слишком вязкая сперма не позволяет гаметам продвигаться в нужном направлении.
- Период разжижения – до 60 минут.
- Общее количество сперматозоидов в эякуляте – не менее 60 млн.
- Количество в 1 мл – не менее 20 млн.
Подвижность спермиев определяет их способность благополучно преодолеть цервикальный канал и достичь яйцеклетки. Для этого их движения должны быть достаточно быстрыми и направленными по прямой. Это свойственно далеко не всем сперматозоидам, поэтому при оценке подвижности принято использовать специальную градацию:
- Категория А – абсолютная норма: спермии движутся быстро и по прямой траектории.
- Категория В – движутся по прямой траектории, но с меньшей скоростью.
- Категория С – двигаются быстро, но не по прямой (совершают вращательные движения на месте или по кругу). Такие гаметы имеют мало шансов достичь яйцеклетки. Причина патологии в нарушении строения шейки или хвоста сперматозоида.
- Категория D – полностью неподвижные клетки.
В эякуляте здорового мужчины концентрация клеток категорий А и В должна составлять не менее 50%, из них категории А – не менее 25%. При снижении данного показателя ставят диагноз астенозооспермия (70% случаев мужского бесплодия). Если подвижные спермии отсутствуют, ставят диагноз некрозооспермии.
На заметку! С 2010 года ВОЗ использует альтернативную систему градации половых клеток: прогрессивно-подвижные сперматзоиды, непрогрессивно-подвижные (двигаются по кругу малого радиуса) и неподвижные. Согласно этой системе, в спермограмме здорового мужчины должно наблюдаться не менее 40% подвижных в целом и не менее 32% прогрессивно-подвижных сперматозоидов.
Морфология половых клеток:
- Уровень нормальных сперматозоидов – 50%. Снижение значения приводит к тератозооспермии.
- Незрелые спермии – не более 4% от общего числа. Их количество зависит от частоты половых контактов. При слишком активной половой жизни сперматогенез не успевает восполнять количество зрелых сперматозоидов, что приводит к снижению их общего количества и повышению процента незрелых спермиев.
- Лейкоциты – не более 1 млн в 1 мл и не более 1-2 в поле зрения микроскопа. Превышение значения свидетельствует о наличии воспалительного процесса.
- Эпителиальные клетки – допустимы единичные включения.
- Наличие агглютинации – в норме отсутствует. Наличие агглютинации резко снижает подвижность сперматозоидов и вероятность зачатия.
- Эритроциты – в норме отсутствуют.
Показатели спермограммы изменчивы. Для подтверждения их достоверности следует проводить 2–3 повторных тестирования с перерывом в 14 дней. Соответствующий диагноз будет установлен только после неоднократного подтверждения изменений.
Симптомы
Никаких специфических симптомов мужское бесплодие не имеет, если оно не связано с воспалением. Мужчина может долгое время не догадываться о том, что у него имеются какие-либо проблемы с репродуктивной функцией, и только обращение к врачу после года помогает выявить проблему.
В некоторых случаях симптомы могут проявляться
Мужчина может обратить внимание на то, что сперма изменила цвет и содержит примеси гноя или крови, а также имеет неприятный запах. Малое количество эякулята так же должно насторожить, как и повышенная вязкость, наличие больших слизистых сгустков в эякуляте
Если нарушение репродуктивной функции связано с воспалительным процессом, мужчина будет жаловаться на боли, повышение температуры тела, боли при мочеиспускании. При закупорке может не происходить эякуляции как таковой, хотя оргазмические ощущения мужчина будет испытывать.

Диагностика
Пациент рассказывает врачу о своих жалобах, например, болезненных ощущениях в нижней области живота, затрудненном мочеиспускании, затем собирают данные о том, какой образ жизни ведет.
Следующий этап – выяснение данных о частоте половых актов. Нормой считается 2-3 раза в неделю. Затем начинают обследование: сначала осматривается тело пациента, половые органы, а после берут сперму на анализ. Если таковой возможности нет, берут пункцию. В лабораторных условиях ставят тесты, проверяют скорость головастиков, вязкость, цвет и прочие факторы, влияющие на зачатие.
Делают проверку на наличие инфекционных заболеваний, воспалительных процессов, уделяя особое внимание секрету предстательной железы, уретре. При отсутствии патологий приступают к изучению уровня гормонов, для которой требуется сыворотка крови
В особых случаях применяют термографию, ультразвуковое оборудование. Бесплодие может быть вызвано опухолью гипофиза, для изучения которой используют рентген черепа, турецкого седла.
https://youtube.com/watch?v=UVbn3G8Q8PU
Самые частые причины бесплодия у мужчин
Репродуктологам не всегда удается определить причину бесплодия. У 74% мужчин репродуктивное нездоровье вызвано урогенитальными болезнями, аутоиммунными сбоями. Чтобы повысить мужскую фертильность, нужно выявить и устранить все провоцирующие факторы.
Перекрут яичек
Поворот половых желез относительно вертикальной оси сопровождается сдавливанием семенных канальцев, кровеносных сосудов. Без должного лечения у мужчин возникает ишемия яичек. Болезнь вызывается такими причинами:
- резкое сокращение мышц мошонки;
- травмы паховой области;
- упорный кашель;
- хронический эпидидимит.
Варикоцеле
Варикозное расширение вен, которые питают тестикулы, приводит к секреторному бесплодию. Отток крови ухудшается, из-за чего возникают застойные явления в яичках. Это приводит к:
- недостаточному кровоснабжению половых желез;
- гнойному воспалению яичек;
- нарушению сперматогенеза.
У большинства мужчин варикоцеле поражает только левое яичко, но при отсутствии лечения в воспаление вовлекается и правое. В результате выработка сперматозоидов нарушается.
Крипторхизм
Врожденная патология, при которой половые железы не опускаются в мошонку (во внутриутробном развитии мальчика они формируются внутри полости таза). Нарушает сперматогенез, вызывая бесплодие у мужчин. Если не вылечить крипторхизм до 7-8 лет, функция яичек не восстановится.
Неопущение яичка в мошонку провоцируют:
- хромосомные заболевания;
- прием ненаркотических анальгетиков при беременности;
- аномальное строение репродуктивных органов.

Крипторхизм поддается только хирургическому лечению.
Гипогонадизм
Характеризуется недостаточностью яичек у мужчин, снижением уровня тестостерона в организме. Стероидные гормоны участвуют в развитии половых клеток, их недостаток приводит к нарушению сперматогенеза.
Угасание функции яичек проявляется не только бесплодием, но и гормональными нарушениями. Если гипогонадизм возникает до полового созревания, тело мальчика развивается по женскому типу.
Эндокринные нарушения
Андрогенный дефицит – недостаточность тестостерона у мужчин. Проявляется задержкой полового развития, нарушением фертильности. Синдром андрогенодефицита вызывается:
- болезнями гипоталамо-гипофизарной системы;
- дисфункцией щитовидной железы;
- атеросклерозом сосудов в области тестикул.
Сперматогенез и фертильность мужчин полностью зависят от содержания половых гормонов в организме. Если их мало, возникает бесплодие.
Инфекции
Репродуктивные функции мужчины нарушаются на фоне инфекционных болезней. Они негативно влияют на работу яичек, провоцируют спайки в семявыводящих протоках, нарушают эректильную функцию. Причиной бесплодия становятся:
- эпидемический паротит;
- брюшной тиф;
- простатит;
- урогенитальный кандидоз;
- туберкулез;
- везикулит;
- болезни, передающиеся половым путем, – сифилис, уреаплазмоз, гонорея, хламидиоз.
Поражение инфекцией железистых тканей приводит к их рубцеванию, механической непроходимости семенных каналов.
Проблемы при половом акте
В 19% случаев бесплодие вызывают сексуальные расстройства у мужчин:
- эректильная дисфункция;
- преждевременное семяизвержение.

Стойкая неспособность к сексуальному контакту с женщиной провоцируется психогенными и органическими причинами – стрессами, психическими расстройствами, сердечно-сосудистой недостаточностью и т.д.
Другие причины
Бесплодие – мультифакторное заболевание, которое в большинстве случаев вызывается несколькими причинами:
- вредными привычками;
- нарушением иммунитета;
- аномалиями половых органов и мочевого пузыря;
- кистозными образованиями на яичках;
- циррозом печени;
- перегревом паховой зоны;
- операциями на члене.
Фертильность у мужчин снижается после травмы половых органов, приема лекарств – цитостатиков, антибиотиков. Временное бесплодие провоцируют гиповитаминозы, дефицит белка в организме, психоэмоциональные перегрузки.