Эпикондилит плечевого сустава: причины, виды, диагностика и способы лечения
Содержание:
Патологии костей пояса верхней конечности
Выше мы определили, что такое ключица и как она образуется в процессе зародышевого развития человека. Аномалии ключиц возникают вследствие нарушения нормального остеогенеза у зародыша и обусловлены наследственной предрасположенностью человека.
Так, гипоплазия, имеющая симптомы недоразвития или полного отсутствия ключицы в составе пояса верхней конечности, объясняется дефектом гена, расположенного в аутосоме и находящимся в доминантном состоянии. Такое нарушение, как черепно-ключичный дизостоз, проявляется аномалиями развития лицевого и мозгового отделов черепа и сопровождается патологической подвижностью лопаток и ключиц, а также вывихами в акромиально-ключичном суставе. Достаточно часто патологии пояса верхней конечности регистрируются вместе с другими нарушениями в строении скелета, например, в синдроме Гольца аномалии в развитии зубного аппарата, избыточный синтез меланина и трофические поражения кожи сочетаются с гипоплазией ключиц.
В данной статье мы рассмотрели строение, функции, возможные патологии ключицы, являющейся составной частью пояса верхних конечностей скелета человека.
Клиническая картина
Клиническая картина эпикондилита проявляется в общей и индивидуальной симптоматике заболевания и его форм. К общим симптомам можно отнести:
- спонтанные боли в области предплечья и локтя, которые становятся более интенсивными и жгучими в период обострения, и притупляются при хроническом течении;
- значительное усиление болей при нагрузках на локтевой сустав и мышцы предплечной зоны;
- ослабевание силовых возможностей конечности.

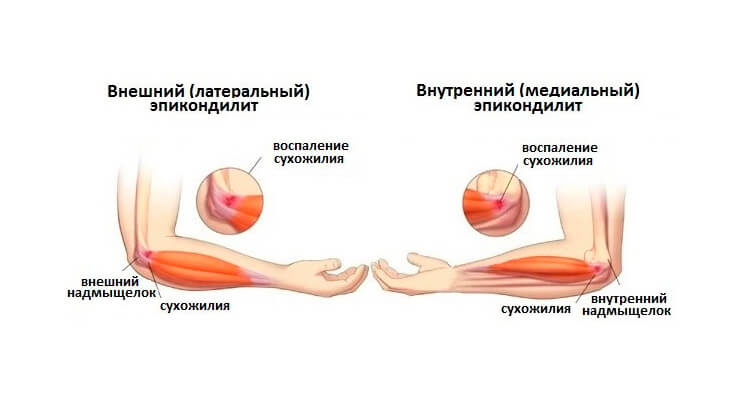
Наружный эпикондилит характеризуется локализованной болью по наружной поверхности локтя, которая возникает при вращении кистью и разгибаниях руки. Ослабевают мышцы в зоне концентрации болевого синдрома. Внутренняя форма характерна локализованной болью при захватах во внутренней поверхности сустава. Боль усиливается при сгибаниях предплечья с сопротивлением.
Ссылки
Дистальный лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Детальнее головки локтевой кости располагается суставной диск.
Он представляет собой треугольную волокнисто-хрящевую пластинку, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Суставная капсула просторная. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis.
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis)
ПОДРОБНЕЕ ПРО: При растяжении связок голеностопного сустава накладывается повязка
| Дистальный лучелоктевой сустав (articulatio radioulnaris distalis)
Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной – к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава. Суставная капсула, capsula articularis, просторна. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis. Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава – вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости. |
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis). Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости.
Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной – к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Суставная капсула, capsula articularis, просторна. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis.
Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава – вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости.
Атлас анатомии человека. Академик.ру. 2011.
Автор статьи: Василий Шевченко
Позвольте представиться. Меня зовут Василий. Я уже более 8 лет работаю массажистом и костоправом. Я считаю, что являюсь профессионалом в своей области и хочу помочь всем посетителям сайта решать свои задачи. Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю требуемую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с вашим специалистом.
Обо мне
Обратная связь
Функции костей плечевого пояса
Роль лопатки в составе пояса верхних конечностей важная, в первую очередь она обеспечивает подвижность руки, соединяя плечевую кость и ключицу.
Кости плечевого пояса вместе со связками и мышцами позволяют совершать различные движения руками
Другие функции лопатки:
- защитная;
- связывающая;
- стабилизирующая;
- двигательная.
Вместе с мышцами лопатка обеспечивает подвижность верхней конечности:
- вращение;
- отведение в сторону, назад, вперед;
- поднятие вверх.
Справка. Чтобы определить функциональное состояние плечевого пояса в области суставов, измеряют объем активных (движения, которые выполняет человек) и пассивных (движения, которые выполняет врач) движений. Измерения записывают в градусах. Например, физиологические движения в плечевом суставе: сгибание – около 90°, разгибание – до 45°, отведение – не более 90°, отвод с участием лопатки может достигать 180°.
Функции ключицы:
- Опорная. К ключичной кости прикреплена лопатка и рука. Кроме того, эта кость соединяет верхнюю конечность с остальным скелетом.
- Передает от верхней конечности к осевому скелету физический импульс.
- Обеспечивает защиту нервам, кровеносным, лимфатическим сосудам, которые размещены на участке между шеей и рукой.
Плечевая кость – это своеобразный рычаг, благодаря которому увеличивается амплитуда движений рукой. К тому же, она помогает поддерживать равновесие, когда смещается центр тяжести во время движения.
Основные методы лечения
Лечением эпикондилита занимается ортопед или травматолог в условиях амбулатории. Тактику терапии определяет выраженность функциональных нарушений, длительность патологии, степень дегенеративных изменений мышечных и сухожильных тканей. Основными целями лечения становятся восстановление полного объема движений и улучшение самочувствия пациента. В терапии используются препараты и физиотерапевтические мероприятия для улучшения кровообращения в области локтевого и плечевого суставов, нормализации тонуса скелетной мускулатуры, предупреждения атрофии мышц.
Немедикаментозная терапия
Если пациент обращается к врачу только с жалобами на слабые дискомфортные ощущения в локтевом суставе, то ему рекомендован охранительный режим. Это означает, что он должен избегать движений, которые усиливают симптоматику эпикондилита. В таких случаях не требуется использования препаратов или фиксации суставов. В состоянии покоя воспаление постепенно ослабевает, а затем полностью исчезает. Больничный лист выдается пациентам, профессионально занимающимся спортом или выполняющим тяжелую физическую работу. Им рекомендуется возвращаться к прежним нагрузкам постепенно и только после устранения болезненных ощущений. Также они должны:
- пересмотреть режим тренировок;
- изменить тактику выполнения движений, травмирующих плечевой сустав;
- использовать более удобные приспособления и инструменты.
При выраженной болезненности, обычно наблюдающейся на острой стадии, локтевой сустав иммобилизуется примерно на неделю. Для этого применяются жесткие, полужесткие ортезы или накладывается гипсовая лангетка. Сустав иммобилизуется под углом 80°, а рука подвешивается на повязке-косынке. Больным хроническим эпикондилитом назначается ношение эластичного бандажа, немного ограничивающего движения, в течение дня.
Фиксирующий бандаж на плечевой сустав.
Если причиной патологии стали травмы (кроме перелома), то в первые дни лечения показаны холодовые компрессы. К локтю прикладывается пакет со льдом, обернутый тканью, каждый час на 10 минут. Купировать воспаление и устранить боли помогают физиотерапевтические процедуры — УВЧ-терапия, аппликации с озокеритом и парафином, токи Бернара, электрофорез.
Фармакологические препараты
Препаратами первого выбора в лечении эпикондилита становятся нестероидные противовоспалительные средства (НПВС). Они практически не применяются в форме таблеток или инъекционных растворов из-за выраженных побочных проявлений. Воспаление четко локализовано, поэтому с ним успешно справляются препараты для наружного применения:
- с кетопрофеном — Артрозилен, Кетонал, Фастум;
- с нимесулидом — Найз, Нимулид;
- с диклофенаком — Вольтарен, Диклак, Диклоген.
Если боли острые, пронизывающие, не устраняемые НПВС, то проводятся медикаментозные блокады. Для них используются глюкокортикостероиды (Гидрокортизон, Триамцинолон, Дипроспан) в сочетании с анестетиками (Лидокаин, Новокаин). После смешивания растворов они вводятся непосредственно в пораженное воспалением сухожилие. Лечебные блокады применяются при эпикондилите плечевого сустава обычно однократно, так как гормональные средства токсичны для внутренних органов и костных тканей.
Медикаментозная блокада плечевого сустава.
На завершающем этапе терапии для закрепления результата пациентам назначается 5-10 сеансов электрофореза с растворами калия йодида и новокаина. В период реабилитации рекомендован классический или точечный массаж, ЛФК, бальнеолечение.
Полное выздоровление наступает примерно через месяц при условии соблюдения всех врачебных рекомендаций. Хронический, вялотекущий эпикондилит более трудно поддается излечению, а в некоторых случаях консервативная терапия не дает результата. Избежать хирургического вмешательства позволит только своевременное обращение за медицинской помощью.
https://youtube.com/watch?v=5lgiPAtaJKw
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Вывих ключицы (акромиального конца)
Код по МКБ-10
S43.1. Вывих акромиально-ключичного сустава.
Анатомия
С наружной стороны ключицу удерживают акромиально-ключичная и клювовидно-ключичная связки.
Классификация вывиха ключицы (акромиального конца)
В зависимости от того, разрыв какой связки произошёл, различают полные и неполные вывихи. При разрыве одной акромиально-ключичной связки вывих считают неполным, при разрыве обеих — полным.
Симптомы вывиха ключицы (акромиального конца)
Жалобы на боли в зоне акромиального сочленения, умеренно ограничивающие движения в плечевом суставе.
Диагностика вывиха ключицы (акромиального конца)
Характерный механизм травмы в анамнезе. В месте повреждения отмечают отёк и деформацию. Её выраженность зависит от того, с каким вывихом: полным или неполным — имеем мы дело. При полных вывихах акромиальный конец выстоит значительно, наружная его поверхность прощупывается под кожей, а при движении лопаткой ключица остаётся неподвижной. При неполных вывихах ключица сохраняет связь с лопаткой через клювовидно-ключичную связку и движется вместе с лопаткой; наружный конец ключицы прощупать не удаётся. Пальпация во всех случаях болезненна.
При надавливании на ключицу вывих довольно легко устраняется, но стоит прекратить давление — возникает вновь. Это так называемый «симптом клавиши» — достоверный признак разрыва акромиально-ключичного сочленения.
Лабораторные и инструментальные исследования
Рентгенография облегчает постановку диагноза
При чтении рентгенограмм следует обращать внимание не столько на ширину суставной щели (величина её вариабельна, особенно при неправильных укладках), сколько на положение нижнего края ключицы и акромиального отростка. Если они стоят на одном уровне, значит, связочный аппарат цел и вывиха нет, а смещение ключицы кверху — признак патологии
Лечение вывиха ключицы (акромиального конца)
Различают консервативные и оперативные способы лечения вывиха ключицы (акромиального конца).
Консервативное лечение вывиха ключицы (акромиального конца)
Вправление вывихнутого акромиального конца ключицы не представляет трудностей, однако удержать его в нужном положении консервативными методами довольно сложно. Для фиксации используют разнообразные повязки, шины и аппараты, дополненные пелотом, давящим на акромиальное сочленение. Рассмотрим некоторые из них.
Повязка Волковига. После анестезии места повреждения 20-30 мл 1% раствора прокаина вправляют ключицу. На область акромиально-ключичного сочленения накладывают ватно-марлевый пелот, фиксируют его полоской липкого пластыря от акромиального отростка через надплечье кзади и книзу, затем по задней поверхности плеча, вокруг локтевого сустава и возвращаются по передней поверхности плеча к исходной точке. Повязку накладывают при отведённом кнаружи и кзади плече. В подмышечную область вкладывают небольшой валик, руку опускают, фиксируют косынкой.
Другим способом фиксации пелота служит наложение пластырной повязки при отведённом плече от надплечья до нижней трети плеча по наружной поверхности. Фиксацию подкрепляют второй полоской, идущей перпендикулярно первой (крестообразно). Руку опускают, что усиливает натяжение пластыря и удержание ключицы. И ту и другую пластырные повязки целесообразно подкрепить наложением повязки Дезо.
Гипсовая повязка служит наиболее частым способом фиксации. Применяют различные модификации торакобрахиальных повязок, гипсовую повязку Дезо и другие, но с обязательным использованием пелотов.
Срок иммобилизации при всех консервативных способах составляет 4-6 нед. В последующем показано реабилитационное лечение.
Хирургическое лечение вывиха ключицы (акромиального конца)
При безуспешности консервативного лечения и при застарелых вывихах больных следует направить в стационар для оперативного лечения.
Суть его заключается в создании акромиально-ключичной и клювовидно-ключичной связок из аутотканей, аллотканей или синтетических материалов (шёлк, капрон, лавсан). Наиболее часто применяют операции по способу Бома, Беннеля, Уоткинса-Каплана.
После хирургического вмешательства накладывают гипсовую торакобрахиальную повязку сроком на 6 нед.
Подкупающие по простоте операции восстановления акромиально-ключичного сочленения спицами, шурупами, путём сшивания и другими подобными способами без пластики клювовидно-ключичной связки выполнять не следует из-за большого количества рецидивов. Клювовидно-ключичная связка — основная связка, отвечающая за удержание ключицы.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 6-8 нед.
[], [], [], [], [], [], [], [], [], [], [], []
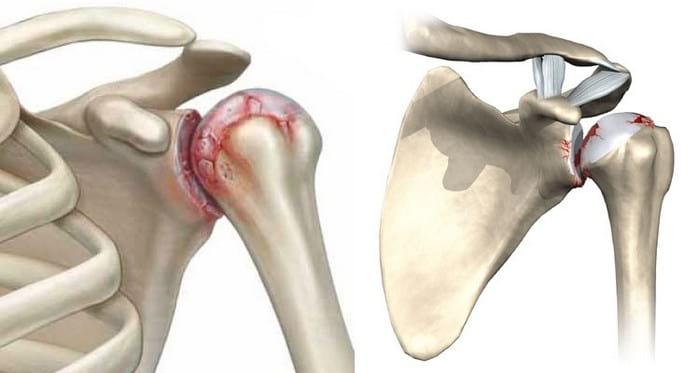
Перелом латерального надмыщелка плечевой кости
Мыщелок плечевой кости состоит из суставной части и расположенного вне сустава надмыщелка. Следовательно, при переломах мыщелков в состав фрагмента входят как суставная, так и внесуставная часть мыщелка. К переломам класса Г относят только переломы суставного компонента мыщелков.
Переломы мыщелков классифицируют по двум типам. Перелом I типа может включать либо медиальный, либо латеральный наружный мыщелок, но наружный вал блока остается в комплексе с проксимальным сегментом плечевой кости. При переломах II типа наружный вал блока отделяется вместе с дистальным фрагментом плечевой кости. При переломах II типа наблюдается медиальная и латеральная нестабильность локтевого сустава, лучевой и локтевой костей.
Класс В: тип IA и IIА переломы латерального мыщелка плечевой кости
Есть два механизма, приводящих к переломам латерального мыщелка класса В. Во-первых, латеральный мыщелок анатомически расположен так, что более предрасположен к травме. При согнутом локтевом суставе прямая сила, приложенная к его задней поверхности, может привести к перелому. Во-вторых, при разогнутом локтевом суставе перелом может вызвать действие силы, направленной в сторону приведения и переразгибания. У детей ротация фрагмента является вторичной в результате тяги мышц разгибателей. Ротация фрагмента для взрослых нетипична. Как правило, при обследовании определяют болезненность и отек над поврежденным мыщелком.
На снимках в переднезадней и боковой проекциях обычно отмечается расширение межмыщелкового расстояния. Отделившийся фрагмент может быть смещен проксимально, но обычно он находится ниже и кзади от нормального положения. Переломы II типа могут привести к транслокации локтевой кости. У детей, у которых процесс окостенения не завершился, следует сделать снимки в сравнительных проекциях. Сопутствующие повреждения обычно не наблюдаются.
Лечение перелома латерального мыщелка плечевой кости
Из-за высокой частоты осложнений все переломы латерального мыщелка требуют неотложной консультации ортопеда для назначения лечения и последующего наблюдения. Класс В: тип IA (без смещения). Руку следует иммобилизовать длинной лонгетой с локтевым суставом в положении сгибания, супинированным предплечьем и разогнутым лучезапястным суставом для уменьшения степени расхождения фрагментов вследствие тяги мышц разгибателей. Руку подвешивают на перевязи, через 2 дня для контроля правильности стояния фрагментов повторяют рентгенографию. После уменьшения отека накладывают длинную гипсовую повязку.
Класс В: тип IA (со смещением). Показана неотложная консультация ортопеда. Если она невозможна, репозицию может выполнить врач отделения неотложной помощи. После применения анальгетиков и миорелаксантов предплечье разгибают и на сломанный фрагмент оказывают прямое давление. Репозиция облегчается супинацией в сочетании с отведением. Показаны рентгенография сразу после репозиции, лед, приподнятое положение конечности и госпитализация больного. Многие ортопеды при этом переломе предпочитают открытую репозицию с внутренней фиксацией.
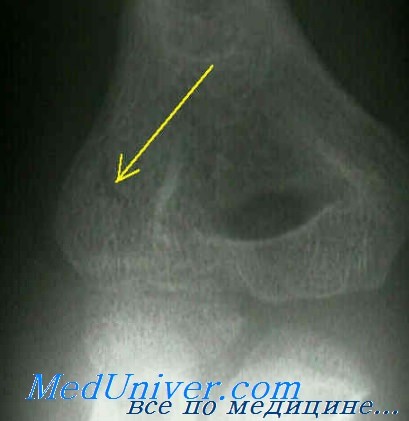
Класс В: тип IIА (без смещения). Начальная терапия включает наложение передней и задней длинных лонгет. Локтевой сустав должен быть согнут под углом более 90° при супинированном предплечье и разогнутом лучезапястном суставе. Через 2—3 дня повторяют рентгенографическое обследование для подтверждения правильности положения фрагментов и накладывают длинную гипсовую повязку (см. Приложение).
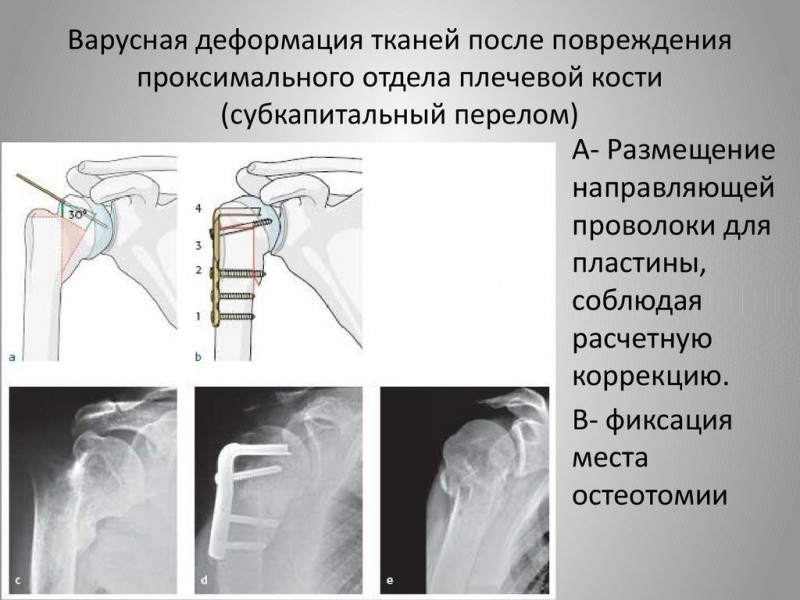
Класс В: тип IIА (со смещением). Всех больных с переломами этого типа немедленно направляют к опытному хирургу-ортопеду. Лучше всего эти переломы лечить открытой репозицией и внутренней фиксацией. Закрытая репозиция часто приводит к развитию вальгусной деформации локтевого сустава.
Осложнения перелома латерального мыщелка плечевой кости
Переломы мыщелков I и II типов могут иметь следующие осложнения: 1) вальгусную деформацию локтевого сустава; 2) наружный вывих предплечья; 3) артрит вследствие разрыва капсулы сустава; 4) поздний паралич локтевого нерва; 5) избыточный рост кости с последующим развитием варусной деформации локтевого сустава у детей.
Источник статьи: http://meduniver.com/Medical/travmi/perelom_lateralnogo_michelka_plechevoi_kosti.html
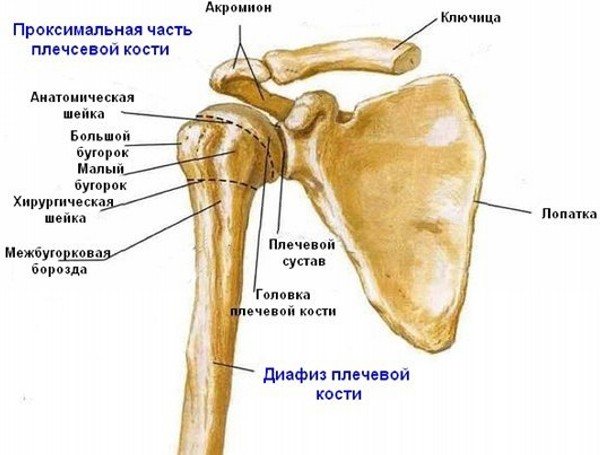
Описание
Плечевая кость разделяется на диафиз (тело плечевой кости, лат. corpus humeri) и на проксимальный и дистальный эпифизы. В верхнем отделе тело плечевой кости округлое, а ближе к дистальному эпифизу — трёхгранное. На теле различают: заднюю поверхность (лат. facies posterior), ограниченную латеральным и медиальным краями (лат. margo lateralis et medialis); медиальную переднюю поверхность (лат. facies anterior medialis) и латеральную переднюю поверхность (лат. facies anterior lateralis), которые разделены малозаметным гребнем.
Проксимальный эпифиз представлен головкой плечевой кости (лат. caput humeri), отделённой от диафиза анатомической шейкой (лат. collum anatomicum). Головка сочленяется с суставной впадиной лопатки, образуя плечевой сустав. За шейкой располагаются два бугорка (апофиза) — больший и меньший (лат. tuberculum majus et minus), между которыми проходит межбугорковая бороздка — место сухожилия длинной головки двуглавой мышцы плеча. Ниже бугорков, на границе с диафизом, проходит хирургическая шейка (лат. collum chirurgicum) — место наиболее частых переломов плечевой кости.
На теле кости располагается дельтовидная бугристость (лат. tuberositas deltoidea), к которой прикрепляется дельтовидная мышца. Кзади от бугристости от медиальной к латеральной стороне в виде спирали проходит борозда (лат. sulcus nervi radialis).
На дистальном эпифизе расположен мыщелок (лат. condylus humeri) и по бокам от него два надмыщелка — медиальный и латеральный (лат. epicondylus medialis et lateralis). Между надмыщелками располагается поверхность для сочленения с костями предплечья, разделённая на блок плечевой кости (лат. trochlea humeri) и головку мыщелка плечевой кости (лат. capitulum humeri). Выше них на передней стороне соответственно располагаются венечная (лат. fossa coronoidea) и лучевая (лат. fossa radialis) ямки, а также сзади локтевая ямка (ямка олекранона, лат. fossa olecrani), которые необходимы для сочленения с локтевой и лучевой костями, образуя локтевой сустав. На задней стороне медиального надмыщелка проходит борозда локтевого нерва (лат. sulcus nervi ulnaris).
Окостенение
К моменту рождения только проксимальный эпифиз состоит из хрящевой ткани, из-за чего головка плечевой кости практически не определяется на рентгенограмме. В ходе взросления последовательно возникает три точки окостенения проксимального эпифиза:
- В медиальной части головки плеча (0—1 год или с рождения);
- В большом бугорке и в латеральной части головки (2—3 года);
- В малом бугорке (3—4 года);
К 4—6 годам указанные центры сливаются в единую головку плечевой кости. Замещение метаэпифизарного хряща на границе проксимального эпифиза и диафиза костной тканью (синостоз) наступает в подростковом возрасте, благодаря чему продолжается рост кости в длину. На рентгенограмме ребёнка или подростка определяется характерный светлый участок на месте метаэпифизарного хряща, который может быть принят за перелом или трещину.
Лечение и что делать
Для лечения медиального эпикондилита применяют комплексное лечение и зависит оно от степени прогрессирования болезни.
Повязки и ортезы
Чтобы на время обострения симптомов болезни локоть находился в неподвижном состоянии, используют ортопедические бандажи. Для изготовления повязки берут плотный материал, плотно прилегающий к больному суставу, фиксируя его. Ортез изготавливается из мягкой ткани с жесткими вставками. Его ношение помогает снять болезненные ощущения. Приспособления рекомендованы при острой стадии болезни, носить их нужно 2 часа в день.

Лекарственные препараты
Воспаление в локте устраняется посредством применения противовоспалительных мазей и гелей (Найз, Диклофенак и др.).
Если боль в суставе сильная и неутихающая, назначаются блокады кортикостероидными препаратами, они вводятся посредством инъекций.
Глюкокортикоиды с анестезирующими средствами назначают также при сильных болях, которые вводят посредством уколов.
Физиотерапия
Ускорить процесс выздоровления помогает физиотерапия. Применяют процедуры:
- Микротоковая терапия.
- Криотерапия.
- Иглоукалывание.
- Массаж.
- Магнитотерапия.
- Терапия лазером.
Лечебная физкультура
Расслабить и укрепить мышцы и сухожилия позволяют специальные упражнения. Только выполняются упражнения на стадии угасания воспаления. Назначить упражнения может только врач. Если во время занятия возникнет боль, лучше приостановить процесс выполнения ЛФК.
Хирургическое вмешательство
Встречается не часто, но если консервативный метод лечения не помогает, прибегают к хирургическому вмешательству. В этом случае удаляется участок мышцы и пораженное сухожилие.
Прогноз лечения заболевания благоприятный. После терапии 90% пациентов не испытывают дискомфорта при выполнении работы. Однако, медиальный эпикондилит может возвращаться, если не предпринимать меры профилактики по устранению причин его появления.
Как развивается эпикондилит?
Основным фактором развития локтевого эпикондилита является постоянная сверхнагрузка мышц предплечья. Повторяющееся чрезмерное напряжение мышечных тяжей приводит к микроскопическим травмам сухожильных волокон. Подобные повреждения провоцируют воспаление, которое в свою очередь активизируют дегенеративные процессы в тканях. Иначе говоря, на месте травмы образуются рубцы.
Необходимо понимать, что рубцовые изменения – это прежде всего уплотнения, которые отличаются малой эластичностью. Поэтому все последующие нагрузки на сухожилия сопровождаются новыми микротравмами и рубцами. Развивается так называемый «порочный круг» повреждений.
При этом каждая из разновидностей эпикондилита локтевого сустава имеет свои факторы развития:
- Так, наружный эпикондилит именуется «локтем теннисиста». Причиной тому является профессиональная активность спортсменов: частые однообразные движения по типу стереотипов: разгибания (взмахи) и вращения предплечьями. Недуг также часто встречается у массажистов, грузчиков, трактористов и доярок.
- Внутренний эпикондилит назван «локтем гольфиста», т.к. появляется при монотонных движения с низкой интенсивностью. Обычно подобный недуг возникает у людей, занятых легкой физической работой: секретарей, работников офиса, швей.
Иногда развитие эпикондилита могут провоцировать непосредственные травмы в зоне сустава. В таких случаях провоцирующими факторами являются врожденная слабость связок (нестабильность локтя), неврит локтевого нерва, остеохондроз шеи или патологии локтевого сочленения.