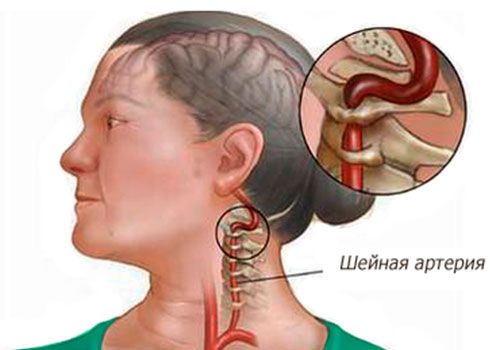
Нефритический синдром
Содержание:
- Методы лечения нефритического синдрома
- Основные симптомы
- Как вылечить подобное нарушение?
- Лечение
- Причины образования нефритического синдрома
- Другие заболевания из группы Болезни мочеполовой системы:
- БезОков обращает внимание: прогноз
- Описание
- Что провоцирует / Причины Нефротического синдрома:
- Хронический нефритический синдром (хронический гломерулонефрит)
- Нефритический синдром — что это такое?
- Нефритический синдром у детей
Методы лечения нефритического синдрома
Нефротический и нефритический синдром отличаются разными способами лечения. Лечение нефритического синдрома подразумевает медикаментозную терапию. Многое зависит от того, в какой форме протекает заболевание. Первостепенно терапия должна быть направлена на лечение основного заболевания. При острой форме требуются следующие меры:
- постельный режим для больного с малым количеством воды;
- запрет на употребление соли, малое количество белковой пищи;
- лечение только в стационаре;
- прием мочегонных препаратов;
- прием тромболитиков с целью предотвращения тромбоза;
- прием антибиотиков и препаратов, понижающих давление;
- прием кортикостероидов в случае тяжелого протекания синдрома;
- заместительная терапия в тех случаях, когда у пациента развивается острая почечная недостаточность.

Лечение хронической формы подразумевает следующие меры:
- прием средств, улучшающих микроциркуляцию;
- лечение основной болезни;
- прием антибиотиков;
- отказ от алкоголя, жирной еды, курения;
- снижение количества употребляемого белка;
- прием препаратов, снижающих давление;
- прием противовоспалительных средств без стероидов.
Поскольку основным заболеванием при нефритическом синдроме выступает гломерулонефрит, то лечение должно быть комбинированным. Если синдром возникает у детей на фоне данного заболевания, то для них обязательна госпитализация. Она направлена на устранение отеков, гематурии и протеинурии. При любой форме и взрослому, и ребенку требуется постельный режим и специальная диета.
Лечение медикаментами подразумевает прием таких препаратов:
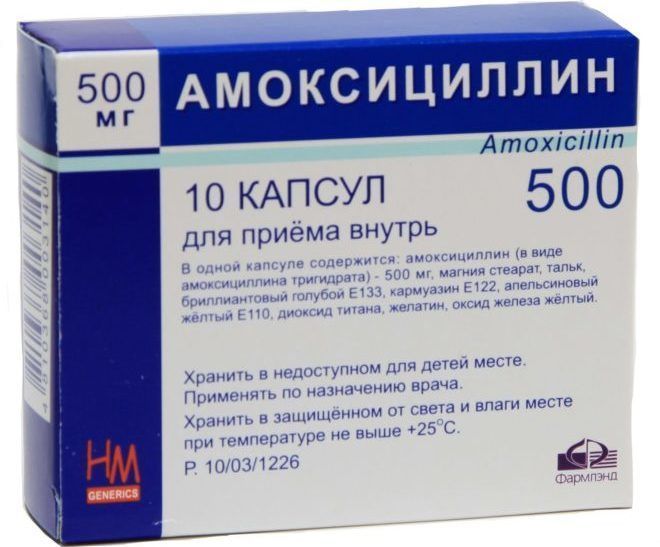
- антибиотик “Амоксицилин” в случае, если у больного имеется синусит или пневмония, способные вызвать развитие синдрома (препарат нельзя принимать при уже развившейся почечной недостаточности);
- для лечения гломерулонефрита назначают “Цефалексин”;
- “Гепарин” применяется при отеках;
- “Спирамицин” и “Азитромицин” чаще назначают при наличии у пациента аллергии на антибиотики.
Для отдельно взятого пациента разрабатывается индивидуальный набор препаратов, исходя из наличия у него тех или иных противопоказаний. Особое значение имеет прием витаминов. При нефротическом синдроме будут полезны продукты, содержащие витамин С (шиповник), D (петрушка), А (капуста), Е (сладкий болгарский перец).
Основные симптомы
Первые проявления синдрома появляются через 1-2 недели после перенесенной инфекционной болезни. Среди симптомов выделяют классические и неспецифические. Классические симптомы:
- появление крови в урине (гематурия), в лабораторном анализе обнаруживают свежие эритроциты;
- развитие макрогематурии — в моче появляется значительная примесь крови, видимая невооруженным глазом, в отличие от гематурии;
- повышение артериального давления;
- сильные отеки, локализованные на лице (в районе век) и нижних конечностях;
- олигоанурия — явление, связанное с уменьшением суточного объема выделяемой мочи.
Неспецифические признаки возникают вследствие общего угнетения организма из-за накопившихся токсинов и солей:
- недомогание и слабость;
- тошнота в сочетании с рвотой;
- анорексия;
- боли, локализованные в поясничной области или в районе живота;
- повышение температуры (редкое явление).
Как вылечить подобное нарушение?
Терапия нефритического и нефротического синдромов выполняется лишь в стационарном отделении больницы. И в первом, и во втором случае патологический процесс считается тяжелым, угрожающим здоровью и жизни больного.
При почечном недуге огромное значение имеет правильное питание. Пациентам с подобными нарушениями всегда прописывают диету, которая должна ограничивать количество употребляемой жидкости и соли, а также полностью исключать жирную, острую, копченую и жареную пищу. Наиболее оптимальным в данном случае считается диетический стол №7. Люди, страдающие от нефротического или нефритического комплекса должны соблюдать полупостельный режим на протяжении всего периода болезни.

Медикаментозная терапия включает два основных принципа – этиотропное и основное лечение. Первое направлено на устранение причины недуга и зависит от характера воспалительного поражения. В случае развития аутоиммунных нарушений больному назначают иммуномодуляторы (Иммунал, Ингавирин, Имупрет), а при заболеваниях инфекционного характера – антибактериальные (Супракс, Амоксициллин), противогрибковые (Нистатин, Микомакс), противовирусные средства (Ацикловир, Валацикловир).
Основное лечение проводится в зависимости от вида синдрома. При проявлении симптоматики нефротического состояния человеку прописывают введение диуретических препаратов, витаминных средств (Мультивит, Витавит, Витафорте), альбуминов (Альбунорм, Альбумин), калийсодержащих лекарств (Аспаркам, Панангин). С целью уменьшения густоты крови используют Гепарин. Пациенту также показан прием медикаментов, улучшающих работу сердца.
Избавиться от нефритического синдрома помогут антигипертензивные препараты, мочегонные средства (Фуросемид, Верошпирон). В диетическом питании вводятся ограничения на продукты, содержащие большое количество белка. При данной патологии нередко возникает тяжелая почечная недостаточность. В подобной ситуации больному назначается гемодиализ. Если состояние пациента остается критическим, ему проводят операцию по трансплантации пораженного органа.
Нефритический и нефротический синдромы – эти состояния не считаются самостоятельными патологиями. Подобные комплексы клинических проявлений возникают в результате других заболеваний почек и сопровождают их. Характерные отличия между этими нарушениями позволяют вовремя дифференцировать их и подобрать эффективную схему терапии.
https://youtube.com/watch?v=rQQUSRSrKDk
Лечение
Форма НС у малышей обычно является первичной и сравнительно легко поддаётся терапии. Лечение НС всегда проводится в больничных условиях в отделении нефрологии. В начале ребёнок находится на постельном режиме. В дальнейшем осуществляется переход на палатный и общий. В целях профилактики гиподинамии, гипотрофии мышц, а также снижения реологических свойств крови ребёнку с первых дней пребывания в стационаре назначается ЛФК и массаж.
Для купирования патологического процесса обычно прописывают глюкокортикоиды (Преднизолон) в дозировке 2 мг/кг/сутки. Курс лечения составляет 1,5-2 месяца. При положительном ответе на препарат его дозу начинают постепенно уменьшать на 0,5 мг/кг/сутки каждые 4 недели с последующей отменой. Продолжительность приёма глюкокортикоидов обычно составляет 6 месяцев.
При склонности гормоночувствительного НС к рецидивам продолжительность стероидной терапии сокращается до 3-4 месяцев.
При резистентности НС к лечению Преднизолоном возможно проведение пульс-терапии Метилпреднизолоном. При отсутствии эффекта от пульс-терапии НС считается стероидорезистентным. В этом случае решается вопрос о назначении цитостатиков и селективных иммуносупрессоров (Циклофосфамида, Циклоспорина А). При выявлении резистентности к стероидам производят биопсию почки.
В связи с повышением свёртывающих свойств крови в целях профилактики ДВС-синдрома (системного тромбоза) может быть назначен Гепарин или его низко молекулярный аналог – Фраксипарин.
Чтобы обеспечить максимальную результативность от медикаментозной терапии, ребёнку назначается особая диета, предусматривающая:
- максимальное снижение количества принимаемой в сутки поваренной соли;
- ограничение воды, её объём должен равняться суточному выделению мочи вместе с дополнительным объёмом воды, рассчитанному по формуле: 15 мл/кг веса;
- ограничение жиров;
- исключение пряностей, копчёностей и бульонов.
Касательно целесообразности использования средств народной медицины – единого мнения среди врачей нет. Большинство специалистов сходится во мнении, что применять их можно только с разрешения лечащего врача. Широкое распространение получили:
- отвары на основе плодов брусники и клюквы;
- настой из можжевельника, петрушки и фенхеля;
- отвар из берёзовых листьев, почек и полевого хвоща.
- напитки из брусники и клюквы рекомендуется применять в виде морсов.
Причины образования нефритического синдрома
Синдром всегда формируется на фоне различных стадий нефрита. На первоначальном этапе болезнь протекает весьма вяло, однако при наличии такого провоцирующего фактора, как стрептококковый тонзиллит, патология существенно прогрессирует. В такой ситуации развивается острый нефритический синдром с весьма стремительным формированием воспалительного процесса.
К факторам, провоцирующим развитие нефритического синдрома доктора относят следующие заболевания:
- гломерулонефрит;
- различные формы гепатита;
- брюшной тиф;
- обширное заражение крови;
- ветряная оспа;
- разнообразные облучения;
- почечные патологии.
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
БезОков обращает внимание: прогноз
При своевременной и адекватно проведённой терапии прогноз в большинстве случаев благоприятный. Согласно данным у 90% больных при устранении причины синдрома наблюдается полное восстановление клубочковой фильтрации уже через 1,5-2месяца. При этом остаточные гематурические и протеинурические проявления синдрома могут присутствовать еще несколько лет.
При сохранении высоких цифр АД и некупирующихся воспалительных процессах в зоне клубочков нефритический синдром может осложниться нефросклерозом с последующей почечной недостаточностью и разнообразными поражениями сердечнососудистой системы, включая острый инфаркт миокарда. При выраженных нарушениях функции фильтрации нефритический синдром может осложниться уремической комой.
Описание
Нефротический синдром — это ряд симптомов, наблюдающихся у пациента в период прогрессирования заболевания, возникающего при поражении почек. Характерной особенностью патологии является обнаружение высокого содержания белка в моче пациента и отечность тела.
Когда нефротический синдром развивается, в сыворотке крови снижается концентрация альбумина. Еще в составе биологического материала просматривается С-реактивный протеин. Уровень липидов и липопротеинов превышает норму. В зависимости от стадии нефротического синдрома и степени сложности проявление симптомов становится более выраженным. В нижней части тела образовывается диффузная отечность мягких тканей. На этом фоне может появиться водянка брюшной полости, плевры или перикарда.
Для точного определения типа заболевания, изучения этиологии и составления клинической картины требуется дифференциальная диагностика и лабораторные исследования. В их основе лежит биопсия почки.
Терапия заболевания обязательно комплексная. Она состоит из приема медикаментов и соблюдения диетического рациона питания. Если не выполнено консервативное лечение, не соблюдены профилактические меры, нефротический синдром последствия имеет тяжелые. Самое опасное — это летальный исход, наступающий во время криза.
Описание нефротического синдрома
Специалисты в области урологии отмечают тот факт, что заболевание имеет широкую этиологию. Нефротический синдром может развиваться не только на фоне проблем с мочеполовой системой и после перенесенных простудных, вирусных или инфекционных заболеваний, нарушенной работы иммунной системы или при хронических гнойных процессах.
Если у пациента имеются различные патологии почек, то при прогрессировании нефротического синдрома риски развития осложнений первичной патологии увеличиваются в несколько раз. Средний возраст пациентов примерно 35 лет. Среди них в равной степени встречаются мужчины и женщины. Нефротический синдром у детей диагностируется крайне редко. Это же касается и лиц старшей возрастной группы.
Нефротический синдром: виды заболевания
В медицине принято классифицировать патологию по этиологическим признакам. Таким образом, выделяют первичный и вторичный вид болезни. Рассмотрим детально обе формы нефротического синдрома:
- При наличии у пациента патологических процессов, локализующихся в почках, и развитии на их фоне нефротического синдрома, диагностируют первичный вид патологии. Среди наиболее распространенных провокаторов заболевания выделяют: все виды поражения клубочков почек, дистрофические хронические болезни внутренних органов, нефротический синдром врожденного типа;
- Если патология развилась на фоне болезни, не имеющей связи с почками, то врачи диагностируют вторичный тип нефротического синдрома. В урологии представленный вид заболевания встречается значительно реже, нежели первый тип, хотя и провокаторов значительно больше. В большинстве случаев ими являются: ревматизм, ревматоидный артрит, красная волчанка, аллергические реакции на лекарственные препараты и прочее.
Вне зависимости от типа заболевания, каждый из них опасен риском развития осложнений. Именно поэтому рекомендуется регулярное прохождение медицинского осмотра и сдача основных биологических материалов для урологических исследований в лаборатории.
Осложнения нефротического синдрома и последствия заболевания
В первую очередь опасность для пациента представляют инфекции, которые легко присоединяются к ослабшему организму. Также высока вероятность, даже при диагностировании легкой формы патологии, наступления нефротического криза, который практически не поддается терапии.
Кроме этого врачи выделяют возможность развития таких патологий:
- отек головного мозга;
- отек легких;
- инфаркт миокарда;
- атеросклероз.
Каждое из осложнений значительно снижает шансы на полное восстановление больного.
Нефротический синдром: прогноз на выздоровление
Лечением представленного заболевания занимается врач узкой специализации — нефролог. Медики утверждают, что при своевременно обращении за профессиональной помощью и четком следовании врачебным предписаниям, прогноз на выздоровление благоприятный, а сам симптокомплекс полностью обратим.
Что провоцирует / Причины Нефротического синдрома:
Термин нефротический синдром широко используется в классификациях заболеваний ВОЗ и почти вытеснил старый термин «нефроз». Нефротический синдром бывает первичным и вторичным. Первичный нефротический синдром развивается при собственно заболеваниях почек (все морфологические типы гломерулонефрита Брайта, в том числе, так называемый липоидный нефроз, мембранозная нефропатия, нефропатическая форма первичного амилоидоза, врожденный и наследственный нефротический синдром). Вторичный нефротический синдром встречается реже, хотя группа обусловливающих его заболеваний весьма многочисленна: коллагенозы (СКВ, узелковый периартериит, системная склеродермия), геморрагический васкулит, ревматизм, ревматоидный артрит, септический эндокардит, диабетический гломерулосклероз, болезни крови (лимфомы), хронические нагноительные заболевания (абсцессы легких, бронхоэктазы и др.), инфекции (туберкулез), в том числе паразитарные (малярия) и вирусные, опухоли, лекарственная болезнь и аллергия.
Хронический нефритический синдром (хронический гломерулонефрит)
Хронический нефритический синдром, называемый также хроническим гломерулонефритом – медленнопрогрессирующий синдром, развивающийся при различных почечных заболеваниях, приводящих к диффузному склерозу клубочков и утрате функции почек. У 80–90% больных данный синдром имеет бессимптомное начало и выявляется обычно случайно при анализе мочи. Частота синдрома составляет 0,5–1,0%. В анамнезе острый нефритический синдром бывает у 10–15%. Заболевают чаще мужчины в возрасте 35–40 лет.
Этиология и патогенез
Этиология хронического нефритического синдрома различна. Существует мнение о значении β-гемолитического стрептококка как этиологического фактора. Но серологические исследования на стрептококковую инфекцию неубедительны.
Высказывают предположения о роли НВs-антигена и паразитарных инфекциях (малярии, филяритоза) в этиологии данного синдрома и связанных с ними иммуновоспалительных реакций. Возможным подтверждением этого является обнаружение иммуноглобулинов и комплемента в клубочках, канальцах и интерстиции.
Существует мнение о токсической этиологии (лекарственные средства и промышленные производственные факторы). Но убедительных доказательств токсической этиологии нет. При гистологическом исследовании в почках обнаруживают фибринопептиды, образующиеся при активации системы свертывания, в моче, крови и иногда в почечной паренхиме. Но является их наличие причиной повреждения или следствием, неизвестно.
По данным гистологических исследований, хронический нефритический синдром развивается у 30% больных с очаговым и сегментарным склерозом, у 25% – с диффузным мезангиальным пролиферативным гломерулонефритом, у 15% – с диффузным эндокапиллярным гломерулонефритом, у 4% – с диффузным серповидным гломерулонефритом.
В клубочках происходит увеличение внеклеточного мезангиального матрикса и спадение капиллярных петель без выраженного отложения иммуноглобулинов, сопровождающееся склерозом клубочков. Одновременно вовлекается интерстиций, и возможна атрофия канальцев. Прогрессирование гломерулонефрита может быть обусловлено протеинурией и токсическим действием макромолекул плазмы крови на эпителий канальцев. Развиваются диффузный, тяжелый гломерулярный склероз и поражения интерстиция, несоизмеримые со степенью гломерулярных изменений.
Симптомы
Начало заболевания обычно установить не удается, так как у большинства больных отсутствуют субъективные симптомы, а почечная функция нормальная. Диагностируется хронический нефрит при обнаружении в моче небольшого количества белка и эритроцитов. Нередко заболевание впервые диагностируется при выявлении уремических симптомов (утомляемости, кожного зуда, одышки, тошноты и рвоты), характеризующих конечную стадию болезни.
У некоторых больных заболевание рецидивирует и протекает с выраженной протеинурией (более 3,5 г/сут), олигурией и отеками различной степени выраженности (нефротическая форма гломерулонефрита по Е.М. Тарееву) или эпизодами микрогематурии (до 20–30 эритроцитов в поле зрения) и реже – макрогематурией (гематурическая форма гломерулонефрита).
Часто бывает гипертензия любой тяжести с гипертрофией левого желудочка, изменениями глазного дна, сердечной недостаточностью и минимальными изменениями в моче. При гипертензивной форме сравнительно рано развивается почечная недостаточность.
Диагностика
В моче постоянно обнаруживаются протеинурия, гематурия и эритроцитарные цилиндры. В мочевом осадке содержатся в небольших количествах мелко- и крупнозернистые и гиалиновые цилиндры. Восковидные цилиндры появляются только при сморщивании почек и атрофии канальцев.
При прогрессировании синдрома в крови повышается уровень азота мочевины и в сыворотке – уровень креатинина, выявляются метаболический ацидоз, анемия и другие биохимические показатели хронической почечной недостаточности. Клинические и лабораторные проявления почечных заболеваний, приведших к развитию хронического нефритического синдрома, бывают идентичными.
Достоверным методом дифференциального диагноза на ранних стадиях является только биопсия почки. При выраженной хронической почечной недостаточности, обусловленной сморщиванием почки, биопсия не показана, так как гистологическое исследование не дает информации о начале заболевания.
Нефритический синдром — что это такое?
Нефритический синдром — перечень симптомов (симптомокомплекс), которые формируются на фоне воспалительных болезней, поражающих почки.
Подобный синдром часто свидетельствует о наличии гломерулонефрита у человека.
При нефритическом синдроме характерно появление макрогематурии (эритроциты в моче), белка, повышение артериального давления и развитие отеков.
Синдром связан со снижением фильтрующей способности почечных клубочков на фоне воспалительного процесса, как результат — в организме задерживаются соли, шлаки, излишняя жидкость выводится слабо.
В международной классификации болезней (МКБ-10) выделяют:
- остронефритический синдром, отмеченный кодом N00, с подразделением на острую гломерулярную болезнь, острый нефрит, острую почечную болезнь;
- хронический нефритический синдром, отмеченный кодом N03, с подразделением на хроническую гломерулярную болезнь, хронический гломерулонефрит, хронический нефрит, хроническую почечную болезнь.
Нефритический синдром у детей
Течение данной аномалии для ребенка представляет меньшую опасность, по сравнению со взрослым, в силу того, что детские организм намного лучше реагирует на лечение кортикостероидами. На эффективность полного выздоровления влияет большое количество разнообразных факторов: возраст, причина развития патологии, используемые методы лечения, а также наличие и степень серьезности осложнений.
Врач-педиатр определяет наличие или отсутствие данного синдрома у маленьких пациентов на основании лабораторных и клинических исследований.
Сильный стресс, общее переохлаждение организма и слишком сильные физические нагрузки могут стать первопричиной образования нефритического синдрома.