Острый коронарный синдром
Содержание:
Мониторинг
Следует наладить стандартный мониторинг (неинвазивное АД, частота сердечных сокращений, ЧД, сатурация крови, электрокардиография, температура тела).
Антиагрегантная и антикоагулянтная терапия при проведении чрескожных коронарных вмешательств:
1. Как только медики приняли решение о проведении чрескожного коронарного вмешательства (ЧКВ), следует дать пациенту внутрь нагрузочную дозу препаратов:
- Ацетилсалициловая кислота – 325-500 мг, разжевать;
- Плюс один из ингибиторов P2Y12 рецептора:
— Тикагрелор 180 мг;
— Клопидогрел – 600 мг.
2. В разы быстрее развивается эффект другого класса антиагрегантов – блокаторов ГП IIb/IIIa рецепторов тром-боцитов. Если почему-то причинам человек заранее не получил клопидогрел или тикагрелор или к началу проведения ЧКВ действие этих лекарств не успевает проявиться, медики должны назначить абсиксимаб. Он вводится внутривенно болюсом 0,25 мг/кг с немедленным началом инфузии 0,125 мкг/кг/мин (максимально 10 мкг/мин). Введение следует начать за 10-60 минут до процедуры, продолжать во время нее, и в последующие 12 часов.
Комбинация абсиксимаба с АСК и НФГ имеет преимущества перед сочетанием АСК и НФГ при первичной транслюминальной баллонной ангиопла-стикой (ТБА) у больных ИМпST. Монофрам обладает тем же механизмом действия, что и абсиксимаб, но имеет больший период полувыведения, и поэтому может вводиться в виде однократного болюса 0,25 мг/кг массы тела.
3. Больным, получающим ацетилсалициловую кислоту и ингибиторы P2Y12 рецепторов, направленным на первичное ЧКВ, рекомендована поддерживающая терапия антикоагулянтами в следующих режимах:
Бивалирудин — препарат выбора в качестве поддерживающего антикоагулянта при первичном ЧКВ. Рекомендуемая доза бивалирудина для взрослых, в том числе пожилых, – 0,75 мг/кг, которую вводят внутривенно болюсно, далее немедленно проводят внутривенную инфузию со скоростью 1,75 мг/кг/ч в течение всего периода проведения реваскуляризационной процедуры.
Гепарин (НФГ) вводят внутривенно болюсом в дозе 70-100 МЕ/кг, если больной не получает блокаторы ГП IIb/IIIa ре-цепторов тромбоцитов, и 50-70 МЕ/кг, если терапия включает препараты этой группы.
4. После выполнения ЧКВ рекомендован прием антиагрегантов длительным курсом.
Каким лечением можно помочь до приезда врача?
-
Неотложная помощь: в первую очередь дайте таблетку нитроглицерина под язык: эта область богата сосудами, через слизистую оболочку активные компоненты быстро всасываются и попадают в кровь. Воздействуя на мышечную стенку артерий, препарат снимает спазм коронарных сосудов сердца и на время улучшает кровоток. Если есть необходимость, то допускается принимать по 1 таблетке каждые 5 – 10 минут. Помните, что побочным результатом интенсивного приёма нитроглицерина может стать синдром мозгового обкрадывания: головокружение, сужение поля зрения и потемнение в глазах, тошнота. Все эти явления проходят в течение пары минут, но пациенту в это время лучше лежать.
- Аспирин, разжевать таблетку, дозировка 160 – 325 мг. Малые концентрации ацетилсалициловой кислоты снижают свёртываемость крови, таким образом можно на первое время подстраховаться от увеличения в размерах уже образовавшихся в коронарных артериях кровяных сгустков.
- Кислород – откройте окно, устройте сквозняк, чтобы помочь притоку свежего воздуха. Если есть возможность, то используйте медицинский баллон, обычно они всегда наготове у хронических больных. Подавайте газ через увлажнитель, либо вложите в маску марлю, смоченную водой и отжатую: чистый кислород сильно высушивает слизистые оболочки.
Дальнейшую тактику лечения определяет врач, она зависит от окончательного диагноза, поставленного на основании данных электрокардиограммы и биохимических исследований крови. Пациентов с острой коронарной недостаточностью обязательно госпитализируют.
Доврачебная помощь при приступе ОКС
При появлении ярко выраженных признаков наступления сердечного приступа ОКС, необходимо в срочном порядке вызвать скорую помощь. Также необходимо при вызове неотложки предоставить полную информацию о своих ощущениях: одышке, грудной боли, тошноте, головокружении.
Для самостоятельного купирования приступа острого коронарного синдрома, необходимо:
- Измерить индекс АД (артериального давления). Если он высокий, значит можно принять медикаментозные сосудорасширяющие препараты (группы нитратов). При низком показателе артериального давления запрещено прием сосудорасширяющих средств;
- Принять препарат Нитроглицерин. Облегчение должно наступить в течение 5 минут. Если не наступило облечение можно через 10 минут выпить еще одну таблетку. Нитраты снимают спазмы венечных сосудов, поэтому могут купировать боль;
- Для того чтобы более легко переносить боли при ОКС, необходимо принять горизонтальное положение. Лежать нужно на достаточно твердой и ровной поверхности. Голова должна находиться выше уровня сердца. Можно под голову подложить пару подушек. Лежать нужно в спокойном состоянии, не разговаривать и не делать никаких резких движений. Дыхание должно быть медленным, с задержкой воздуха в легких на — 5 — 10 секунд и с последующим медленным выпусканием;
- Необходимо максимально освободить тело от сдавливающей одежды и дать возможность для свободного дыхания: расстегнуть ворот рубашки, развязать или снять галстук, расстегнуть ремень на брюках, у женщин расстегнуть бюстгальтер. Если приступ произошел в помещении, нужно открыть окно и впустить поток свежего воздуха;
- Разжевать таблетку Аспирина. Аспирин разжижает кровь и предотвратит образование тромботических сгустков крови в венечных сосудах при ОКС;
- В момент приступа нужно постоянно следить за пульсом, и если пульс начинает пропадать, тогда необходимо сделать больному непрямой массаж сердца и провести процедуру искусственного дыхания.

Медицинский работник по приезду проведет осмотр и проведет неотложные манипуляции.
Последствия сердечного приступа могут быть тяжелыми, если не оказать своевременную помощь.
Все больные с острым коронарным синдромом подлежат срочной госпитализации в кардиологию, где будет проведено диагностическое изучение синдрома и поставлен точный диагноз.
Антиагрегантная и антикоагулянтная терапия в послеоперационном периоде
В послеоперационном периоде рекомендовано назначение эноксапарина или фондопаринукса в течение 2-8 суток.
Антиагрегантная терапия в случае имплантации голометаллических стентов
Ацетилсалициловая кислота – 75-100 мг пожизненно;
Клопидогрел – 75 мг 1 раз/сутки или тикагрелор 90 мг 2 раза в сутки курсом 12 мес.
Антиагрегантная терапия в случае имплантации стентов с медикаментозным покрытием
- Ацетилсалициловая кислота – 160-325 мг 1 раз/сутки в течение первых 3-х месяцев. Начиная с 4-го месяца, препарат назначается в дозировке 75-100 мг 1 раз/сутки пожизненно;
- Клопидогрел – 75 мг 1 раз/сутки или тикагрелор 90 мг 2 раза в сутки курсом 12 мес.
Тромболитическая терапия
На сегодня тромболитическая терапия не является методом выбора для лечения инфаркта миокарда. Она проводится, если первичная ангиопластика не может быть выполнена в данном лечебном заведении.
Тромболизис рекомендуют также проводить, если время доставки пациента в сосудистый центр более 2 часов, или у человека находят признаки отѐка лѐгких или кардиогенного шока. Чем быстрее начата терапия от минуты появления симптомов, тем лучшими будут результаты тромболитической терапии.
Лучшее время для начала тромболизиса – первые полчаса после тромбоза коронарной артерии. Приемлемое время — до 6 часов от начала болезни, максимальное — до 12 часов.
ЭКГ показания для тромболизиса: подъем сегмента ST больше или равно 0,1 mV, как минимум в 2-х последовательных грудных отведениях или в 2-х отведениях от конечностей, или появляется блокада левой ножки пучка Гиса. Введение тромболитиков целесообразно проводить в те же сроки при ЭКГ признаках истинного заднего инфаркта миокарда (высокие зубцы R в правых прекардиальных отведениях и депрессия сегмента ST в отведениях V1-V4 с направленным вверх зубцом T).
Назначение антиагрегантов при проведении тромболизиса
До начала тромболизиса:
Ацетилсалициловую кислоту (АСК) дают пациенту в дозировке 150-350 мг, ее нужно разжевать. На следующий день и в дальнейшем показано то же средство по 75-150 мг 1 раз в сутки. Препарат назначают при всех вариантах ИМ. Одновременно с АСК для усиления антиагрегационной эффективности терапии советуют применять ингибиторы P2Y12 рецептора – клопидогрел или тикагрелор.
При инфаркте миокарда у пациентов возраста менее 75 лет, с целью ускорения развития лекарственного воздействия в первые сутки, рекомендуется увеличить дозу клопидогрела до 300 мг/сут, далее делают переход на прием стандартной дозы 75 мг в сутки.
Для пациентов, которым более 75 лет, показан клопидогрел дозеой 75 мг. Назначение нагрузочной дозы препарата не показано. Тикагрелор (нагрузочная доза 180 мг, затем 90 мг два раза в день) назначают вместо клопидогрела. Длительность приема клопидогрела или тикагрелора – минимум 6 месяцев.
Антикоагулянтная терапия при проведении тромболизиса
Одновременно с введением перечисленных ниже тромболитических лекарственных средств, за исключением стрептокиназы, назначают введение нефракционированного или низкомолекулярного гепарина.
В зависимости от ситуации, нужно выбрать один из вариантов:
Окс — расшифровка в кадастре
Есть вопросы? Проконсультируйтесь у юриста (бесплатно, круглосуточно, без выходных):
8 (800) 350-13-94 – Федеральный номер
8 (499) 938-42-45 – Москва и Московская обл.
8 (812) 425-64-57 – Санкт-Петербург и Лен. обл.
Документация на недвижимость содержит много определений, значение которых вызывает вопросы. Так, встретив понятие ОКС в кадастре, ряд лиц интересуется, что это такое. Аббревиатура расшифровывается, как объект капитального строительства.
Понятие фиксирует градостроительный кодекс РФ. В нём говорится, что такая недвижимость может выступать объектом сделок, и заключенные соглашения требуют выполнения официальной регистрации. Информация фиксируется в правовых реестрах.
Понятие имеет ряд особенностей и требует более детального анализа.
О понятии
ОКС или объект капитального строительства — недвижимость, которая не была достроена, или здание, введение которого в эксплуатацию возможно лишь после проведения ряда земельных или строительных работ. Обычно имущество, относящееся к понятию, делят на 2 вида — здания и сооружения. В первую категорию включают недвижимость, которая возводится для следующих целей:
- Проживание граждан.
- Организация мест хранения имущества.
- скота.
- Функционирование предприятий.
Зданиями признаются жилые дома,, складские помещения. Отдельно выделяют сооружения. Название носят объекты недвижимости, более сложные по инженерной коммуникационной организации и располагающиеся над или под землей. Такая недвижимость создаётся для добычи ресурсов, перевозки или достижения аналогичных целей. Примерами выступают газопроводы, нефтяные вышки.
Кстати! Готовые здания могут быть переведены в статус объектов капитального строительства. Подобное возможно, если производится существенная перепланировка или расширение. Аналогичное правило действует и в отношении сооружений.
Если постройка является временной, она ни при каких обстоятельствах не будет признана объектом капитального строительства. Поэтому такие помещения не требуют регистрации.
Технический план и иная документация
Когда человек знает расшифровку ОКС в кадастре, рекомендуется ознакомиться с особенностями внесения показателя в реестр. Процедура требует составления технической документации. Обычно выполняется оформление плана. В нём фиксируются:
- Сведения об объекте.
- Данные об отдельной части недвижимости, если присутствует потребность в обозначении информации.
- Сведения о внесенных изменениях.
План должен соответствовать требованиям, отраженным в действующем законодательстве. Бумага в обязательном порядке должна быть составлена, в кадастр вносятся данные:
- Информация о только что возведенных объектах.
- Изменения статуса уже построенной недвижимости.
- В реестре хотят отразить выполненные ранее изменения.
- Смена собственника до момента завершения строительства.
Обратите внимание! Подготовкой технического плана занимаются кадастровые инженеры. Найти специалиста удастся по месту жительства
Лицо имеет право составлять или проверять готовые техпланы на соответствие реальному положению дел. Дополнительно кадастровый инженер может заниматься заверением документа в соответствии с нормами действующего законодательства.
Технический план состоит из текстовой и графической части. Готовая информация хранится в электронном виде. Документ обязательно заверяется цифровой подписью кадастрового инженера. Готовые техплан регистрируется. Процедура может быть выполнена:
- В Росреестре.
- Через МФЦ.
- Посредством отправки информации через интернет, по почте или курьером.
Выбор способа зависит от удобства гражданина. К выполнению процедуры можно привлечь третье лицо. Однако его полномочия должны быть удостоверены. Для этого оформляется доверенность.
Площадь ОКС
Площадь объекта считается одной из основных технических характеристик. Показатель нужно указывать в соглашениях по отчуждению. Информация фиксируется в бумагах, позволяющих официально оформить факт аренды.
- Зайти на портал организации и начать поиск объекта недвижимости.
- Указать сведения о местоположении помещения и кликнуть на пункт оформить запрос. Информация должна совпадать со сведениями, отраженными в реестре. Если возникла ошибка, рекомендуется попытаться ввести адрес по-другому.
- Система выведет результат поиска. Необходимо нажать на найденные объекты и ознакомиться с полученной информацией. В одном из пунктов будет отражена площадь.
Диагностика острого коронарного синдрома
Диагноз острый коронарный синдром ставится, когда еще нет достаточной информации для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. Это рабочий и правомерный диагноз в первые часы и сутки от начала заболевания.
Диагнозы «инфаркт миокарда» и «нестабильная стенокардия» ставятся, когда имеется достаточно информации для их постановки. Иногда такая возможность есть уже при первичном осмотре, когда данные электрокардиографии и лабораторного исследования позволяют определить наличие очагов некроза. Чаще возможность дифференцирования этих состояний появляется позже, тогда понятия «инфаркт миокарда» и различные варианты «нестабильной стенокардии» используют при формулировании окончательного диагноза.
Определяющими критериями диагноза острого коронарного синдрома на первоначальном этапе служат клинические симптомы ангинозного приступа и данные электрокардиографии, которая должна быть произведена в течение первых 10 минут после первого обращения. В дальнейшем, на основании электрокардиографической картины, все пациенты распределяются на две группы:
- пациенты с острым коронарным синдромом с подъемом сегмента ST;
- пациенты с острым коронарным синдромом без подъема сегмента ST. Это деление определяет дальнейшую тактику терапии.
Следует помнить, что нормальная электрокардиограмма у пациентов с симптомами, дающими повод подозревать острый коронарный синдром, не исключает его. Также надо учитывать, что у молодых (25-40 лет) и пожилых (> 75 лет) пациентов, а также больных сахарным диабетом проявления острого коронарного синдрома могут протекать без типичного ангинозного статуса.
Окончательный диагноз чаще всего ставится ретроспективно. Предсказать на начальных этапах развития болезни, чем закончится обострение ишемической болезни сердца — стабилизацией стенокардии, инфарктом миокарда, внезапной смертью, практически невозможно.
Единственным методом диагностики того или иного варианта ОКС является регистрация ЭКГ. При выявлении подъема сегмента ST в последующем в 80-90% случаев развивается инфаркт миокарда с зубцом Q. У больных без стойкого подъема сегмента ST отмечаются депрессия сегмента ST, отрицательные зубцы Т, псевдонормализация инвертированных зубцов Т или изменения ЭКГ отсутствуют (кроме того, примерно у 10% больных с ОКС без стойкого подъема ST наблюдаются эпизоды преходящего подъема сегмента ST). Вероятность инфаркта миокарда с зубцом Q или смерти в течение 30 дней у больных с депрессией сегмента ST в среднем составляет около 12%, при регистрации отрицательных зубцов Т — около 5%, при отсутствии изменений ЭКГ — от 1 до 5%.
[], [], [], [], [], []
Инфаркт миокарда с зубцом Q
Инфаркт миокарда с зубцом Q диагностируют по ЭКГ (появление зубца Q). Для выявления ИМ без зубца Q необходимо определение маркеров некроза миокарда в крови. Методом выбора является определение уровня сердечных тропонинов Т или I. На втором месте — определение массы или активности MB фракции креатинфосфокиназы (MB КФК). Признаком ИМ считается уровень тропонина Т более 0,1 мкг/л (тропонина I — более 0,4 мкг/л) или увеличение MB КФК в 2 раза и более. Примерно у 30% больных с повышением уровня тропонинов в крови («тропонин-положительные» больные) MB КФК в пределах нормы. Поэтому при использовании определения тропонинов диагноз ИМ будет поставлен большему числу больных, чем при использовании MB КФК. Следует отметить, что повышение тропонинов может отмечаться и при неишемическиом повреждении миокарда, например, при ТЭЛА, миокардите, сердечной недостаточности и хронической почечной недостаточности.
Для рационального проведения лечебных мероприятий целесообразно оценить индивидуальный риск осложнений (ИМ или смерти) у каждого больного с ОКС. Уровень риска оценивают по клиническим, электрокардиографическим, биохимическим показателям и реакции на лечение.
Основными клиническими признаками высокого риска являются рецидивирующая ишемия миокарда, гипотония, сердечная недостаточность, выраженные желудочковые аритмии.
ЭКГ: низкий риск — если ЭКГ в норме, без изменений или имеются минимальные изменения (снижение зубца Т, инверсия зубца Т глубиной менее 1 мм); промежуточный риск — если отмечается депрессия сегмента ST менее 1 мм или отрицательные зубцы Т более 1 мм (до 5 мм); высокий риск — если отмечаются преходящий подъем сегмента ST, депрессия ST более 1 мм или глубокие отрицательные зубцы Т.
Уровень тропонина Т: меньше 0,01 мкг/л — низкий риск; 0,01- 0,1 мкг/л — промежуточный риск; более 0,1 мкг/л — высокий риск.
Наличие признаков высокого риска является показанием для инва-зивной стратегии лечения.
[], [], [], [], [], []
Особенности терапии
При развитии острого коронарного синдрома риск летального исхода при отсутствии медицинской помощи составляет почти 50%. Поэтому госпитализации подлежат все больные с подозрением на ОКС или при подтверждении подобного диагноза.
На правления терапии острого коронарного синдрома:
- Медикаментозное воздействие.
- Профилактика повторных приступов.
- Фитотерапия.
Медикаментозное лечение
Используется с целью предотвращения кислородного голодания миокарда, дополнительно применяют средства для устранения симптомов, особенно выраженной боли. На сегодня разработано много схем лечения больных с ОКС, решение по выбору терапии принимает лечащий врач, который предварительно обследует больного.
На этапе оказания первой помощи используют следующие лекарства:
- Нитраты. Нитроглицерин – за счет улучшения кровоснабжения сердечной мышцы и снижения потребления ее клетками кислорода замедляется процесс гибели кардиомиоцитов. Дают под язык с переходом на внутривенное капельное введение. Изосорбида нитрат – способствует притоку крови к сердечной мышце за счет расширения коронарных сосудов. Вводится внутривенно капельно.
- Кислород – используется в качестве ингаляций, назначается при определении кислорода в крови на уровне 90% и ниже.
- Аспирин – действует как тромболитик, поэтому предотвращает образование тромбов. Используется в таблетках.
- Клопидогрель – предотвращает появление тромбов. Используется в таблетках.
- Тиклопидин – снижает вязкость крови, не допускает склеивание тромбоцитов. Применяется в таблетках.
При повышенном артериальном давлении и тахикардии назначают бета-адреноблокаторы. В зависимости от переносимости больного применяется пропранолол, атенолол, метопролол, эсмолол. Не назначают препараты из группы БАБ при наличии у больного хронического обструктивного заболевания легких.
Для снятия боли используют такие обезболивающие, как морфин, фентанил, дроперидол, промедол, диазепам.
Профилактика повторных приступов
Часто сопровождает основную терапию, назначаемую при ОКС. Поскольку патологический процесс в виде ИБС и атеросклероза, способствующего развитию ИМ и НС, является необратимым, у пациентов после острого периода сохраняется высокий риск развития повторных приступов. Для его снижения должны быть выполнены определенные рекомендации:
- Факторы риска атеросклероза должны быть исключены или сведены к минимуму. Для достижения этой цели нужно отказаться от вредных привычек (употребления алкоголя и курения). Также должны быть устранены другие причины ОКС.
- Масса тела должна находиться под контролем. При ее избытке следует воспользоваться услугами диетолога, который поможет нормализовать индекс Кетле.
- Противоатеросклеротическое питание. Играет важную роль в предотвращении обострений, поскольку снижает темп развития атеросклероза, а вместе с этим — развитие ОКС.
- Допустимое физическое напряжение. Физическая нагрузка полезна сердечной мышце, но только в умеренном количестве. Например, после ИМ физические упражнения противопоказаны, хотя существует специальная реабилитация после инфаркта и подобные моменты следует уточнить у лечащего врача.
- Регулярные медицинские осмотры. После приступа НС или ИМ следует своевременно наблюдаться у врача. В основном, не реже раза в полгода. При необходимости проводятся диагностические исследования.
Фитотерапия
Основную часть народной медицины составляют рецепты, направленные на борьбу с ИБС. Чаще всего используют при хроническом течении болезни либо после основного курса лечения ОКС.
Народные средства, улучшающие питание миокарда:
- Отвар крапивы. Собранные до цветения и высушенные листья крапивы заваривают кипятком из расчета 100 мл на 1 ст. л. После кипячения на маленьком огне и остывания отвар принимают по 50 мл до четырех раз в день.
- Отвар синеголовника. Высушенную и измельченную траву в количестве 1 ст. л. заливают стаканом кипятка и после кипячения на маленьком огне на протяжении 5 минут охлаждают. Далее принимают по столовой ложке до 5 раз в день.
- Настой золототысячника. Столовую ложку сухой травы заливают двумя стаканами кипятка и настаивают несколько часов в темном месте. Принимать настой нужно три раза в день равными частями. Длительность курса — две недели.
- Настой овсяных зерен. Одну столовую ложку зерен заливают десятью столовыми ложками кипятка. Средство настаиваться сутки и после принимается по 100 мл до 3 раз в день. Принимают при болезненных ощущения в области сердца несколько дней до исчезновения симптомов.
Нюансы рассматриваемого вопроса
Особенности составления технического плана ОКС
В завершение сегодняшнего материала давайте обратим внимание на нюансы рассматриваемого вопроса. К счастью, большого количества особенностей он не имеет и существенная часть из них уже рассмотрена выше
Однако несколько нюансов все же отмечено не было, поэтому представляем их следующим перечнем в формате «Вопрос – Ответ»:
- Что делать, если между техническим планом и ОКС имеются различия? – Отозвать неактуальную техническую документацию путем оформления новых документов с внесением в таковые соответствующих изменений и их предоставлением в Росреестр или МФЦ.
- Что будет, если неправильно оформить техплан? – Ничего страшного, его лишь не примут в кадастровом госоргане и затребуют исправить имеющиеся недочеты.
- Сколько стоит оформление тех. документации на ОКС? – От 2 000 рублей. Окончательная стоимость услуги зависит от региона проживания, где проводится процедура оформления документа, и размерности, сложности описываемого ОКС.
На этом, пожалуй, наиболее важная и нужная рядовому гражданину информации по сегодняшней теме подошла к концу. Надеемся, представленный выше материал был для вас полезен. Удачи в оформлении технической документации!
О том как поставить на кадастровый учет объекты капитального строительства вы можете узнать, посмотрев видео:
Watch this video on YouTube
10 Окт 2017 kasjanenko
906
Причины развития ОКС
Механизмы развития (патогенез) одинаковы для всех ишемических, то есть сопряжённых с нехваткой кислорода, заболеваний сердца, в том числе и для острого коронарного синдрома. Причин, нарушающих нормальное движение крови по артериям, всего две: изменение тонуса артерий и уменьшение их просвета.
1. Спазм сосудистой стенки может наступить от повышенного выброса адреналина, например в стрессовой ситуации. Выражение «сердце сжалось в груди» точно описывает состояние человека с кратковременным приступом ишемии. Непродолжительная нехватка кислорода легко компенсируется: повышается частота сердечных сокращений (ЧСС), кровоток возрастает, приток кислорода увеличивается, самочувствие и настроение становятся даже лучше.
Люди, увлечённые экстремальными видами спорта и отдыха, постоянно получают короткие адреналиновые «атаки» на сердце и связанные с ними приятные ощущения – радостное возбуждение, приток энергии. Физиологический бонус любых, даже небольших нагрузок – уменьшение чувствительности коронарных сосудов к спазму, а значит, и профилактика ишемии.
Если стрессовая ситуация затянулась (время варьируется в зависимости от «тренированности» сердца), то наступает фаза декомпенсации. Мышечные клетки расходуют аварийный запас энергии, сердце начинает биться медленнее и слабее, углекислый газ накапливается и снижает тонус артерий, кровоток в коронарных артериях замедляется. Соответственно нарушается обмен в сердечной мышце, часть её может омертветь (некроз). Очаги некроза мышечной стенки сердца называют инфарктом миокарда.
2. Уменьшение просвета коронарных артерий связано либо с нарушениями нормального состояния их внутренней оболочки, либо с перекрытием кровотока тромбом (кровяным сгустком, атеросклеротической бляшкой). Частота проблемы зависит от факторов риска, при длительном воздействии приводящих к обменным нарушениям и образованию тромбов.
Основные внешние факторы:
- Курение – общая интоксикация, нарушение клеток внутреннего слоя артерий, повышенный риск образования тромбов;
- Несбалансированное питание – повышение содержание липидов в крови; неадекватное потребностям организма поступление белков; изменение баланса витаминов и микроэлементов; нарушение равновесия обмена;
- Малая физическая активность – «нетренированное» сердце, снижение силы сокращений сердца, венозный застой, ухудшение поступления кислорода к тканям, накопление в них углекислоты;
- Стрессы – постоянно повышенный адреналиновый фон, длительный артериальный спазм.
Согласитесь, название «внешние» неслучайно, их уровень может понизить или повысить сам человек, всего лишь изменив образ жизни, привычки и эмоциональное отношение к происходящему.
По прошествии времени количественный эффект рисков накапливается, происходит трансформация в качественные изменения – болезни, которые уже относятся к внутренним факторам риска острой коронарной недостаточности:
- Наследственность – особенности строения сосудов, обменные процессы тоже передаются от родителей, но в качестве относительных факторов риска. То есть их можно как усугубить, так и существенно уменьшить, избегая внешних факторов.
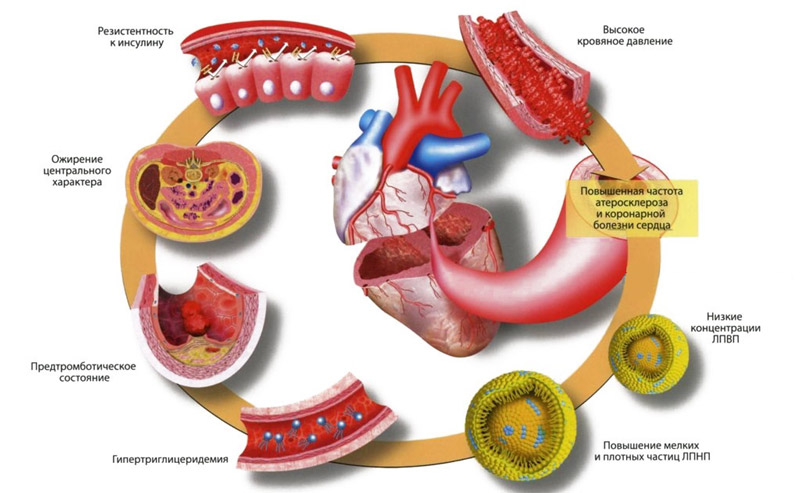
- Стойкое повышение липидов в крови и атеросклероз – отложения в артериях в виде атеросклеротических бляшек с сужением просвета, ишемия миокарда.
- Ожирение – увеличение общей протяжённости сосудов, повышенная нагрузка на сердце, утолщение мышечной стенки (гипертрофия миокарда).
- Артериальная гипертония – стабильно высокие цифры артериального давления, изменения стенок артерий (склерозирование) с уменьшением их эластичности, застойные проявления – отёки
- Сахарный диабет – увеличивается вязкость крови и риск образования тромбов, изменения в артериолах (мельчайших артериальных сосудах) приводят к ишемии органов, в том числе и миокарда.
Сочетание нескольких факторов повышает вероятность образования тромбов, полностью перекрывающих собственные артерии сердца. Следствием развития событий по такому сценарию станет внезапная коронарная смерть, второй по частоте (после инфаркта миокарда) исход острого коронарного синдрома.
Причины развития ОКС
ОКС развивается из-за того, что к сердечной мышце поступает недостаточное количество артериальной крови, то есть крови, насыщенной кислородом. Данный фактор приводит к развитию кислородного голодания и, как следствие, возникновению ОКС. Причинами этому служат следующие патологические состояния:
- сужение сосудов;
- повышенное тромбообразование, вызывающее закупорку сосудов;
- воспалительные процессы в стенках сосудов;
- спазм сосудов;
- недостаточное поступление кислорода.
Наиболее часто сужение сосудов наступает в результате атеросклеротической болезни сердца и сосудов – патологии, при которой на стенках сосудов образуются атеросклеротические бляшки, состоящие из липопротеидов низкой плотности (плохого холестерина). Эти вещества имеют свойство проникать в стенки сосудов.
В результате в организме включается ответная реакция, в процессе которой происходит выработка противовоспалительных веществ. Далее стенки сосудов, поврежденные холестериновыми отложениями, обрастают соединительной тканью, которая препятствует нормальному кровотоку.
Тромб – это сгусток, образующийся при повышении свертываемости крови. Однако в качестве тромба могут выступать и другие посторонние вещества, к примеру, частица холестериновой бляшки. При этом посторонние частицы чаще всего называют эмболами. Как тромбы, так и эмболы, попадая в мелкие сосуды, закупоривают их, в результате чего кровообращение полностью прекращается.
Воспалительные процессы в стенках сосудов чаще всего возникают из-за атеросклероза. Однако причиной их развития могут стать бактериальные и вирусные инфекции. Также повреждению стенок сосудов способствуют различные аутоиммунные процессы в организме, когда иммунная система вырабатывает антитела, уничтожающие здоровые клетки организма.
Стенки коронарных артерий состоят из нескольких слоев. Средний слой составляют гладкие мышцы, которые, сокращаясь, проталкивают кровь. Спазм гладких мышц может возникнуть в результате выброса в кровь определенных гормонов, например, кортизола или адреналина. Хотя спазм продолжается недолго и не способен принести вреда сосудам, если их стенки изначально повреждены холестериновыми отложениями, просвет может сузиться, препятствуя току крови.
Недостаток кислорода может возникать при выполнении тяжелой физической работы, при сильных эмоциях или различных заболеваниях.
Патогенез (механизм зарождения и развития болезни)
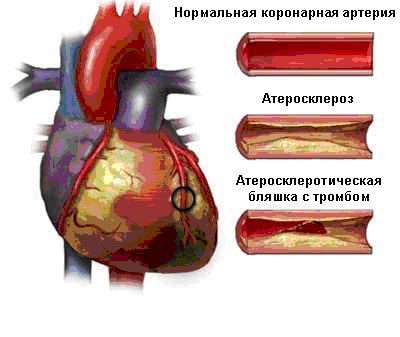
Атеросклеротическая болезнь коронарных артерий (хроническое изменение коронарных артерий) — прогрессивный процесс, характеризующийся появлением атеросклеротических бляшек.
В нормальных условиях внутренняя поверхность артерий гладкая; при осаждении холестерина на внутренних стенках образуется атеросклеротическая бляшка, которая со временем может увеличиваться в размерах (устойчивая бляшка).
Когда поверхность бляшки разрывается (уязвимая бляшка), кровеносная струя вступает в контакт с содержимым самой бляшки, вызывая процессы коагуляции и активации тромбоцитов с последующим образованием тромба, это вызывает закупорку или субокклюзию артерии, препятствуя притоку крови и тем самым поступлению кислорода и субстратов в распыленную сердечную мышцу.
Когда пораженная тромбозом артерия является полностью закрытым эпикардиальным сосудом, примерно через 15 минут начинается острый инфаркт миокарда, начиная с эндокарда и заканчивая эпикардом; если преобладают явления тромбоцита и артерия частично забита, то развивается нестабильная стенокардия.
Масштабы ишемии также зависят от наличия или отсутствия побочных эффектов и потребления кислорода миокардом.