Лечение ревматической лихорадки
Содержание:
Online-консультации врачей
| Консультация специалиста по лазерной косметологии |
| Консультация сексолога |
| Консультация педиатра-аллерголога |
| Консультация психиатра |
| Консультация оториноларинголога |
| Консультация сурдолога (аудиолога) |
| Консультация эндокринолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация генетика |
| Консультация онколога |
| Консультация иммунолога |
| Консультация кардиолога |
| Консультация ортопеда-травматолога |
| Консультация уролога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Диагностика заболевания
Опрос и осмотр
При обследовании отмечается умеренное снижение артериального давления, тахикардия, расширение границ сердца влево, при выслушивании сердца — приглушение тонов и характерное изменение ритма сердца.
Лабораторное обследование
- Клинический анализ крови выявляет воспалительные изменения в лейкоцитарной формуле и повышение СОЭ;
- АлАТ, АсАТ, креатинин, мочевина — для оценки выраженности процесса разрушения клеток на фоне аутоиммунного процесса, а также оценки функции почек;
- С-реактивный белок — один из основных критериев для оценки активности воспалительного процесса;
- антистрептолизин О — один из маркеров имеющейся или перенесенной стрептококковой инфекции;
- ревматоидный фактор — в некоторых случаях используется для дифференциальной диагностики ревматоидного артрита и ревматизма;
- посев отделяемого лор-органов (мазка из носа/зева) для определения В-гемолитического стрептококка группы А.
Функциональная, лучевая и инструментальная диагностика
- Электрокардиография — проводится для оценки функциональных нарушений, вызванных заболеванием, позволяя оценить наличие аритмии, перегрузки различных отделов сердца, патологии обмена и других негативных изменений.
- Рентгенография органов грудной клетки — для оценки структурных изменений миокарда и наличия жидкости в полости перикарда (внешней оболочке сердца).
- Эхокардиография — определение структурных изменений миокарда, его сократимости, скорости и направления кровотока в различных отделах сердца, наличия жидкости в околосердечном пространстве.
Симптомы и признаки
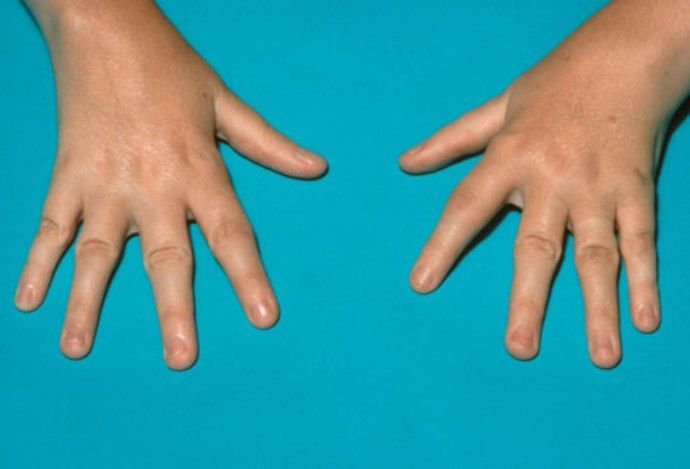
Наиболее частым симптомом является увеличение щитовидной железы, которая при пальпации имеет плотную консистенцию, безболезненна. Увеличение чаще всего диффузное, однако может быть узловым. Оно может быть заметным с рождения либо обнаруживаться позже. У некоторых пациентов зоб непосредственно не выявляется, однако при продолжающемся увеличении размеров щитовидной железы может развиваться отклонение или сдавление трахеи, при этом нарушается дыхание или пассаж пищи по пищеводу. У многих детей с зобом отмечается эутиреоз, однако у некоторых может развиваться гипотиреоз или гипертиреоз.
Инструментальные исследования
На ЭКГ отмечают нарушения ритма и проводимости:
- преходящая АВ-блокада (удлинение интервала P-R) первой, реже второй степени;
- экстрасистолия;
- изменения зубца Т (снижения амплитуды вплоть до появления негативных зубцов).
Для указанных изменений ЭКГ характерна нестойкость и быстрое исчезновение в процессе лечения.
Фонокардиография уточняет данные, полученные при аускультации сердца, и может быть использована для объективизации изменения тонов и шумов при динамическом наблюдении.
Рентгенографию органов грудной клетки проводят с целью выявления кардиомегалии и признаков застоя в малом круге кровообращения.
Важным инструментальным методом, позволяющим диагностировать ревмокардит, считают двухмерную ЭхоКГ с использованием допплеровской техники, так как у 20% больных при ЭхоКГ удается выявить изменения клапанов, не сопровождаемые шумом в сердце. ЭхоКГ обеспечивает получение информации о размерах предсердий и желудочков, толщине клапанов, наличии пролапса створок, их недостаточной коаптации, ограничении подвижности створок и дисфункции желудочков, о наличии выпота в полости перикарда.
Критерии эндокардита митрального клапана при ЭхоКГ:
- булавовидное краевое утолщение митральной створки;
- гипокинезия задней митральной створки;
- митральная регургитация;
- преходящий куполообразный диастолический изгиб передней митральной створки.
Для ревматического эндокардита аортального клапана характерно краевое утолщение створок, преходящий пролапс створок, аортальная регургитация.
Следует помнить, что изолированное поражение аортального клапана без шума митральной регургитации не характерно для острого ревматического кардита, но не исключает его наличия.
Эндомиокардиальная биопсия не обеспечивает дополнительной диагностической информации у пациентов с клиническими признаками кардита при первом эпизоде ревматической лихорадки.
К морфологическим критериям ревмокардита относят:
- субэндокардиальные или миокардильные гранулёмы Ашоффа-Талалаева;
- бородавчатый эндокардит клапанов;
- аурикулит задней стенки ЛП;
- лимфогистиоцитарную инфильтрацию.
Шостак Н.А., Абельдяев Д.В., Клименко А.А.
Ревматическая лихорадка
Опубликовал
Симптомы острой ревматической лихорадки
Как правило, первые признаки лихорадки возникают через 2 недели после перенесенного инфекционного заболевания. Сначала состояние больного улучшается, период ложного выздоровления может сопровождаться вялой симптоматикой в виде слабости и слегка увеличенных лимфоузлов. Именно в этот момент синтезируются специфические антитела и развивается заболевание.
Основная масса детей и подростков в острый период заболевания испытывают следующие симптомы:
- резкое повышение температуры тела до 40С;
- развитие болевого синдрома в суставах разной локализации: боль может возникать в коленях, локтях и в области тазобедренных суставов, постоянно перемещаясь;
- околосуставные ткани краснеют и набухают;
- появляются признаки ревмокардита: боль в области грудной клетки, аритмия, пониженное давление.
У детей младшего возраста симптоматика проявляется ярче, в отличие от подростков и детей юношеского возраста. У них симптомы умеренные:
- температура тела не превышает 38,5С;
- болевой синдром в суставах менее выраженный, отек и воспаление не всегда сопровождает боль;
- симптомы ревмокардита имеют смазанный характер.
Первичная лихорадка проявляется яркими симптомами:
- из-за сильных болей в суставах ограничивается подвижность больного;
- болевой синдром носит блуждающий характер, проявляясь в разных местах, но хорошо поддается медикаментозному лечению;
- суставы имеют явную отечность и воспаление, с характерным покраснением;
- нарушение ритма сердца наблюдается у 90% больных;
- затрудненное дыхание и боль в левой части груди;
- отеки нижних конечностей сопровождаются повышенным потоотделением и усталостью;
- явная сердечная недостаточность из-за поражения сердечных клапанов и снижения тонуса кровеносных сосудов, при прослушивании сердца слышны характерные шумы;
- ревматические узелки возникают крайне редко, но точно диагностируют ревматическую лихорадку.
Кожные высыпания в виде красных плотных узелков возникают только у детей, локализуются на груди, спине, под кожей в области суставов и проходят в течение месяца.
Симптомы ревматизма
Симптоматика заболевания полиморфна и зависима от активности воспаления, степени его остроты, и причастности в процессе работы внутренних органов. Симптомы ревматизма напрямую связаны со стрептококковой инфекцией. Развитие воспалительного процесса длится на протяжении двух недель.
Основные симптомы ревматизма таковы:
- субфебрильная температура (до 39 °С) часто бывает при у детей;
- быстрая утомляемость, слабость;
- головные боли, переходящие в мигрень;
- чрезмерная потливость.
Также помимо классических симптомов ревматизма могут появиться некоторые проявления. К таковым относятся:
-
артралгия – болезненные ощущения в крупных или средних суставах. Артралгия бывает:
- множественной;
- симметричной;
- летучей.
Симптомы :
- отеки;
- покраснения кожи (см фото выше);
- высокая температура тела;
- резкая ограниченность движений пораженных суставов.
- ревматический полиартрит – одно из самых распространенных системных воспалительных проявлений ревматизма суставов. Обычно относится к проявлениям ревматизма рук, но при этом имеет доброкачественный характер. Спустя несколько дней боли стихают, но незначительные неприятные ощущения могут сохраняться долгое время;
- ревматический кардит – проявление активного ревматизма, приводящее к возникновению органического порока сердца. Нарушение работы сердца наблюдается у взрослых людей (80%). При ревматическом кардите развивается воспалительный процесс во всех оболочках сердца;
К симптомам ревматического кардита относятся
- боли в области сердца;
- учащенное сердцебиение;
- нарушение сердцебиения;
- сильная одышка;
- общее недомогание, усталость и вялость.
Часто при ревмокардите одновременно поражается эндокард, миокард и перикард.
Возможно изолирование пораженного миокарда (миокардит). В любом случае в воспалительный процесс вовлечен миокард.
При ревматизме возможно поражение центральной нервной системы. При этом своеобразным признаком является ревматическая хорея – редко встречающееся расстройство двигательной функции, из-за ревматической лихорадки. Острая ревматическая лихорадка у детей может вызвать осложнения. При ревматической хорее возникают гиперкинезы – слабость мышц, психическая нестабильность, импульсивные подергивания некоторых мышц.
Намного реже проявляются поражения кожных покровов:
- подкожные ревматические узелки – плотные на ощупь, безболезненные, круглые по форме и малоподвижные новообразования. Они могут быть как единичными, так и множественными, локализующимися в крупных или средних суставах при ревматизме ног;
- кольцевидная эритема – инфекционно-аллергическое заболевание. Кольцевидная эритема встречается у 12% больных ревматизмом и проявляется аннулярной сыпью – светло-розовая сыпь кольцевидной формы.
При ревматизме не исключается поражение легких, брюшной полости, почек и конечностей (ног и рук). Но на сегодняшний день поражение внутренних органов встречается редко. Ревматические поражения органов и конечностей имеют собственную клиническую картину:
- поражение легких. Течение проходит в виде плеврита, диффузного кардита и ревматического воспаления легких;
- поражение почек. При анализе, в моче пациента наблюдается белок, эритроциты, что указывает на нефрит – группа воспалительных заболеваний почек, имеющих разную клиническую и патоморфологическую специфику с отличающимся этиопатогенезом;
-
поражению органов брюшной полости характерно развитие болевого брюшного синдрома. Синдром проявляется:
- острой болью в области живота
- частыми рвотными позывами
- острой ревматической лихорадкой у детей и сильным напряжением мышечной системы брюшной полости.
Рецидивирующие ревматические атаки возникают из-за переохлаждения, различных инфекций и физического напряжения. Течение процесса обусловлено симптоматикой поражений сердца.
- Ревматизм ног. Развивается из-за стрептококковой инфекции и является осложнением, поражающим нижние конечности. Поражаются суставы, увеличивается количество внутрисуставной жидкости. Если не лечить ревматизм ног может произойти потеря двигательной активности;
- ревматизм рук. Проявляется припухлостью пальцев, покраснением и ощутимым увеличением температуры над больным суставом. Чтобы удостовериться в ревматизме рук необходимо согнуть и разогнуть пальцы. Если сделать такое упражнение тяжело и появляется болезненность, то это и есть признаком ревматизма.
Лечение
Лечение острой ревматической лихорадки — комплексное, складывающееся из этиотропного, противовоспалительного и симптоматического лечения, этапное, предусматривающее лечение острого периода в стационаре (I этап), долечивание и реабилитацию в местном ревматологическом санатории (II этап) и катамнестическое наблюдение в кардиоревматологическом диспансере (III этап).
Этиотропное лечение направлено на эрадикацию β-гемолитического стрептококка группы А. Основной препарат для эрадикации — бензил-пенициллин в суточной дозе 1 500 000–4 000 000 ЕД для подростков и взрослых и 400 000–600 000 ЕД для детей в течение 10–14 сут с последующим переходом на пролонгированную форму препарата бензатин бензилпенициллин. При непереносимости препаратов пенициллина показан один из антибиотиков, используемых в лечении хронического рецидивирующего тонзиллофарингита. Высокую эффективность и хорошую переносимость в терапии А-стрептококковых тонзиллитов показал представитель цефалоспоринов I поколения — цефадроксил. При непереносимости β-лактамных антибиотиков целесообразно назначение макролидов (спирамицин, азитромицин, рокситромицин, кларитромицин), которые обладают не только высокой противострептококковой активностью и хорошей переносимостью, но и способны создавать высокую тканевую концентрацию в очаге инфекции, обусловливая более короткий (в частности, азитромицин) курс лечения. Однако использование этой группы препаратов в последнее время ограничивается возросшей резистентностью стрептококка к макролидам и, кроме того, применение эритромицина — первого представителя антибиотиков этого класса — вызывает нежелательные эффекты со стороны ЖКТ, обусловленные его стимулирующим действием на моторику желудка и кишечника. Линкозамины (линкомицин, клиндамицин) назначают при А-стрептококковых тонзиллитах и фарингитах только при непереносимости как β-лактамов, так и макролидов (табл. 83-1). Эти антибиотики рассматривают как препараты второго ряда при безуспешной пенициллинотерапии острых стрептококковых тониллитов/фарингитов, что чаще встречается при использовании феноксиметилпенициллина.
Патогенетическое лечение острой ревматической лихорадки — применение глюкокортикоидов и НПВП. Преднизолон используют преимущественно в детской кардиоревматологии при ярко и умеренно выраженном ревмокардите, хорее и полисерозитах. Препарат назначают в суточной дозе 0,7–0,8 мг/кг (не более 1 мг/кг) до достижения терапевтического эффекта с последующим снижением дозы на 2,5 мг каждые 5–7 сут под контролем клинико-лабораторных показателей вплоть до полной отмены.
При недостаточности кровообращения сердечные гликозиды и диуретики показаны лишь при активном течении ревматического процесса на фоне ревматического порока сердца.
Второй этап лечения больных острой ревматической лихорадкой осуществляют в специализированном ревматологическом санатории, где путём лечебно-оздоровительного режима с дозированной двигательной нагрузкой достигают восстановления функциональной способности сердечно-сосудистой системы.
На третьем этапе осуществляют диспансерное наблюдение больных и проводят вторичную профилактику ревматической лихорадки. Оставайтесь рядом с нами на facebook:
Симптомы острой ревматической лихорадки
Первые симптомы ОРЛ появляются через 2-2,5 недели после перенесенной болезни, обычно после ангины или пиодермии. У человека ухудшается общее самочувствие, температура тела может повыситься до 38-40 градусов, суставы болят и напухают, кожные покровы краснеют. Пальпация болезненна, как и движение суставами. Обычно поражаются крупные суставы организма (коленные и локтевые), редко — суставы кистей и стоп. Воспаление суставов обычно наблюдается одновременно на двух конечностях.
Боль при этом мигрирующая, то есть может передвигаться из одних суставов в другие. Это проявления артрита, который длится не более 10 дней. Через некоторое время признаки артрита исчезают, чаще у детей, а у взрослых иногда артрит может перерасти в синдром Жакку, характеризующийся деформацией костей рук без нарушения функций суставов. В результате повторных атак, артрит поражает большее количество суставов, переходя в хроническую форму.
Одновременно с симптомами артрита развивается и ревмокардит (поражение сердца). Иногда симптомов не наблюдается, но чаще бывает аритмия, одышка, ноющие боли в сердце и отеки. Даже при легком течении ревмокардита затрагиваются сердечные клапаны, они сморщиваются и теряют свою эластичность. Это приводит к тому, что они либо не открываются полностью или неплотно смыкаются, и формируется клапанный порок.
Обычно ревмокардит наблюдается в молодом возрасте от 15 до 25 лет, и ревматическим пороком сердца в результате страдают почти 25% заболевших, особенно при отсутствии адекватного лечения. Кстати, на долю ОРЛ приходится примерно 80% приобретенных пороков сердца.
У многих наблюдается моносимптомное течение ОРЛ, с преобладанием симптоматики артрита или ревмокардита.
На коже симптомы острой ревматической лихорадки проявляются в виде кольцевидных высыпаний (эритема) и подкожных ревматических узелков. Эти узелки обычно имеют размер зернышка, и располагаются в периартикулярных тканях. Они абсолютно безболезненны, кожные покровы не изменены. Ревматические узелки часто образовываются над костными выступами в области суставов. Встречаются они исключительно у детей. Кольцевидная эритема – это заболевание, характерным симптомом которого является появление на теле розовых пятен диаметром примерно 5 сантиметров. Они спонтанно возникают и исчезают, и локализуются на груди, спине и внутренней поверхности конечностей.
Ревматическое поражение нервной системы, вызванное ОРЛ, чаще всего наблюдается у детей в малом возрасте, в результате чего ребенок ставится капризным, он быстро утомляется, изменяется почерк, походка. Малая хорея часто наблюдается у девочек через 1,5-2 месяца после стрептококковой инфекции. Хорея представляет собой непроизвольные подергивания конечностей и мускулатуры, которые исчезают во время сна.
У подростков, перенесших ангину, часто острая ревматическая лихорадка начинается постепенно, температура поднимается до субфебрильной, беспокоят боли в крупных суставах и умеренные признаки кардита. Рецидивы ОРЛ связаны с перенесенной стрептококковой инфекций, и обычно проявляются как ревмокардит.
Причиной возникновения острой ревматической лихорадки является бета-гемолитический стрептококк группы А, который поражает ослабленный организм. Именно после того, как человек переболел ангиной, скарлатиной или тонзиллитом, вызванной стрептококками, у него начинается ОРЛ
Обратите внимание, что острая ревматическая лихорадка — это заболевание неинфекционной природы, т.к. стрептококки не поражают суставы
Просто в результате инфицирования нарушается нормальная работа иммунной системы. Исследования доказывают, что некоторые белки стрептококка имеют много схожего с белками суставов, в результате чего иммунитет, «отвечая» на стрептококковый вызов, начинает атаковать собственные ткани, развивается воспаление.
Велик шанс получить острую ревматическую лихорадку у тех, чьи родственники страдают ревматизмом. Заболеванию подвержены дети от 7 до 16 лет, взрослые болеют гораздо реже. Кроме того, шанс инфицирования стрептококком повышается в плохих условиях жизни, при недостаточном питании и регулярном недоедании.
Патогенез (что происходит?) во время Острой ревматической лихорадки (ревматизма):
Современной теорией патогенеза ревматизма является токсико-иммунологическая. Стрептококк вырабатывает вещества, обладающие выраженным кардиотоксическим действием и способные подавлять фагоцитоз, повреждать лизосомальные мембраны, основное вещество соединительной ткани: М-протеин, пептидогликан, стрептолизин-0 и S, гиалуронидазу, стрептокиназу, дезоксирибонуклеазу и др. Существует определенная иммунологическая взаимосвязь между антигенами стрептококка и тканями миокарда. Токсины стрептококка вызывают развитие воспаления в соединительной ткани, сердечно-сосудистой системе; наличие антигенной общности между стрептококком и сердцем приводит к включению аутоиммунного механизма — появлению аутоантител к миокарду, антигенным компонентам соединительной ткани — структурным гликопротеидам, протеогликанам, антифосфолипидных антител, формированию иммунных комплексов и усугублению воспаления. Гуморальные и клеточные иммунологические сдвиги при ревматизме выражаются в повышении титров антистрептолизина-0 (АСЛ-О), антистрептогиалуронидазы (АСГ), антистрептокиназы (АСК), дисиммуноглобулинемии, возрастании процентного и абсолютного количества В-лимфоцитов при снижении процентного и абсолютного количества Т-лимфоцитов. Значительно нарушается функция тканевых базофилов, усиливается их дегрануляция, в ткань и кровяное русло выходят биологически активные вещества — медиаторы воспаления: гистамин, серотонин, брадикинины и др., что способствует развитию воспаления.
Иммунный воспалительный процесс вызывает дезорганизацию соединительной ткани (прежде всего в сердечно-сосудистой системе), протекающую в форме последовательных стадий:
-
Мукоидное набухание (обратимый патологический процесс, заключающийся в разволокнении соединительной ткани); в основе этой стадии лежит деполимеризация основного вещества соединительной ткани с накоплением преимущественно кислых мукополисахаридов.
-
Фибриноидный некроз (необратимый процесс, проявляющийся дезорганизацией коллагеновых волокон, набуханием их, отложением фибриноида, глыбчатым распадом коллагена).
-
Формирование специфических ревматических гранулем вокруг очагов фибриноидного некроза (ашоф-талалаевских гранулем); гранулема представлена крупными базофильными гистиоцитами, лимфоцитами, миоцитами, тучными и плазматическими клетками. Истинная ревматическая гранулема локализуется только в сердце.
-
Стадия склероза — исход гранулемы. Ревматический процесс проделывает указанный цикл в течение 6 мес.
Кроме названных изменений обязательно присутствует неспецифический компонент воспаления, который проявляется отеком, пропитыванием тканей плазменным белком, фибрином, инфильтрацией тканей лимфоцитами, нейтрофилами, эозинофилами.
Особенно ярок этот процесс при ревматизме III ст. активности. Наличие одновременно неспецифического воспаления и ревматической гранулемы рассматривается как морфологический критерий активного ревматического процесса.
Противовоспалительные препараты
Чтобы снять воспаление, больному назначают нестероидную, а в осложненных случаях гормональную терапию. Максимальной эффективностью и безопасностью для детей обладают такие НПВС, как:
- «Ацелофенак».
- «Мефенамовая кислота».
- «Ибупрофен».
- «Диклофенак».
Доказана низкая терапевтическая действенность «Натрия салицилата», «Анальгина» и «Парацетамола». Эти препараты производят, как правило, жаропонижающий и обезболивающий эффект. Детям младше семи лет не рекомендуется назначать «Индометацин», так как это средство активизирует склеротические процессы в очаге поражения, тем самым способствуя быстрому формированию сердечного порока.
Если препараты из нестероидной группы оказываются малоэффективными при прогрессирующей болезни, ребенку назначают «Преднизолон» или «Дексаметазон». При этом дозировку негормональных противовоспалительных средств постепенно сокращают вдвое, но препараты давать не прекращают еще в течение последующих 4-6 недель. Курс лечения стероидными гормонами составляет в среднем 7-10 дней.
В случае периодически рецидивирующего и вялотекущего ревматизма ребенку назначают «Делагил» или «Плаквенил». Такие препараты требуют длительного многомесячного применения. С их назначением дозировку кортикоидов и НПВС снижают, а спустя некоторое время отменяют полностью.
Куда обратиться:
Медицинские учреждения: Москва. Санкт-Петербург. Красногорск. Ступино. Щелково. Отрадное. Пушкино. Железнодорожный. Сергиев Посад. Барнаул. Казань. Новосибирск. Волгоград. Иркутск. Калуга. Краснодар. Владимир. Калининград. Мурманск. Туапсе. Мытищи. Троицк. Пермь. Уфа. Обнинск. Балашиха. Выборг. Нижний Новгород. Арзамас. Архангельск. Ростов-на-Дону. Таганрог. Астрахань. Ейск. Батайск. Новочеркасск. Каменск-Шахтинский. Екатеринбург. Нижний Тагил. Березники. Киров. Самара. Саратов. Тюмень. Ярославль. Фролово. Волжский. Челябинск. Истра. Ижевск. Южноуральск. Воронеж.
Профилактика острой ревматической лихорадки
Предупреждение развития ОРЛ заключается в своевременном и правильном лечении различных стрептококковых инфекций (ангины, фарингита, инфекции кожи) путем назначения антибиотиков. Обычно лечение продолжается не менее полутора недель. Для лечения тонзиллитов, вызванных стрептококковой инфекцией, используются бисептол, офлоксацин.
Профилактика острой ревматической лихорадки после перенесенных инфекционных заболеваний включает ряд лечебных мероприятий. В первую очередь назначают антибиотики продленного действия, бициллинопрофилактика (экстенциллин и ретарпен), на срок примерно 5 лет. Более 5 лет лечение продолжается для тех, кто перенес ревмокардит.
Необходимо соблюдать правильный распорядок дня, регулярно питаться, заниматься спортом, отказаться от курения и употребления алкоголя, закаливать организм, гулять на свежем воздухе. Не забывайте, что болезнетворных организмов, и особенно стрептококков, достаточно много в окружающей среде, они находится в пыли и грязных вещах, поэтому необходимо часто проводить влажную уборку, проветривать помещение. А также не оставлять не вылеченными кариозные зубы, тонзиллит, гайморит и синуситы.
Лечение
Всем пациентам с РЛ показана госпитализация с соблюдением постельного режима в течение 2—3 нед. Этиотропная терапия, направленная на эрадикацию стрептококка группы А, осуществляется бензилпенициллином в суточной дозе 1,5—4 млн ЕД в течение 10—14 дней с последующим переходом на применение дюрантной формы препарата (бензатинбензилпенициллин). Патогенетическое лечение проводят глюкокортикоидами и нестероидными противовоспалительными препаратами. Препаратами выбора считаются индометацин и диклофенак. При наличии симптомов недостаточности кровообращения применяют сердечные гликозиды и диуретики. После ликвидации активности показано санаторно-курортное лечение в местных санаториях.
Большие критерии
(кардит, полиартрит, хорея, кольцевидная эритема,подкожные ревматические узелки.)
Ревматический кардит (ревмокардит) — наиболее важный признак ревматической лихорадки, определяет неблагоприятное течение заболевания. Воспалительные
изменения в сердце при ревматической лихорадке поражают все слои его стенки с развитием эндокардита (вальвулита), миокардита, перикардита. Основополагающим компонентом кардита считается вальвулит, преимущественно митрального, реже — аортального, клапана.
В настоящее время выделяют международные клинические критерии кардита:
• Стойкая тахикардия (не соответствующая температуре и общему состоянию);
• Органический шум (шумы) ранее не выслушиваемый, или динамика ранее существующих шумов (вальвулит): а) связанный с 1 тоном систолический шум на верхушке сердца (митральная регургитация); б) диастолический шум в этой же области (митральный стеноз); в) диастолический шум во 2 межреберье справа (аортальная регургитация).
• Застойная сердечная недостаточность у молодых лиц;
• Шум трения перикарда или признаки выпота в полость перикарда.Ревматический полиартрит наблюдается у 75 % пациентов при первой атаке.
Характеризуется:
— поражением крупных суставов,
— симметричностью их поражения,
— летучим характером болей,
— интенсивной болезненностью,
— полным исчезновением воспалительных изменений без всяческих последствий,
— ярко выраженными признаками воспаления в области сустава (покраснение, отёк, болезненность, нарушение функции, кожная гипертермия),
— высокой эффективностью приёма нестероидных противовоспалительных препаратов.Ревматическая хорея — важнейшее неврологическое расстройство, проявляющееся резкими, неуправляемыми, неритмичными, непроизвольными движениями больших мышечных групп, мышечной слабостью и эмоциональным расстройством.
Хорея наблюдается, как правило, в детском возрасте.Кольцевидная эритема наблюдается у 4-17 % больных детей на высоте ревматической атаки. Характеризуется бледно-розовыми кольцевидными высыпаниями диаметром от нескольких миллиметров до 5 см с преимущественной локализацией на туловище и проксимальных отделах конечностей.Подкожные узелки — безболезненные, мягкие диаметром 1,5-2 см, располагаются в области суставов.
Клиническая картина
Ревматизм чаще всего возникает у детей школьного возраста и значительно реже у дошкольников. Заболевание характеризуется поли-
морфизмом симптомов, главными из которых являются полиартрит, кардит и поражение подкорковых ядер головного мозга. Поражения внутренних органов в виде ревматической пневмонии, нефрита, абдо- минального синдрома (ревматического перитонита) в настоящее время практически не наблюдают.
Ревматический полиартрит. Ревматический полиартрит возникает, по данным разных авторов, в 40-60% случаев заболевания. Для него характерно острое начало на фоне невысокого подъёма температуры тела, боли и припухлость преимущественно крупных, иногда средних суставов, летучесть и быстрое обратное развитие процесса. Ревматический артрит может быть отнесён в группу РеА, возникших вследствие перенесённой инфекции.
Ревматический кардит. Поражение сердца (ревмокардит) является ведущим в клинической картине болезни и определяет её течение и прогноз. В 70-85% случаев болезни возникает первичный ревмокардит. При ревмокардите могут поражаться все оболочки сердца — миокард, эндокард и перикард. Наиболее распространённым принято считать поражение миокарда — диффузный миокардит. Однако на ранних этапах болезни разграничить миокардит и эндокардит клинически часто бывает очень затруднительно, для этого необходимо комплексное клинико-инструментальное обследование.