Плевроапикальные спайки в легких что это такое чем опасны
Содержание:
Признаки легочных спаек
Различают тотальные спайки в легких, располагающиеся по всей поверхности плевры либо единичные, которые появляются как результат срастания плевральных оболочек.
Множественные образования негативно влияют на процесс дыхания, затрудняют его, подвижность легких ограничивается, полость смещается и деформируется. В редких случаях спайки плевры приводят к срастанию полости, вследствие чего возникает дыхательная недостаточность. Это состояние требует экстренной госпитализации.
О том, что у человека имеются спайки в легких, удостоверяют следующие симптомы:
- Затрудненное дыхание, одышка, нехватка О2;
- Боль в загрудинной области;
- Кашель с гнойной мокротой, в основном утром.
Если патология развивается больше слева, учащается сердцебиение, так как изменяется сердечная деятельность.
Естественная вентиляция сбивается, организм испытывает кислородный голод. Когда присоединяется инфекция, повышается общая температура тела, человек мучается от интоксикации. Тогда наблюдается бледность кожной поверхности, анемия.
В остром периоде появляется дыхательная недостаточность: одышка и нехватка О2
усиливаются, человеку требуется экстренная медицинская помощь.
Спайки обеих плевральных оболочек ведут к хронической спаечной болезни. Такой человек больше подвергается заболеваниям органов дыхания, так как нарушается весь процесс вентилирования.
Одиночная плевральная спайка существенно не влияет на вдыхаемый объем воздуха. Многочисленные образования поражают орган с двух сторон, развивается гипоплазия легочной ткани, при этом одышка возникает даже при небольшой физической нагрузке.
Как ставится диагноз?
Когда человек после воспаления легочной материи или другого заболевания органов дыхания ощущает в груди незначительное покалывание или же острый приступ, сопровождающиеся одышкой, частым сердцебиением, ему следует обратиться к врачу для установления причины. Степень боли будет зависеть от серьезности перенесённого заболевания, скорости и качества лечебных мер.
Спаечную патологию выявляет терапевт, фтизиатр, семейный врач. Основным способом является флюорография. Людям из группы риска по легочным болезням ее следует делать дважды в год.
Также два раза проводят флюорографическое исследование следующие категории:
- Врачи, средний и младший медицинский персонал;
- Военнослужащие;
- Люди, находящиеся в тесном контакте с туберкулезными больными;
- ВИЧ-инфицированные или же лица с первичным и вторичным иммунодефицитом.
Внеочередное ФГ обследование показано при подозрении на туберкулез или же при прохождении первичного начального профилактического медосмотра. Остальным категориям населения рекомендуется проводить флюорографическое обследование ежегодно.
Если подозреваются плевральные спайки, пациента отправляют на рентгенологическое обследование органов грудной клетки.
Иногда делают:
- компьютерную томографию (КТ
); - или же назначают магнитно-резонансную терапию (МРТ
) органов грудной полости.
Основной атрибут, указывающий на спайку справа, является тень, видная на Rg
-снимке. При этом затемнение не изменяется при вдохе и выдохе пациента. Одновременно снижается прозрачность легочной поверхности.
В тяжелых случаях наблюдается деформирование грудной клетки и диафрагмальной области. При таком состоянии диафрагма ограничивает свою подвижность. Чаще всего такие спайки расположены в нижних отделах легкого.
Причины болезни
Спайки образуются в плевральной полости, которая находится между оболочками, покрывающими внутреннюю сторону грудной клетки и внешнюю сторону легких. Эта оболочка представляет собой гладкую поверхность с большим количеством нервных окончаний. Она заполнена жидкостью, которая выделяется на поверхности плевры, покрывающей грудную клетку, после чего всасывается через оболочку, прилегающую к легким.
Плеврит
Причины, приводящие к заболеванию плевры, бывают самыми разнообразными. Воспалительные процессы, протекающие в организме, могут привести к тому, что увеличивается количество образующейся жидкости. При этом выделяется белок, который оседает на поверхности плевры, делая ее шершавой. При глубоком дыхании поверхности трутся, раздражая нервные окончания, что приводит к возникновению кашля и болей в боках грудной клетки. Такая симптоматика характерна для такого заболевания как плеврит.
Это может привести к сжатию легкого, в результате чего у человека появляется отдышка, затрудняющая дыхание и вызывающая тяжесть в боках. Такие симптомы чаще всего сопутствуют болезням почек или сердечной недостаточности, также такая картина возможна при развитии туберкулеза или опухоли.
Однако развитие болезни плевры необязательно связано с образованием избыточной жидкости в ней, хотя такие заболевания наиболее проблематичны. Причиной болезни могут быть плевральные спайки. Даже их незначительное количество может доставлять при дыхании боль. Образуются спайки после воспаления, когда рассасывается образовавшаяся при этом жидкость.
Бывают случаи, когда спайки образовываются в большом количестве, при этом уменьшается свободное пространство. Это также приводит к снижению подвижности оболочек, что способствует сильной отдышке и затруднению дыхания. В таких случаях необходимо срочное лечение.
Признаки плевральных спаек
Спайки в легких, если они тонкие и единичные, могут никак не проявлять себя и быть случайной находкой при операции или в ходе диагностики по поводу другого заболевания. Если же слипчивый процесс распространенный, нарушает функцию дыхания, поддерживает воспаление, то наблюдается следующая клиническая картина:
- боли разной интенсивности на стороне синехий;
- сухой кашель;
- одышка смешанного типа;
- учащение сердцебиения;
- субфебрилитет при хроническом воспалении.
Длительное существование спаек, мешающих полноценной аэрации легких, приводит к развитию кислородного голодания, хронической интоксикации. Кожа становится бледной с синюшным оттенком губ, кончиков пальцев, больного беспокоят сонливость, усталость, подавленность, головные боли, перебои в работе сердца.
Диагностика
Самым распространенным методом диагностики является флюорография. В профилактических целях ее рекомендуется делать не чаще, чем 1-2 раза в год. Если возникло подозрение на наличие легочных спаек, то пациента отправляют на рентген. Распознать спайку по снимкам можно, если на нем легкие мутные, а еще при сравнении фотографий на вдохе и на выдохе. Спайка выглядит как тень, положение которой не меняется во время дыхания. Иногда наблюдается изменение формы и ограничение подвижности диафрагмы и грудной клетки. Чаще всего спайки обнаруживают в нижней части легких.
По месту локализации спаек специалист диагностирует либо плевроапикальные спайки (которые находятся в верхней части легких), либо плевродиафрагмальные (находятся внизу). Независимо от локализации спаек симптомы их проявления одинаковы, а вот методы лечения специалисты подбирают различные.
Существуют как одиночные, так и множественные спайки. И если первые практически незаметны, то вторые могут спровоцировать сложности с дыханием и даже повлечь за собой опасность для жизни пациента.
Причины и механизм развития плеврита
Пораженные участки легкого определяются или до операции на основании точных ренгтенологических исследований, или пальпаторно после пневмолиза. При обширных поражениях легкого вместо декортикации делается плевропневмонэктомия.
Однако можно раздуть легкое и с помощью обыкновенной подушки, если плотно зажать больному нос и вставить мундштук между зубами. Диагноз «плеврит» ставится 5-10% всех больных, находящихся на лечении в терапевтических стационарах.
Зачастую плеврит не является самостоятельной патологией, а сопровождает ряд заболеваний легких и других органов. По причинам возникновения плевриты делятся на инфекционные и неинфекционные (асептические). Возбудители инфекционных плевритов непосредственно воздействуют на плевральную полость, проникая в нее различными путями. Прямое попадание микроорганизмов в плевральную полость происходит при нарушении целостности грудной клетки (при ранениях, травмах, оперативных вмешательствах).
Если образование и накопление выпота в плевральной полости превышает скорость и возможность его оттока, то развивается экссудативный плеврит. При туберкулезе течение плеврита длительное, нередко сопровождающееся выпотеванием экссудата в плевральную полость.
Особенности терапии вне обострения
Чтобы предупредить образование новых спаек больному потребуется изменить образ жизни. Специалисты рекомендуют чаще бывать на свежем воздухе, уделять больше внимания пешим прогулкам, заниматься спортом, особенно на свежем воздухе. В качестве вариантов физической активности также отлично подойдут езда на велосипеде и плавание
Немаловажно отказаться от вредных привычек вроде курения и злоупотребления алкоголя
Кроме того, стоит начать следить за своим питанием и попытаться исключить или хотя бы ограничить потребление фастфуда, жареного, соленого, еды, содержащей консерванты. Полезно увеличить количество выпиваемой за день жидкости, а также потребление овощей и фруктов. Еду желательно варить или готовить на пару. В рационе должен преобладать белок, которого много в молочных продуктах, яйцах и белом мясе.
Комплекс указанных выше мероприятий при регулярном выполнении способствует рассасыванию спаек и улучшению общего самочувствия. Но если процесс перешел в стадию обострения, которая несет потенциальную угрозу для жизни пациента, то требуется оперативное вмешательство.
Как вылечить спайки?
Лечение зависит от тяжести спаечного механизма и от причин, вызвавших его образование. Хирургия применяется только в тех ситуациях, когда спайки формируют легочную недостаточность или же другие состояния, развивающие опасность для жизни. В иных случаях назначают консервативную терапию и проводят физиопроцедуры.
При обострении спаечного процесса проводится санация бронхов для подавления гнойно-воспалительной реакции. Для этого используются противовоспалительные и антибактериальные средства, а также делается дренаж бронхов.
Антибиотические препараты вводятся внутривенно или внутримышечно. Не исключается введение препаратов эндобронхиально во время санобработки бронхоскопом. Чаще для этих целей применяют антибиотики пенициллиновой либо цефалоспориновой группы.
Для лучшего отхождения слизисто-гнойного бронхиального экссудата назначают щелочное питье и отхаркивающие средства.
После снятия обострения назначается:
- Массаж грудной области;
- Ингаляции;
- Электрофорез;
- Дыхательные упражнения.
Дыхательная гимнастика нужна для исключения повторного обострения и увеличения срока ремиссии. Для этих же целей пациентам рекомендуется санаторно-курортное лечение.
Правильное питание играет немаловажную роль. Необходимо чтобы пациент обязательно получал пищу, богатую белками, витаминами, микроэлементами. Из рациона нельзя исключать мясо, рыбу, кисломолочные продукты, фрукты, зеленые листовые овощи.
В запущенном спаечном процессе требуется хирургическая операция:
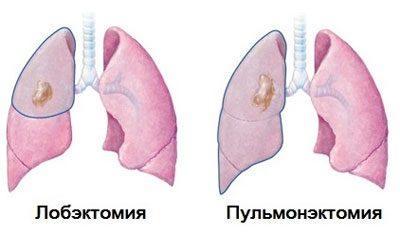
- Лобэктомия – с удалением одной доли легкого;
- Билобэктомия – с удалением двух долей.
Чаще всего такое вмешательство проводится по жизненным показаниям.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
. Мы исправим ошибку, а Вы получите + к карме
Спайки в лёгких – не такое редкое явление даже в сравнении с самыми распространёнными лёгочными болезнями. Они появляются незаметно, часто проходят бессимптомно до определённого момента и больной может очень удивиться, обнаружив их у себя после, казалось бы, успешно вылеченного бронхита или пневмонии.
Спайки в лёгких это результат неудачно прошедшего воспалительного процесса
. Возникают они постепенно, и только если лечение воспаления было неверным или долго откладывалось:
- в плевральную полость, охватывающую лёгкие словно бы мешком и защищающую их от любых внешних воздействий, попадают патогенные микроорганизмы и начинают размножаться;
- иммунная система реагирует на них и начинается воспаление;
- на воспалённых участках появляется плёнка из белка фибрина, которая призвана изолировать их от всего остального органа и не дать инфекции распространиться;
- плевральные листы соприкасаются, фибрин «склеивается»;
- воспаление проходит, отступив перед лечением, листы расходятся, но листы, склеенные фибрином, были вместе слишком долго и потому не могут разойтись;
- то место, где они так и остались соединены и называется спайкой – это соединительная ткань, которая мешает листам двигаться относительно друг друга и ограничивает подвижность лёгких.
Если спайка в лёгких одна, она не представляет особой опасности и обычно не проявляется симптомами. Но если спаек много, они фиксируют листы друг напротив друга, в результате чего движение плевры становится ограниченным и у больного возникают проблемы с дыханием.
Спайки – их ещё называют плевральные шварты – с большей вероятностью возникают, если в лёгких уже проходит процесс деградации, делающий их особенно уязвимыми. Причиной его может стать:
- курение, при котором реснитчатый эпителий замещается гладкой мышечной тканью, погибают реснички и оседают внутри канцерогены и яды;
- профессиональный контакт с аллергенами, при котором лёгкие изнутри постоянно раздражены и часть пыли в них так и оседает, не выводясь с мокротой;
- неблагополучная экологическая обстановка, при которой лёгкие также постоянно раздражены.
Профилактика
В качестве профилактических мер стоит своевременно лечить воспалительные процессы, а также различные хронические инфекции.
Кроме того, статистика свидетельствует, что у людей, ведущих здоровый образ жизни, спайки образуются гораздо реже. В здоровый образ жизни входит отказ от вредных привычек, занятия спортом, сбалансированное питание, прием витаминов при необходимости. Также желательно избегать местностей с плохой экологией, мест, где высок риск подхватить инфекцию и работы на вредных производствах без респиратора. Так, например, у врачей и сотрудников тубдиспансеров спайки образуются чаще, то же самое можно сказать и про людей с ослабленным иммунитетом, особенно, когда причиной снижения защитных функций организма является ВИЧ или СПИД.
Для своевременного обнаружения спаек или процессов, предшествующих их возникновению, рекомендуется 1-2 раза в год проходить флюорографическое исследование.
Патологические процессы, такие как спайки, возникают из соединительных волокон. Плевродиафрагмальные спайки располагаются по краю плевральной полости и диафрагмы, образуются из серозной оболочки плевры. Что это такое, какие признаки появляются при спаечном механизме в легких, что нужно для диагностирования и лечения? Обо всём рассказывается в этой статье.
Плевроапикальные спайки в легких что это такое чем опасны
Плевральные спайки (шварты, синехии) — соединительнотканные образования, которые формируются между листками плевры как следствие острого или хронического воспаления.
В зависимости от объема поражения, локализации сращений клинические проявления могут носить скрытый характер или существенно влиять на состояние больного.
При массивном спаечном процессе отмечается выраженное нарушение функционирования легких.
Париетальная и висцеральная плевра
Плевра представляет собой тонкие серозные оболочки, выстилающие внутреннюю поверхность грудной клетки (париетальная) и покрывающие легочною ткань (висцеральная).
Между висцеральной и париетальной плеврой образуется узкая полость, в которой циркулирует серозная жидкость, уменьшающая трение листков плевры.
Воспалительные изменения могут протекать как на наружной, так и на внутренней поверхности серозной оболочки.
Виды плевральных спаек
Спайки плевры могут быть локальными, когда они соединяют отдельные участки серозных оболочек или тотальными, которые занимают всю или большую часть плевральной полости. Кроме того, шварты могут быть единичными или множественными, локализоваться с одной или обеих сторон. В зависимости от места образования спайки располагаются между такими анатомическими образованиями, как:
- висцеральным и париетальным листками;
- отдельными участками париетального листка: реберно-диафрагмальные, реберно-апикальные (в области плеврального купола);
- отдельными участками висцеральной плевры (междолевые);
- серозной оболочкой сердца (перикардом) и пристеночной плеврой (плевро-перикардиальные);
- плеврой и серозной оболочкой средостения (плевро-медиастинальные);
- серозной оболочкой и внутригрудной фацией, диафрагмой.
Спайки могут соединять несколько областей и быть реберно-диафрагмо-перикардиальными, плевро-перикардо-медиастинальными и т.д. По внешнему виду и толщине плевральные шварты могут быть круглыми (шнуро-, струновидные), мембранозными (занавесо-, лентовидные), плоскостными (истинные, ложные — соединительная ткань стягивает участок висцерального или париетального листка).
Признаки плевральных спаек
Спайки в легких, если они тонкие и единичные, могут никак не проявлять себя и быть случайной находкой при операции или в ходе диагностики по поводу другого заболевания. Если же слипчивый процесс распространенный, нарушает функцию дыхания, поддерживает воспаление, то наблюдается следующая клиническая картина:
- боли разной интенсивности на стороне синехий;
- сухой кашель;
- одышка смешанного типа;
- учащение сердцебиения;
- субфебрилитет при хроническом воспалении.
Длительное существование спаек, мешающих полноценной аэрации легких, приводит к развитию кислородного голодания, хронической интоксикации. Кожа становится бледной с синюшным оттенком губ, кончиков пальцев, больного беспокоят сонливость, усталость, подавленность, головные боли, перебои в работе сердца.
Диагностика спаек в легких
Достоверная визуальная диагностика плевральных шварт возможна только если соединительно-тканные образования больше 1 см в толщину. В противном случае тень от спаек накладывается на ткань легкого и не видна на рентгенограмме. При указании на характерные жалобы, которые возникли и сохраняются после перенесенного плеврита, требуется проведение дополнительных исследований таких, как:
- флюорография;
- рентгенография динамическая (на вдохе и выдохе), в двух проекциях (прямой, боковой);
- УЗИ;
- компьютерная томография;
- лечебно-диагностическая пункция при наличии выпота;
- ЭКГ для исключения сердечной патологии.
Диагностические мероприятия
Самым популярным способом выявления плевро спаек считается флюорография органов дыхания. Это исследование планово человек должен проходить каждый год. А в том случае, если он относится к группе риска по болезням органов дыхания, то проходить следует дважды в год. Если рентгенолог заметил плевродиафрагмальные спайки, то это значит, что пациенту потребуется дополнительное рентгенологическое обследование.
Основным признаком спаечного процесса на легком является наличие тени, которая появилась на снимке. Стоит учесть тот факт, что она никак не изменяет свою форму при вдохе и выдохе. Наряду с этим легочное поле будет менее прозрачным, а диафрагма и грудная клетка могут быть несколько деформированы. Зачастую спайки наблюдаются внизу легкого.
Лечение и профилактика
- Медикаменты. Как правило, если в лёгких есть спайки, это говорит о том, что в них идёт воспалительный процесс – до сих пор. Потому необходимо применение лекарственных средств, которые уничтожат возбудитель. Параллельно с антибиотиками применяются противовоспалительные средства и муколитики, которые снимают отёк, уменьшают воспаление и облегчают отход мокроты – в результате больному становится легче дышать.
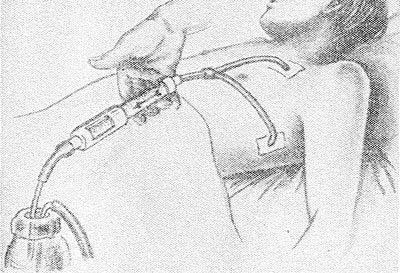
- Дренаж. Позволяет откачать из плевральной полости плевральный выпот, которого часто становится слишком много из-за наличия спаек. Для этого под ребро больному вводят пластиковую трубку, из которой постепенно выливается вся лишняя жидкость.
- Изменение образа жизни. Чтобы спайки в лёгких ушли и не появились, больному рекомендуют заниматься физической активностью: гулять, плавать или ездить на велосипеде на свежем воздухе. Следует отказаться от вредных привычек, которые усугубляют течение любой болезни и начать правильно питаться: меньше жареного, солёного, перчёного, фастфуда и еды с консервантами. Больше жидкости, вареного, пареного, свежих овощей и фруктов. Также в диете должно быть больше белка: для этого в рацион нужно включить яйца, белое мясо, молоко и кисломолочные продукты.
Всё вместе должно привести к тому, что спайки постепенно рассосутся, а общее состояние организма улучшится. Однако, если есть опасность развития дыхательной недостаточности, а спаек в лёгких много, не остаётся другого выхода кроме хирургического вмешательства:
- Частичное удаление лёгкого. Удаляется часть плеврального листа, к которой крепится спайка. В результате проходят симптомы, но больному потребуется долгое восстановление – как и все полостные операции, эта требует большого мастерства от хирурга и большого количества сил от организма.
- Полное удаление лёгкого. Удаляется весь плевральный лист, поражённый спайками, и доля лёгкого под ним. Это очень тяжёлая операция, после которой пациенту придётся всю жизнь придерживаться диеты и соблюдать определённые ограничения, но зато он будет спасён от вероятности умереть от удушья.
- Вовремя лечить все воспалительные процессы в лёгких. Если кашель не проходит за неделю, это повод посетить врача, а не переживать его на ногах. Если появляется температура, не нужно сбивать её жаропонижающими, лучше вызвать врача.
- Придерживаться здорового образа жизни. Правильно питаться, заниматься физической активностью, пить витамины зимой – это поддержит иммунитет на должном уровне и снизит вероятность подхватить инфекцию.
- Отказаться от курения и работать на вредных предприятиях в респираторе. Это уменьшит вероятность, что даже при воспалении в лёгких разовьются спайки.
Чтобы лечить спайки в лёгких, их нужно вовремя обнаружить. При появлении кашля, одышки, болей, не стоит списывать это на простуду – нужно посетить врача и начать лечение.
Прогноз и профилактика плевритов
Верхняя граница выпота определяется перкуторно, при рентгенографии легких или при помощи УЗИ плевральной полости. При проведении плевральной пункции получают жидкость, характер и объем которой зависит от причины плеврита. Одномоментно рекомендуется эвакуировать не более 1-1,5 л экссудата во избежание сердечно-сосудистых осложнений (вследствие резкого расправления легкого и обратного смещения средостения).
С целью лечения рецидивирующих экссудативных плевритов проводят плевродез (введение в плевральную полость талька или химиопрепаратов для склеивания листков плевры). Для лечения хронического гнойного плеврита прибегают к хирургическому вмешательству – плеврэктомии с декорткацией легкого. Прекращение экссудации после устранения основного заболевания происходит в течение 2-4 недель.
Что касается признаков, указывающих на наличие спаечного процесса в области легких, то к их числу можно отнести как одышку, так и болевые ощущения в области груди, а также учащенное сердцебиение.
Самое главное в данном случае не полагаться на собственную интуицию и познания в данной области. Самолечение в таких случаях является неуместным. Операции проводят пациентам только тогда, когда спайки в данной области угрожают его жизни. В большинстве же случаев используется электрофорез, а также прогревание.
Самое главное не забывать о том, что курс терапии в данном случае откладывать ни в коем случае нельзя
Следует отметить и тот факт, что при наличии спаечных процессов в данной области очень важно защищать свой организм от различного рода простудных заболеваний. В данном случае никак не обойтись без помощи народной медицины, а именно специальных витаминных чаев
Прямо сейчас мы представим Вашему вниманию два таких рецепта.
Симптомы заболевания
Спайки в легких (плевродиафрагмальные) — соединительнотканные тяжки, разрастающиеся между серозными оболочками плевральной области. Они делятся на две категории:
- тотальные (охватывают все отделы плевры);
- единичные плоскостные (возникают в результате сращения плевральных листков).
Спайки опасны из-за негативного влияния на органы, выполняющие основную дыхательную функцию. В определенных случаях заболевание способно приводить к полному зарастанию полостей — это такое состояние, при котором человек чувствует нехватку воздуха. В этой ситуации необходимо незамедлительно обратиться за медицинской помощью.
Плевральные (плеврокостальные) спайки определяют следующие симптомы:
- одышка;
- болевые ощущения в области грудной клетки;
- учащенное сердцебиение;
- усиленный кашель с гнойной мокротой;
- повышение температуры тела.
Из-за систематического кислородного голодания у человека может также наблюдаться анемия и бледность кожных покровов. Вышеперечисленные симптомы указывают лишь на необходимость прохождения медицинского осмотра. Окончательно установить диагноз может только врач.
Диагностика
- Сбор анамнеза. Врач спрашивает, какие симптомы беспокоят пациента, не было ли у него операций на лёгких, не переносил ли он недавно бронхит или пневмонию.
- Пальпация. Врач прощупывает грудную клетку и осматривает больного.
- Флюорография. На ней будут видны неподвижные тени по краям лёгкого, которые укажут на наличие лишней ткани.
- Рентген. На нём также будут видны тени, положение которых не будет изменяться ни на вдохе, ни на выдохе. Более того, всё лёгочное поле будет затемнено.
По результатам диагностики врач определит, как расположены спайки – это могут быть плевродиафрагмальные спайки слева (расположенные внизу плевры), справа, с обеих сторон. Могут плевроапикальные спайки – то есть, расположенные в верхушечной части.
Расположение не влияет на симптоматику, но сказывается на лечении, если потребуется хирургическое вмешательство.
Диагностические мероприятия и лечение
Известно, что плеврит вызывает появление спаек. Диагностировать такое заболевание можно только после всестороннего изучения легких и плевральных полостей.
Исследования проводятся с помощью рентгена. Анализирует полученные результаты только специалист. От его анализа зависит назначение лечения с учетом тяжести заболевания, величины спаек и индивидуальных особенностей организма.
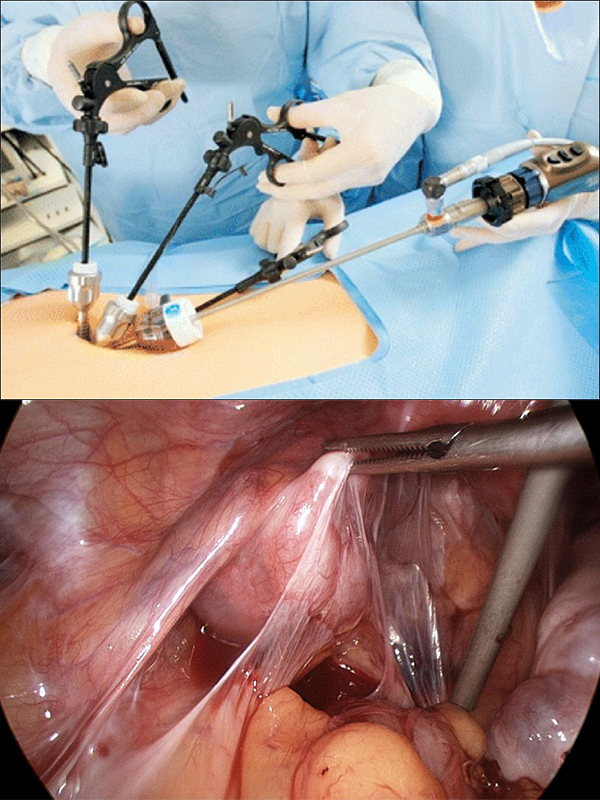
Как лечить спайки, должен решать только специалист. Радикальный метод лечения — это оперативное вмешательство. Удаление образований хирургическим путем проводится только в случае, если плевра серьезно повреждена спайками и пациенту грозит смерть.
В основном для лечения применяется физиотерапия. Физиотерапия помогает излечить воспаления, плевриты.
Электрофорез, прогревание тоже хорошо помогают при лечении спаек в легких. Прогревания бывают грязевыми, парафиновыми, глинистыми. В данном случае используется лечебная грязь, парафин или глина. Как правило, такое лечение назначается в соответствующих санаториях.
Народные методы лечения спаек тоже широко известны, однако самостоятельно проводить такую терапию не следует. Необходима консультация лечащего врача, при этом желательно использовать народные методы в комплексе все с той же физиотерапией, то есть с традиционным лечением.
Вот два наиболее известных рецепта из народной медицины, которые себя неплохо зарекомендовали при лечении спаек в легких:
- В термосе емкостью 250-300 мл заварить сбор из следующих ингредиентов: 2 ст. л. крапивы, 2 ст. л. ягод шиповника, 1 ст. л. брусники. Данный сбор настаивается не менее 3 часов. Пить следует 2 раза в день утром и вечером по 100 г за раз после еды.
- В термосе емкостью 250-300 мл заварить сбор из следующих ингредиентов: 1 ст. л. ягод шиповника, 1 ст. л. ягод малины, 1 ст. л. черной смородины. Данный сбор настаивается не менее 2 часов. Пить следует 2 раза в день утром и вечером по 100 г за раз после еды.
На самом деле подобных рецептов множество. Основная польза данных настоек заключается, конечно, в насыщении организма витаминами и размягчении спаек в легких.
В данном видео рассказывается о различных заболеваниях легких и методах их профилактики.
Следует помнить, что с плеврой шутить нельзя. Затягивать с лечением бессмысленно. Если вам диагностировали наличие спаек в легких, значит, необходимо немедленно приступать к терапии. Чем раньше вы начнете лечиться, тем больше шансов полностью избавиться от данного недуга.
Тут
Осложнения
Если спаечный процесс не был пролечен своевременно, то велик риск появления осложнений. Например, из-за слишком большого количества спаек пациент может испытывать сложности с дыханием, что несет угрозу для жизни. Если процесс и дальше не лечить, то постепенно начнут развиваться симптомы кислородного голодания. Это чревато не только аритмией, тахикардией и бледностью, но также нарушениями работы внутренних органов, замедлением мозгового кровообращения, а иногда и угасанием умственной деятельности из-за кислородного голодания мозга.
Все лечебные мероприятия в данном случае сводятся к тому, чтобы вернуть организму пациента возможность самостоятельно обеспечивать себя кислородом в достаточных количествах. Часто это делается посредством хирургического вмешательства, во время которого легкие удаляют частично или полностью. При обеих разновидностях этой операции пациенту потребуется длительное восстановлении, а после реабилитационного периода придется вести образ жизни с некоторыми ограничениями, например, соблюдать диету, избегать тяжелых физических нагрузок и не только.
Диагностика спаек в легких
Достоверная визуальная диагностика плевральных шварт возможна только если соединительно-тканные образования больше 1 см в толщину. В противном случае тень от спаек накладывается на ткань легкого и не видна на рентгенограмме. При указании на характерные жалобы, которые возникли и сохраняются после перенесенного плеврита, требуется проведение дополнительных исследований таких, как:
- флюорография;
- рентгенография динамическая (на вдохе и выдохе), в двух проекциях (прямой, боковой);
- компьютерная томография;
- лечебно-диагностическая пункция при наличии выпота;
- ЭКГ для исключения сердечной патологии.
При тотальных швартах наблюдается деформация грудной клетки, сужение межреберных промежутков, смещение средостения в больную сторону, искривление позвоночника в здоровую сторону.
Как осуществляется терапия?
Вариант терапии должен подбираться с учетом того, насколько запущена патология и что именно стало причиной ее появления. Хирургические операции уместны только тогда, когда спайки грозят легочной недостаточностью и опасны какими-либо смертельными процессами. Если такое состояние не выявлено, то специалисты отдают предпочтение физиопроцедурам и выбирают консервативное лечение.
В том случае, когда у пациента зафиксировано обострение болезни, то медики могут провести санацию бронхов и избавить человека от воспалительного процесса. Здесь уместно назначение антибактериальных лекарств и бронхоскопического дренажа. Антибиотики вводят в вену или в мышцу. Наряду с этим даже возможно введение медикаментов в период проведения бронхоскопии. В данной ситуации уместно использовать цефалоспорины и пенициллины.
Для ускорения выхода мокроты при кашле стоит принимать отхаркивающие аптечные средства и питье щелочного типа. После того как воспаление полностью уйдет, рекомендовано проводить массаж груди, выполнять специальную дыхательную гимнастику, ингаляции и посещать сеансы электрофореза.
Очень важно следить за тем, чтобы пациент правильно и полезно питался. Еда должна содержать в своем составе большое количество белка и витаминов
В рацион рекомендовано включать мясные и рыбные продукты, овощи, молочные изделия и фрукты.
Для того чтобы проблема не возникала в дальнейшем, следует выполнять дыхательные упражнения и часто посещать санаторно-курортные пансионаты. Наряду с этим придется полностью отказаться от курения, заниматься спортом, долгое время находиться на воздухе, но не переохлаждаться.
Если дело дошло до операции, то ее смысл заключается в том, что будет удалена часть легкого, которую поразила диафрагмальная спайка. Называется этот процесс лобэктомией и выполняется исключительно по жизненным показаниям.