Гастроэзофагеальный рефлюкс
Содержание:
Лечение
Рефлюкс-эзофагит очень распространен и даже принятие таких простых мер, как изменение рациона питания может принести хороший результат в виде облегчения или даже полного выздоровления.
1. Питание
Чем больше желудок растягивается от употребляемой пищи, тем выше вероятность возникновения рефлюкса. Употребление жирной пищи задерживает опорожнение желудка и увеличивает риск возникновения рефлюкса.
Рекомендации:
- Ешьте небольшими порциями.
- Питайтесь регулярно, так как это помогает в снижении давления на верхнюю часть желудка, вызываемого перееданием.
- Избегайте употребления большого количества калорийной пищи за один присест, особенно в вечернее время. Это поможет вам снизить вероятность возникновения рефлюкса.
- Избегайте поздних ужинов, чтобы во время того, как вы ложитесь спать, ваш желудок был относительно пуст.
- Избегайте употребления алкоголя, но, если все же вы выпиваете, всегда в это время ешьте.
- Бросьте курить. Табак препятствует нормальной работе нижнего пищеводного сфинктера, снижает скорость опорожнения желудка и увеличивает выработку желудочной кислоты.
- Сведите к минимуму нагибания вперед, особенно после приема пищи.
2. Образ жизни
Свободная одежда предпочтительнее облегающей, особенно в области талии. Избыточный вес также может привести к росту давления на пищевод, поэтому снижение массы тела может облегчить симптомы рефлюкс-эзофагита.
Вероятность попадания содержимого желудка увеличивается, когда вы лежите. Это происходит главным образом из-за силы тяжести. Однако вы можете изменить это, просто подложив подушку под матрас таким образом, чтобы ваше тело принимало не горизонтальное положение, а находилось под углом в 15 градусов, головой вверх. Это поможет избежать попадания агрессивного содержимого желудка в пищевод.
3. Лекарственные средства
Лечение рефлюкс-эзофагита лекарственными препаратами обычно требуется только в течение короткого периода времени, однако иногда эти средства могут быть прописаны повторно.
К традиционным лекарственным средствам, прописываемым при рефлюкс-эзофагите, относятся антациды – препараты, нейтрализующие желудочную кислоту и способствующие уменьшению воспаления.
Если в течение 4 недель лечения антацидами у человека не наблюдается признаков улучшения, врач может прописать более сильные лекарства. Врач может назначить препараты, снижающие продукцию соляной кислоты посредством блокирования гистаминовых рецепторов, такие как блокаторы H2-гистаминовых рецепторов.
К этим препаратам относятся:
- занитидин
- тагмет
- циметидин
- фамотидин
- низатидин
- роксатидин
Ингибиторы протонного насоса также снижают продукцию соляной кислоты посредством блокирования в париетальных клетках слизистой оболочки желудка протонного насоса. Препараты этого типа являются более эффективными, чем блокаторы H2-гистаминовых рецепторов.
К этим препаратам относятся:
- омепразол
- пантопразол
- лансопразол
Прокинетические средства (прокинетики) являются стимуляторами моторики желудочно-кишечного тракта. Они работают посредством увеличения давления в нижнем пищеводном сфинктере и способствуют опорожнению желудка.
К этим препаратам относятся:
- Метоклопрамид
- Цизаприд
Благодаря лечению одним или несколькими из вышеназванных препаратов, у большинства людей симптомы рефлюкс-эзофагита полностью проходят.
4. Хирургическое лечение
С помощью лапароскопии ткани вокруг нижней части пищевода могут быть затянуты таким образом, чтобы уменьшить или предотвратить рефлюкс.
Если пищевод сужен, он может быть расширен с помощью эндоскопической процедуры или путем хирургического вмешательства.
В некоторых случаях при рефлюкс-эзофагите показана лапароскопическая операция
Катаральный рефлюкс-эзофагит: что это такое: симптомы и лечение
Катаральный рефлюкс-эзофагит – это воспаление слизистой пищевода под влиянием желудочного рефлюктата. Состояние возникает при недостаточности кардии – нижний пищеводный сфинктер полностью не смыкается и происходит заброс кислого содержимого из желудка в пищеводную трубку.
Процесс локализуется только в tunica mucosa дистальной части пищевода. При отсутствии лечения возможно вовлечение в процесс других отделов органа, без распространения на подслизистую и мышечную оболочку. При адекватной терапии и соблюдении диеты заболевание можно вылечить полностью, в противном случае процесс переходит в хроническую форму, лечить которую сложнее.
Лечение эрозивного эзофагита
Лечение ЭРЭ включает в себя:
- методы, направленные на изменение условий жизни, вызвавших заболевание;
- медикаментозную терапию;
- лечение альтернативными средствами.
Основой лечения любой патологии органов пищеварения должна быть правильная, научно обоснованная диета. При эрозивном рефлюкс-эзофагите она предполагает, прежде всего, исключить из меню продукты, действующие раздражающе на париетальные клетки желудка и расслабляюще действующие на пищеводный сфинктер (кофе, шоколад, газированные напитки). Пища должна быть вареная, либо приготовлена на пару. Необходимо питаться регулярно и часто, принимая пищу небольшими порциями. Диета при ЭРЭ подбирается индивидуально.
Больному с эрозивным эзофагитом, необходимо избегать физических и эмоциональных перегрузок. Спать надо с приподнятым изголовьем.
Необходимо отказаться от алкоголя и курения.
Медикаментозная терапия
Медикаментозная терапия во многом зависит от степени выраженности воспалительного процесса. Продолжительность лечения и количество принимаемых препаратов определяется тяжестью заболевания.
Антациды и альгинаты
Препараты этих групп повышают рН желудочного сока, тем самым снижают кислотную агрессию на слизистую пищевода. Обволакивают слизистую, обеспечивая защиту клеток эпителия. Наиболее используемые антациды – это Гастал, Фосфалюгель, Маалокс. Длительно применять эти препараты нельзя, может возникнуть нарушение обмена микроэлементов. В последнее время все чаще применяются комбинированные препараты – альгинаты. Попадая в желудок, альгинаты образуют на поверхности его содержимого густую пенистую массу. При рефлюксе эта масса попадает в пищевод, благотворно действуя на его слизистую, способствуя эпителизации эрозивных повреждений. Наиболее действенные альгинаты – Топалкан, Гевискон.
Антисекреторные препараты
- ИГР – препараты угнетают действие гистамина, являющегося посредником синтеза и выделения соляной кислоты. Эти препараты назначают при лечении легких катаральных форм эзофагита, так как их действие бывает недостаточным при лечении эрозивного эзофагита. Наиболее часто используются таблетки – Циметидин, Ранитидин, Фамотидин, Роксатидин.
- ИПП – препараты этой группы блокируют синтез соляной кислоты на ионном уровне, тем самым длительно и эффективно повышают рН желудочного содержимого. Наиболее эффективным считается Эзомепразол (Этанера, Эзокар), хотя и другие ИПП (Омепразол, Пантопразол, Рабепразол) широко используются в клинике.
Прокинетики
Препараты, ускоряющие продвижение пищевого содержимого желудка в кишечник, за счет усиления его перистальтики. В результате устраняются застойные явления в желудке, повышается тонус сфинктеров пищевода. Наиболее действенными считаются Ганатон и Домперидон.
Хирургическое лечение эрозивного эзофагита
Безуспешность консервативной терапии, наличие осложнений и кровотечений – показания для хирургического лечения. Чаще всего выполняется фундопликация по Ниссену.
Классификация рефлюкс-эзофагита
Для удобства диагностики врачами-гастроэнтерологами были определены стадии рефлюкс-эзофагита. Такая классификация облегчает постановку диагноза по определенным признакам, которые характеризуют это заболевание. Также подбираются определенные медицинские препараты с учетом конкретной стадии эзофагита.
Существует ряд факторов, способных усугубить банальную изжогу до серьёзных патологий с ЖКТ.
Классификация стадий рефлюкс-эзофагита
Начальной стадией развития заболевания считается гэрб 0 (гастроэзофагеальная рефлюксная болезнь), то есть гастроэзофагеальный рефлюкс без эзофагита.
В различных источниках эта степень заболевания также может иметь название неэрозивная рефлюксная болезнь.
Главной характеристикой начальной стадии рефлюкса является то, что во время эндоскопического исследования пищевода у пациента не обнаруживается язвенных изменений слизистой. Спровоцировать развитие ГЭРБ могут самые разнообразные причины:
- лишний вес;
- неправильное питание;
- курение, злоупотребление алкоголем;
- влияние определенных медицинских препаратов;
- грыжа пищеводного отверстия;
- назогастральный зонд;
- склеродермия, снижение эластичности кожи.
Рефлюкс-эзофагит 1 степени (А) характеризуется наличием отдельных участков с эрозиями. Такие воспаления на слизистой будут иметь точечный размер. Также характерным является отек слизистой пищевода и ее гиперемия. Чаще всего начальная стадия рефлюкса проходит без явных признаков, что значительно затрудняет постановку точного диагноза на этом этапе.
Более выраженная симптоматика наблюдается при переходе заболевания во вторую стадию (эрозивная форма). Рефлюкс-эзофагит 2 степени (B) обычно проявляется в виде жжения и изжоги после еды, физических нагрузок. Эрозии уже будут иметь размер более 5 мм. Они располагаются на определенных участках пищевода. Могут быть сливающимися или множественными.
Без правильной терапии и без изменения образа жизни заболевание и дальше будет прогрессировать, перерастая в рефлюкс-эзофагит 3 степени . При обследовании хорошо будут видны обширные участки с язвенным поражением слизистой. Признаки проявляются более ярко, и беспокоят независимо от приема пищи.
Последняя, 4 степень (D) рефлюкса, характеризуется очень обширным язвенным поражением пищевода. Площадь воспаления обычно составляет более 75% всей поверхности. Данная степень — самая опасная и трудно поддается восстановлению. 4 стадия может быстро перерасти в такую серьезную болезнь, как рак пищевода. Эта форма активности заболевания характеризуется болезненными признаками.
Как лучше готовить себе продукты?
В первую очередь, следует отказаться от жареных блюд на растительном или животном маслах. Такие продукты приводят к массивному выбросу желудочного сока и появлению агрессивных рефлюксов. Предпочтение следует отдавать вареной пищи, приготовленной на пару или тушеной в собственном соку. С этой целью можно использовать не только классические способы готовки, но и современные гаджеты.
Приведем несколько советов, как приготовить вкусные и нежирные мясные блюда:
- Запекание в духовке. Это оптимальный способ кулинарной обработки любого блюда для пациента. Отсутствие дополнительного масла, помимо имеющегося в мясе, позволяет приготовить любое нежирное блюдо. Вода, которой заливаются ингредиенты, делает их мягкими и легкими для усвоения. Возможность приготовить в одном противне/сковородке гарнира и основного блюда значительно экономит время. Однако следует помнить, что минимальная продолжительность такого запекания – 60-70 минут. Рекомендуемая температура 180-200оС.
- Обертывание. Практически в любом сетевом магазине можно приобрести специальные наборы с бумажными мешочками/листами. Их использование позволяет приготовить практически любое мясное блюдо без капли масла. Вместо специй, которые идут в комплекте, возможно использовать достаточное количество соли, свежих или подсушенных трав (укроп, петрушку, базилик) и натуральные покрошенные овощи (сладкий перец, огурцы, баклажаны, кабачки, небольшое количество лука и чеснока);
- Использование пароварки/мультиварки. Чтобы приготовить вкусное и полезное блюдо с помощью этих гаджетов, необходимо добавлять к мясу или гарниру сочные овощи, такие как морковь, репчатый лук, томаты или кусочки тыквы. Благодаря паровой обработки, они дают обильный сок, который пропитывает блюда и придает ему приятный вкус. Также не следует забывать подсаливать пищу по вкусу и добавлять пряные травы (укроп, кориандр, петрушку и т.д.);
- Готовка на открытом огне. Этот способ не подойдет для ежедневного использования, но когда выбираешься на природу, он будет незаменим. Так как на огне выпаривается из продуктов весь лишний жир и не добавляется дополнительное масло, мясо получается нежирным и достаточно вкусным. Оно подойдет для больного с эзофагитом при одном условии – если для его обработки не использовался острый маринад.
- Готовка в микроволновой печи. Современные модели позволяют приготовить практически любой сорт мяса или рыбы с использованием исключительно волнового излучения. Вопреки распространенному мнению, оно никак не влияет на качество и безопасность пищи, что подтверждают научные исследования западных докторов. При этом пища получается нежирной и достаточно вкусной. Главное – соблюдение режима при кулинарной обработке, который описан в инструкции. Это обезопасит пищу от вредоносных микроорганизмов и позволит сэкономить время на подбор оптимальной схемы готовки;
При заправке блюд следует ограничить количество майонеза и масел. Также следует воздержать от кетчупа, горчицы и острых соусов. Они не только повреждают слизистую, но и усиливают кислотовыделение в органе. Потребляемая пища должна быть комнатной температуры – слишком горячая или холодная пища также оказывает негативное действие на пищеварительные органы.
Анемия при рефлюкс-эзофагите
Существует несколько причин возникновения анемии при эрозивном рефлюкс-эзофагите:
- В результате воспалительной реакции в процессе рефлюкс-эзофагита повреждаются ткани, а значит и питающие их сосуды.
- Язвы – это глубокие дефекты слизистой пищевода, поначалу кровотечение из них умеренное, кровь попадает в просвет пищевода, а затем в желудок, но без должного лечения, язвенный процесс имеет тенденцию к расширению и углублению. Нарушив целостность крупного сосуда, язвенный дефект может вызвать массивное кровотечение. Углубление язвенного дефекта может вызвать прободение пищевода и массивное внутрибрюшное кровотечение и перитонит.
- После заживления, язвенный дефект рубцуется, замещаясь грубой соединительной тканью. Стенка пищевода перестает быть эластичной и легко травмируется при прохождении твердой пищи, возникает кровотечение.
Хроническая потеря крови и развивающаяся анемия резко снижают восстановительный потенциал организма и его защитные свойства.
Лечение постгеморрагической анемии определяется величиной кровопотери и состоянием красной крови (изменением количества эритроцитов, их размера, количества содержащегося в них гемоглобина). При небольших и умеренных кровопотерях назначают кровоостанавливающие средства, препараты железа, витаминные комплексы. При массивных кровопотерях требуются срочные реанимационные мероприятия.
Что это такое?
Рефлюкс эзофагит — это заболевание имеющее хронический характер и характеризующееся патологическим попаданием кислотного содержимого из желудка в пищевод.
Согласно статистике, процент страдающих данным заболеванием в развитых странах около 50 – 60%. Причем за последние 10 – 15 лет был отмечен значительный ежегодный рост числа заболевших.
Немного физиологии
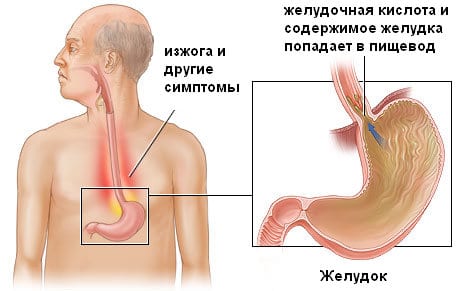
Для полноты картины заболевания, а также для того, чтобы понять его суть, необходимо представлять работу пищевода и желудка.
Пищевод — это полая трубка из мышечной ткани имеющая длину от 23 до 30 см, в зависимости от пола и возраста. Основное назначение данного органа – транспортировка пищи в желудок. Орган имеет 3 составляющих: слизистую, мышечную и наружную оболочки. Продвижение пищи происходит с помощью сокращения мышц и складок на слизистой.
Мышцы, из которых состоит пищевод имеют 2 клапана, их называют сфинктерами. Их назначение состоит в том, чтобы не выпускать еду и питье изо рта и не допускать их возвращения обратно из желудка. Именно нарушение работы сфинктера между желудком и пищеводом приводит к появлению рефлюкса эзофагита.
Для того, чтобы переработать полученную пищу необходим желудочный сок. Он состоит из группы ферментов и кислоты. Рефлюкс в норме не является заболеванием, необходимо понимать, что такое состояние (выброс кислоты в пищевод) является естественным (до 30 раз в день) и не вызывает никаких симптомов, так как пищевод вырабатывает защиту от воздействия пищевых соков. Не приятные симптомы начинают появляться, если, по каким-то причинам защита не функционирует или дает сбой.
Опасен ли рефлюкс-эзофагит
Симптомы неосложненного течения болезни бывают весьма неприятны. Чем опасен рефлюкс-эзофагит, так это осложнениями. К наиболее опасным последствиям относятся:
- Стеноз пищевода, возникающий при длительном хроническом воспалении. Нормальная слизистая заменяется рубцовой тканью, сужающей просвет органа.
- Язва пищевода. Если воспаление существует долго, то поражаются не только поверхностные, но и глубокие слои пищеводной стенки. Язвы часто осложняются кровотечением, требующим экстренного хирургического лечения.
- Пищевод Барретта. Это клеточная метаплазия слизистой пищевода. При этой патологии вероятность развития рака пищевода очень высокая.
Как лечится?
Первым и самым важным ответом на вопрос «как лечить рефлюкс является изменение образа жизни и отказ от фактора, вызывающего заболевание. Это может быть отказ от курения, вредных продуктов или лишнего веса. Без данного пункта лечение будет неэффективным, а заболевание быстро обострится вновь. Пункты, которые необходимо соблюдать:
Прием пищи должен быть медленным. Быстрое употребление продуктов не способствует насыщению, так как мозг попросту не успевает среагировать (чувство насыщения приходит только через 20 минут после приема пищи), из-за этого появляется переедание, что ухудшает состояние больного;
Размер порции. Для улучшения состояния рекомендовано питаться часто (не менее 5 раз в день) и маленькими порциями (у взрослых размер порции не больше ладони), последний прием пищи не позже чем за 3 часа до сна;
Режим
При рефлюксе эзофагита важно исключить перегрузки и подъем тяжестей, так как это провоцирует новые выбросы кислоты. Еще одним важным моментом является сон, он должен составлять не менее 7 часов в ночное время
Отдать предпочтение стоит не высокой подушке (голова должна находиться выше туловища на 30°), это поможет избежать приступов в ночное время;
Человеку с рефлюксом противопоказано ношение обтягивающей одежды, прием препаратов, которые влияют на тонус мышц, а также излишние нагрузки на мышцы пресса;
Диета так же имеет значительную роль, придерживаться ее придется не только во время медикаментозного лечения, но и в дальнейшем, для того, чтобы избежать рецидивов. Меню должно исключать:
- Алкоголь. Дозу рекомендовано снизить до минимальной или вовсе убрать. Спиртное оказывает на мышцы расслабляющее воздействие (в том числе и на сфинктер), а так же повышает кислотность;
- Газированные напитки, кислые или острые блюда. Являются сильными раздражителями слизистой оболочки желудка;
- Бобовые, капуста, черных хлеб. Вызывают повышенное газообразование и увеличение давления в желудке;
- Свежие фрукты и овощи. Исключаются только в период обострения заболевания;
- Продукты, , это может быть абсолютно любой продукт, данная группа индивидуальна для каждого случая;
Диета и изменение привычек могут помочь, только если лечить рефлюкс эзофагит с легкой степенью тяжести, в остальных случаях обязательным является медикаментозный курс лечения, это могут быть как таблетки, так и суспензии или гели. Назначаются следующие препараты:
- Группа прокинетиков. Основная задача – увеличение тонуса нижнего сфинктера. Основное действующее вещество – домпиридон или итоприд (например, Мотилиум или Генатон).
- Группа антацидов. Препараты для снижения кислотности желудочного сока (например, Алмагель или Рени).
- Группа антисекторных препаратов. Используются для снижения кислотности (Фамотидин или Омепразол).
Время курса лечения и какие препараты применять зависит от тяжести заболевания и может быть определено только врачом.
Существуют ли меры профилактики против рефлюкса эзофагита? Конкретно против данного заболевания – нет. Все профилактические меры являются общими, это:
- соблюдение оптимального режима дня;
- правильное питание и здоровый сон.
Болезнь является хронической. Поэтому, гораздо проще держать процесс ее течения под контролем, если степень поражения мала и осложнения еще не наступили. А сделать это возможно при бережном отношении к организму и периодических регулярных обследованиях.
Причины воспаления пищевода

Нужно знать не только то, что такое эзофагит, но и факторы риска его развития.
Наиболее частыми причинами поражения пищевода являются следующие:
- погрешности в питании;
- ожоги;
- острые инфекции;
- травмирование инородными предметами;
- заброс кислоты из желудка;
- снижение тонуса пищеводного сфинктера;
- аллергия;
- воздействие химических веществ.
У ребенка и взрослого частой причиной воспаления являются микробы.
Возбудителями могут быть грибки рода Кандида, вирусы гриппа и кори, сальмонеллы, дифтерийные палочки.
В группу риска входят люди с иммунодефицитом. Нередко пищевод воспаляется у ВИЧ-инфицированных.
Часто острый эзофагит развивается на фоне ожога. Это возможно при случайном проглатывании кислот или щелочей, а также при употреблении горячих напитков.
Гнойное воспаление часто вызывают косточки, кости и другие острые предметы, которые попали в пищевод.
В данной ситуации имеется опасность прободения стенки органа.
Воспаление пищевода у взрослых и детей в большинстве случаев обусловлено гастроэзофагеальной рефлюксной болезнью.
Данная патология развивается на фоне погрешностей в питании, несостоятельности сфинктера и повышенной кислотности желудка.
К предрасполагающим факторам относится наличие у человека гиперацидного гастрита или язвенной болезни.
Причиной развития рефлюкс-эзофагита является наличие грыжи пищеводного отверстия диафрагмы.
Воспаление пищевода чаще всего диагностируется у людей, которые неправильно питаются.
Факторы риска
Факторами риска развития алиментарной формы заболевания являются:
- употребление пищи перед сном;
- избыток в рационе жирной и острой пищи;
- переедание;
- частое употребление алкоголя.
Иногда развивается аллергический эзофагит. Причиной может быть бурная реакция организма на некоторые продукты.
Очень часто эзофагит сочетается с воспалением поджелудочной железы, желчного пузыря и различными опухолями (гастриномой).
Рефлюкс-эзофагит и медикаментозное лечение препаратами
Для рационального лечения болезни необходимо:
- поменять образ жизни, чтобы исключить те отрицательные влияния, которые привели к заболеванию;
- принимать все лекарственные препараты, назначенные врачом;
- при необходимости дополнить медикаментозную терапию средствами народной медицины.
Медикаментозная терапия назначается в соответствии с выраженностью воспалительного процесса и тяжестью патологического процесса. Как долго и в какой дозировке принимать таблетки определяет врач.
Патогенетическими лекарственными средствами являются:
- антациды и альгинаты – препараты повышают рН желудочного сока, тем самым снижают кислотную агрессию на слизистую пищевода, кроме того они обволакивают слизистую, обеспечивая цитопротекцию (защиту клеток).
- антисекреторные средства (ИГР, ИПП) – снижают концентрацию Н+ ионов в желудочном соке;
- прокинетики – препараты ускоряющие продвижение пищи от желудка в кишечник, тем самым устраняются застойные явления в желудке, повышается тонус нижнего сфинктера.