Как лечить синдром бернара-горнера
Содержание:
Диагностические исследования
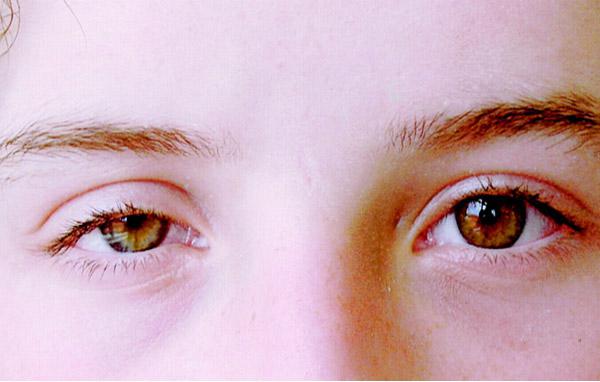
Диагноз устанавливается, если выявлена триада Горнера:
- птоз верхнего и нижнего век;
- сужение зрачка;
- отставание в дилатации зрачка.
На фото показаны три явных признака синдрома.
Существует несколько диагностических методик, позволяющих уточнить истинный синдром:
- Закапывание в глаза раствора «М-холиноблокатора», который вызывает дилатацию зрачка. Если реакция отсутствует, то синдром подтверждается, поскольку он снижает способность адаптироваться к изменению освещения.
- Препарат «Апраклонидин» относится к альфа-адренергическим агонистам. Под его действием зрачок, пораженный синдромом, расширяется из-за повышенной чувствительной денервации, а нормальный зрачок слегка сужается.
- Существует тест для дифференциации пораженного нейрона с помощью «Гидроксиамфетамина», который вызывает высвобождение норадреналина из интактных адренергических нервных окончаний и расширение зрачка. Если через час после воздействия глазных капель оба зрачка расширены, то поражен нейрон 1 или 2 порядка. Если суженный зрачок не может расшириться, то это поражение нейрона 3 порядка.
Синдром Горнера приходится дифференцировать с хроническим увеитом, параличом третьего черепного нерва, апоневротическим птозом, окулярной миастенией. Магниторезонансная томография выявляет новообразования и сосудистые изменения, которые могли спровоцировать синдром Горнера.
Лечение
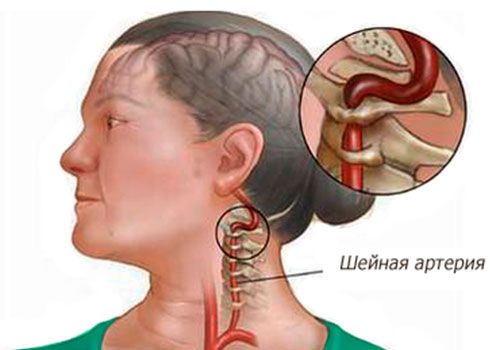
Острое начало болезни указывает на экстренную неврологическую ситуацию. Обычно симптом Горнера появляется на фоне расслоения сонной артерии, что повышает риск инфаркта головного мозга.
Первым шагом становится радиологическое исследование головного мозга, шейного отдела и спинного мозга, сосудистой системы головы, шеи и грудной клетки. Лечение зависит от этиологии синдрома Бернара-Горнера:
- Диссекция сонной артерии выявляется КТ-ангиографией и ангиограммой. Лечение заключается в быстром введении антикоагулянтов под наблюдением невролога.
- Нейробластому подозревают у ребенка с появившимся симптомом Горнера без очевидной причины, например, травматической. Оценивается присутствие метаболитов катехоламинов в моче, проводится рентген головы, шеи и суставов.
- При симптомах поражения головного или спинного мозга назначается МРТ. При наличии остальмопареза оценивается область кавернозного синуса из-за подозрения на изолированный паралич шестой пары черепных нервов. Лечение требует хирургического вмешательства.
- Изолированное спонтанное появление синдрома Горнера — повод для обследования области шеи и грудной клетки на предмет поражений легочной вершины или паравертебральной зоны. Проводится КТ с контрастом.
Описанные методики исследования связаны с наличием опасных для жизни состояний, которые требуют хирургического вмешательства. Их устранение позволяет вылечить окулосимпатический парез. Чаще всего необходима помощь нейрохирургов при аневризмах, спровоцировавших синдром Горнера, восстановление стенки сонной артерии.
Если синдром вызван стойкими кластерными болями, стоит обратиться к остеопату. С помощью мануальных техник снимается компрессия симпатических нервов, что помогает лечить нарушение иннервации. После исключения угрожающих жизни состояний используется пластическая хирургия для коррекции косметического дефекта. Обычно усиливают действие мышцы, поднимающей веко, или же проводят резекцию мышц Мюллера. Электростимуляция применяется редко, поскольку малоэффективна и болезненна для пациентов. Народные средства при неврологических проблемах не используются.
Клинические особенности
Птоз
Ипсилатеральное верхнее веко выглядит слегка опустившимся из-за пареза мышцы Мюллера, симпатически иннервированной гладкой мышцы, которая также функционирует как ретрактор верхнего века.
Этот птоз может быть тонким, переменным и оставаться незамеченным. Кроме того, одно исследование отметило, что у 12% пациентов с синдромом Горнера птоз фактически отсутствовал (рисунок 1).
Гладкомышечные волокна ретракторов нижнего века также теряют симпатическое питание, нижнее веко выглядит слегка приподнятым. Этот вид был назван «перевернутым птозом» или «обратным птозом».
Сочетание птоза верхнего века и возвышения нижнего века сужает ладоническую трещину, приводя к появлению видимого энофтальма. Этот кажущийся энофтальм не имеет измеримого значения и не является истинным эннофтальмом.
Признаки
Окулосимпатический парез приводит к слабости мышцы дилататора радужки на пораженной стороне. Непревзойденное парасимпатическое действие ирисовой констрикторной мышцы вырабатывает меньший ипсилатеральный зрачок. Полученная анизокория наиболее очевидна в темноте, бывает упущена, если пациент оценивается ярким светом.
Несколько факторов влияют на степень аносокории у пациентов с синдромом Горнера. Например, когда есть усталость или сонливость, размер зрачков, степень анизокории уменьшаются по мере того, как гипоталамический симпатический отток к обоим глазам снижается, ослабляется парасимпатический.
Фактическая степень анизокории варьируется в зависимости от размера покоя зрачков, бодрости, фиксации пациента на расстоянии и вблизи, яркости света, полноты повреждения, концентрации циркулирующего адренергического вещества в крови.
Парез мускулатуры расширителя радужки также ухудшает зрачковое движение во время дилатации – называется отставанием дилатации.
Дилатацию можно увидеть клинически, освещая глаза пациента тангенциально снизу ручным фонариком, затем резко поворачивая свет в комнате.
Нормальный зрачок сразу расширится, но при Горнере начинает расширяться через несколько секунд. Разница в анизокории больше после 4-5 секунд темноты.
Если оба зрачка наблюдаются одновременно в течение 15-20 секунд после выключения света в помещении, то наблюдается первоначальное увеличение степени анизокории, за которым следует уменьшение анизокории.
Фотосъемка в темноте через 5 секунд, снова через 15 секунд выявляет уменьшение анизокории на более поздней фазе дилатации. Одно измерение анизокории, проведенное в течение первых 5 секунд темноты, является адекватным для определения отставания дилатации. Диагноз не должен устраняться при отсутствии очевидного отставания замещения меньшего зрачка.
Узнать больше Синдром взрывающегося головного мозга
Ирохомия Ирис
Предполагается, что симпатическая иннервация требуется для образования меланина стромальными меланоцитами. Прерывание симпатического питания приводит к гипохромии радужки на пораженной стороне. Это типичная особенность врожденного синдрома Горнера.
Иногда наблюдается у пациентов с приобретенным синдромом, никогда у пациентов с острым или недавно приобретенным Горнером.
Ангидроз
Характерные вазомоторные и судомоторные изменения кожи лица возникают на пораженной стороне у некоторых пациентов с синдромом Горнера. Сразу после симпатической денервации температура кожи поднимается сбоку от поражения из-за потери вазомоторного контроля и последующего расширения кровеносных сосудов.
Кроме того, при острой стадии бывает:
- конъюнктивальная гиперемия,
- эпифора,
- носовая заложенность.
Через некоторое время после травмы кожа лица, шеи имеет более низкую температуру, бледнее, чем у нормальной стороны. Это происходит от сверхчувствительности кровеносных сосудов. Однако в современных с контролируемой температурой пространствах пациенты редко жалуются на нарушения потоотделения.
Парадоксальное одностороннее потоотделение с покраснением лица, шеи, плеч, рук может быть поздним, вызванным хирургическим вмешательством, после шейной симпатэктомии.
Причины синдрома Горнера
Окулосимпатический синдром может быть вызван любым из множества факторов. Основные причины описаны в таблице ниже:
| Поражения центрального (первого порядка) нерва | Поражения преганглионарного (второго порядка) нерва | Поражения постганглионарного (третьего порядка) нерва |
| Цереброваскулярные травмы. | Апикальные опухоли легких (например, опухоль Панкоста). | Кластерные головные боли или мигрень. |
| Рассеянный склероз. | Лимфаденопатия (лимфома, лейкоз, туберкулез, опухоли средостения). | Опоясывающий лишай. |
| Опухоли гипофиза или базальной черепа. | Травма нижнего плечевого сплетения или шейного ребра. | Расслоение внутренней сонной артерии, может быть травматическим. |
| Базальный менингит (например, в результате сифилиса). | Аневризмы аорты, подключичной или общей сонной артерии. | Синдром Редера (паратригеминальный синдром). |
| Травма шеи (например, вывих шейного отдела позвоночника или рассечение позвоночной артерии). | Травма или хирургическая травма (шея или грудь). | Каротидно-кавернозный свищ. |
| Сирингомиелия. | Нейробластома. | Височный артериит. |
| Синдром Арнольда-Киари. | Зубной абсцесс нижней челюсти. | |
| Опухоли спинного мозга. |
В большинстве случаев физические признаки, связанные с синдромом Горнера, развиваются из-за прерывания подачи симпатического нерва в глаз из-за повреждения или опухоли. Поражение развивается где-то вдоль пути от глаза до области мозга, контролирующей симпатическую нервную систему (гипоталамус). Симпатическая нервная система (в сочетании с парасимпатической нервной системой) контролирует многие непроизвольные функции желез, органов и других частей тела.
Некоторые случаи синдрома Горнера возникают ни по какой-то явной или известной причине (идиопатически). В других случаях некоторые клинические исследователи полагают, что расстройство может быть унаследовано как аутосомно-доминантный генетический признак.
Хромосомы, присутствующие в ядре клеток человека, несут генетическую информацию каждого человека. Клетки человеческого тела обычно имеют 46 хромосом. Пары человеческих хромосом пронумерованы от 1 до 22, а половые хромосомы обозначены X и Y. У мужчин есть одна Х и одна Y-хромосома, а у женщин две Х-хромосомы. Каждая хромосома имеет короткое плечо, обозначенное «p», и длинное плечо, обозначенное «q». Хромосомы далее подразделяются на множество пронумерованных полос. Например, «хромосома 11p13» относится к полосе 13 на коротком плече хромосомы 11. Пронумерованные полосы указывают местоположение тысяч генов, присутствующих в каждой хромосоме.
Генетические заболевания определяются сочетанием генов для определенного признака, находящегося на хромосомах, полученных от отца и матери.
Все люди несут несколько ненормальных генов. Родители, которые являются близкими родственниками (по крови, т.е. если они брат и сестра), имеют больше шансов, чем несвязанные родители, иметь один и тот же аномальный ген, что повышает риск рождения детей с рецессивным генетическим расстройством.
Доминантные генетические нарушения возникают, когда для появления заболевания необходима только одна копия ненормального гена. Аномальный ген может быть унаследован от любого из родителей или быть результатом новой мутации (изменения гена) у больного человека. Риск передачи ненормального гена от пострадавшего родителя к потомству составляет 50% для каждой беременности, независимо от пола ребенка.
Как лечить синдром Горнера
Перед выбором оптимальной схемы лечения данного заболевания пациенту рекомендуется пройти ряд диагностических тестов.
Для начала ему могут быть назначены капли с гидрохлоридом кокаина. Если речь идет о синдроме Горнера, глаз реагирует на введение раствора анизокорией (зрачки становятся разного размера). Обусловлено это тем, что выработка норадреналина провоцирует расширение зрачка здорового глаза, в больном же глазу подобный эффект не развивается.
Следующий метод диагностики – закапывание в оба глаза раствора М-холиноблокатора. Результат теста при окулосимпатическом синдроме такой же, как и в первом случае.
В диагностических целях может быть назначен тест с использованием оксамфетамина, который позволяет обнаружить поражение третьего нейрона симпатического пути. Часто назначают исследование задержки реакции зрачка на свет (при этом пучок света направляется в глаз при помощи офтальмоскопа).
В тех случаях, когда синдром Горнера является самостоятельным заболеванием, а не осложнением другого патологического процесса, он не несет опасности здоровью пациента и не требует лечения.
Как лечить синдром Горнера в случае, когда он носит приобретенный характер, полностью зависит от основного заболевания. Для начала точно диагностируют причину, а затем подбирают оптимальную схему лечения.
Синдром Бернара Горнера – это сочетание признаков, появляющихся, когда группа нервов, называемая симпатическим стволом, повреждена. Признаки и симптомы возникают на той стороне тела, которая отмечена поражением.
Синдром характеризуется миозом (суженным зрачком), частичным птозом (слабым, обвисшим веком), ангидрозом (снижением потоотделения), и иногда энофтальмом (западанием глазного яблока).
У человека
Синдром Клода Бернара Горнера может быть приобретенным (в результате заболевания), врожденным, ятрогенным (появляющимся при отрицательном медицинском воздействии), или наследственным (аутосомно-доминантным заболеванием).
Синдром может быть доброкачественным, но иногда он указывает и на серьезное заболевание, связанное с грудной клеткой или шеей (напр. опухоль верхушки легкого или венозное расширения в районе щитовидно-шейного ствола).
Наиболее частые причины заболевания у детей раннего возраста – это родовые травмы и рак типа нейробластомы, однако примерно в трети случаев провоцирующие факторы не установлены.
Причины заболевания могут быть разделены в зависимости от наличия и расположения ангидроза:

- центральный (ангидроз лица, рук и туловища):
- сирингомиелия;
- рассеянный склероз;
- опухоли головного мозга;
- костномозговой синдром.
- преганглионарный (ангидроз лица):
- тиреоидэктомия;
- паралич Клюмпке;
- рак щитовидной железы;
- грудная аневризма аорты;
- затяжка шейки ребра на звездчатом ганглии;
- осложнение трубки плевральной полости;
- бронхогенный рак (опухоль Пэнкоста) на верхушке легкого;
- травма основания шеи (как правило, тупая травма, иногда хирургическое вмешательство).

- постганглионарный (без ангидроза):
- кластерные головные боли (головная боль Хортона);
- каротидное рассечение артерии/аневризма сонной артерии;
- эпизод синдрома Хорнера может произойти во время атаки мигрени и прекратиться после него;
- тромбоз кавернозного синуса;
- инфекции среднего уха.
У животных
Синдром Горнера у животных является неврологическим симптомом, характеризующимся миозом (суженным зрачком), птозом (опущением века), энофтальмом («усохшими» глазами), а также выпадением мигательной перепонки (третьего века).
Синдром Горнера у животных отражает основной патологический процесс, а не состояние первичного заболевания.
Важными причинами заболевания у животных являются травмы и глазное заболевание, но 50% случаев причина неизвестна.
Лечение заболевания
Однако существуют некоторые методы лечения этого заболевания, имеющего и отрицательный косметический эффект:
- Нейростимуляция – заключается в воздействии на пораженные мышцы и нерв импульсами тока. На кожу накладываются электроды, посылающие импульсы к нервным, мышечным волокнам, сосудам. Это приводит к активным сокращениям мышц, улучшению кровоснабжения и иннервации.
- Пластическая хирургия – занимается коррекцией выраженных косметических недостатков при синдроме Горнера. Опытные пластические хирурги помогут восстановить нормальную форму век и глазной щели.
Синдром Горнера – это патологическое состояние, требующее тщательной диагностики и целенаправленного лечения.
Внимание! Все поля формы обязательны. Иначе мы не получим Вашу информацию
Альтернативно пользуйтесь info@hospital-israel.ru
Как самостоятельное заболевание, синдром Горнера не опасен. Однако его появление свидетельствует о наличии патологического процесса в организме.
Ведь, несмотря на то, что патология сама по себе не представляет серьезной опасности для здоровья человека, причину ее развития нельзя игнорировать.
Поэтому в основе лечения синдрома Горнера лежит выявление и терапия основного заболевания.
Синдром Бернара — Горнера лечится лекарствами, которые предназначены для того, чтобы заставить работать нервы и мышцы. Подобрать правильно тот или иной препарат может только специалист, при этом учитывается причина болезни и её длительность, а также количество присутствующих симптомов.
Однако существуют некоторые методы лечения этого заболевания, имеющего и отрицательный косметический эффект:
- Кинезотерапия в сочетании с нейростимуляцией — заключается в воздействии на пораженные мышцы и нерв импульсами тока. На кожу накладываются электроды, посылающие импульсы к нервным, мышечным волокнам, сосудам.Таким образом, происходит лечение как гладких, так и поперечнополосатых мышц глазного яблока и его нервов. Но проводить эту процедуру может только специалист со стажем, к тому же она довольно болезненна и об этом надо предупредить пациента заранее. Это приводит к активным сокращениям мышц, улучшению кровоснабжения, лимфообращения и иннервации.
- Пластическая хирургия — занимается коррекцией выраженных косметических недостатков при синдроме Горнера. Опытные пластические хирурги помогут восстановить нормальную форму век и глазной щели.
Синдром Горнера — это патологическое состояние, требующее тщательной диагностики и целенаправленного лечения.
Острый приступ синдрома Горнера следует рассматривать как неврологически чрезвычайную ситуацию и он должен быть оценен на предмет рассечения внутренней сонной артерии.
Такие пациенты имеют повышенный риск развития инфаркта головного мозга из-за недостаточности кровоснабжения.
В остальных же случаях за внешней клинической картиной синдрома могут скрываться вполне определенные и достаточно серьезные тяжелые расстройства.
Для улучшения состояния больного современная медицина использует следующие методы:
- Нейростимуляция. К определенным мышцам или целым участкам лица, в области которых локализовались последствия патологии, крепят электроды и посредством коротких электрических импульсов стимулируют пораженные ткани. В результате этой процедуры улучшается кровообращение, происходит полное или частичное восстановление функций глаз и лица.
- Пластическая хирургия. Хирургический скальпель, при помощи которого корректируют внешние дефекты, иногда является единственным решением проблемы (при условии, если качество зрения не снижено).
- Медикаментозный курс лечения. Жизнедеятельность поврежденных тканей лица стимулируют специальными препаратами. Подбор лекарственных средств осуществляется в строго индивидуальном порядке.
- Кинезотерапия – лечебные физические нагрузки. В основе методики лежит воздействие на чувствительность и функциональность пораженных участков с помощью непосредственного тактильного контакта – массажа.
- Лечение основного заболевания, на почве которого зародилось заболевание симпатической нервной системы.
Осложнения
Данная патология может сопровождаться разными осложнениями. Особенно при отсутствии терапии. На этом фоне часто развиваются воспалительные процессы, которые приводят к таким заболеваниям – кератит, блефарит, конъюнктивит. Для их устранения используют офтальмологические капли и мази. В тяжелых случаях может понадобиться применение антибиотиков.
Наличие этого синдрома приводит к нарушениям функции слезной железы. Часто может появляться ее дисфункция и развитие ксерофтальмии. Постоянно присутствует риск инфекционного поражения. Особенно тяжелыми осложнениями считаются образование флегмоны, абсцесс глазницы. В основном они возникают из-за неправильного лечения или полного его отсутствия. Большинство пациентов сталкиваются с развитием гемаралопии вторичной формы. Стандартная терапия не оказывает желаемого результата.
Несвоевременная терапия любого заболевания приводит к развитию хронической формы и негативных последствий. Наличие одной патологии может привести к поражению других органов. Снизить риск таких явлений можно только с помощью правильного лечения
Также особое внимание следует уделить здоровому образу жизни и профилактике заболеваний
Диагностика заболевания
При установлении наличия и тяжести синдрома Горнера используют:
- Тест с каплей кокаина — глазные кокаиновые капли блокируют обратный захват норадреналина, что приводит к расширению зрачка. Из-за недостатка норадреналина в синаптической щели зрачок не будет расширяться при синдроме Горнера. Недавно был представлен метод, который является более надежным и при котором отсутствуют трудности в получении кокаина. Он основан на применении на оба глаза апраклонидина (симпатомиметик, α2-адренергический агонист), что ведет к появлению мидриаза на стороне поражения синдромом Горнера.
- Тест оксамфетамином (паредрином). Этот тест помогает определить причину миоза. Если третий нейрон(последний из трех нейронов в нервном пути, который в конечном счете сбрасывает норадреналин в синаптическую щель) интактен, то амфетамин вызывает опустошение нейромедиаторного пузырька,таким образом высвобождая норадреналин в синаптическую щель, что ведет к появлению стойкого мидриаза на пораженном зрачке. Если поврежден вышеупомянутый третий нейрон, то амфетамин не окажет никакого эффекта, и зрачок останется суженным. Однако не существует теста для дефференциации повреждений первого и второго нейронов.
- Тест по определению времени задержки расширения зрачка — определяется с помощью направление пучка света с помощью, например, офтальмоскопа. При синдроме Горнера наблюдается анизокория.
- Магнитно-резонансная томография, компьютерная томография, рентгенологическое исследование — используются для выявления патологических образований, способствующих развитию синдрома Горнера.
- Развернутый анализ крови с лейкоцитарной формулой.
- УЗИ и антиография сонных артерий при подозрении на расслоение (особенно при наличии болей шеи).
- При лимфадепопатии следует провести биопсию лимфатических узлов.
- Определить продолжительность синдрома Горнера можно по данным анамнеза. Недавнее возникновение заболевания требует более широкого обследования. Синдром Горнера в большинстве случаев имеет доброкачественный характер. Анамнез: боль в голове, руке, инсульт в прошлом, оперативные вмешательства, которые могли привести к повреждениям симпатичного цепи (например, операции на сердце, грудной клетке, щитовидной железе и шеи), травма головы и шеи.
- Физикальное обследование — проверить, нет ли увеличения надключичных лимфатических узлов или щитовидной железы, наличия опухоли шеи.
Важно отличать птоз вызванный синдромом Горнера от птоза вызванного поражением глазодвигательного нерва. В первом случае птоз сочетается с суженным зрачком (из-за недостаточной симпатической иннервации глаза), во втором случае птоз сочетается с расширенным зрачком (из-за недостаточной иннервации сфинктера зрачка)
В реальной клинической работе эти два разных птоза довольно легко отличать. В добавлении к расширенному зрачку при повреждении глазодвигательного нерва птоз более тяжелый, иногда закрывающий полностью весь глаз. Птоз при синдроме Горнера будет средним или едва заметным.
Если обнаружении анизокории (разница в размере зрачков) осматривающий сомневается какой из зрачков расширен, а какой сужен относительно нормы, то при наличии птоза патологическим будет тот зрачок, что находится на том же глазу, что и птоз.
Причины возникновения
Основным источником появления синдрома Горнера является расстройство какого-либо участка симпатической нервной системы. Но по статистике чаще всего страдает участок мозга, который задействован в работе зрительных каналов. Тем не менее условно можно вывести три группы причин возникновения синдрома:
- врождённые патологии симпатических отделов нервной системы;
- расстройства, полученные в результате других заболеваний;
- спровоцированные медицинскими процедурами или протоколом лечения болезни.
Также нельзя назвать синдром Горнера частым врождённым заболеванием – это редкое явление, связанное с патологиями, возникшими во время формирования эмбриона. А также при осложнениях во время родов.
Основные факторы, провоцирующие синдром у новорожденных это:
- наложение щипцов в родах;
- запоздалые роды;
- вакуумная экстракция плода;
- трудности при рождении плеча;
- врождённая ветряная оспа;
- травмы и новообразования носоглотки;
- цитомегаловирусная инфекция;
- наследственность.
Наиболее частое возникновение синдрома наблюдается при наличии заболеваний, которые провоцируют его развитие. Обычно характер таких недугов связан напрямую с патологиями ЦНС, но и другие нарушения в работе организма могут спровоцировать заболевание, например:
- воспалительные процессы в нервной системе;
- черепно-мозговые травмы любой сложности;
- эндокринные расстройства, спровоцированные щитовидной железой;
- аневризма аорты;
- онкологические заболевания, локализованные в головном мозге;
- головная боль кластерного характера;
- травмы, связанные с шейным отделом позвоночника;
- отиты;
- алкогольная интоксикация хронического характера;
- воспаление тройничного нерва;
- инсульт;
аутоиммунные расстройства.
Также бывают случаи, когда синдром появляется после проведения медицинских процедур, например, при хирургическом вмешательстве, которое было необходимо по протоколу лечения. Чаще всего это происходит при операциях на новообразованиях в головном мозге или в верхних отделах позвоночника. Природа такой причины возникновения синдрома по-другому называется ятрогенной.
Причины синдрома Горнера
Главной причиной патологии считается нарушение в работе определенной части симпатической нервной системы. По статистике, обычно страдает та зона мозга, которая принимает участие в функционировании зрительных каналов.
При этом условно выделяют такие категории причин синдрома Горнера:
- врожденные нарушения симпатических фрагментов нервной системы;
- нарушения, полученные вследствие других патологий;
- аномалии, связанные с медицинскими манипуляциями или протоколом лечения заболевания.
Иногда заболевание носит врожденный характер. Оно обусловлено развитием патологий, которые возникают при формировании эмбриона или является осложнением родов.
К основным причинам появления синдрома Горнера у новорожденного ребенка относят следующее:
- наложение щипцов при родах;
- поздние роды;
- вакуумная экстракция плода;
- врожденная ветрянка;
- сложности при рождении плеча;
- травматические повреждения и образования в носоглотке;
- наследственная предрасположенность;
- цитомегаловирус.
Чаще всего синдром связан с патологиями, которые провоцируют его появление. Обычно его возникновение обусловлено заболеваниями центральной нервной системы.
Однако причиной проблем становятся и другие нарушения:
- воспаления нервной системы;
- черепно-мозговые травмы разной степени сложности;
- аневризма аорты;
- нарушения в работе эндокринной системы, связанные со щитовидной железой;
- травматические повреждения шейного отдела позвоночника;
- отиты;
- кластерные головные боли;
- злокачественные образования в головном мозге;
- хроническая алкогольная интоксикация;
- инсульт;
- воспаление тройничного нерва.
Также появление синдрома может быть обусловлено медицинскими процедурами. Так, причиной проблем становится хирургическое вмешательство, которое требуется по протоколу лечения. Обычно оно обусловлено операциями на мозге или в верхних отделах позвоночника. В этом случае природа появления синдрома является ятрогенной.
Типы
Центральный (первого порядка)
Нейроны первого порядка расположены в заднелатеральном гипоталамусе, оттуда симпатические волокна проходят через боковой ствол мозга и простираются до ciliospinal центра Budge и Waller в промежуточной серой колонке спинного мозга на C8-T1 (рисунок 2).
Центральный синдром Горнера, вызванный повреждением любой из этих структур, является ипсилатеральным к поражению, почти всегда односторонним и часто вызывает гемигипогидроз всего тела.
Рисунок 2, показывающий анатомию окулосимпатического пути. Сокращения: a, артерия; n, нерв.
Повреждения гипоталамуса, такие как опухоль или кровоизлияние, могут вызывать ипсилатеральный синдром Горнера с контралатеральным гемипарезом и контралатеральной гипостезией.
Поражения таламуса приводят к контралатеральному атаксическому гемипарезу, контралатеральной гипоэстезии, парезу вертикального взгляда, дисфазии. Комбинация одностороннего синдрома Горнера и парезы контралатерального нервного стержня предполагает поражение дорзального мезенцефалина.