Синдром рея
Содержание:
Причины возникновения синдрома Рея
Этиология заболевания на сегодняшний день до конца не изучена. При этом врачи выделяют несколько факторов, способных спровоцировать данный вид расстройства.

У детей
Синдром Рея у малышей возникает вследствие нескольких воздействий:
- Прием салицилатов – основной этиологический фактор болезни. Эти медикаменты используются в качестве антипиретиков, то есть препаратов, снижающих температуру тела. Самым популярным средством считается «Аспирин». Из-за особенностей воздействия медикамент не рекомендуется для борьбы с гипертермией у детей.
- Важным условием является и применение лекарств на фоне инфекционных поражений, например, гриппа, ветряной оспы или ОРВИ.
Существует предположение, что синдром Рея у детей инициируется нарушением функции митохондрий клеток. Именно со сбоем в их работе врачи связывают развитие характерных симптомов. Метаболиты салицилатов обладают токсичностью для гепатоцитов, что приводит к гибели клеток. Подобный каскад реакций провоцирует нарушение дезинтоксикационной функции гепатобилиарной системы. Происходит также накопление печеночных ферментов, приводящее к поражению нервной ткани и развитию у ребенка специфической клинической картины.
У взрослых
Описано всего несколько случаев возникновения данного вида энцефалопатии у пациентов старше 18 лет. Скорее всего, проблема связана с индивидуальной восприимчивостью организма человека к использованию отдельных групп препаратов. Синдром Рея отмечается у взрослых и на фоне выраженных поражений печени. Причиной могут быть тяжелые инфекции.
Патология в классическом варианте относится к разряду детских болезней. Это во многом осложняет ее выявление и лечение у взрослых пациентов. Существует несколько исследований, в которых описаны случаи возникновения симптомов у людей в возрасте от 18 до 46 лет.
Диагностические критерии включают в себя вирусные поражения в анамнезе, рвоту и энцефалопатию без фокальных неврологических признаков, а также значительное повышение уровня печеночных трансаминаз в крови. Наряду с данными сдвигами регистрируется увеличение протромбинового времени. Отличительной особенностью синдрома Рейе у взрослых считается отсутствие гипогликемии, которая у детей стремительно прогрессирует, особенно при формировании судорожных явлений. Трудность в диагностике заболевания заключается не только в скудной частоте его встречаемости. Данный вид энцефалопатии ассоциируется и с употреблением алкоголя, аутоиммуными поражениями сосудов, а также вирусом гепатита B. Врачи предполагают, что в ряде случаев синдром остается недиагностированным в силу малой распространенности у взрослых пациентов. Подтверждение наличия проблемы осложняется также тем фактом, что многие больные поступают в отделение интенсивной терапии на пятой стадии комы, когда успели развиться фатальные последствия.
эпидемиология
Синдром Рейе встречается почти исключительно у детей. Хотя некоторые взрослые случаи были зарегистрированы на протяжении многих лет, эти случаи обычно не показывают постоянные нейронные или повреждение печени. В отличие от Великобритании, наблюдение за синдрома Рейе в США ориентирована на пациентов в возрасте до 18 лет. В 1980 году , после того , как CDC начал предупредив врачей и родителей об ассоциации между синдромом Рейе и использования салицилатов у детей с ветрянкой или вирусоподобные заболеваний, частота возникновения синдрома Рейе в США начали снижаться. Тем не менее, снижение началось до проведения FDA выпуска «с предупредительной надписи на аспирин в 1986 году в Соединенных Штатах в период между 1980 и 1997 годами, число зарегистрированных случаев синдрома Рея снизилась с 555 случаев в 1980 году до около 2 случаев в год с 1994.
в течение этого периода времени 93% зарегистрированных случаев , для которых расовые имелись данные произошли в белых и средний возраст составлял шесть лет. В 93% случаев это вирусное заболевание имело место в предшествующий период три недели. За период 1991-1994, был оценен годовой уровень госпитализации в связи с синдромом Рейе в США , чтобы быть в пределах от 0,2 до 1,1 на миллион населения менее 18 лет.
В 1980 году исследование случай-контроль осуществляется в Соединенном Королевстве также продемонстрировали связь между синдромом Рейе и воздействия аспирина. В июне 1986 года Соединенное Королевство Комитет по безопасности лекарственных средств были вынесены предупреждения против использования аспирина у детей в возрасте до 12 лет и предупреждающие надписи на содержащие аспирин лекарства были введены.
С ноября 1995 года по ноябрю 1996 года во Франции, в национальное исследование педиатрических отделений для детей в возрасте до 15 лет с необъяснимой энцефалопатией и в три раза (или более) увеличения в сыворотке аминотрансферазе и / или аммиаке привел к идентификации девяти определенных случаев Реого синдром (0,79 случая на миллион детей).
Были найдены восемь из девяти детей с синдромом Рейе, были подвержены аспирин
Отчасти из – за этого результата обследования, французский агентство по лекарственным средствам усилили международное внимание к отношениям между аспирином и синдромом Рейе, выпуская свои собственные государственные и профессиональные предупреждения об этих отношениях
Диагностика
Поскольку синдром Рея не имеет патогномоничных симптомом, диагностика его сложна. Заподозрить патологию педиатру позволяют данные анамнеза: связь с вирусной инфекцией и приемом «Аспирина». Для подтверждения или опровержения диагноза проводят ряд лабораторных и инструментальных методов исследования.
- Общий анализ крови — гипогликемия, незначительный лейкоцитоз.
- Биохимия – повышение в крови маркеров печеночной патологии — АЛТ и АСТ, гипераммониемия, гипоальбуминемия.
- Коагулограмма — гипопротробинемия.
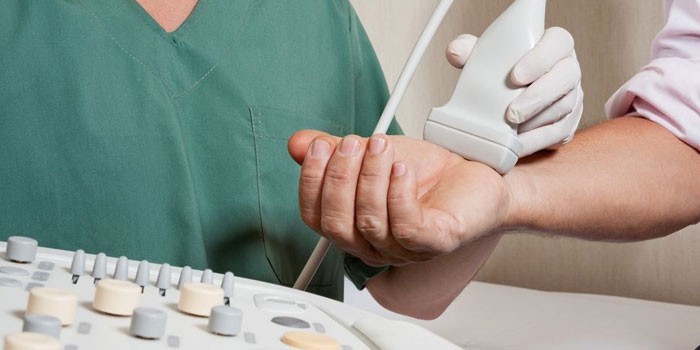
- Ультразвуковое исследование внутренних органов — гепатомегалия, снижение эхогенности и нечеткость контуров поджелудочной железы.
- Биопсия печени – диффузная жировая дистрофия гепатоцитов, отсутствие воспалительных инфильтратов.
- Исследование ликвора определяет его стерильность, что позволяет исключить инфекционный характер энцефалопатии.
- Электроэнецефалография.
- Томографическое исследование.
Лечение
Основными целями терапевтических мероприятий являются:
- Борьба с отеком мозга и энцефалопатией,
- Коррекция метаболизма,
- Восстановление нарушенных показателей свертываемости крови.
Всем больным проводят симптоматическое лечение, направленное на устранение неприятных проявлений болезни, доставляющих больному ощутимый дискомфорт и существенно нарушающих качество жизни.
Пациентам назначают:
- Кортикостероидные средства – «Преднизолон», «Бетаметазон», «Дексаметазон» и их производные.
- Внутривенное введение коллоидных и кристаллоидных растворов для уменьшения интоксикации и выведения продуктов метаболизма из организма.
- Диуретики для снятия отека мозга – «Маннитол», «Фуросемид», «Лазикс».
- Противосудорожные лекарства для предупреждения судорог – «Фенитоин».
- Ограничение рвоты при помощи «Метоклопрамида» и «Церукала».
- Интубация трахеи и искусственная вентиляция легких при дыхательных нарушениях.
- Лечение кровотечений – переливание тромбоцитарной массы и плазмы.
- Гемодиализ — для коррекции ацидоза и гипераммониемии.
- В тяжелых случаях выполняется трансплантация печени.
При выявлении первых признаков патологии не рекомендуют заставлять ребенка принимать пищу. Необходимо настаивать на употреблении воды, травяного чая, морса или любой другой жидкости, поскольку рвота с поносом могут быстро привести к обезвоживанию детского организма.
Единственным профилактическим средством при синдроме Рея является полный отказ от приема «Аспирина» и препаратов, в состав которых он входит. Детям до 12 лет для лечения лихорадки рекомендуют принимать средства на основе парацетамола или ибупрофена.
Прогноз патологии определяется степенью повреждения мозговой и печеночной ткани. Легкая форма синдрома Рея в 100% случаев заканчивается полным выздоровлением и восстановлением психоневрологического состояния больных детей. Быстро прогрессирующие гепатологические и метаболические расстройства увеличивают риск впадения пациента в кому.
Воспаление и отек головного мозга, быстрое поражение печеночной ткани и скопление в ней жира — основные патологические процессы, протекающие при синдроме Рея. При выявлении клинических признаков на ранней стадии болезни прогноз всегда благоприятный. Именно поэтому важным является своевременное обращение к специалистам. Только быстрая диагностика и адекватная терапия являются основой успешного исхода болезни.
Лабораторные данные
Выявление патологических отклонений при лабораторных исследованиях подтверждает наличие СР. Предлагаются нижеследующие лабораторные исследования.
1. Печеночные функциональные тесты. Комплекс печеночных тестов включает определение протромбинового времени, частичного тромбопластинового времени (пролонгированного), сывороточной активности ГОТ и ГПТ (в 2—20 раз выше нормы), сывороточного аммиака (превышение нормы в 2—20 раз) и билирубина (обычно в пределах нормы). В отсутствие аномальных показателей печеночных функциональных тестов или при определении повышенного уровня билирубина (общий билирубин более 5 мг/дл) подтверждение диагноза СР представляется достаточно трудным.
Бесспорным признаком синдрома Рейе является повышение уровня аммония в крови. Хотя четкой корреляции между этим показателем и исходом синдрома не отмечается, уровень аммиака выше 350 мг/дл (в венозной крови) ассоциируется с плохим прогнозом.
Повышенное содержание аммиака в крови отражает нарушения в цикле мочевины. Именно в митохондриальном матриксе локализуются два фермента, участвующие в метаболизме мочевины: карбамилфосфатсинтетаза и орнитин-карбамилтрансфераза.
Преходящее повышение показателей печеночных функциональных тестов может наблюдаться при связанном с ветрянкой гепатите даже в отсутствие СР.
При СР показатели печеночных тестов нормализуются в течение 3—5 дней. Эта быстрая нормализация помогает в дифференциации синдрома Рейе и острой желтой атрофии вследствие гепатита или отравления.
2. Креатинфосфокиназа. Уровень креатинфосфокиназы (КФК) при СР также повышен. Причем это относится к ее ММ-фракции (скелетная мускулатура), МВ-фракции (сердце), но не к ВВ-фракции (мозг). Степень повышения активности КФК коррелирует с тяжестью и исходом заболевания: у больных с наибольшей активностью КФК отмечается наиболее высокая смертность.
3. Уровень глюкозы в крови. Гипогликемию поначалу считали важнейшим симптомом СР. В настоящее время установлено, что она имеет место у 40 % заболевших детей, обычно до 5-летнего возраста и особенно у младенцев до 1 года. Низкий уровень сахара в крови коррелируют с плохим исходом заболевания; он обусловлен уменьшением запасов гликогена и увеличением утилизации сахара, что часто наблюдается при повышенном содержании аммиака в крови.
4. Электролиты сыворотки и азот мочевины крови. Их содержание либо остается нормальным, либо изменяется, отражая степень дегидратации, обусловленной анорексией и рвотой. Исходные показатели этих параметров должны быть получены до начала лечения с ограничением приема жидкости и применением диуретиков.
5. Полный клинический анализ крови с определением числа лейкоцитов и тромбоцитов. Эти параметры обычно остаются в пределах нормы. Число лейкоцитов может быть повышенным вследствие стресса или метаболического ацидоза. Количество тромбоцитов изредка бывает пониженным.
6. Активность амилазы. Уровень амилазы повышается примерно у 4 % детей с синдромом Рейе, что связано с вовлечением в патологический процесс поджелудочной железы.
7. Анализ мочи. Он проводится с целью оценки исходного состояния мочи до лечения с ограничением жидкости и применением диуретиков.
8. Люмбальная пункция. Люмбальная пункция рекомендуется для исключения инфекционного поражения ЦНС. Правда, существуют некоторые противоречия в отношении показаний к ее проведению у детей с предполагаемым повышением внутричерепного давления. Результаты исследования спинномозговой жидкости (СМЖ) обычно бывают нормальными; иногда определяется несколько пониженный уровень глюкозы или слабо выраженный моноцитоз.
9. КТ-сканирование. КТ-сканирование выявляет диффузный отек мозга при уплощенной форме желудочков.
10. ЭКГ. ЭКГ может обнаружить аритмию или признаки миокардита, хотя они обычно бывают слабо выраженными и не требуют лечебных мероприятий.
11. Другие лабораторные исследования. Они включают определение аномального соотношения аминокислот в крови, повышенного уровня свободных жирных кислот (сывороточные дикарбоксиловые кислоты) при сниженном содержании липидов, а также выявление респираторного алкалоза, метаболического ацидоза и кетонурии.
Стандартные методы лечения
Хотя нет никакого лечения синдрома Драве, есть методы лечения направленные на уменьшение судорог. Препараты против эпилептических припадков первой линии включают Клобазам и Вальпроевую кислоту. Лечение второй линии включает в себя Диакомит, Топирамат и кетогенную диету. Лечение третьей линии включает Клоназепам, Леветирацетам, Зонисамид, Этосуксимид и стимулятор блуждающего нерва.
В 2018 году Эпидиолекс был одобрен для лечения приступов, связанных с синдромом Драве, у пациентов в возрасте двух лет и старше. Это первый одобренный FDA для лечения синдрома Драве.
Также в 2018 году Диакомит был одобрен для лечения приступов, связанных с синдромом Драве, у пациентов в возрасте двух лет и старше, которые также принимают клобазам. Диакомит производится компанией Biocodex.
Лекарства, которые НЕ СЛЕДУЕТ использовать при СД, включают блокаторы натриевых каналов, такие как карбамазепин (тегретол), окскарбазепин (трилептал), ламотриджин (ламиктал), вигабатрин (сабрил), руфинамид (банзел), фенитоин (дилантин), фосфенистин) цефосфенитин. Обратите внимание, что фенитоин и фосфенитоин следует избегать в качестве ежедневных лекарств, но их эффективность в неотложной терапии эпилептического статуса неясна. Эпилептический статус часто встречается у пациентов с СД, и лица, обеспечивающие уход, должны быть обучены назначению лекарств на дому для прекращения длительных приступов
Часто используются ректальный диазепам и буккальный (через рот) или интраназальный (через нос) мидазолам
Эпилептический статус часто встречается у пациентов с СД, и лица, обеспечивающие уход, должны быть обучены назначению лекарств на дому для прекращения длительных приступов. Часто используются ректальный диазепам и буккальный (через рот) или интраназальный (через нос) мидазолам.
Признаки и симптомы
Симптомы синдрома Рея обычно начинаются после вирусного заболевания, особенно инфекции верхних дыхательных путей (например, вирусом гриппа B) или, в некоторых случаях, ветряной оспы. Реже синдром Рейе может развиться после заражения другими вирусными агентами, такими как грипп A или краснуха.
Приблизительно через 3-5 дней после появления вирусной инфекции у больных детей возникает внезапная, постоянная неконтролируемая рвота. Далее возникают нарушения сознания, они могут начаться одновременно или развиваться в течение нескольких часов. Такие расстройства сознания часто включают:
- раздражительность;
- беспокойство;
- дезориентацию;
- вялость и ухудшение памяти.
Некоторые дети могут оставаться вялыми без прогрессирования до потери сознания. В других случаях неврологическое ухудшение может быть быстро прогрессирующим, приводя к:
- очевидному отсутствию осведомленности об окружающей среде (ступор);
- состоянию бессознательного состояния и безразличия (кома);
- расширению зрачков (мидриаз);
- учащенному, неглубокому дыханию (тахипноэ);
- учащенному сердцебиению (тахикардия);
- потере определенных рефлексов (например, глубоких сухожилий, зрачков, окулоцефальных (феномен головы и глаз куклы)).
Тяжелая неврологическая дисфункция может также привести к:
- эпизодам неконтролируемых электрических нарушений в мозге (эпилепсия);
- ненормальной осанке (децеребрационная и декортикационная ригидность), указывающая на повреждение определенных участков мозга;
- потенциально опасным для жизни осложнениям.
Признаки, связанные с жировой дегенерацией печени, могут включать увеличение печени (гепатомегалия) и ненормально повышенные уровни некоторых ферментов печени (печеночных трансаминаз), что указывает на нарушение функции печени. Тем не менее, желтуха, часто ассоциирующееся с дисфункцией печени, обычно не проявляется или является минимальной у лиц с расстройством.
У людей с синдромом Рейе тяжесть заболевания может быть крайне вариабельной. Согласно сообщениям в медицинской литературе, некоторые больные могут иметь легкие симптомы без прогрессирования заболевания. Однако, как обсуждалось выше, у других людей с расстройством может развиться быстрое неврологическое ухудшение, приводящее к потенциально опасным для жизни последствиям.
Ученные предложили клиническую систему стадирования, основанную на различных уровнях тяжести болезни, причем I, II и III стадия указывают на относительно легкую или умеренную болезнь, а IV и V стадии указывают на более тяжелую болезнь.
Описание1
Это редкий синдром, характеризующийся острой, опасной для жизни, невоспалительной энцефалопатией и жировой дегенерацией печени с минимальными или отсутствующими клиническими признаками поражения печени. При классическом синдроме Рейе наблюдается серьезное, но самоограничивающееся нарушение структуры митохондрий и связанные с ним ферментативные нарушения, обычно продолжающиеся около шести дней. Это сопровождается интенсивным, острым катаболическим состоянием, связанным с отеком мозга при отсутствии энцефалита или менингита.
Патогенез синдрома Рейе неясен, но, по-видимому, он включает митохондриальную дисфункцию, которая ингибирует окислительное фосфорилирование и бета-окисление жирных кислот у зараженного вирусом сенсибилизированного хозяина. Хозяин обычно подвергался воздействию митохондриальных токсинов, чаще всего салицилатов (> 80% случаев). Гистологически митохондрии становятся опухшими и уменьшенными в количестве. Печень и почка поражены. Изменения в мозге приводят к отеку головного мозга и повышению внутричерепного давления (ICP).
Это состояние является очень редким осложнением распространенных вирусных инфекций. Это часто происходит после ничем не примечательной вирусной инфекции, особенно после гриппа B, гриппа A, ветряной оспы или парвовирусных инфекций.2 Также сообщалось после гастроэнтерита и даже вакцин против живых вирусов. Корь не замешана. Считается, что он возникает в результате взаимодействия между вирусными и токсическими факторами окружающей среды, причем наиболее вероятным механизмом является взаимодействие токсических веществ в митохондриях, сенсибилизированных вирусной инфекцией.
Наиболее интенсивно исследованным токсическим фактором был салицилат (обычно в форме аспирина).3Это произошло из-за эпидемиологических ассоциаций (аспирин встречается в> 80% случаев, хотя это не было географически универсальным) и из-за гистопатологического сходства между изменениями печени при синдроме Рейе и при остром отравлении салицилатом.
Другие препараты, которые использовались у пациентов с синдромом Рейе, включали устаревшие тетрациклин, вальпроевую кислоту, зидовудин, диданозин и противорвотные средства. Синдром Рейе или синдром Рейе-подобного также связан с инсектицидами, гербицидами, афлатоксинами, краской, разбавителем краски, маслом маргозы, гепатотоксическими грибами, гипоглицином у плодов аки (ямайская рвота) и травяными препаратами с атрактилозидом (дитерпеноидным гликозидом, обнаруженным в экстракты клубня Callilepis Laureola — отравление импилой).
Рей-подобные заболевания также были описаны, в результате чего наблюдается сходная патологическая картина, но связанная с наследственными нарушениями обмена веществ, такими как дефекты цикла мочевины, дефицит альфа-1-антитрипсина, фруктоземия и т. Д.4 Нарушения метаболизма жирных кислот, по-видимому, более выражены. Число этих расстройств, о которых сообщалось, что они имеют синдром Рейе, увеличивается. Муковисцидоз является одним из таких состояний. В настоящее время считается, что синдром Рейе встречается очень редко, и любой ребенок с таким заболеванием должен проходить тестирование на наличие врожденных нарушений обмена веществ.5 Это, безусловно, правда, что, поскольку запрет на использование аспирина в возрасте до 12 лет в 1986 году, он снизился, и утверждается, что лучшая диагностика метаболических нарушений не будет объяснять все это. Возможно, что вовлечены другие факторы, пока неизвестные — изменение генетического кода вируса обсуждалось.1 В 2002 году запрет на аспирин был повышен до 16 лет.6
В 2008 году в Британском медицинском журнале был опубликован отчет о применении салицилатсодержащего орального геля у пациента с подозрением на синдром Рейе. Хотя в конечном итоге этот случай был диагностирован как салицилатная токсичность, тот факт, что в крови пациента был обнаружен значительный уровень препарата, привел к тому, что Агентство по охране здоровья выпустило предупреждение об использовании салицилатных оральных гелей у детей до 16 лет. Были затронуты следующие продукты: Bonjela и Bonjela Cool Mint. Также было выпущено предупреждение о Pyralvex, краске, используемой для зубной боли / язвы в полости рта.7
Осложнения и последствия
Заболевание отличается стремительным развитием и тяжелым течением.
Если ребенку не будет оказана своевременная медицинская помощь, возможно развитие опасных осложнений, таких как коматозное состояние, цирроз печени, стойкий судорожный синдром, нарушения психического и интеллектуального развития.
В особенно сложных ситуациях высока вероятность гибели ребенка. К числу других осложнений относят:
- нарушения работы сердечно-сосудистой системы вплоть до полной остановки сердца;
- асфиксия;
- панкреатит, сопровождающийся отмиранием тканей поджелудочной железы;
- заражение крови (сепсис);
- развитие пневмонии;
- паралич рук или ног;
- кровоизлияния в области органов ЖКТ.
Острая печеночная энцефалопатия
Печеночная энцефалопатия развивается при остром или хроническом заболевании печени. В результате болезни формируется комплекс синдромов, поражающих головной мозг. Это и отек мозга, и необратимые изменения в коре. Заболевание может протекать в легкой форме, а может заканчиваться тяжелой инвалидностью и смертью.
МКБ-10
В международной классификации болезней 10-го пересмотра синдром Рея относится к заболеваниям нервной системы.
| Шифр | Наименование болезни |
| G00-G99 | Болезни нервной системы |
| G90-99 | Другие нарушения нервной системы |
| G93 | Другие поражения головного мозга |
| G93.7 | Синдром Рейе или Рея |
Прогноз
Синдром Рея характеризуется острым течением. Детская летальность составляет при нем около 20%. Если болезнь протекает в легкой форме, то у 80% детей полностью восстанавливаются мозговые функции. Но если нарушения печени тяжелые, а пациент впадает в кому, то вероятность плохого прогноза увеличивается.
На прогностические данные влияют такие показатели, как уровень аммиака в крови, высокое внутричерепное давление. У детей, перенесших синдром Рея, может сохраняться задержка умственного развития, эпилептические расстройства, судороги, периферическая нейропатия.
| Плохие прогностические признаки |
| Быстрое течение болезни на первых трех клинических стадиях (быстрое развитие сопора и комы) |
| Судороги на третьей стадии |
| Уровень аммиака в крови превышает 300 мгк/мл |
| Повышение внутричерепного давления на третьей стадии |
| Развитие геморрагических осложнений (повышение ПВТ, ПТИ, МНО) |
Ацетилсалициловая кислота и синдром Рея
Ученые предполагают,
что салицилаты нарушают процессы бета-окисления при синдроме Рея.
Предполагаемый механизм таков:
- Вирусы являются пирогенами. Это значит, что, попадая в организм, они продуцируют интерлейкины и факторы некроза опухолей (ФНО). При приеме салицилатов уровень ФНО возрастает в сыворотке крови, что приводит к росту активности воспаления;
- После всасывания ацетилсалициловой кислоты ее метаболизм проходит в митохондриях и клетках печени. Продукты их распада тормозят бета-окисление (окисление пальмитиновой кислоты);
- Высокие концентрации метаболитов салицилатов открывают циклоспоринчувствительные каналы на внутренней мембране митохондрий. Это приводит к гибели органеллы и апоптозу клетки;
- Нарушение окисления жирных кислот и окислительного фосфорилирования приводит к накоплению в клетке жирных кислот (жировая дистрофия).
Печеночная энцефалопатия (возрастные отличия)
Синдром Рея развивается у детей и подростков. Средний возраст заболевших – 4-12 лет. Возникает при лечении лихорадки вирусного происхождения салицилатами. Например, при гриппе, кори, ветрянке.
Острая печеночная энцефалопатия считается заболеванием детского возраста. Однако, описаны несколько зарегистрированных случаев заболевания у взрослых. Были выявлены другие лекарственные средства, которые вызывают сходный по клинике синдром. Это димедрол, ацедипрол, амиодарон, кальция гомопантотенат. А также зафиксированы случаи наследственной ферментопатии и рецидивирующего синдрома Рея у взрослых.
Причины и патогенез
Причины формирования болезни не изучены до конца. Однако, ученые считают, что в основе патогенеза лежат два процесса. Это усиление синтеза фактора некроза опухолей под действием вируса и препарата АСК. И нарушение процессов бета-окисления с накоплением внутри клетки жирных кислот. А также прекращение окислительного фосфорилирования из-за патологического влияния метаболитов ацетилсалициловой кислоты на каналы в митохондриях.
Аспирин (ацетилсалициловая кислота, АСК)
Этот препарат является одним из самых «старых» нестероидных противовоспалительных средств. Используется он для подавления воспаления в организме: боли, жара, отека, нарушения функции органа.
Действует аспирин, подавляя синтез простагландинов (активаторов
воспаления) из арахидоновой кислоты. Ферментирует (активизирует) этот процесс
циклооксигеназа. Именно его и блокируют все НПВС.
А также доказано, что циклооксигеназа представлена в двух формах. Это ЦОГ-1, которая подавляет синтез простогландинов, регулирует целостность слизистой ЖКТ, управляет активностью тромбоцитов и почечным кровотоком. И ЦОГ-2, которая только подавляет синтез простогландинов.
АСК тропна только к первому изоферменту, поэтому у
лекарства большое количество побочных эффектов. Кроме того, у аспирина
выраженное дозозависимое действие.
- Доза 325 мг используются для дезагрегантной терапии;
- Доза 1,5-2 грамма используется для снятия жара и воспаления;
- Доза больше 4 грамм оказывает выраженное противовоспалительное действие.
Ветрянка
Это вирусное заболевание, которое отличается высокой заразностью. Передается болезнь воздушно-капельным или контактным путем. В острой фазе появляется лихорадка и папуловезикулярная сыпь.
Возбудителем ветрянки является герпес-вирус третьего типа. Это еще называют Varicella zoster. Вирус поселяется в ганглиях нервной системы человека и до конца жизни остается с ним. В пожилом возрасте он может провоцировать острое состояние, называемое «опоясывающий лишай».
У детей герпетические болезни (ветрянка) протекают доброкачественно. Для снятия жара можно использовать свечи с парацетамолом или сиропы Ибупрофен. Категорически запрещено принимать аспирин. Везикулы следует обрабатывать любой дезинфицирующей жидкостью или мазью (Каламин).
Грипп
Грипп вызывают несколько разновидностей вирусов. Выделяют
грипп А, В и С. Синдром Рея, как правило, появляется при назначении салицилатов
детям до 12 лет с инфекцией типа А и В.
Чаще всего синдром Рея при гриппе фиксируют в возрастной группе от 4 до 14 лет. Первые признаки болезни появляются на 3-и сутки после приема салицилатов в терапевтических дозах.
Клиническая картина характеризуется рвотой, тошнотой. Она повторяется несколько раз. После нее в течение суток нарастают неврологические симптомы. Они варьируют от легких расстройств моторики и психики до комы.
Стадии
Нулевая стадия протекает незаметно. Ее можно определить только на основании лабораторных изменений. Клинических симптомов не наблюдается. В крови повышены АЛТ, АСТ, уровень аммиака.
На первой стадии клиника характеризуется вялостью и сонливостью у ребенка. Появляются рвота и тошнота. Изменяется скорость волн на ЭЭГ. Уровень аммиака в крови нормализуется.
На второй стадии ребенок проявляет агрессивность, возбуждение, тревожность. При осмотре отмечается гиперрефлексия, замедленная реакция зрачков на свет, ответ на стимуляцию отсутствует. Еще больше замедляются волны на ЭЭГ.
Третья стадия – это наступление коматозного состояния. Характеризуется неадекватной реакцией на раздражители. Чувствительность снижена, зрачки реагируют на свет. Наступает дисфункция печени. ЭЭГ регистрирует медленные дельта волны с высоким вольтажом.
На четвертой стадии наступает глубокая кома. Зрачки не реагируют на свет, пропадают окуловестибулярные рефлексы. На ЭЭГ понижается вольтаж дельта волн. Печеночная недостаточность не прогрессирует.
Пятая стадия характеризуется появлением изолинии на ЭЭГ. У пациента возникают судороги, потеря тонуса и рефлексов. Нет дыхания и реакции на свет.