Спермограмма
Содержание:
- Ложные убеждения об анализе спермы
- Наиболее важные отклонения от нормы, которые можно обнаружить при сермограмме
- Причины отклонений
- Подготовка и сдача спермограммы
- Правила сбора спермы
- Особенности анализа, показания к процедуре
- Показатели нормы для расшифровки спермограммы
- Как увеличить подвижность сперматозоидов?
- Как расшифровать спермограмму?
- Что такое спермограмма у мужчин?
- Возможные нарушения
Ложные убеждения об анализе спермы
Спермограмма является важным исследованием для диагностики мужского бесплодия, но существует много ложных убеждений о данном исследовании.
Многие мужчины считают, что если был один тест на анализ спермы, и никаких сперматозоидов не найдено, значит не нужно снова проводить анализ больше. Это ложное убеждение, нужно повторить спермограмму как минимум 2-3 раза, чтобы быть уверенным до начала лечения.
Объем эякулированной жидкости низкий, это означает, что у мужчины проблема в производстве сперматозоидов. Это тоже не так, поскольку количество сперматозоидов зависит от различных факторов, но 1,5 мл или более объем спермы принимается как обычно.
Также частым ложным убеждением является то, что если пациент не мог собрать весь образец спермы в чашке с образцом для анализа, то эта величина не важна для теста, поскольку большая часть образца находится в чашке. Но это не так. Нужно собрать каждую каплю жидкости спермы в чашку с образцом для спермограммы. В недостающей части образца могут быть некоторые клетки, и эта часть может изменить результат теста.
Также многие мужчины считают, что если была проведена спермограмма в разных лабораториях в разное время, и был разный результат, то результаты ошибочны. Производство клеток спермы – это процесс, который занимает 70 дней. Различные факторы, такие как изменение образа жизни, фебрильная болезнь или инфекции, могут приводить к различным результатам в анализе. Также в разных лабораториях могут быть разные методы оценки, но это не вызывает существенной разницы в результатах теста. Лучший способ – провести тест на анализ спермы в специализированной лаборатории по андрологии или в центре репродуктивной медицины.
Некоторые мужчины убеждены, что если они могут эякулировать в половом акте, и если есть сперма, это означает, что у них нет проблем с ее производством. Семенная жидкость не содержит только сперматозоиды, существует множество различных секретов, которые вырабатываются железами. Наличие сперматозоидов, качество спермы или количество клеток можно оценить под микроскопом во время спермограммы. Присутствие семенной жидкости не означает, что в ней достаточно сперматозоидов.
Лучшие материалы месяца
- Почему нельзя самостоятельно садиться на диету
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Также многие семейные пары ошибочно считают, что если есть история беременности в прошлом с партнером, то никаких проблем в производстве спермы не может быть сейчас. Но бесплодие может произойти со временем. Может быть история беременности в прошлом, но проблемы с производством эякулята могут произойти со временем по некоторым причинам.
Также многие пациенты ошибочно считают, что если в прошлых анализах спермы не было никаких сперматозоидов, то у них нет шансов стать отцом. Отсутствие сперматозоидов может быть определено в анализе, но в яичках может быть какое-то их производство.
Специалист по андрологии может собирать кусочки ткани из яичек методом микрохирургии, может находить клетки спермы внутри и использовать их в ЭКО (экстракорпоральное оплодотворение); так что даже в таких случаях может быть ребенок.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Наиболее важные отклонения от нормы, которые можно обнаружить при сермограмме
- астенозооспермия — уменьшение количества подвижных сперматозоидов;
- — общее число (или концентрация) половых клеток ниже нормативных значений;
- — процент морфологически нормальных клеток ниже нормативных значений;
- криптозооспермия — низкое число сперматозоидов (отмечается их отсутствие в нативном препарате, но они присутствуют в осадке эякулята после центрифугирования);
- — после центрифугирования, в осадке эякулята, ни одного сперматозоида не обнаружено.
При описании результата спермограммы, лаборатории могут использовать термины, которые характеризуют сочетание характеристик, например, олиготератозооспермия — когда общее число (или концентрация) и процент морфологически нормальных сперматозоидов ниже нормативных значений. Таких сочетаний много, мы указали лишь основные.
Классификация просто описывает качество эякулята и не говорит о каких-либо биологических причинах данных состояний. Вероятные причины возникновения отклонений от нормы возможно выяснить путем тщательного сбора анамнеза. Пожалуйста, подготовьтесь к тому, что ваш лечащий врач задаст вам вопросы, которые способны выяснить факторы, способные повлиять на качество спермы.
Сдать спермограмму необходимо, чтобы врач мог затем провести осмотр и пальпацию гениталий, иногда — провести ультразвуковое исследование гениталий и простаты; гормональное и генетическое обследование.
После обстоятельного изучения истории жизни и заболевания и получения результатов спермограммы составляется план лечения. После того, как все рекомендации будут выполнены, анализ спермы нужно будет сдавать повторно.
Причины отклонений
Причин, по которым результаты спермограммы могут огорчить мужчину и его вторую половинку, множество. Наиболее часто факторы, портящие показатели спермы, кроются в воспалительном или инфекционном заболевании. Сюда относятся непролеченные вовремя и ставшие хроническими воспалительные недуги мочеполовой системы, венерические заболевания, инфекции, передающиеся половым путем — уреаплазма, микоплазма, хламидии и т. д.
Примерно равное количество плохих результатов спермограмм приходится и на мужчин, у которых имеются воспалительные заболевания семенных пузырьков, предстательной железы, при которых страдают эпителиальные клетки, вырабатывающие сперматозоиды.
Нередко причиной нарушения качества спермы является варикоцеле. Очень опасными в точки зрения вероятности бесплодия являются половой герпес, который вызывает мутации и изменения в морфологическом строении половых клеток, а также свинка (паротит), перенесенный мальчиком в детстве.
Среди «болезненных» причин не последнее место занимают последствия травм и хирургических операций. Если мужчина перенес травму головного или спинного мозга, если на этих органах проводились операции, если были хирургические вмешательства на печени, почках, то вероятность того, что качество и количество спермы станут хуже, велика. Драки, удары «ниже пояса» – все это не проходит бесследно для мужского здоровья.
Реже причины нарушений, выявленных в ходе проверки, кроются во врожденных патологиях — отсутствии от рождения яичек, отсутствии семявыводящих протоков, пороках и аномалиях строения органов репродуктивной системы. Такие причины, как правило, неустранимы.
Даже современные методы репродуктивной вспомогательной медицины ничего не могут предложить мужчине, у которого бесплодие является естественным, природой от рождения данным фактом.
Качество спермы значительно хуже у мужчин, которые проживают в крупных загазованных городах с плачевным состоянием экологии.
На фертильность мужчины сильное влияние оказывает его образ жизни. Если представитель сильного пола много работает, особенно по ночам, и мало отдыхает, если он злоупотребляет алкогольными напитками, наркотиками, много курит, все это приводит к нарушению морфологии спермий и другим отклонениям в спермограмме, свидетельствующим о том, что репродуктивная функция мужчины снижена.
В группе риска по возникновению мужского бесплодия находятся любители частых походов в баню и сауну, любители погреться на солнышке и посещать солярий, а также мужчины, которые ежедневно на протяжении длительного времени используют подогрев сидений в автомобиле. Тепловое воздействие на мошонку и находящиеся в ней половые железы негативно сказывается на всех процессах сперматогенеза.
Причина проблем с качеством спермы может крыться в длительных стресс-факторах, которые переживает мужчина, а также в гормональных неполадках в его организме, например, проблемы с оплодотворением начинаются тогда, когда нарушен баланс гормонов щитовидной железы, а также половых гормонов, к примеру, тестостерона.
Гормональный дисбаланс может начаться на фоне лечения гормональными средствами, а также при употреблении стероидных препаратов для достижения спортивных результатов.
Подготовка и сдача спермограммы
Для сдачи клинического анализа эякулята существует несколько очень важных требований, от которых будет зависеть результат исследования. К таким требованиям можно отнести нюансы:
- Сперма должна собираться исключительно путем мастурбации, так как эякулят, собранный во время полового акта, может содержат следы женской вагинальной микрофлоры. Пользоваться презервативом также категорически запрещено, так как они обрабатываются спермицидными веществами, которые влияют на качество спермы. Также запрещается использование различных смазок и слюны.
- За 2 недели до проведения исследования следует прекратить прием антибиотиков и других препаратов, которые могут повлиять на показатели спермограммы.
- Сбор спермы для исследования лучше проводить в лаборатории, в которой будет проводиться анализ. Если же забор биоматериала проводится в домашних условиях, то обязательным является соблюдение правил личной гигиены и использования стерильного пластикового контейнера для транспортировки образца. Эякулят необходимо собирать при комнатной температуре, транспортировать материал следует строго при температуре 37 градусов (в специальном термостате или просто под мышкой), время от получения до доставки образца в лабораторию не должно быть более 60 минут.
- Необходимо соблюдать половое воздержание в течение не менее 2-х дней и не более недели. Оптимальным является период в 3-4 дня. В этот период также необходимо отказаться от приема алкоголя и тепловых процедур (сауны, горячей ванны).
- Для получения достоверного результата спермограмму нужно сдать не менее 3-х раз, с 10 дневным перерывом, поскольку сперма имеет непостоянный состав, на качество которой влияют диеты, прием лекарственных средств, психоэмоциональные факторы, общее состояния организма.
Правила сбора спермы
Одним из самых важных условий сдачи этот анализа является психологическая готовность мужчины. Далеко не все они готовы мастурбировать для сбора эякулята. Принимая такое решение, нужно настраивать себя на то, что это возможность проверить свою фертильность и состояние здоровья в целом.
Многих мужчин интересует, почему нельзя сдать анализ путем прерванного полового акта? На самом деле такой способ не даст точных результатов, поскольку в образце будет присутствовать женская микрофлора.
В зависимости от того, сколько спермы для спермограммы будет, нужно подобрать подходящую лабораторную емкость или стерильный контейнер. Если анализ сдается в условиях медицинского учреждения, то такая емкость будет выдаваться отдельно каждому пациенту.
Если сбор биологического материала для теста предполагается осуществлять в домашних условиях, то следует помнить о срочности его доставки в лабораторию. Если не привезти сперму вовремя, то может произойти изменение характеристик сперматозоидов, что объясняется временем разжижения эякулята.
Для сбора спермы придерживаются такого порядка:
Вопрос сколько надо спермы для спермограммы является неактуальным, поскольку именно объем является одним из основных показателей анализа.Собирать эякулят нужно полностью до последней капли;
Перед сдачей анализа мужчина должен сходить в туалет и тщательно помыть свои гениталии;
Во время мастурбации нельзя использовать какие-либо смазки или специальные возбуждающие крема;
Если вдруг под рукой не оказалось подходящей стерильной посуды, то можно воспользоваться чистой баночкой с широким горлом
В этом случае важно, чтобы на стенках посуды не было остатков воды или моющего средства;
Если сперма собирается дома, то ее доставляют в лабораторию, соблюдая время разжижения и температуру, которая должна равняться температуре тела человека.. В независимости от того, сколько спермы нужно для спермограммы, подготовить нужно немаленькую емкость с широким горлышком
К ней прикрепляется листок бумаги с личными данными пациента, это ФИО, паспортные данные и год рождения. Также обязательно указывается период полового воздержания
В независимости от того, сколько спермы нужно для спермограммы, подготовить нужно немаленькую емкость с широким горлышком. К ней прикрепляется листок бумаги с личными данными пациента, это ФИО, паспортные данные и год рождения. Также обязательно указывается период полового воздержания.
Особенности анализа, показания к процедуре
Чаще всего спермограмму назначают для выявления причины мужского бесплодия. Задача анализа – обнаружить факторы, негативно влияющие на функционирование спермообразующих клеток. Спермограмму обязательно сдают в рамках предварительного обследования перед искусственным оплодотворением, а также для контроля за результатами лечения бесплодия, простатита. Эякулят также анализируют с целью оценки последствий варикоцеле (варикоз вен яичка), инфекционных заболеваний яичек (орхит, эпидидимит), травм половых органов. Без спермограммы мужчина не может сдать половые клетки на криоконсервацию или стать донором.
Для анализа не подходит сперма, полученная в ходе прерванного полового акта, поскольку в нее могут попасть посторонние включения (смазка, выделения, остатки моющих средств). Первая порция при этом нередко теряется. Для спермограммы подходит только эякулят, полученный путем мастурбации (причем чистыми руками). Анализ сдают минимум дважды. Интервал между исследованиями составляет от недели до трех. Период предварительного полового воздержания при этом должен сохраняться.
Для исследования полученного материала применяются следующие методы:
- Макроскопический анализ: объем, цвет, запах, густота, кислотность, включения слизи.
- Микроскопическое исследование спермы включает определение качества и количества сперматозоидов, наличие лейкоцитов, эритроцитов.
- Морфологический анализ спермограммы выявляет нарушения в функционировании органов репродуктивной системы.
О всех тонкостях сдачи анализа рассказывает врач венеролог-уролог Екатерина Макарова
- Иммунологический (MAR-тест) − для выявления антиспермальных антител (веществ, атакующих собственные половые клетки). Данный тип исследования назначают при наличии в эякуляте слипшихся сперматозоидов. Обычная спермограмма не покажет количество недееспособных, покрытых антителами. Если сперматозоидов мало либо вовсе отсутствуют, то анализ не проводится.
- Биохимический анализ спермы определяет качество работы половых желез, обогащающих эякулят микро- и макроэлементами, фруктозой, L-карнитином.
- Анализ спермы на флору (посев) помогает выявить патогены, мешающие нормальному зачатию (например, хламидии).
Стандартная (базовая) спермограмма включает исследование первыми тремя методами и применяется в основном для контроля лечения. Расширенная подразумевает более детальное исследование (биохимия, антитела).
Изучением спермограммы занимается лаборант-сперматолог. Результаты обычно выдают на следующий день, но есть услуга срочной интерпретации анализов – за 3-4 часа. Посев на микрофлору ускорить нельзя, анализ займет 5-6 дней.
Показатели нормы для расшифровки спермограммы
Если назначается спермограмма, нормальные показатели будут во многом зависеть от срока полового воздержания. Нормой считается период 2-7 дня, при этом оптимальным вариантом является воздержание на протяжении 4-х дней.
Какая должна быть норма спермограммы?
Рассмотрим самые важные показатели, которые учитывают врачом в процессе постановки диагноза.

Какая спермограмма считается нормой? Объем сданного на анализ эякулята должен быть минимум 2 мл. Если этот показатель меньше, то диагностируется микроспермия. Эту патология чаще всего связывают с недостаточным функционированием придаточных половых желез. Превышение объема спермы до 5-ти мл может указывать на наличие воспалительных процессов в этих же железах.
Как выглядит нормальная спермограмма по цвету? В норме цвет спермы должен быть сероватым, белым или желтоватым. Если мужчина хочет знать, как выглядит нормальная сперма, фото эякулята помогут заранее определить наличие каких-либо патологий. Если в сданном анализе обнаруживается кровь или сперма имеет буроватый оттенок, то это может указывать на образование опухоли или камней в предстательной железе.
Щелочная среда должна составлять 7,2-7,8. Если этот показатель повышен, то, возможно, у пациента есть воспаления в придаточных половых железах.
Показатель вязкости можно охарактеризовать после разжижения спермы. Как правило, в норме это должно произойти в течение одного часа. Если срок разжижения больше, то это может указывать на воспалительные процессы, происходящие в половых железах. Возможна постановка диагноза простатит, везикулит или ферментная недостаточность.
Вязкость спермы должна быть в пределах 0,1-0,5 см. Если она достигает до 2 см, то это указывает на ее патологическое состояние. При таких случаях фертильность мужчины снижена.
Исследуя анализ спермограммы, норма плотности сперматозоидов будет являться одним из самых важных показателей. В 1 мл сперме должно быть минимум 20 млн. «живчиков». Снижение или увеличение этого показателя указывает на диагнозы олигозооспермия или полизооспермия
Подвижности сперматозоидов уделяют особе внимание. Активно-подвижных спермиев должно быть около 50% от общего числа
Малоподвижных и неподвижных сперматозоидов может быть 10-20%.
Морфология спермограммы – норма содержания «правильных» сперматозоидов должна составлять 40-60%. Если этот показатель менее 20%, то ставится диагноз тератоспермия.
Количество живых и неживых сперматозоидов. Содержание живых половых клеток в сперме оценивается процентным соотношением, их количество должно быть не менее 50%. Если этот показатель меньше, то пациенту ставится диагноз некроспермия. Выполняя рекомендации врача диагностическую картину можно откорректировать.
Касательно агглютинации должна быть норма. Патологии спермограммы будут заключаться в отсутствии факта склеивания.
Не исключается наличие лейкоцитов. Если их количество превышает норму, то, скорее всего, имеется воспаление в органах половой системы. Также возможно наличие везикулита, простатита, орхита или уретрита.
В сперме не должно быть эритроцитов. Если они обнаружены, то можно заподозрить наличие опухоли и камней в простате.
В сперме может быть небольшое количество слизи. Если ее слишком много, то это будет указывать на воспаление придаточных половых желез.
Как увеличить подвижность сперматозоидов?
Известно, что подвижность сперматозоидов зависит от температуры. Так, во время семяизвержения температура мужского тела повышается, вследствие чего увеличивается и подвижность сперматозоидов.
Именно поэтому для исследования эякулята используют специальные столы с подогревом, которые поддерживают температуру тела (примерно 37 градусов). Если же спермограмма проводится при более низкой температуре, то плохая подвижность «мужских клеток» может наблюдаться даже у здоровых молодых мужчин.
Соответственно, при астенозооспермии (неподвижность сперматозоидов) возможность наступления беременности значительно снижается. Однако, совсем не значит, что при увеличении подвижности сперматозоидов беременность наступит в 100% случаев, поскольку не редко снижение подвижности сочетается с прочими отклонениями.
Поскольку малая подвижность спермиев может быть обусловлена возрастом, серьезными патологиями, хроническими заболеваниями:
- ожирение, сахарный диабет, артериальная гипертензия (повышенное артериальное давление)
- варикоцеле, недоразвитие яичек, не опущение яичек в мошонку, нарушение проходимости семявыносящих путей
- инфекционные заболевания урогенитального тракта и пр.
следует выяснить причину, пройдя тщательное обследование, и лечить основное заболевание.
- Английские ученые предполагают, что для того, чтобы увеличить активность сперматозоидов, мужчине необходимо включить в рацион повышенное употребление витаминов и антиоксидантов, которые способны вывести из организма свободные радикалы, что в свою очередь должно привести к повышению подвижности сперматозоидов.
- Для улучшения показателей спермы также необходимо отказаться от вредных привычек и правильно полноценно питаться.
- Не менее важным является здоровый сон (см. как быстро заснуть) и полноценный отдых.
- БАД Спермактин рекомендуется мужчинам в качестве источника карнитина (витамина В11), при подготовке к ЭКО, ИКСИ, ПЭ, для коррекции олигоастенозооспермии 3-4 стадии, для улучшения качества спермы при криоконсервации, донорстве.
В заключении стоит отметить, что результаты всего одной спермограммы еще не являются поводом для постановления диагноза. Для подтверждения того или иного отклонения от нормальных показателей мужчине необходимо сдать спермограмму не менее 3-х раз
При этом во внимание берется результат с наилучшими показателями
Как расшифровать спермограмму?
Нормальная спермограмма, показатели которой приведены ниже, учитывает также присутствие патологических форм спермиев. Выявить их при обычном осмотре сложно, поэтому делают мазок, затем его окрашивают и внимательно рассматривают морфологический состав.
Спермограмма, морфология которой выявила большое количество патологических спермиев, в некоторых случаях требует дополнительного исследования, которое называют морфологией по Крюгеру. При ней патологическими считают все спермии, имеющие даже небольшие отклонения. Например, учитываются незначительные изменения длины хвоста, формы головки, шейки.
Если спермограмма – норма, это значит, что все показатели в ней находятся в пределах нормы. В ней нет конгломератов из спермиев и округлых клеток. Округлые клетки – это незрелые спермии и лейкоциты, их количество не должно превышать 1 миллиона в миллилитре эякулята. Увеличение указывает на воспалительный процесс.
Конгломераты, образующиеся из них, часто являются признаком иммунологических нарушений и присутствия в сперме антиспермальных антител, которые прикрепляясь к сперматозоидам, замедляют их движение, вызывают слипание. Спермограмма, патология в которой ограничивается агглютинацией, требует дополнительного анализа на антиспермальные антитела.
| Показатель | Норма |
| Объем | не менее 2 мл |
| Консистенция | вязкая |
| Цвет | бело-сероватый |
| Запах | специфический |
| Время разжижения | 10-40 минут |
| Вязкость | до 2 см |
| рН | 7,2-8,0 |
| Количество спермиев в 1 мл | 20-120 млн. |
| Количество спермиев в эякупяте | 40-500 млн |
| Активно подвижные (категория А) | бопее 25 % |
| Слабоподвижные (категория В) А + В | не менее 50 % |
| Непрогрессивно подвижные (кат.С) С + D | не более 50 % |
| Непрогрессивно подвижные (кат.С) С + D | менее 50% |
| Патологические сперматозоиды | не более 50 % |
| Количество округпых клеток | не более 5 млн |
| Спермаглютинация | нет |
| Нормальные сперматозоиды | более 50 % |
| Лейкоциты | до 3-5 в поле зрения |
Еще одним показателем патологии спермы является присутствие в ней эритроцитов, которых в норме быть не должно, как и спермоагглютинации.
Спермограмма – один из важных анализов, который оценивает репродуктивное здоровье мужчины и является одним из главных показателей, который учитывается при проведении вспомогательных репродуктивных технологий. Спермограмма, расшифровка которой показывает вероятность оплодотворения яйцеклетки, может показать необходимость использования ИКСИ во время ЭКО.
Что такое спермограмма у мужчин?
При трактовке показателей спермограммы оценивают подвижность сперматозоидов, цвет, объем и вязкость спермы, ее рН, наличие в ней крови, бактерий и лейкоцитов и т.д.
Материал для анализа собирается при помощи мастурбации.
Что показывает спермограмма?
Информативность анализа спермограммы объясняется тем, что в образовании эякулята участвует вся репродуктивная система мужчины. Поэтому изменения в сперме появятся при наличии патологического процесса на любом уровне мочеполового тракта (в предстательной железе, семенных пузырьках, бульбоуретральных железах, яичках и т.д.).
При проведении микроскопического исследования спермы оценивается ее объем, цвет, наличие гноя или прожилок крови, вязкость, процентное содержание сперматозоидов, форма и подвижность сперматозоидов, рН спермы, содержание слизи в сперме.
Когда нужно сдавать спермограмму?
Основным показанием к сдаче спермограммы является бесплодный брак. Спермограмма позволяет подтвердить или исключить мужское бесплодие.
Также спермограмма сдается перед донорством спермы, заморозкой собственного биологического материла, при подготовке к ЭКО или ИКСИ.
При хроническом простатите спермограмма сдается для оценки тяжести застойных процессов и для исключения развития бесплодия.
Как подготовится к сдаче спермограммы
Сдача эякулята для спермограммы проводится только после специальной подготовки.
От потребления спиртных напитков следует отказаться минимум за 2-3 дня (в идеале за неделю) до сдачи анализа. Это связано с тем, что алкоголь снижает подвижность сперматозоидов, а также увеличивает процент содержания «погибших» сперматозоидов в эякуляте.
Перед сдачей эякулята нельзя курить.
На протяжении двух дней до сдачи биологического материала следует воздерживаться от половых контактов и мастурбации. При этом необходимо учитывать, что частые половые контакты приводят к естественному снижению объема эякулята, а воздержание более 6-7 дней – к сбрасыванию «старых» сперматозоидов в семенные пузырьки и их гибели. Отсутствие половых контактов более месяца приводит к гибели молодых сперматозоидов и появлению в сперме дегенеративных старых сперматозоидов, неспособных к оплодотворению
При сдаче повторных анализов спермограммы важно соблюдать одинаковые интервалы воздержания перед анализом.
Анализ спермограммы не проводится при наличии острых воспалительных процессов. Патологические изменения в спермограмме при этом, будут появляться не только при инфекциях мочеполовой системы, но и при любых системных инфекциях, сопровождающихся повышением температуры тела
При хронических простатитах анализ может проводиться, но не в период обострения. При острых воспалительных процессах, спермограмма сдается через 10-14 дней после выздоровления.
Врач должен быть уведомлен обо всех принимаемых пациентом препаратах, так как некоторые их них могут влиять на качество спермы и подвижность сперматозоидов.
За 1-2 дня до сдачи анализа рекомендовано избегать тяжелых физических нагрузок и эмоционального перенапряжения.
За 2-3 дня не рекомендовано посещать сауну и баню, накануне не следует принимать горячую ванну, так как общее перегревание негативно сказывается на подвижности сперматозоидов.
Материал для анализа спермограммы собирается в стерильный контейнер путем мастурбации.
Есть ли противопоказания к сдаче спермограммы?
Единственным ограничением к сдаче анализа является наличие острых инфекционно-воспалительных процессов, так как это может повлиять на результаты исследования.
Какие препараты могут влиять на результаты спермограммы?
На показатели спермограммы могут влиять препараты азатиоприна, циметидина, циклофосфамида, эстрогенов, кетоконазола, метотрексата, метилтестостерона, нитрофурантоина, винкристина.
Возможные нарушения
Показателем того, что у мужчины диагностируется бесплодие, чаще всего является патология морфологического строения сперматозоидов. Чем больше количественный состав спермиев, имеющих патологические формы, тем больше снижается вероятность естественного оплодотворения и рождения полноценного потомства.
Различают следующие патологии морфологического строения сперматозоида:
- несимметричное положение акросомы и участка соединения тела спермия с его головной частью;
- полное отсутствие акросомы у спермия;
- аномальное количество головных либо хвостовых частей – два хвоста или две головки;
- аномальные размеры головной части спермия – либо слишком маленькие, либо слишком большие головки;
- аномальные формы строения головной части сперматозоида – круглые, в виде груши, в виде конуса либо неправильной формы;
- в строении головной части спермия цитоплазма превышает свои нормальные размеры либо полностью отсутствует;
- между головной и средней частью тела мужской половой клетки существует угол, превышающий 90 градусов;
- неравномерная толщина протяженности у средней и/или хвостовой части спермия;
- жгутик, с помощью которого спермием осуществляются поступательные движения, имеет недостаточную длину, расположен под углом либо закручен;
- в головной части клетки обнаруживаются вакуоли;
- аномальное строение спермия, выраженное в увеличении или уменьшении нормальных размеров его частей.
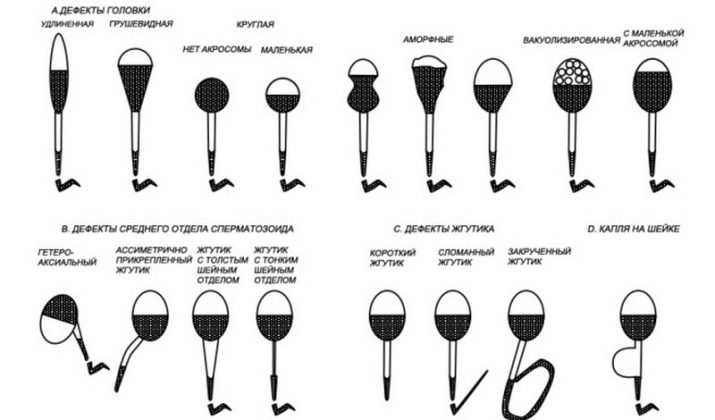
На аномальное развитие мужских половых клеток могут влиять генетическая предрасположенность, травмы, заболевания, инфекции. Патологические изменения могут быть в одном из перечисленных вариантов, но, как правило, они встречаются в комбинациях друг с другом.
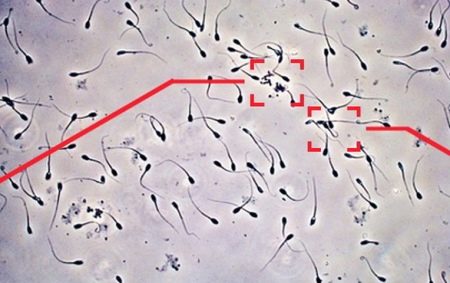
Помимо морфологических нарушений в строении мужских половых клеток, может встречаться и другая патология спермы, которая носит название спермагглютинация. Данный термин подразумевает склеивание сперматозоидов между собой.
Однако необходимо отличать агглютинацию от агрегации, при которой склеивание спермиев происходит из-за большого количества вязкой слизи в составе эякулята и патологией не является. При процессе агглютинации спермии склеиваются специфично – головка к головке, хвост к хвосту. Таких участков склеенных спермиев, как правило, обнаруживается немного, тогда как при агрегации образуются большие комки из склеенных клеток.
Еще одной причиной снижения мужской фертильности является наличие в сперме лейкоцитов, что является свидетельством развития воспалительных процессов в предстательной железе. Нормой допускается содержание в сперме одного миллиона лейкоцитов в расчете на один миллилитр исследуемого материала. Если число лейкоцитов будет выше нормы – это говорит о лейкоцитоспермии. Обнаружение лейкоцитов является важным моментов в диагностике причин, вызвавших состояние азооспермии.