Как жить с варикозом пищевода?
Содержание:
Выявление патологии
«Диагностированию патологии уделяют особое внимание. Чем раньше выявлена пораженная варикозная вена пищевода и начата соответствующая терапия, тем выше вероятность предотвратить риск последующих кровотечений из пищевода и снизить вероятность развития состояний, которые могут угрожать человеческой жизни.». Расширение вен пищевода и желудка может быть выявлено посредством осуществления следующих исследований:
Расширение вен пищевода и желудка может быть выявлено посредством осуществления следующих исследований:
- Ультразвукового обследования печени для того, чтобы выявить точный источник развития проблемы.
- Фиброэзофагоскопии, результаты которой позволяют оценить функциональное состояние желудочно-кишечного тракта, качество венозных стенок, а также венозное кровотечение.
- Рентгеновского снимка области желудка и пищевода.
Результаты исследования позволяют выявить точную причину, которая спровоцировала венозное кровотечение, а также другие сопутствующие осложнения.
Что такое варикозное расширение вен пищевода
В кровообращении пищевода задействовано множество сосудов, это сложный комплекс, в котором отток крови происходит в восходящем и нисходящем направлениях. Варикоз чаще всего поражает систему сплетения вен между собой.
Варикоз подразделяется на форму с кровотечением и без кровотечения.
Также различают врожденную и приобретенную форму патологии:
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Сложность поражений определяет степень болезни, которая присваивается врачом. Чем выше степень, тем больше вероятность того, что для лечения потребуется проводить операцию.
Существует 4 степени варикоза:
- Нет ни выраженных проявлений, ни жалоб пациента.
- Может наблюдаться небольшое расширение (до 3 мм), просвет вены не заполняется.
- Варикозное расширение вен пищевода 1 степени может быть определено лишь при помощи эндоскопа.
- При обнаружении необходимо как можно быстрее начать лечение.
- Уже на этом этапе необходимо понимать, что возникают существенные ограничения, касающиеся, например, того, какую работу можно выполнять.
- Никоим образом нельзя допускать возникновения кровотечения, которое может быть вызвано, как минимум, поднятием тяжестей.
- Появляются внешние признаки поражения сосудов: вены четко просматриваются в нижнем отделе пищевода, занимают 1/3 полости.
- Диагноз ставится при помощи рентгена.
- Искривления сосудов четко видны на рентгенограмме.
- Наиболее распространенная форма. Признаки ярко выражены.
- Лечение третьей стадии варикоза подразумевает проведение операции.
- Вены сильно разбухают, проступают узлы.
- Вены значительно расширены и занимают 2/3 пищевода.
- Наблюдается истончение слизистой оболочки.
- Фиксируются гастроэкзофагеальные рефлюксы.
Варикозное расширение вен пищевода
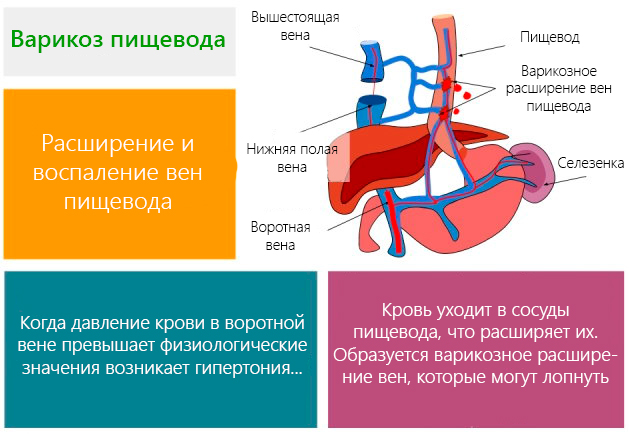
Провоцирует варикоз вен пищевода повышение давления в полости воротной вены. По этой вене кровь поступает в печень, двигаясь от желудка, поджелудочной железы, селезенки.
Для определения повышенного давления в этой зоне существует специальный термин – портальная гипертензия.
Это состояние характерно для следующих заболеваний:
- склероз;
- структурные изменения печени и ее сосудов;
- тромбоз;
- компрессия воротной вены вследствие опухолей, кист, желчных камней;
- болезнь Бадди-Киари.
Эти факторы рассматриваются как первичные. В некоторых случаях они сочетаются с заболеваниями сердечно-сосудистой системы, а именно хронической сердечно-сосудистой недостаточностью. Она также провоцирует увеличение давления в венах.
В зависимости от того, поражения какого органа вызвали варикоз, существуют различия в течении патологии:
- При деструктивных явлениях в печени деформированные вены находятся в нижней части пищевода либо в центральной части желудка. При нарушении работы сердечной системы поврежденные вены проходят по всему органу.
- При патологии печени сформировавшиеся узлы больше по размеру в 2-3 раза.
Варикозное расширение вен при циррозе печени – наиболее распространенная причина патологии.
Варикоз развивается вследствие затруднения движения крови, вызванного образовавшимися из-за цирроза рубцами. Это протекает на фоне разрушения нормальной структуры печени.
В свою очередь, цирроз может являться последствием:
- алкоголизма;
- вирусного гепатита;
- употребления лекарственных препаратов, негативно сказывающихся на состоянии печени;
- наследственных патологий.
Цирроз печени может возникнуть даже у младенцев. Это возникает, когда мать, будучи беременной, перенесла тяжелые вирусные инфекции (гепатит, герпес и т.д.).
В начале заболевания признаков обычно не наблюдается. Первым симптомом, как правило, становится кровотечение из пищевода. При этом, кровотечения также могут быть различны: начиная от незначительных, заканчивая обильными, со смертельным исходом.
Регулярно возникающие кровотечения, даже незначительные, вызывают гипохромную анемию, общую слабость, адинамию, одышку, бледность, потерю массы тела. Может наблюдаться мелена.
Заболевание может различаться и по скорости течения. Если патология развивается медленно, то пациент длительное время может даже не догадываться о ней. Если варикозный процесс развивается быстро, то за несколько дней до кровотечения человек может почувствовать сдавление в груди.
Здесь имеется информация о том, чем опасен варикоз матки при беременности.
Схема кровообращения печени и механизм развития портальной гипертензии и варикозного расширения вен пищевода
Особенности лечения
Тактика ведения пациента сводится к нескольким основным методикам:
- Жидкостная реанимация, включая переливание крови, если это необходимо.
- Эндоскопическая перевязка варикозов (резервный метод – склеротерапия).
- Внутривенное введение октреотида.
- Возможно проведение трансъюгулярного внутрипеченочного порто-системного шунтирования (TIPS).
Инфузионная терапия, включая переливание крови по мере необходимости, проводится для контроля гиповолемии и геморрагического шока
Пациентов с нарушениями свертываемости крови (например, со значительно повышенным МНО) можно лечить с использованием 1–2 единиц свежезамороженной плазмы, но это следует делать осторожно, так как большие объемы жидкости у пациентов без гиповолемии могут способствовать кровотечению из варикозных вен. При наличии цирроза печени с желудочно-кишечным кровотечением повышается риск бактерильной инфекции; показано профилактическое назначение антибиотиков – норфлоксацина или цефтриаксона
Т.к. при эндоскопии всегда удается выявить варикозное расширение вен, основные методы лечения представлены эндоскопическими вмешательствами. Эндоскопическому лигированию отдают предпочтение перед инъекционной склеротерапией. Параллельно следует назначать внутривенное введение октреотида (синтетического аналога соматостатина, который также можно применять).
Октреотид повышает спланхническое сосудистое сопротивление за счет подавления высвобождения сосудорасширяющих гормонов внутренних органов (например, глюкагона, вазоактивного интестинального полипептида). Стандартная доза составляет 50 мкг внутривенно болюсно, с последующим введением со скоростью 50 мкг/ч. Введение октреотида более предпочтительно, чем применявшихся ранее вазопрессина и терлипрессина – вследствие меньшей частоты нежелательных явлений.
Если, несмотря на принятые меры, кровотечение продолжается или рецидивирует, следует обратиться к неотложным вмешательствам по шунтированию крови из системы воротной вены в нижнюю полую, которые способствуют снижению давления в воротной вене и уменьшению интенсивности кровотечения. Среди неотложных процедур методом выбора является TIPS. Это инвазивное вмешательство под рентгеновским контролем, при котором из нижней полой вены в ветви воротной вены сквозь печеночную паренхиму проводится проволочный проводник. По ходу проводника производится расширение баллонным катетером и вводится металлический стент – искусственный порто-печеночный венозный шунт. Размер стента имеет важнейшее значение. Если он чрезмерно большой, есть риск развития порто-системной энцефалопатии вследствие большого потока портальной крови в системную циркуляцию. Если стент слишком мал, возникает риск его окклюзии. Хирургически сформированные порто-кавальные шунты, такие как дистальный спленоренальный шунт, работают аналогичным способом, однако эти вмешательства более травматичны и несут больший риск летального исхода.
Механическая компрессия кровоточащих варикозных узлов с помощью зонда Зенгштакена–Блэкмора или его аналогов несет высокий риск осложнений и не должна применяться как средство первого выбора. Все же зондовая тампонада выступает как средство спасения при задержке в выполнении TIPS. Зонд представляет собой гибкую назогастральную трубку, оснащенную одним желудочным и одним пищеводным баллоном. После введения зонда раздувают желудочный баллон воздухом определенного объема, затем вытягивающим усилием прочно устанавливают баллон напротив желудочно-пищеводного перехода. Нередко для остановки кровотечения достаточно установки этого баллона, но если оно продолжается, раздувают пищеводный баллон под давлением 25 мм рт.ст. Вмешательство причиняет достаточно большой дискомфорт и может приводить к перфорации пищевода и аспирации; во избежание этого нередко применяются эндотрахеальная интубация и внутривенная седация.
Трансплантация печени также способствует декомпрессии воротной вены, однако подходит только пациентам, уже включенным в Лист ожидания трансплантации печени.
Длительная терапия портальной гипертензии (с применением бета-блокаторов и нитратов) рассмотрена в соответствующем разделе. Может возникнуть необходимость лечения порто-системной энцефалопатии.
Для лечения кровотечения из варикозно расширенных вен желудка по причине тромбоза селезеночной вены (иногда это осложнение панкреатита) выполняют спленэктомию.
Диагностика
Диагноз выставляется на основании жалоб, внешнего осмотра, выявления первичных заболеваний. К инструментальным исследованиям относят:
- лабораторные данные анализов крови;
- рентгенографию с контрастным веществом;
- эзофагоскопию которую необходимо проводить аккуратно из-за риска возможного кровотечения.
Фото пациента с перигастральными варикозными венами пищевода
Пищеводное кровотечение даже при наличии флебэктазии может быть обусловлено язвой слизистой, распадающейся опухолью, синдромом Мэллори – Вейса.
При постановке диагноза все возможные причины должны быть учтены и исключены, только тогда можно будет окончательно и точно определить первопричину кровотечения и изменения вен пищевода.
Диагностика болезни
Диагностические мероприятия для больных ВРВ направлены на определение причины патологии и ее тяжести. Обследования пациента проходит следующим образом:
- Сначала врач собирает анамнез больного — выявляет его текущее состояние, а также наличие хронических и наследственных заболеваний. Затем — проводит осмотр пациента, пальпацию и перкуссию.
- Далее, больному назначают общий анализ крови для выявления уровня гемоглобина, эритроцитов, тромбоцитов и лейкоцитов, группы крови. И биохимический анализ для определения мочевины и креатинина, характеризующих работу почек, а также аминотрансферазов — отвечающих за состояние печени.
- Помимо этого, назначают коагулограмму для определения свертываемости крови.
- Берут на анализ асцитическую жидкость.
Помимо лабораторных методов исследования, назначают и инструментальные. Среди них:
- Рентген грудины. Он покажет контуры пищевода, качество слизистой оболочки и скопления венозных узлов.
- ЭФГДС. Для обследования пациенту через рот вводят тонкую трубку с эндоскопом и осматривают состояние верхней части ЖКТ.
- Капсульная эндоскопия. Редкий, но весьма эффективный метод. Для его осуществления пациент проглатывает капсулу, внутри которой находится маленькая видеокамера. Это позволяет врачу тщательно изучить состояние ЖКТ.
- Компьютерная томография брюшной полости.
- Допплерография воротной и селезеночной вен.
Лечение ВРВ пищевода
В зависимости от симптомов заболевания пациент может находиться под наблюдением в отделении гастроэнтерологии или хирургии. Задачей гастроэнтеролога является лечение основного заболевания и предупреждение развития кровотечения. Для этого пациент получает гемостатические препараты, антациды, витамины. В обязательном порядке осуществляют профилактику пищеводного рефлюкса. Рекомендуют строгое соблюдение правильного режима питания, отдыха и физических нагрузок.
При развитии кровотечения проводят гемостатическую терапию – назначают препараты кальция, витамин К, свежезамороженную плазму. Производят экстренную эзофагоскопию для установления источника геморрагии и эндоскопического клипирования кровоточащей вены, нанесение клеевой пленки и тромбина, электрокоагуляцию сосуда. Для остановки кровотечения применяют введение зонда Блэкмора – он имеет специальные баллоны, которые при надувании перекрывают просвет пищевода и сдавливают сосуды. Однако даже после этих манипуляций в 40-60% случаев положительный эффект не достигается.
После остановки кровотечения и стабилизации состояния применяют хирургические методы лечения – их эффективность намного выше, чем у консервативных методов. Обычно оперативное лечение заключается в наложении шунтов между портальной веной и системным кровотоком, благодаря которым давление в воротной вене снижается и вероятность кровотечения становится минимальной. Наиболее безопасным и популярным методом является эндоваскулярный трансъюгулярный метод наложения шунта (доступ через яремную вену), также накладывают портокавальные и спленоренальные анастомозы, практикуют удаление селезенки, перевязку непарной и воротной вен, селезеночной артерии и прошивание или удаление вен пищевода.
Прогноз и профилактика ВРВ пищевода
Прогноз заболевания неблагоприятный – варикоз пищевода неизлечим, при появлении этого заболевания должны предприниматься все меры для предотвращения прогрессирования патологии и фатальных кровотечений. Даже впервые возникшее кровотечение существенно отягощает прогноз, сокращая продолжительность жизни до 3-5 лет.
Единственным методом профилактики варикозного расширения пищеводных вен является предупреждение и своевременное лечение заболеваний, провоцирующих данную патологию. Если в анамнезе имеется заболевание печени, которое может приводить к циррозу и повышению давления в портальной вене, пациент должен регулярно проходить обследование у гастроэнтеролога для своевременного выявления расширения сосудов пищевода.
При сформировавшемся варикозе следует соблюдать строгую диету: пища должна быть приготовлена на пару или сварена, желательно протирать еду и не употреблять плотные продукты в виде больших кусков. Не следует принимать блюда слишком холодными или горячими, грубую и твердую пищу для предотвращения травматизации слизистой пищевода. Для профилактики рефлюкса содержимого желудка в пищевод изголовье кровати приподнимают во время сна. Чтобы избежать кровотечений, рекомендуют исключить тяжелые физические нагрузки и подъем тяжестей.
Полезные советы
Если после диагностики врач выявил патологию 1 степени, то первоначально можно попробовать устранить варикоз профилактическими мерами. Это позволит избежать кровотечения. Питание, двигательная активность, нормализация психоэмоционального состояния – все меры предпринимаются комплексно.
Самый оптимальный вариант – регулярно проходить обследование, особенно при болезнях печени, сердца и сосудов. Следующие рекомендации должен иметь в виду человек с риском варикоза пищевода:
- не переутомляться физически сверх меры;
- исключить из меню вредные продукты, питаться согласно назначенной врачом диете;
- принимать препараты, сужающие сосуды.
Рекомендуется разделить дневной объем пищи на 4-6 подходов, питаться небольшими порциями. За 3 часа до сна нужно закончить с перекусами. Сильно горячая пища способна повредить пищевод, поэтому нужно выбирать блюда комфортной температуры. Желательно, чтобы способ приготовления исключал жарку, предпочтительна готовка на пару. Жирные и острые блюда стоит исключить, о полезной пище и лечебной диете можно узнать из другой статьи во всех подробностях.
Этиология заболевания
- Основная причина — портальная гипертензия, возникает при патологических процессах в печени и печеночных сосудах;
- Цирротический процесс при вирусных гепатитах, туберкулёзе печени, паразитарных поражениях, алкоголизме;
- Сдавление воротной вены извне опухолевыми образованиями (доброкачественными и злокачественными), кистами, конкрементами при желчнокаменной болезни;
- Стойкое повышение системного артериального давления;
- Различные заболевания крови (коагулопатии, тромбоцитопеническая пурпура, гемофилии);
- Тромбофлебиты. Образующийся сгусток крови перекрывает просвет сосуда;
- Аномалия Киари;
- Расширение верхних пищеводный вен иногда возникает при заболеваниях щитовидной железы (выраженном диффузном зобе, новообразованиях);
- Лимфолейкоз;
- Хроническая сердечная недостаточность;
- Синдром Рандю-Ослера;
- Пищеводная ангиома;
- В редких случаях — врождённое заболевание, патогенез которого до конца не выяснен.
При патологических процессах в портальной системе нарушается кровоток в воротной вене, сброс крови происходит по образующимся коллатералям. Стенки пищеводных сосудов тонкие, при повышении в них давления они быстро увеличиваются в диаметре, принимают мешотчатые и гроздьевидные формы.
Чаще поражаются вены нижней трети пищевода и верхней части желудка.
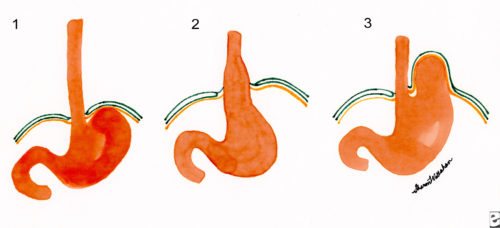
В зависимости от степени венозных изменений различают следующие стадии варикоза:
- Диаметр не превышает 3 мм, вены имеют продольное направление;
- Диаметр до 5 мм, вены приобретают извитой характер, несколько выступают в просвет пищевода;
- Диаметр более 0,5 см, появление мешотчатых утолщений, которые заполняют полость пищеводной трубки.
Также существуют другие классификации патологии:
Эндоскопическая:
- 1 стадия — наблюдают единичные расширения эзофагеальных вен;
- 2 стадия — более выраженные ВРВ, расположатся, главным образом, в нижней трети пищеводной трубки;
- 3 стадия — варикозное расширенные сосуды выбухание в полость органа, сужают полость; слизистая над ними истончается и повреждается, образуются красные пятна;
- 4 стадия — множество ВРВ, существенно заполняющих просвет пищевода.
Классификация Зденек-Маржатка:
- 1 ст. — сосуды продольные, возвышение над поверхностью слизистой незначительное;
- 2 ст. — вены приобретают извитой характер, диаметр увеличен;
- 3 ст. — опухолевидные ВРВ.
Классификация Витенасому-Тамулевичюте:
- 1 степень — синеватые несколько расширенные вены до 3 мм;
- 2 степень — извилистые сосуды, расширения в форме узелков, диаметр достигает 5 мм;
- 3 степень — выбухание венозных узлов в полость пищевода;
- 4 степень — сильное сужение либо перекрытие эзофагеального просвета гроздьевидными, мешотчатыми ВРВ. Также характерно повреждение слизистой над участками варикоза в виде точечных геморрагий красного цвета.
Часто эзофагеальных варикоз сочетается с желудочным, для которого используется отдельное деление на стадии:
- 1 стадия — сосуды величиной до 5 мм, не различимые в слизистой при эндоскопическом исследовании;
- 2 степень — наличие полиповидных вен, расширенных, выдающихся в полость желудка;
- 3 степень — диаметр узлов более 10 мм.
Клинические проявления
Заболевание длительное время протекает бессимптомно. Очень часто больной обращается в лечебное учреждение с жалобами на кровавую рвоту, т.е. в тот момент, когда болезнь уже прогрессировала до третьей или четвертой стадии. Помимо этого, пациенты могут ощущать дискомфорт и тяжесть в нижней части грудной клетки, причем эти проявления предшествуют кровотечению.
Также возможно наличие эрозий и других изменений слизистой оболочки, у больных часто развивается эзофагит, проявляющийся болевыми ощущениями и чувством жжения за грудиной, частой изжогой и отрыжкой кислым, а также нарушением процесса глотания твердой, плохо пережеванной пищи.
Расширение и воспаление вен пищевода
Развитие кровотечения наблюдается в результате существенного повышения внутривенозного давления, что и приводит к разрыву измененных венозных сосудов. Около 55-65 % больных умирают при кровоизлиянии, так как оно часто носит массивный характер и плохо поддается лечению. Возникновение кровотечения часто связано с физической нагрузкой, перееданием или сном, т.е. с теми факторами, которые приводят к колебаниям давления внутри вен.
При хроническом характере кровотечений, которые не приводят к выраженной кровопотере, у больного развивается железодефицитная анемия и истощение. При этом возможно появление рвоты с вкраплениями крови, развитие мелены (почернение стула), а также слабость, тошнота.
Массивная кровопотеря проявляется рвотой кровью, нарушениями сознания, вплоть до его потери, потливостью, снижением давления и тахикардией. У пациента постепенно развивается геморрагический шок, часто заканчивающийся летальным исходом.
В связи с тяжестью указанных симптомов и негативным прогнозом заболевания, при появлении любых неприятных ощущений в области грудины у больных с гепатитом и циррозом им необходимо незамедлительно обратиться в лечебное учреждение для проведения надлежащей диагностики и подбора эффективного лечения.
Клиническая картина заболевания
ВРВ пищевода до появления внутреннего кровотечения редко дает о себе знать. Так как варикоз считается осложнением портальной гипертензии, то можно обнаружить признаки цирроза печени в виде:
- ухудшения аппетита;
- возникновения тошноты и рвоты;
- пожелтения белка глаз, слизистой оболочки и кожного покрова;
- понижения массы тела;
- болезненных ощущений в правом боку;
- кожного зуда;
- развития асцита;
- повышенной кровоточивости;
- проблем с половой функцией;
- проявления симптомов энцефалопатии. Они проявляются в нарушении сна, понижении интеллектуальных особенностей, ухудшении памяти, необычном поведении.
Клиническая картина может быть сильно выраженной. Иногда доходит до того, что пациент не может обслуживать себя сам.
При затруднении венозного оттока наблюдается серьезное расширение вен. Они начинают ветвиться и удлиняться. Это ведет к истончению сосудистых стенок и их разрыву.
Пациент может жаловаться и на другие симптомы, которые схожи с гастритом или язвой, в виде:
- тяжести в грудной области;
- отрыжки;
- изжоги;
- развития эзофагита.
По статистическим данным, этим недугом больше страдают женщины старше 50 лет.
Хирургическое лечение
В тяжелых случаях, когда медикаментозная терапия уже не может улучшить состояние пациента, ему может быть назначено хирургическое лечение. Сегодня в арсенале специалистов есть несколько эффективных и малотравматичных хирургических методик, которые устраняют риски возникновения жизненно опасных осложнений, а именно:
- Склероскопия.
- Стент-шунтирование.
- Анастомоз.
- Протезирование.
- Обшивание.
Вид хирургического вмешательства также подбирается индивидуально, в зависимости от локализации и степени поражения сосудов. Самой распространенной методикой на сегодняшний день является склероскопия. Эта операция назначается в 80% хирургических вмешательств.
Клиническая картина
Часто заболевание в течение длительного времени протекает бессимптомно. Первым, а порой и единственным признаком патологии выступает острая или хроническая кровопотеря.
Бывают случаи молниеносного течения, в большинстве случаев заканчивающиеся летальным исходом.
Варикозно истонченная стенка сосуда сильно подвержена травматизму и может разорваться при резком скачке внутрисосудистого давления, поднятии тяжестей, интенсивных физических нагрузках. Риск сильно повышается на фоне наличия воспалительного процесса в стенке пищевода — эзофагитах, рефлюксной болезни.
Остро начавшаяся геморрагия характеризуется следующими признаками:
- Бледность кожных покровов;
- Рвота алым или темно-красным содержимым;
- Резкое снижение артериального давления;
- Учащение частоты сердечных сокращений;
- Дискомфорт, чувство тяжести за грудиной;
- Солоноватый привкус во рту;
- Нарастающая слабость;
- Появление примеси крови в кале, дегтеобразный черный стул — мелена;
- При тяжёлой кровопотере развиваются неврологические расстройства: судорожные припадки, возбуждение или, наоборот, угнетение ЦНС, обмороки.
Хроническое кровотечение протекает менее критично, часто имеет стертую картину. Геморрагии из ВРВ пищевода — очень серьезный симптом, нуждающийся в экстренных лечебных мерах. Является прогностически неблагоприятным признаком.
Менее значимые проявления патологии связаны с основным заболеванием. Это могут быть:
- Желтушный цвет кожных покровов;
- Диспептические расстройства: изжога, отрыжка, боли в области желудка и за грудиной, тошнота, рвота, изменение стула, трудности глотания;
- Увеличение размеров печени, селезёнки, боли в области правого подреберья;
- Появление ВРВ вокруг пупка (симптом «головы Медузы»);
- Нарушение аппетита, потеря массы тела;
- Различные психические расстройства;
- Увеличение живота за счёт накопления в брюшной полости жидкости (асцит).
При всех заболеваниях, при которых есть риск возникновения варикоза эзофагеальных вен, проводят следующие диагностические мероприятия:
- Общий анализ крови. Показывает наличие, степень и характер анемии, воспалительные процессы. Часто наблюдается снижение количества гемоглобина, нарастание скорости оседания эритроцитов, умеренный лейкоцитоз.
- Биохимический анализ. Необходим для оценки функции печени: крайне важны снижение уровня общего белка, фракций альфа и гамма-глобулинов, увеличение содержания в плазме АЛТ, АСТ и ГГТ (указывают на разрушение гепатоцитов), прямого и непрямого билирубина, может быть повышение уровня креатинина и мочевины.
- Исследование на маркеры инфекционных заболеваний (антитела и антигены к гепатитам, гельминтам). Широко используется метод полимеразной цепной реакции для качественного и количественного определения вирусов в крови.
- Ультразвуковая диагностика органов брюшной полости помогает оценить размеры внутренних органов, выявить наличие патологических образований, конкрементов, участков воспаления и выпота, сосудистых тромбов. Допплерография позволяет оценить скорость кровотока, диаметр портальной, селезеночной, печеночной и брыжеечных вен.
- Компьютерная и магнитно-резонансная томография — более точные методы диагностики, часто дополняют УЗИ.
- Рентгенологическое исследование пищевода и желудка с введением контрастного вещества (бариевая смесь). При этом обследовании на полученных снимках рассматривают степень наполненности контрастом полых органов. Хорошо визуализируются выпячивания сосудистой стенки, мешотчатые образования. Визуализация ВРВ возможна уже на поздних стадиях.
- Эзофагогастродуоденоскопия (ЭГДС) — инвазивная процедура, во время которой в пищеводную трубку вводится эндоскоп с камерой на конце. Является ключевым диагностическим мероприятием для пациентов, как для находящихся в группе риска, так и с уже развившейся клинической картиной варикоза. Метод позволяет непосредственно визуализировать состояние слизистой, проходимость, наличие патологических выпячиваний. Также ЭГДС играет важнейшую роль при хирургическом лечении патологии и для проверки наличия кровотока в лигированных и склерозированных венах.
Эффективное лечение
Терапия заболевания может осуществлять в хирургическом или гастроэнтерологическом отделениях
Очень важно, лечить не только само патологическое состояние, но также воздействовать на причины его возникновения
Схема терапии
Больным активно проводится консервативное лечение, заключающееся в приеме антацидных средств (Альмагель, Ренни и др.), гемостатических медикаментов, гепатопротекторов и витаминов. Помимо этого, каждому пациенту следует соблюдать диету, лечебную физкультуру и полноценный отдых.
Развитие кровотечения из венозных сосудов служит показанием к переливанию свежезамороженной плазмы крови, назначению препаратов кальция и витамина К. Также необходимо проводить хирургическое лечение, заключающееся в эзофагоскопии, поиске источника кровоизлияния и проведения клипирования разорвавшегося сосуда или его электрокоагуляции.
Постановка зонда Блэкмора
Эффективным методом терапии является постановка зонда Блэкмора, позволяющего сдавить кровоточащие вены и остановить внутреннее кровотечение. Несмотря на доступность указанных методов лечения в большинстве лечебных учреждений, смертность больных при кровоизлияниях сохраняется на уровне 50%.
Успешная остановка кровотечения является показанием к продолжению хирургического лечения. Консервативные методы при этом неэффективны. Операция заключается в наложении дополнительных шунтов между портальной системой и системой полой вены. Это позволяет разгрузить кровоток в кровеносных сосудах и существенно снижает риски рецидива кровоизлияния.
Выбор конкретного метода хирургического вмешательства всегда остается за врачом-хирургом, который после обследования больного определяет имеющиеся у него показания и противопоказания.
Самолечение при данном состоянии недопустимо, в связи с тяжестью заболевания и высокой летальностью на фоне развития внутреннего кровотечения.
Профилактические мероприятия
При развитии у больного варикозного расширения вен пищевода на фоне цирроза печени прогноз для пациента неблагоприятный, в связи с неизлечимостью основной патологии (цирроза) и высоким риском развития кровотечений. Даже при однократном кровоизлиянии из измененных сосудов прогноз существенно ухудшается. В данном случае ожидаемая продолжительность жизни человека – около четырех лет.
Профилактика болезни также существенно ограничена. Наиболее эффективно заниматься предупреждением и своевременной терапией болезней, способных привести к циррозу, в первую очередь алкоголизма и вирусных гепатитов.
Если же данные заболевания имеются у больного, то необходимо постоянно проходить медицинские осмотры, направленные на раннее выявление повышения давления в портальной вене, а также на диагностику варикозного расширения эзофагальных вен на начальных этапах развития заболевания.
Когда болезнь сформирована, больному следует скорректировать диету. Ни в коем случае не стоит есть грубые и твердые продукты, а также пить холодные или горячие жидкости. Подобные факторы могут спровоцировать развитие кровотечения из измененных сосудов.
Диета Стол №5
Для предупреждения этого также необходимо проводить профилактику рефлюкса содержимого желудка в пищевод. Для этого следует применять антациды (Альмагель, Ренни), препараты, снижающие кислотность желудочного сока (Омез, Омепразол) и спать с приподнятым головным концом кровати.
Варикозное расширение вен пищевода – грозное заболевание, характеризующееся неяркими и неспецифичными симптомами, однако представляющее серьезную угрозу для жизни пациента. Развитие кровотечения из расширенных сосудов в половине случаев приводит к гибели больного.
В связи с этим каждому человеку при появлении любых признаков заболевания необходимо сразу обращаться за медицинской помощью в лечебное учреждение. Специалисты смогут выявить причины изменений в венозной системе и подберут консервативные или хирургические методы терапии.
Как происходит отток крови по венам пищевода?
Пищевод кровоснабжением связан со многими органами грудной и брюшной полости. Артериальные ветки к нему идут от грудного отдела аорты. Венозный аппарат развит неравномерно. Кровь по венам пищевода стекает в сосуды непарной и полунепарной вены, затем проходит по анастомозам через вены диафрагмы в нижнюю полую вену, а по венозной сети желудка — в воротную вену печени.
Из верхних отделов пищевода венозный отток идет в сосуды верхней полой вены. Анатомическое расположение и связи формируют венозный аппарат пищевода, как посредник между тремя системами оттока: воротной веной, нижней и верхней полой.
Эта особенность провоцирует возникновение компенсаторного варикозного расширения вен на уровне пищевода за счет открытия вспомогательных сосудов (коллатералей) при заболеваниях селезенки, кишечника, сопровождающихся блоком их собственных вен.