Блокады на экг
Содержание:
Причины блокады сердца
На данный момент точно определены основные причины появления блокад у человека:
- 50% случаев аритмий – это необратимые возрастные изменения сердца. В зависимости от наследственности и образа жизни они наступают раньше или позже, в среднем – после 55-60 лет. При этом различают 2 варианта патологического процесса: постепенное нарушение питания и разрушение нервных клеток (болезнь Ленегра) или замещение элементов системы проведения электрического импульса на соединительнотканные волокна (болезнь Лева).
- 40% заболеваний связаны с ИБС – ишемической болезнью сердца. Это группа болезней, при которой уменьшается объем крови, поступающей к структурам органа. К ней относятся инфаркт миокарда и постинфарктный склероз стенок, закупорка артерий или мелких сосудов сердца бляшками и ряд других патологий. В результате сердечная мышца, клетки проводящей системы и другие структуры пребывают в дефиците кислорода и глюкозы. Одно из последствий ИБС – эпизоды блокад различной степени.
Ишемическая болезнь сердца
- Менее 10% составляют другие причины, нарушающие передачу внутрисердечных нервных импульсов:
- Инфекции: дифтерия, сифилис, токсоплазмоз, воспалительное поражение оболочек сердца (эндо- и миокардиты), болезнь Шагаса (повреждение внутренних органов паразитами-трипаносомами), болезнь Лайма (клещевая инфекция, поражающая кожу, суставы и сердечные ткани).
- Кардиомиопатии – группа генетически-обусловленных болезней, связанных с нарушением нормального строения сердца.
- Патологии нервов и мышечных тканей – миопатии.
- Побочные реакции на некоторые фармакопрепараты: «Дигоксин», блокаторы бета-рецепторов («Пропранолол», «Атенолол», «Небиволол» и т.д.), «Хинидин», «Пропафенон», «Дифенин» и ряд других.
- Нарушения обменных процессов в организме: амилоидоз (образование патологичных белков), гемосидероз (изменение обмена железа), гепатоцеребральная дистрофия (избыточное накопление меди).
- Аутоиммунные болезни – при которых клетки-защитники организма начинают «охотиться» на здоровые ткани (ревматоидный артрит, системная склеродермия, системная волчанка и т.д.).
- Гипотиреоз – недостаток трийод- и тетрайодтиронина (тироксина), вырабатываемых щитовидной железой.
Помимо вышеуказанных болезней, необходимо отметить главные факторы, способствующие возникновению нарушений ритма:
- неправильный образ жизни: курение, чрезмерная алкоголизация, употребление наркотических/токсических веществ, производственные вредности и отсутствие регулярных физических нагрузок,
- артериальная гипертензия, которая не лечится или лечится неправильно. Основной критерий «правильности» терапии – сохранение давления в сосудах менее 140/90 мм.рт.ст. (для больных диабетом менее 130/85 мм.рт.ст.),
- сахарный диабет, при отсутствии постоянного контроля за гликозилированным гемоглобином (1 раз в 6 мес.) и ежедневного мониторинга уровня глюкозы.
- нарушение нормальной структуры сердца, включая врожденные пороки, перенесенные операции на органе и повышенную «растяжимость» сердечных структур при ННСТ (наследственном нарушении строения соединительнотканных волокон).
Важно: Знание причины, факторов блокад и их устранение – главный залог успешного лечения и поддержания рабочего сердечного ритма
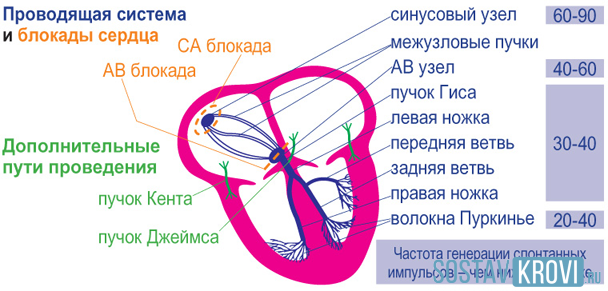
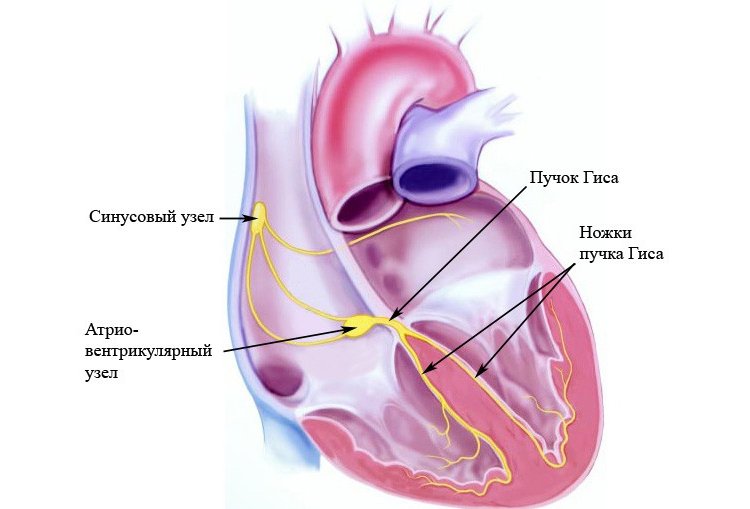
Блокады ножек и ветвей пучка Гиса
Первым признаком полной блокады ножки является расширение комплекса QRS более 120 мсек при наличии нормальной предсердной волны Р. Степень блокады определяется степенью расширения (при полной – шире) и степенью деформации комплекса QRS. Локализация блокады определяется по грудным отведениям.
В самом начале обучения, чтобы запомнить, какая из ножек пучка Гиса заблокирована, воспользуйтесь простой схемой анализа первого грудного отведения – V1. Представьте, что Вы идете по записи задом наперед, то есть от волны Т к комплексу QRS.
Если при этом Вы сворачиваете налево, заблокирована левая ножка, а если направо – правая.
Простым и наглядным признаком блокады правой ножки являются “заячьи уши” (R1-R2) в V1-V3, при блокаде левой менее выраженные “уши” вероятны в V5-V6.
При полной блокаде правой ножки в V1-V2 второй зубец R2 из расщепленного комплекса QRS обычно выше первого, а при неполной – второй зубец ниже первого и ширина QRS 120 мсек и менее.
↓Начало эпизода полной блокады левой ножки пучка Гиса – БЛНПГ (в левой части – нормальные комплексы, справа – “блокадные”, причем блокада ножки наступила без всяких видимых провоцирующих факторов.
↓Тот же пациент, прекращение полной блокады левой ножки пучка Гиса (БЛНПГ) после желудочковой экстрасистолы.
↓А здесь видно спонтанное прекращение эпизода полной блокады левой ножки пучка Гиса (БЛНПГ). И еще в “нормальных” комплексах в правой части картинки видна волна U в V5.
↓Полная блокада правой ножки пучка Гиса (БПНПГ) у пациентки около 90 лет в сочетании с фибрилляцией предсердий и дисгормональными отрицательными Т во всех отведениях. Отрицательный Т во всех грудных отведениях у более молодых пациентов должен сильно насторожить, однако у пожилых пациенток такая картина ЭКГ является особенностью климактерического периода и может сохраняться годами.
↓Неполная блокада правой ножки пучка Гиса (БПНПГ) – невысокое правое “заячье ухо”, неширокий комплекс QRS в правых грудных отведениях (V5-V6).
↓Блокада правой ножки пучка Гиса (БПНПГ) во время вставочной наджелудочковой (соответственно аберрантной) экстрасистолы.
↓Интересная картинка – на фоне постоянной блокады левой ножки пучка Гиса (БЛНПГ) появляется аберрантная наджелудочковая экстрасистола с морфологией блокады ножки правой (БПНПГ).
Признаком двухпучковой блокады (правая ножка пучка Гиса плюс передневерхняя ветвь левой ножки) будет сочетание резкого отклонения оси влево (направление комплекса QRS в AVF вниз) и “заячих ушей” в V1-V3 на одной ЭКГ.
Причины и факторы риска
Патологическое состояние возникает вследствие следующих нарушений в системе сердца и сосудов:
- ишемическая болезнь;
- атеросклероз;
- кардиомиопатия;
- ревматизм;
- миокардит
- дистрофия сердечных тканей;
- стенокардия;
- инфаркт миокарда;
- миокардиодистрофия;
- кардиосклероз.
Провоцировать патологию могут также такие факторы, как:
- нарушение функционирования ЦНС;
- гипоксемия;
- дисбаланс электролитов в крови;
- нейроциркуляторная дистония;
- интоксикация организма;
- патологии органов пищеварительной системы;
- болезни нервной системы;
- некротический процесс;
- сбои в гормональной системе;
- дефицит определенных полезных веществ и витаминов;
- генетическая предрасположенность;
- сильное психоэмоциональное и физическое перенапряжение;
- стрессовые ситуации.
https://www.youtube.com/watch?v=uyrpPRdOW0s
Иногда дополнительной причиной является применение некоторых лекарственных препаратов. К этим средствам относятся гликозиды, верапамил, бета-адреноблокаторы. Обычно такое явление происходит в результате превышенная дозировка лекарственных средств, которые воздействуют на быстроту импульсового проведения.
Бывает, что заболевание возникает как осложнение после хирургического метода лечения при различных дефектах сердца.
В этиологию развития патологии входят как врожденные, так и приобретенные заболевания сердца, прием медикаментов, наследственность.
Cписок заболеваний, которые могут выступить причиной развития блокады:
- инфаркт;
- метастазы;
- опухоли;
- фиброз;
- болезнь Лева-Ленегра;
- ишемическая болезнь сердца;
- миокардит;
- кардиомиопатия;
- кардиосклероз;
- атеросклероз;
- сахарный диабет;
- вегетососудистая дистония (ВСД);
- васкулиты;
- аутоиммунные заболевания;
- повреждения атриовентрикулярного узла;
- гипертония;
- пороки сердца;
- эндокринные нарушения;
- проблемы с желудочно-кишечным трактом (например, при рвоте);
- нарушения дыхания (например, апноэ);
- интоксикация лекарственными препаратами.
А также существуют и другие факторы, которые могут спровоцировать нарушения функции проводимости — нехватка микроэлементов, влияющих на сердце, чрезмерные физические нагрузки, частые стрессы, прием наркотических препаратов.
По ведущему механизму все причины блокад сердца делят на несколько групп:
- вызванные нарушением регуляции (функциональные). Они могут возникать при психоэмоциональном напряжении, вегетативных сбоях, нейроэндокринных нарушениях, дезадаптационных срывах или быть связаны с рефлекторными влияниями (гастритом, язвенной или желчнокаменной болезнью, почечной коликой, панкреатитом, межпозвоночной грыжей, эмболией в систему легочной артерии, новообразованиями средостения, оперативным вмешательством на органах грудной полости, черепно-мозговыми травмами, неопластическими процессами в головном мозге и др.);
- органические, связанные с поражением сердечной мышцы на фоне ишемической болезни сердца, гипертонической болезни, сердечной недостаточности, врожденных или приобретенных клапанных пороков, миокардита, перикардита, миокардиодистрофии;
- токсические, возникающие на фоне отравления солями тяжелых металлов, алкоголем, наркотическими веществами, никотином, при передозировке некоторых лекарственных средств (симпатомиметиков, сердечных гликозидов, диуретиков, большинства психотропных средств, некоторых противоаритмических препаратов и антибиотиков), как следствие эндогенной интоксикации при онкологических заболеваниях, инфекционных процессах, уремии;
- электролитные сдвиги;
- нарушения гормонального фона (пубертатный, предклимактерический и менопаузальный периоды, тиреотоксикоз, гипотиреоз, беременность);
- врожденные патологии строения проводящей системы (идиопатический кальциноз) и проведения нервного импульса (синдромы удлиненного и короткого QT, предвозбуждения желудочков);
- механические – повреждение в ходе диагностических или лечебных манипуляций на сердце, травмы;
- идиопатические (невыясненной этиологии).
Блокада сердца может возникать на фоне ИБС и прочих органических заболеваний, поражающих сердечную мышцу
Диагностика
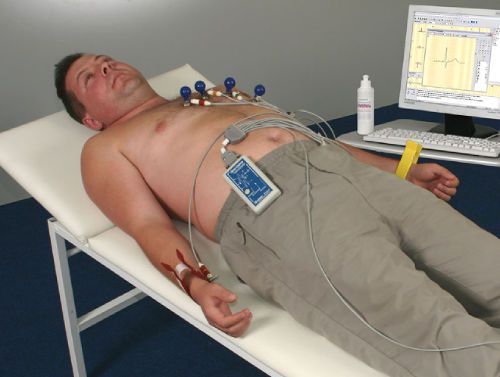
При появлении симптомов болезни, доктор может узнать о нарушениях при расшифровке анализов и осмотре пациента. Прослушивая работу сердца, врач может определить сбои в сердцебиении, а также характерную для некоторых остановку сердца. Чаще всего болезнь диагностируется посредством электрокардиограмм, благодаря которым удается точно определить вид заболевания.
Диагностика ЭКГ сердца
Такую процедуру выполняют в течение суток, и результатом процедуры становится информация о переходящих блокадах, проблемах ритмичности сердца. У больных часто проверяют блокады сердца на ЭКГ с нагрузками, что позволяет установить уровень допустимых физических нагрузок и класс сердечной недостаточности. Для обнаружения причин патологии используют также и другие способы обследования:
- ЭКГ;
- МРТ;
- ЭФИ;
- мониторинг Холтера;
- рентгенография легких;
- коронарография;
- ЭФИ.
Блокаду сердца не сложно диагностировать. Но могут понадобиться дополнительные исследования. В первую очередь сбор анамнеза. Состояние больного. Время возникновения болезни. Клинические симптомы. Наличие генетической предрасположенности. Электрокардиография наиболее точно сможет определить блокаду. В ней четко выраженная картина патологических изменений.
Действует также метод определения функционирования сердца. Данная диагностика подробно опишет работу сердца. Всего его характеристики. Ну и, конечно же, консультация кардиолога. Врач сможет поставить диагноз на основе проведенных исследований.
На кардиограмме будет хорошо заметно нарушение высоты, толщины и продолжительности зубца Р. Кроме этого, ЭКГ признаки блокады указывают на увеличение интервала PQ практически в два раза.
В некоторых случаях при проведении ЭКГ обследования специалист не может поставить точного диагноза. Для этого используется метод суточного мониторирования электрокардиограммы или снятие ЭКГ при увеличенной физической нагрузке. В таком случае можно более детально наблюдать за изменением частоты и продолжительности сокращения сердца на протяжении суток или при увеличении нагрузки.
Выпадение части импульсов становится более очевидным на запущенных стадиях блокады. Для определения причинного фактора потребуется пойти в клинику по месту жительства и записаться к кардиологу. Он проведет опрос для выяснения беспокоящих симптомов, наличия наследственный предрасположенности и сопутствующих патологий, а затем осмотрит пациента.
- Пациенту вводят дозу «Атропина». Нарушение проводимости, не связанное с патологическими изменениями, начинает проявляться примерно через 30 минут.
- На электрокардиограмме врач увидит измененные зубцы, которые демонстрируют, насколько медленно движутся импульсы.
Дополнительно может потребоваться пройти суточный ЭКГ мониторинг, УЗИ сердца и сдать анализы. Ориентируясь на полученные результаты, врач сможет поставить диагноз и составить схему терапии.
Методы диагностики блокады сердца:
- физикальное исследование;
- ЭКГ;
- суточное ЭКГ-мониторирование;
- чреспищеводное ЭКГ-исследование.
 Главный метод диагностики блокады сердца – ЭКГ
Главный метод диагностики блокады сердца – ЭКГ
Атриовентрикулярные блокады
Атриовентрикулярная (АВ) блокада — это нарушение проведение электрического импульса между предсердиями и желудочками. Ее также называют предсердножелудочковой. Она может быть частичной или полной, постоянной или возникать спонтанно. Наиболее достоверный способ ее диагностики — это суточный мониторинг по Холтеру. При такой процедуре датчики закрепляются на груди больного на сутки. В этот период противопоказаны физические нагрузки, но умеренная активность разрешается. Таким образом, можно отследить работу сердца в зависимости от времени суток и интенсивности нагрузок.
1 степень
Атриовентрикулярная блокада 1 степени представлена замедлением распространения импульса с предсердий до желудочков. Если в норме это время составляет от 0,15 до 0,18 секунд, то при блокаде первой степени оно увеличивается до 0,2 секунд. На ЭКГ визуализируется увеличение интервала PQ.
АВ блокада 1 степени может быть хронической или сопровождать острое течение некоторых болезней. Так, она проявляется в период обострения ревматизма и проходит после стабилизации состояния пациента. Однако при ряде заболеваний она диагностируется постоянно. К ним относятся:
- кардиосклероз, который возникает после острого миокардита;
- атеросклероз венечных артерий, которые питают миокард (особенно правой артерии);
- сифилис, который протекает с поражением миокарда;
- септические явления.
На начальной стадии патология протекает бессимптомно. Ее чаще обнаруживают на плановом ЭКГ или во время диагностики основного заболевания.
2 степень
Атриовентрикулярная блокада 2-й степени возникает при ухудшении проводимости между предсердиями и желудочками, по сравнению с 1-й стадией. На ЭКГ можно отметить выпадение отдельных сокращений желудочков. Такое явление проявляется на каждое 3-е, 4-е или 5-е сокращение и называется периодами Самойлова-Венкербаха.
Еще один признак АВ блокады второй степени можно обнаружить на первичном осмотре, без ЭКГ. Во время аускультации (прослушивании) сердца необходимо одновременно держать руку на пульсе. Так можно выявить выпадение отдельных сокращений.
3 степень
АВ блокада 3 степени называется полной. В таком случае проведение электрических импульсов между предсердиями и желудочками становится невозможным. Это состояние угрожает жизни пациента, поскольку изменения могут быть необратимыми. Полная АВ блокада обнаруживается нечасто — ее можно выявить менее, чем в 1% случав всех проведенных ЭКГ.
Симптомы атриовентрикулярной блокады
Клинические признаки АВ блокады отличаются в зависимости от ее степени. На начальных этапах, при незначительном нарушении проводимости, патология не проявляется, а обнаружить ее можно только на плановом ЭКГ. В дальнейшем возникает характерный комплекс симптомов:
- общая усталость, раздражительность, частые смены настроения, появление панических атак;
- головокружение, обмороки;
- покраснение кожи лица, а затем ее побледнение;
- ослабевание пульса — он с трудом прослушивается на крупных артериях;
- дыхание становится более глубоким, его частота снижается;
- мышечные судороги, которые начинаются в области лица, затем переходят на туловище и конечности;
- расширение зрачков;
- непроизвольное мочеиспускание и дефекация.
Такие симптомы характерны для тяжелой степени нарушения проводимости. Приступы могут периодически возникать у пациентов, при этом не обязательно будет проявляться полный комплекс клинических признаков. При легком течении патологии больной жалуется на головокружение, ощущение шума в ушах и потерю чувствительности конечностей. При средней тяжести возможны также обмороки.
ЭКГ здорового человека представляет собой равномерную смену зубцов и интервалов между ними
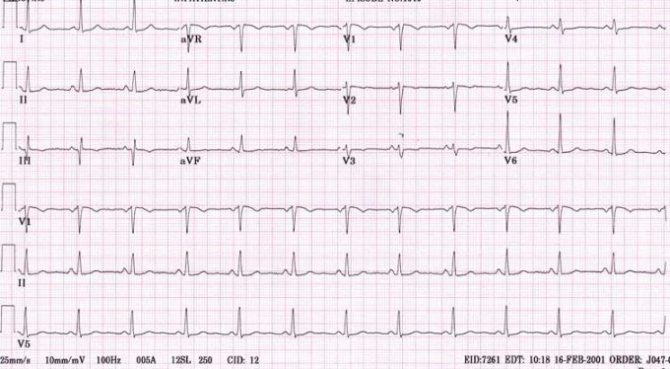
Признаки на ЭКГ
Наиболее достоверный метод диагностики атриовентрикулярных блокад — электрокардиография. Расшифровкой результатов занимается врач-кардиолог. Типичными симптомами, которые указывают на развитие АВ блокады, становятся:
- сохранение ритма сокращения предсердий — зубец Р появляется с равными интервалами;
- интервалы между желудочковыми комплексами становятся более редкими, но при этом могут сохранять собственный ритм;
- предсердный зубец (Р) теряет связь с желудочковым и может появляться на любом участке кардиограммы.
ВАЖНО! Исследование электрокардиографическим методом информативно, но имеет погрешности. Так, у некоторых пациентов блокады могут возникать не постоянно, а в определенные периоды
Для получения более достоверных результатов ЭКГ проводят повторно или назначают мониторинг по Холтеру.
Причины
Однако часто такая патология возникает в течение жизни не только в детском, но и взрослом возрасте. К факторам, которые способны спровоцировать нарушения функционирования сердечно-сосудистой системы, вызвать блокаду сердца, относятся:
- чрезмерное увлечение спортом, когда организм подвергается непомерным систематическим физическим нагрузкам;
- ишемическое заболевание;
- ревматизм;
- сердечная недостаточность;
- кардиомиопатия;
- гормональный дисбаланс.
 Чрезмерное увлечение спортом
Чрезмерное увлечение спортом
Иногда в качестве главных провокаторов блокады сердца выступают:
- осложнения, побочные эффекты, возникшие на фоне приёма некоторых медикаментозных препаратов;
- вследствие токсического воздействия;
- при возникновении травм сердца в ходе проведения хирургической операции.
Существует ряд основных причин возникновения патологии:
- аутоиммунная болезнь;
- тиреотоксикоз;
- дифтерия;
- миокардит;
- васкулит;
- приобретенный порок сердца;
- опухоль или метастаз миокарда;
- микседема;
- саркоидоз;
- амилоидоз;
- инфаркт сердечной мышцы;
- фиброз;
- гипертония;
- нарушение обменных процессов;
А также существует вероятность появления блокад от приема гликозидов, антиаритмических препаратов, бета-блокаторов. Патология может появиться после хирургического вмешательства, а также усложнять разного рода операции. Проводимость миокарда нарушается от приема наркотиков и передозировки алкоголя.
Причин для развития блокады сердца существует довольно много. Среди наиболее значимых можно выделить следующие:
- миокардит – воспаление миокарда сердца, которое является следствием перенесенного вирусного заболевания или нарушением иммунной системы организма пациента;
- кардиомиопатия – группа болезней, которые спровоцированы изменением структуры предсердий или желудочков. Нередко причиной кардиомиопатии также является ишемическое заболевание сердца;
- кардиосклероз – является следствием замены мышечной ткани на рубцовую;
- острая форма инфаркта миокарда – приблизительно у 20% пациентов перенесенный инфаркт является причиной развития блокады;
- приобретенный или врожденный порок;
- повышенное артериальное давление.
Точное определение причины развития блокады поможет назначить максимально эффективный курс лечения и поддержания сокращения сердца пациента.
Блокада сердца 2 степени возникает при органических поражениях его тканей. К патологиям, которые сопровождаются воспалительными или рубцовыми процессами в миокарде, относят:
- миокардит;
- кардиомиопатию;
- кардиосклероз;
- острый инфаркт;
- пороки сердца;
- артериальную гипертонию.
Миокардит — это воспалительный процесс сердечной мышцы. Причиной воспаления могут стать вирусные, бактериальные инфекции и аутоиммунные заболевания. Причины блокады могут быть связаны с патологическим изменением структуры сердца. Кардиомиопатия может развиваться при повышенном сердечном давлении, дисбалансе гормонов, ишемической болезни, чрезмерном употреблении спиртных напитков или наркотиков.
Проходимость импульсов нарушается в результате рубцевания мышечной ткани, которая вовлечена в зону воспаления. Такие патологические изменения происходят после перенесенного инфаркта миокарда, врожденных или приобретенных пороков сердца. Причиной нарушения проводимости импульса может стать прием бета-блокаторов или сердечных гликозидов.
Самой частой причиной сердечных блокад является коронарная болезнь, при которой нарушается кровообращение в миокарде, развивается его склероз, поражающий и нервные волокна. Часто блокады возникают после перенесенного инфаркта миокарда, а также при любом поражении миокарда – инфекционном и токсическом миокардите, перегрузке его при гипертонической болезни, у спортсменов. Встречаются и врожденные блокады, возникшие в период внутриутробного развития.
Методы диагностики
Диагностика начинается со сбора анамнеза, прослушивания тонов, выявления сопутствующих заболеваний и изучения возможного влияния наследственности.
Если появляется подозрения на блокаду, пациента отправляют на ЭКГ (электрокардиографию) — это основной метод диагностики данного заболевания. Процедура проводится для регистрации электрических полей, образующихся при работе сердца. Оценка состояния больного происходит по графику, на котором отмечены зубцы, отражающие различные процессы, проходящие в сердце. Всего существует шесть зубцов (P, Q, R, S, T, U) и их производные (PQ, QRS, ST).
При блокаде на графике заметны отклонения от нормы в зубцах P и Q, и их производных.
Разные виды патологии проявляются на кардиограмме по-разному:
- синоатриальная не отражается на графике ЭКГ. Косвенно на патологию указывают увеличение интервала RR (обозначение сердечного ритма) в два раза по сравнению с предыдущим и отсутствие зубца P (обозначает сокращение предсердий) в момент паузы;
- 1-ая степень атриовентрикулярной блокады выражается изменением интервала PQ (обозначение электрического импульса при прохождении через атриовентрикулярный узел). Отклонением от нормы считается его увеличение. 2-ая степень — отсутствие на графике зубца Q (обозначает сокращение желудочков) и производной QRS (оценка равномерности сокращений желудочков). Может наблюдаться увеличение интервала PQ. 3-я степень — видна заметная разница в частотах у зубца P и комплекса QRS.
- блокада ножек и ветвей пучка Гиса — расширяется производной QRS при нахождении в норме зубца P.
При преходящих видах патологии ЭКГ не всегда может зафиксировать отклонения от нормы, поэтому используются дополнительные методы постановки диагноза:
| Метод | Описание |
| Суточный мониторинг сердечного ритма (холтер) | На грудь пациента устанавливаются датчики аппарата ЭКГ и замеры длятся на протяжении суток.
Данный метод помогает прояснить степень тяжести патологии, характер ее возникновения и факторы, на это повлиявшие. |
| Электрофизиологическое исследование сердца (ЭФИ) | Через пищевод — перед процедурой обязательно делают электрокардиограмму и замеряют давление (проводятся для понимания, что ЭФИ не спровоцировало нарушения работы сердца). Далее, через нос или рот (через рот процедура проводится гораздо реже) вводится зонд с электродом на конце. Электрод пускает легкие импульсы, стимулируя миокард. При стимуляции снимается электрограмма и после извлечения зонда ее анализируют. |
| Внутрисердечно — перед процедурой обязательно снимаются показания ЭКГ (кардиограмма) и тонометра. Больному вводятся анестетики и обезболивающие. После этого выполняют пункцию вены и через нее вводят катетер с пятью электродами на конце и проводят его до рта пациента. После проведения стимуляции полученные данные анализируются.
Оба вида исследования проводятся тогда, когда обычная ЭКГ не дает достоверного ответа и не позволяет точно установить природу нарушений. |
|
| Ультразвуковое исследование (ЭхоКГ) | ЭхоКГ через грудную клетку — проводится также, как и УЗИ. Пациент ложится на кушетку, оголяет верхнюю часть туловища и датчик устанавливается на грудную клетку. |
| ЭхоКГ через пищевод — процедура осуществляется при затруднениях проведения диагностики первым способом.
Оба варианта ЭхоКГ применяются для выявления причин блокады, связанных непосредственно с работой сердца. |
Полная AV блокада у детей
Полная АВ блокада у ребенка может быть врожденной и приобретенной. Как правило, нарушение проводимости локализуется в АВ узле (16 – 25% случаев), пучке Гиса (14 – 20%), ножках пучка Гиса (56 – 68%). Врожденная АВ блокада 3 степени у детей обусловлена наличием антител класса анти- 48 kD SS-B/La, анти- 52 kD SS-A/Ro, и анти-60 kD SS-A/Ro у матерей – после прохождения плаценты они реагируют с L типами кальциевых каналов, замедляя атриовентрикулярную проводимость (развивается АВ блокада I степени). Деятельное воздействие антител приводит к воспалительной реакции в сердце плода, что ведет к необратимому поведению.
Врожденная АВ блокада 3 степени у ребенка может быть диагностирована еще до рождения (на 16 неделе гестации (беременности). Носительство антител есть у 1% женщин, однако вероятность рождения ребенка с полной AV блокадой гораздо ниже. Установлено, что вынашивание плода в зимний период, низкий уровень витамина D у матери и повышенная инфицированность повышают вероятность рождения с АВ блокадой 3 степени.
Приобретенная АВ блокада 3 степени у детей проявляется в обмороках, головокружении, слабости, повышенной утомляемости. Лечение АВ блокады III ст. у детей такое же ,как и у взрослых – установкой кардиостимулятора.
Блокады сердца у детей – нарушение, возникающее при плохой работе проводниковых клеток второго и третьего типов, которые ответственны за передачу импульсов по всей проводниковой системе и к сократительному миокарду.
Блокады по локализации:
- синоатриальная
- атриовентикулярная
- внутрижелудочковая
Синотриальная случается на уровне миокарда предсердий. Атриовентикулярная характерна для уровня атреовентикулярного соединения и ствола пучка Гиса. Внутрижелудочковая блокада происходит на уровне ножек и разветвлений пучка Гиса. Проводимость может нарушаться на различных уровнях одновременно, что говорит о распространенном поражении проводящей системы сердца.
Виды блокады по полноте:
При полной появляется полный перерыв прохождения волны возбуждения. А при неполной импульсы проводятся замедленно, или же некоторые из импульсов могут периодически не проходить через участок поражения.
Блокады по отношению к пучку Гиса:
Синотриальная блокада – при которой импульс замедляется или прекращается при проведении от синотриального узла к предсердиям. Виды синотриальной блокады у детей: постоянная, преходящая.
Частичная синотриальная блокада характеризуется тем, что часть импульсов не проходит от СА-узла к предсердиям, что сопровождается периодами асистолии. Если несколько сокращений желудочков случается один из одним, то у ребенка может кружиться голова, возможен и обморок, и сердечное «замирание». При аускультации врач выслушивает временное отсутствие тонов сердца. На ЭКГ видны длительные диастолические паузы, после которых могут появиться выскальзывающие сокращения или ритмы.
Полная синотриальная блокада – состояние, когда до предсердий импульсы не доходят вообще ни в каком количестве.
Атриовентрикулярные блокады – при которых импульсы плохо проводятся через антриовентикулярное соединение. Блокады бывают первой, второй и третьей степени.
I степень можно диагностировать только при помощи ЭКГ. Аускультативные методы не дают результата. Симптомы не проявляются. На ЭКГ видно удлинение интервала P—Q по сравнению с нормой, адекватной возрасту ребенка. Проведение импульсов через участок поражение более медленное, чем должно быть.
II степень атриовентрикулярной блокады делится на два типа. Часть импульсов не проходят к желудочкам от предсердий, потому может иногда возникать асистолия. С помощью аускультации можно определить паузы в ритме сердца, которые возникают периодически.
III степень известна как полная поперечная АВ-блокада. Импульсы к желудочкам от предсердий не проходят совершенно. Гетеротопиый ритм более редкий, чем синусовый. Аускультативно выслушивается замедленный сердечный ритм. Частота сердечных сокращений меньше, чем в норме для детей данного возраста.
Внутрижелудочковые блокады (блокады ножек пучка Гиса)
Могут быть как изолированные блокады, так и сочетания нескольких из них: левой, правой ножек, передней и задней левой ветвей. Диагностировать такой тип блокад сердца у детей можно только при помощи метода ЭКГ. По выраженности они бывают полными и неполными.