Болезнь гиршпрунга
Содержание:
В чем суть заболевания
В норме в подслизистом и мышечном слоях стенки кишечника имеются специальные сплетения нервных клеток (ганглии), ответственные за продвижение содержимого кишечника по направлению к анусу. При болезни Гиршпрунга на некоторых участках толстого кишечника отмечается отсутствие таких ганглиев или же их недостаточное количество.
В результате такой аномалии нарушается моторика кишечника, каловые массы не выводятся из организма, скапливаются в кишечнике, появляются постоянные запоры, развивается выраженная интоксикация организма ребенка. Протяженность и высота расположения аномального участка может быть разной. Чем больше протяженность и чем выше расположение участка с нарушением иннервации, тем ярче выражены будут проявления болезни у новорожденного.
Содержимое кишечника скапливается выше пораженного участка и вызывает его значительное расширение. В то же время в отделе кишки, расположенном ниже аномального участка, перистальтика усиливается, что является причиной гипертрофии (утолщения) кишечной стенки.
Точная причина патологии неизвестна. Установлено, что болезнь Гиршпрунга является наследственным заболеванием. Если она была у кого-либо в роду, то риск развития аномалии у ребенка значительно возрастает.
Предполагают, что причиной болезни может стать мутация генов в ДНК, ответственных за правильное формирование иннервации пищеварительной системы. Однако причины этой мутации не установлены.
Образование нервных ганглиев в пищеварительном тракте происходит в сроке 5-12 недель беременности. Под влиянием каких-то неизвестных факторов формирование системы иннервации прерывается. Причем аномальный участок может равняться нескольким сантиметрам в длину, а в тяжелых случаях распространяться на всю толстую кишку.
Симптомы
У новорожденных клиническая картина болезни желудочно-кишечного тракта заметна практически сразу. Возможно диагностирование проблемы в пубертатном периоде или юношестве.
Запоры становятся очевидным признаком проявления, который позволяет заподозрить болезнь Гиршпрунга. У новорожденных с первых недель жизни отмечаются трудности с актом дефекации. Они становятся интенсивнее при введении прикорма. У малышей после года отмечаются стойкие и постоянные запоры. Чем старше становится ребенок, тем труднее опорожнить кишечник. Получается только после применения клизмы. Газообразование увеличено. Появляется «лягушачий» живот. В ряд симптомов мегаколона также входит отставание в росте от сверстников. Причиной возникновения становится нарушенное всасывание и развивающийся синдром мальабсорбции.
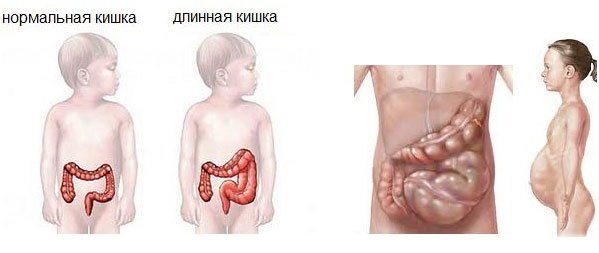
К поздним признакам относится недостаток железа в крови, гипертрофия, грудная клетка деформируется подобно рахитной. Образуются камни кала. Наступает интоксикация организма. Возможно появление энтероколита, выражающегося в нарастающей температуре тела, поносе и рвоте. Если степень интоксикации высока, то возникает расширение толстой кишки.
Лечение
Как правило, самым эффективным методом является операция. Можно откладывать до наступления двухлетнего возраста. До этого времени ребенку будут проводить терапию, используя консервативные методы лечения, даже не в стационаре, а в домашних условиях. Основной задачей родителей является помочь ребенку научиться испражняться естественным путем, стимулировать для этого кишечник. Такие методы терапии в себя включают:
клизмирование, может использоваться вазелиновые, очистительные или сифонные клизмы, очень важно данную процедуру проводить в одно и то же время ежедневно, чтобы выработался условный рефлекс;
диетотерапия: при грудном вскармливании необходимо, как можно дольше не переводить ребенка на другой тип питания; если карапуз — искусственник, то весь рацион питания необходимо согласовывать с врачом; у деток постарше важно присутствие продуктов с повышенным содержанием клетчатки (помогают усилить перистальтику кишечника), в частности курага, чернослив, свекла, яблоко, гречка, морковь, овсянка, кисломолочные продукты;
лечебная гимнастика и массаж. О том, как проводить данные процедуры вам расскажет специалист или вы можете пригласить массажиста на дом.. В некоторых случаях родителям все же удается избежать оперативного вмешательства
В некоторых случаях родителям все же удается избежать оперативного вмешательства.
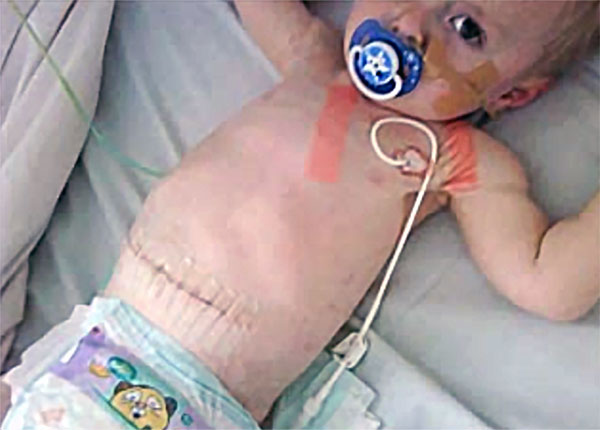 Ребенок после операции. Болезнь Гиршпрунга
Ребенок после операции. Болезнь Гиршпрунга
Операция назначается после проведения определенных обследований. Время подбирается благоприятное, когда у ребенка нормальное самочувствие, недопустимо в период обострения.
Операция заключается в удалении пораженного участка с соединением не поврежденных участков кишечника. Операцию могут проводить по одному из двух сценариев:
- одномоментная — моментальное соединение здоровых участков кишечника после резекции пораженных зон;
- двухмоментная — после лечения выводят участок кишечника наружу, после этого каловые массы отходят в калоприемник, и только потом проводят соединение здоровых участков.
После проведения оперативного вмешательства заметно улучшение, появляется возможность самостоятельной дефекации.
Теперь вам известно, что собой представляет болезнь Гиршпрунга, лечение данного заболевания. Помните о необходимости своевременной терапии, таким образом, вы можете предостеречь своего малыша от развития серьезных осложнений.
Причины
Болезнь Гиршпрунга, возникающая как изолированное расстройство, связана с мутациями в нескольких различных генах. Приблизительно у 50% пострадавших людей имеется одна из таких генетических аномалий. Эти генетические изменения приводят к тому, что люди становятся восприимчивыми или предрасположенными к развитию заболевания. Человек, генетически предрасположенный к расстройству, несет в себе ген (или гены) заболевания, но он может быть экспрессирован только в том случае, если он спровоцирован или “активирован” при определенных обстоятельствах, например, в связи с определенными факторами окружающей среды (многофакторное наследование).
Наследование этих генных изменений может быть доминантным или рецессивным в зависимости от вовлеченного гена, но, вероятно, необходимо наличие множества аномальных генов для возникновения расстройства. Аномальные гены, связанные с заболеванием, могут провоцировать разные симптомы у членов одной семьи. Если у родителей есть больной ребенок, вероятность того, что у них появится еще один ребенок с расстройством, возрастает.
Гены, связанные с заболеванием, находятся в двух основных группах, называемых генами RET и EDNRB. Когда расстройство затрагивает короткий сегмент толстой кишки, основным вовлеченным геном является ген RET, расположенный на хромосоме 10q11.2.
Когда заболевание возникает наряду с другими аномалиями, причиной часто является аномалия хромосомы или генетический синдром. Люди с синдромом Дауна подвержены большему риску развития болезни Гиршпрунга, чем люди в общей популяции. Генетические синдромы, которые могут быть связаны с аганглиозом, включают:
- синдром Вильсона-Микити;
- синдром Ваарденбурга;
- синдром Барде-Бидля;
- синдром гипоплазии развития хрящевой ткани и волосяного покрова;
- синдром врожденной центральной гиповентиляции;
- синдром Фринса;
- синдромы множественной эндокринной неоплазии 2 типа;
- синдром Смита-Лемли-Опица;
- синдром L1;
- синдром Питта-Хопкинса.
Признаки и симптомы болезни Гиршпрунга возникают из-за неспособности определенных нервных клеток, называемых ганглиями, развиваться в части толстой кишки младенца. Расстройство иногда называют нейрокристопатией, что означает, что расстройство является результатом аномалий в клетках и тканях, возникающих в нервном гребне. Нервный гребень — это временная группа клеток, находящихся в развивающемся эмбрионе. Нервный гребень дает различные типы клеток организму. При болезни Гиршпрунга ганглии не развиваются должным образом из нервного гребня. Так как ганглии отсутствуют в кишечнике, стул не может пройти через кишечник и выйти из тела через перистальтику.
Длина кишечника больного может варьироваться. Примерно у 80% пострадавших детей поражается толстая кишка, обычно называемая ободочной и прямой кишкой. Прямая кишка является последней частью толстой кишки и соединяет анус с сигмовидной кишкой. Говорят, что младенцы с отсутствием ганглиозных клеток в прямой кишке и сигмовидной толстой кишке имеют «коротко-сегментную» болезнь Гиршпрунга. В то время как приблизительно 12% детей имеют отсутствие ганглиозных клеток в большей части толстой кишки, и их заболевание называют «длинно-сегментным», и примерно у 7% отсутствует ганглиозные клетки во всей толстой кишке и, возможно, в части тонкой кишки, они называются тотальным кишечным аганглиозом.
Диагностика
2.1 Жалобы и анамнез
- Симптомы обычно возникают в раннем детстве.
- Клинические проявления у детей могут быть стертыми и развиться в зрелом возрасте.
- Главная причина обращения – запор, у большинства отсутствует самостоятельный стула и позыв на дефекацию.
- У некоторых пациентов сохранен позыв на дефекацию и самостоятельный стул при ощущении неполного опорожнения.
- Вздутие живота у половины пациентов.
- Боли в животе, как правило, приступообразного характера и на высоте запора, купируемого очистительной клизмой.
- Тошнота и рвота при декомпенсации, сопровождаются болями в животе.
- Возможна слабость и недомогание как проявление общей интоксикации.
- У взрослых не развиваются явления энтероколита, характерного для детей.
2.2 Физикальное обследование
Осмотр и пальпация живота:
- развернутый реберный угол;
- асимметрия живота на фоне вздутия, увеличения толстой кишки»
- увеличение живота в размерах;
- растянутая передняя брюшная стенка;
- видимая перистальтика.
При компенсированном состоянии пальпация живота может быть малоинформативной.
При субкомпенсированном и декомпенсированном мегаколон:
- пальпаторно определяется раздутая ободочная кишка;
- часто сигмовидная кишка в форме баллонообразного цилиндра, как правило, в левой половине;
- при переполнении кишки содержимым при пальпации остаются пальцевые вдавления;
- могут пальпироваться каловые камни, нередко смещаемые в просвете кишки.
Ректальное исследование у больных наданальной формой позволяет обнаружить каловые массы или копролиты в ампуле прямой кишки.
Неинформативен осмотр промежности, перианальной области.
2.3 Лабораторная диагностика
Специфичных лабораторных проявлений болезни Гиршпрунга нет.
Для исключения вторичного мегаколон при эндокринологических расстройствах и электролитных нарушениях определение уровня:
- ТТГ,
- кальция и калия плазмы.
2.4 Инструментальная диагностика
Рентгенологические методы исследования
- Обзорная рентгенография брюшной полости без предварительной подготовки.
- Ирригоскопия для установления зоны сужения и ее протяженности, распространенность мегаколон и состояние нерасширенных отделов ободочной кишки.
У большинства пациентов нет необходимости в изучении моторно-эвакуаторной функции толстой кишки.
Эндоскопические методы исследования
- Ректороманоскопия.
- Колоноскопия — вспомогательный метод из-за невозможности полноценной подготовки к исследованию и трудности проведения аппарата при отсутствии достаточной площади фиксации колоноскопа.
Физиологические методы исследования
Аноректальная манометрия с исследованием ректоанального ингибиторного рефлекса (рефлекторного расслабления внутреннего сфинктера при повышении давления в прямой кишке) — диагностический критерий болезни Гиршпрунга с чувствительностью 70–95%.
2.5 Иная диагностика
Гистохимическая и морфологическая диагностика базируется на выявлении повышения ацетилхолинэстеразы в собственной пластинке слизистой оболочки аганглионарного сегмента.
Материал для определения уровня ацетилхолинэстеразы берется на 5, 10 и 15 см от края анального канала.
ИГХ-диагностика с выявлением нервных волокон, содержащих нейротрансмиттер оксид азота (NO), в аганглионарной зоне отсутствует оксид азота. Особенно ценна при ультракоротком аганглионарном сегменте, когда нет характерной рентгенологической картины, и при отсутствии ректоанального рефлекса.
Биопсия стенки прямой кишки — с иссечением полнослойного фрагмента стенки на 3 см от зубчатой линии с исследованием на интрамуральные ганглии:
- при дифференциальной диагностике идиопатического мегаколон и болезни Гиршпрунга, когда противоречивы данные аноректальной манометрии, пробы на ацетилхолинэстеразу и рентгенологическая картина;
- зона физиологического гипо- и аганглиоза может распространяться до 5 см проксимальнее зубчатой линии;
- иссечение полнослойного лоскута шириной 1 см по задней стенке прямой кишки от зубчатой линии протяженностью не менее 6 см во избежание ложноположительного результата.
Дополнительные методы диагностики — при дифференциации с состояниями, которые характеризуются обстипационным синдромом.
2.6 Диагностические критерии болезни Гиршпрунга у взрослых
Критерии установления болезни Гиршпрунга:
- запор с детского возраста;
- на ирригограммах зона относительного сужения в дистальных отделах толстой кишки с супрастенотическим расширением;
- при аноректальной манометрии отсутствие ректоанального ингибиторного рефлекса;
- положительная реакция слизистой оболочки прямой кишки на ацетилхолинэстеразу.
В сомнительных случаях необходима трансанальная биопсия стенки прямой кишки по Свенсону.
Использование хирургического лечения
Болезнь Гиршпрунга у новорожденных угрожает нарушением развития ребенка, присоединением инфекции. Операцию при тяжелом течении рекомендуют проводить как можно раньше по экстренным показаниям.
При осмотре кишечника по время операции хирург по внешнему виду отличает участок кишечника, лишенный иннервации: бледный, истонченный, атоничный
Суть вмешательства: производится резекция (удаление) неполноценного участка кишки и формирование анастомоза между оставшейся частью и анальным отверстием. В ходе операции хирурги стараются максимально сохранить кишечник. Из существующих методов выбирается индивидуальный для конкретного ребенка в зависимости от возраста, стадии и степени поражения, вероятного риска осложнений.
По поводу планового лечения мнения детских хирургов расходятся. Одни — рекомендуют малышу до года обеспечить формирование колостомы — на первом этапе вывести конец кишки на кожу передней брюшной стенки. Выделенный кал будет собираться в калоприемник.
Второй этап рекомендуют провести в старшем возрасте. Отверстие на брюшной стенке ушивается, а здоровым концом соединяется толстая кишка и прямая. При удовлетворительном состоянии пациентов операцию откладывают до двух-, четырехлетнего возраста. Это время постоянно проводится консервативная терапия.
Двухэтапная методика с наложением колостомы считается травматичным вмешательством, поэтому другое мнение доказывает необходимость и возможность соединения этапов лечения. В специализированных клиниках ребенка с болезнью Гиршпрунга оперируют в один этап и даже применяют трансанальный доступ без вскрытия брюшной полости.
Наблюдения хирургов показывают, что применяются разные виды вмешательств. Необходимость резекции илеоцекального отдела и наложения илеостом остается наиболее частой (33,3% от всех операций). 20% пациентов нуждаются в правосторонней гемиколэктомии (удаление восходящей и слепой кишки). Сочетанная резекция участка толстого кишечника и прямой необходима 13,4% пациентов.
Взрослым пациентам методику операции подбирают в зависимости от сопутствующих заболеваний.
Один из вариантов соединения концов кишки после резекции участка между ними
Что необходимо в послеоперационном периоде?
После операции пациентам требуется восстановительный период до полугода. Продолжительность зависит от степени тяжести до вмешательства. Всегда остается высокий риск инфицирования в области вмешательства. Об этом врач судит по росту температуры, возникновению рвоты, поноса, вздутию живота.
Правильный акт дефекации формируется не сразу. У ¼ прооперированных детей возможны задержки стула или непроизвольное отхождение каловых масс. Такое течение чаще наблюдается у детей с другими поражениями внутренних органов.
Постепенно стул нормализуется. Взвешивание ребенка показывает нормализацию прибавки веса и физического развития. Хирурги наблюдают прооперированного ребенка не менее 1,5 лет.
Уход за ребенком потребует регулярного контроля стула, необходимо обращать внимание на его консистенцию
Родителям рекомендуется:
- расспрашивать ребенка об ощущениях, выявлять развитие дискомфорта;
- организовать диетическое питание, соблюдать режим кормления;
- пока не образуется рефлекс на дефекацию необходимо в одно и то же время проводить очистительные клизмы;
- регулярно заниматься с ребенком лечебной физкультурой.
Методы лечения
Консервативные методы лечения назначаются в качестве подготовительных мероприятий к операции. Хирургическое вмешательство – единственный действенный способ при болезни Гиршпрунга.
Решение о проведении операции принимается с учетом индивидуальных особенностей и имеет три варианта:
- Консервативное лечение проводится до тех пор, пока хирургическое вмешательство будет целесообразно.
- Отсрочка операции и наложение колостомы (противоестественный задний проход, на брюшную стенку выводится открытый конец ободочной или сигмовидной кишки).
- Экстренное хирургическое вмешательство.
Мнения врачей о выборе тактики операции расходятся. Часть из них считают, лечить болезнь Гиршпрунга у новорожденных лучше методом колостомии. Другие придерживаются мнения, что этот метод оправдан после 1 года в случаях, если не удается достичь полного опорожнения кишечника. По мнению третьих – вести консервативное лечение необходимо до тех пор, пока ребенок не будет полностью подготовлен к радикальному оперативному вмешательству.
Грудные дети с болезнью Гиршпрунга тяжело переносят операцию, у них сложно проходит реабилитационный период, велик риск осложнений и летального исхода
Важно своевременно определить момент для хирургического лечения, пока в организме ребенка не начались вторичные патологические изменения (угроза развития энтероколита, дисбактериоза, нарушение белкового обмена)
Для проведения операции оптимальным считается возраст 12-18 месяцев. При достижении стойкого компенсационного состояния ее можно отложить до 2-4-х лет
В ходе подготовительного периода важно соблюдать ряд правил:
- Соблюдать диету маленьким детям и мамам новорожденных (преобладание в рационе овощей и фруктов, кисломолочных продуктов, нежирных сортов мяса).
- Употреблять большое количество жидкости.
- Стимулировать перистальтику кишечника с помощью массажа, лечебной гимнастики, физиотерапевтических мероприятий.
- Регулярно делать клизмы (сифонные и очистительные).
- Вводить внутривенно растворы электролитов и белковых препаратов.
- Принимать витамины и пробиотики.
Многие родители высказывают опасение, что к клизмам у ребенка развивается привыкание, но это необходимая мера. Даже при появлении на некоторое время самостоятельного стула у малыша, его кишечник не опорожняется полностью. Обязательно периодическое проведение сифонных клизм. Это специфическая процедура по промыванию кишечника. Она проводится в медицинском учреждении под контролем врача.
Препараты
В качестве медикаментозного лечения назначают препараты разных фармакологических групп. Схему терапии назначает врач с учетом клинической картины и стадии заболевания. Среди рекомендованных медикаментов:
- слабительные (Сенаде; Глицелакс, Бисакодил-Хемофарм);
- поддерживающие здоровую флору кишечника и устраняющие его непроходимость (Дюфалак);
- ферменты (Гиалуронидаза; Лидаза).
Массаж
Для стимуляции отхождения каловых масс полезен массаж живота. Его нужно проводить до еды или не ранее, чем через час после приема пищи. Процедуру выполняют 2 раза в день (оптимально – утром и вечером). Необходимо слегка надавливать на живот. Продолжительность массажа 10 минут. Недопустимо возникновения болевых ощущений во время выполнения массажных движений.
Гимнастика
Для стимуляции перистальтики толстого кишечника, улучшения кровообращения полезна гимнастика. Ее нужно проводить ежедневно по утрам до приема пищи. Эффективны следующие упражнения:
- Вращения тазом в одну и в другую сторону (по 5 раз).
- Приседания (минимум 5 раз).
- Наклоны вниз (не менее 8 раз).
- Имитация езды на велосипеде (в течение 1 минуты).
- Прыжки из глубокого приседания (не менее 5 раз).
Хирургическое лечение
Цель проведения операции – удаление пораженного участка кишки, сохранение функционирующего отдела и соединение его с прямой кишкой. Эти манипуляции проводятся одномоментно. В некоторых случаях рекомендовано двухмоментное выполнение операции. Существует несколько видов операций, рекомендованных для детей:
- Свенсона – выполняется брюшно-промежностная ректосигмоидэктомия (удаление пораженного отдела сигмовидной кишки) мобилизация дистального отдела толстой кишки.
- Ребейна – сигмовидную кишку низводят, рассекают переходную складку брюшины, прямая кишка мобилизуется до ее надампулярной части.
- Дюамеля – устранение слепой петли и иссечение перегородки.
- Соаве – толстая кишка протаскивается через ректальный цилиндр (через некоторое время ее избыток отсекается).
История
Датский педиатр Харальд Гиршпрунг в 1888 году описал историю болезни двух детей, имеющих сходную клиническую картину: тяжелый запор и вздутие живота. Детям были необходимы ежедневные клизмы. Несмотря на отсутствие какой-либо информации о природе заболевания, была проведена непрерывная терапия, но всё равно оба ребенка умерли. Было проведено посмертное исследование. При вскрытии было обнаружено сужение прямой кишки, а выше суженного отдела было выраженное расширение петель кишечника с изъязвлением слизистой оболочки. Причем не только расширение, но и «стенка также сильно гипертрофирована, особенно мышечный слой». Гиршпрунг не был первым, кто описал это заболевание (до 1888 года было описано 20 случаев), но он был тем, кто предоставил подробное описание этой болезни с учетом своего клинического опыта.
Само название «болезнь Гиршпрунга» стало широко использоваться в лишь в конце 20 века. До 1916 года доктор описал еще 10 случаев заболевания.
Лишь немногие болезни в детской хирургии вызвали столько разногласий и недоразумений, как оптимальное лечение болезни Гиршпрунга.
Симптомы заболевания Гиршпрунга
Синдром заболевания Гиршпрунга проявляются у новорожденных в первые 6 недель жизни. Однако у детей с коротким сегментом кишечника, не имеющим нормальных нервных клеток, симптоматика может не проявляться в течение нескольких месяцев или даже лет.
Симптомы болезни:
- Отсутствие стула в течение первых дней после рождения.
- Вздутый живот из-за скопления газов внутри.
- Рвота, которая может быть желтой или зеленоватой.
- Лихорадка.
У детей, у которых нет ранних симптомов, может наблюдаться следующее:
- Сепсис (инфекция).
- Запор, который со временем ухудшается.
- Малый по объему, водянистый стул.
- Потеря аппетита.
- Замедление роста.
Дети развиваются с задержкой, анализ крови показывает низкое количество эритроцитов, так как кровь может задерживаться в кале.
Лечение
Объединяет два направления тактики: консервативная (в качестве подготовительного этапа перед хирургическим вмешательством) и оперативная (основная, болезнь лечится только с помощью удаления измененных участков толстой кишки). Выполняется в стационаре врачами, специализирующимися в области колопроктологии.
Предоперационная диета
В предоперационном периоде (за 5-7 дней до хирургического вмешательства) нужно исключить те продукты, которые часто провоцируют метеоризм и еду с высоким содержанием клетчатки:
- бобовые;
- капуста белокочанная;
- цельнозерновой хлеб;
- сухофрукты;
- орехи;
- цельное молоко;
- конфеты;
- сдобная выпечка;
- ячневая крупа;
- сухарики, чипсы;
- шоколад;
- алкоголь;
- квас;
- макароны;
- жирные, жареные, острые блюда;
- копчености;
- сырые овощи и фрукты;
- жирная сметана;
- соления;
- консервы.
Можно есть термически обработанные овощи, фрукты (лишенные кожуры и семян), постные сорта мяса (отварные, паровые, тушеные, запеченные в духовке без избытка жира и приправ), белый рис, печеные яблоки, несладкие крекеры. Позволяется нежирный бульон, творог, яйца всмятку, мед в небольшом количестве. Пить разрешено воду, зеленый чай, компоты, морсы – без ограничений по объему жидкости.
Нельзя принимать какую-либо еду и пить за 8 часов до операции.
Это требование должно быть соблюдено в точности, так как в ином случае повышается риск осложнений. Если нужно принять лекарство, которое нельзя отменить, запейте его одним глотком воды или просто рассасывайте в полости рта. После операции назначается дробное питание 4-6 раз в день с легкоусвояемыми продуктами (фрукты, овощи, крупы, кисломолочные виды пищи).
Клизма
Используется как метод подготовки к диагностическим исследованиям (в частности, ирригоскопии) и оперативному вмешательству. Выполняется медицинскими работниками в условиях стационара и может включать такие типы процедуры как:
- Очистительная.
- Гипертоническая.
- Сифонная.
Выбор клизмы зависит от тяжести запора, цели очищения кишечника. Нагретую воду использовать нельзя, так как ее введение в просвет ЖКТ приводит к всасыванию полурастворенных каловых масс и развитию интоксикации (отравления) организма накопившимися токсинами.
Последствия бывают очень серьезными, вплоть до летального исхода, поэтому категорически запрещено практиковать объемные клизмы в домашних условиях.
Медикаментозные средства
Лечение болезни Гиршпрунга фармакологическими препаратами практикуется лишь в рамках временной терапии, направленной на ослабление признаков патологии или подготовку к операции.
Полностью устранить симптомы с их помощью нельзя; применяются такие средства как:
| Фармгруппа | Пример | Цель приема |
| Детоксиканты | «Натрия хлорид» | Вливание внутривенно для устранения накопившихся продуктов метаболизма |
| Нестероидные противовоспалительные средства | «Метамизол натрия», «Кетопрофен» | Блокировка болевых ощущений |
| Противомикробные | «Ванкомицин», «Метронидазол» | Профилактика и уничтожение инфекции |
| Транквилизаторы | «Диазепам» | Помогают убрать тревожность |
| Витамины | А, С, группы В | Ликвидация последствий хронического отравления каловыми токсинами |
| Ферменты | «Панкреатин», «Пепсин» | Стимуляция пищеварения |
| Пробиотики | «Бифидумбактерин» | Коррекция дисбактериоза |
Лекарства назначаются до и после оперативного вмешательства, подбираются индивидуально.
Оперативное лечение
Может быть плановым или экстренным. Первый вариант более предпочтителен для пациентов, так как есть возможность качественной подготовки и время для выполнения всех необходимых диагностических мероприятий. Во втором случае операция проводится по жизненным показаниям из-за осложнений, и лечебные манипуляции осуществляются на фоне минимума предварительных тестов.
Обычно выполняют резекцию (удаление) пораженного сегмента. При необходимости формируют колостому, то есть выводят участок кишки на поверхность брюшной стенки. Операция включает несколько последовательных этапов (в разные дни), ее объем зависит от тяжести болезни. После операции и восстановления с момента выписки из стационара в первый месяц пациентов осматривают еженедельно, затем раз в квартал и, если нет никаких жалоб, рекомендуется 1 консультация в год. Обязательно выполняется ирригоскопия для оценки проходимости просвета ЖКТ.