Болезнь меньера
Содержание:
Описание, классификация, причины
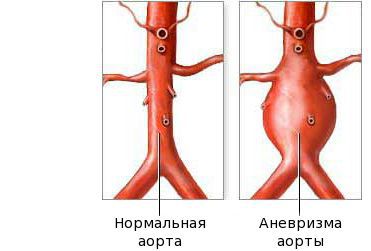
Патология имеет невоспалительный патогенез и заключается в увеличении объема эндолимфы во внутреннем ухе. Это приводит к повышенному давлению на клетки, обеспечивающие способность тела ориентироваться в пространстве. В большинстве случаев наблюдается проблема с одним ухом, но при отсутствии лечения через несколько лет она переходит и на второе. Также примерно у 15% больных страдают оба органа слуха с момента заболевания.
Болезнь протекает эпизодами. Сначала она обостряется, потом начинается период ремиссии с полным или частичным восстановлением слуха и исчезновением симптомов, но после патология вновь дает о себе знать. С каждым разом заболевание проявляется более тяжелыми образом, а ремиссии становятся менее выраженными, т.к. симптомы перестают исчезать.
Классификация
Синдром выделен в отдельную категорию МКБ и имеет код H81.0. Также он классифицируется на несколько форм и стадий, которые определяют особенности протекания патологии. Они определяются на этапе диагностики и постановки диагноза.
Формы синдрома соответствуют преобладающим симптомам, которые испытывает больной. Всего выделяют 3 формы:
- Кохлеарная. Явление вызывает только слуховые симптомы.
- Вестибулярная. Началом синдрома являются проблемы с вестибулярным аппаратом.
- Классическая. Проявляются симптомы первой и второй формы.
Для классической формы, с которой сталкиваются более 30% пациентов, существует дополнительная классификация, разделяющая болезнь на стадии:
- Первая. Основным проявлением является головокружение и тошнота, которые сочетаются с побледнением кожи. Период ремиссии возвращает слух полностью.
- Вторая. Появляются большие проблемы со слухом, сильные головокружения, но при ремиссии состояние значительно улучшается.
- Третья. Происходит сильное снижение слуха, нарушается координация. Симптомы остаются всегда и усиливаются в темноте.
Дополнительно врачи разделяют болезнь на степени тяжести, соответствующие частоте и продолжительности приступов:
- Легкая. Приступы редкие, периоды ремиссии могут длиться несколько месяцев или лет.
- Средняя. Приступы частые, могут длиться около 5 часов, вызывают потерю работоспособности на несколько суток.
- Тяжелая. Приступы длительные и ярко выраженные, проявляются ежедневно.
После постановки диагноза врач обязательно отметит все особенности проявления болезни, выразив их формой, стадией и степенью тяжести синдрома.
Причины
Чаще всего синдром Меньера встречается у людей от 25 до 50 лет, причем большая часть больных относится к городским жителям, а их работа связана с интеллектуальной деятельностью. Вирусные болезни, травмы и врожденные патологии органов слуха, неправильное питание, вредные условия труда – основные факторы риска, которые могут в будущем привести к развитию синдрома Меньера.
Существует ряд прямых причин, которые приводят к патологии. Среди них:
- Генетическая предрасположенность;
- Воздействие вируса или инфекции;
- Анатомические отклонения в височной кости;
- Мигрень, проблемы с сосудами головного мозга;
- Нарушения усвоения калия;
- Проблемы с иммунной системой;
- Аллергические реакции на различные факторы;
- Гормональные изменения при беременности.
Если человек уже страдает от этого синдрома, то новый приступ могут вызывать:
- Физическая усталость;
- Сильный стресс;
- Употребление большого количества пищи или алкоголя;
- Проявление шейного остеохондроза;
- Вдох воздуха с дымом от сигарет;
- Повышение температуры тела;
- Шум окружающего мира;
- Медицинские действия, связанные с ухом.
Спровоцировать возникновение болезни могут сразу несколько факторов, причем как первое ее проявление, так и повторные приступы.
Лечение
Считается, что болезнь Меньера неизлечима. Но возможна остановка прогрессирования процесса и сведение симптомов к минимуму.
Лечение болезни Меньера комплексное. Только одновременное использование целого ряда способов позволяет облегчить страдания больного.
Первым шагом становится соблюдение диеты. Определенные пищевые рекомендации позволяют воздействовать на обменные процессы, в том числе и в области внутреннего уха. Ограничение употребления соли, отказ от алкоголя и кофе, острых приправ способствуют снижению давления эндолимфы, а значит, более редкому появлению приступов.
Желателен отказ от курения (в том числе и пассивного), ведение здорового образа жизни с достаточным количеством сна, сведение на нет количества стрессовых ситуаций.
Для повышения устойчивости вестибулярного аппарата больному показаны специальные упражнения, позволяющие тренировать его, повышать порог его возбуждения, способствующие улучшению координации тела.
Медикаментозное лечение
Медикаментозное лечение заключается в использовании различных препаратов в момент приступа для его ликвидации и в межприступный период.
Купирование приступа проводится с помощью:
- антихилинергических средств: Атропин, Платифиллин, Скополамин;
- адреноблокаторов: Пирроксан;
- антигистаминных средств: Меклозин, Фенкарол, Супрастин, Димедрол;
- противорвотных препаратов: Церукал (Метоклопрамид), Осетрон;
- седативных средств: Диазепам (Сибазон);
- препаратов группы бетагистина: Бетасерк, Вестибо, Вестинорм, Бетагис;
- сосудорасширяющих средств: Никотиновая кислота, Но-шпа.
По возможности, препараты используют в инъекционной форме.
В межприступном периоде лечение проводят с целью профилактики новых приступов и уменьшения проявлений болезни Меньера между приступами. Для этого используют:
- препараты бетагистина (например, Бетасерк по 24 мг 2 раза в день курсом 1 месяц, с повторами курсов);
- мочегонные препараты (Триамтерен, Верошпирон, Гидрохлортиазид, Диакарб), которые способствуют снижению давления эндолимфы. Их применение требует коррекции диеты, поскольку препараты выводят калий из организма. Нужно включать в рацион такие продукты, как абрикосы (курага), бананы, картофель. При необходимости дополнительно назначают препараты калия (Аспаркам, Панангин);
- венотоники (Эскузан, Троксевазин, Детралекс, Флебодиа);
- препараты, нормализующие микроциркуляцию (Пентоксифиллин, Трентал).
Хирургическиое лечение
К этому виду лечения прибегают в случае неэффективности консервативных способов. Целью хирургического лечения является улучшение оттока эндолимфы, снижение возбудимости вестибулярных рецепторов, сохранение и улучшение слуха.
Все оперативные вмешательства при болезни Меньера подразделяют на несколько видов (по механизму операции):
- дренирующие (декомпрессионные): направлены на улучшение оттока эндолимфы (дренирование лабиринта через среднее ухо, фенестрация полукружного канала и другие);
- разрушающие (деструктивные): позволяют прервать передачу импульсов (удаление или деструкция лабиринта, пересечение ветви VIII черепно-мозговых нервов, разрушение клеток лабиринта ультразвуком);
- операции на вегетативной нервной системе (удалении шейных симпатических узлов, резекция барабанной струны).
К сожалению, часть операций, осуществляемых на структурах внутреннего уха, приводит к потере слуха на стороне операции. Это обстоятельство стало стимулом для поиска альтернативных способов борьбы с болезнью. К таковым относят химическую лабиринтэктомию (абляцию): введение в барабанную полость (среднее ухо) малых доз гентамицина. Гентамицин – это антибиотик, который вызывает отмирание клеток вестибулярного аппарата. Таким способом достигается перерыв импульсов от пораженной стороны, а функцию равновесия берет на себя здоровое ухо. С этой же целью могут использоваться спирт, стрептомицин.
Двусторонняя болезнь Меньера постепенно приводит к полной потере слуха. В этом случае показано слухопротезирование.
Диагностика
Фото: diskont-clinic.ru
Диагностика болезни Меньера начинается с определения симптомов. Основными симптомами является одностороннее ухудшение слуха, головокружение и шумы в ухе. Диагностика болезни Меньера показывает, что происходит это вследствие того, что количество лабиринтной жидкости увеличивается, за счет этого повышается давление, и человек ощущает перечисленные симптомы. Ученые высказывают и другие причины, по которым может развиваться это заболевание. Среди них гормональные и аутоиммунные нарушения, онкология и вирусные инфекции. Этиология заболевания подскажет, как определить болезнь Меньера.
Диагностика болезни Меньера показывает, что чаще всего поражается только одно ухо, только в одном случае из десяти болезнь поражает оба. Заболеванию чаще подвержены люди старше 30 лет, в большей степени жители мегаполисов и люди, которые работают интеллектуально.
Диагностировать болезнь Меньера можно и при наступлении вторичных симптомов, таких как: потеря равновесия, рвота, тошнота, повышенная потливость, перепады температуры тела, бледность и сильный звон в одном или обоих ушах.
При болезни Меньера, диагностика одним из способов может указать на другую болезнь. Поэтому, если есть подозрение на болезнь Меньера, диагностика должна носить комплексный характер. Диагностика болезни Меньера предполагает установление причины ее наступления для назначения эффективного лечения, а также исключение других болезней. Для этого необходимо:
- Провести МРТ головного мозга для определения функционирования слухового нерва.
- Проанализировать работу вестибулярного аппарата;
- Провести исследование показателей жирового обмена;
- Взять анализы на наличие гормональных нарушений;
- Сделать тест на бледную трепонему.
Болезнь Меньера должна диагностироваться специалистом, имеющим соответствующую квалификацию — отоларингологом. При появлении симптомов, которые указывают на болезнь Меньера, диагностика проводится с помощью специальных исследований:
- Измерение уровня слуха при помощи камертона;
- Аудиометрия;
- Импедансометрия;
- Эмиссия отоакустики;
- Электрокохлеография;
- Тест на промонтореальность.
Как определить болезнь Меньера на начальном этапе, подскажет аудиометрия. Она покажет нарушение слуха при прослушивании низких частот не более 1000 Гц. При этом исследовании также высчитывается интервал в костно-воздушной фазе. Диагностика болезни Меньера предполагает импедансометрию, которая оценивает работоспособность слуховых косточек на предмет подвижности.
Эмиссия отоакустики помогает понять, насколько улитка качественно генерирует эхо и передает звуковые сигналы. Диагностика болезни Меньера осуществляется с помощью специального аппарата для проведения электрокохлеографии. Это долгая и сложная процедура, которая делается с применением анестезии и исследует барабанную перепонку электродом.
Диагностика данного заболевания также предполагает прохождение теста на промонтореальность, когда при помощи специального аппарата сигнал передают непосредственно к слуховому нерву, в ответ на который ухо должно отреагировать восприятием звука. В результате полученных результатов оценивается наличие слуха и его уровень, в случае если слух не утерян полностью
В связи с необходимостью применения различной специализированной аппаратуры, диагностика болезни Меньера должна проводиться в специализированных учреждениях. Диагностировать болезнь Меньера должен врач, который сможет грамотно истолковать полученные показатели.
Диагностика
 Клинические рекомендации зависят от особенностей и степени тяжести заболевания. В случае, если у пациента подозревается болезнь Меньера, лечение и его эффективность полностью зависят от того, насколькоправильно и информативно была проведена диагностика патологии.
Клинические рекомендации зависят от особенностей и степени тяжести заболевания. В случае, если у пациента подозревается болезнь Меньера, лечение и его эффективность полностью зависят от того, насколькоправильно и информативно была проведена диагностика патологии.
Основные методы диагностики заболевания подскажет отоларинголог:
- аудиометрия;
- электрокохлеография;
- обследование при помощи камертона.
Эти диагностические методы помогают ответить на вопрос, можно ли вылечить болезнь Меньера и каким образом это можно сделать. Для некоторых больных применяют дополнительные мероприятия, при помощи которых диагностируют патологию – МРТ полости черепа, отоскопия, стабилография.
Многие пациенты интересуются, где лечат болезнь Меньера и к какому врачу обратиться за назначением соответствующей терапии. Способ лечения подбирается отоларингологом, терапевтом, невропатологом, травматологом, ревматологом, физиотерапевтом.
Диагностика болезни Меньера
Отоларинголог диагностирует болезнь Меньера благодаря характерной картине приступов системного головокружения в сочетании с тугоухостью и шумом в ухе. Часто этого может быть недостаточно, чтобы поставить точный диагноз и определить степень сложности заболевания.
Так, чтобы определить степень нарушения слуха необходимо провести функциональные исследования слухового анализатора:
- аудиометрию;
- акустическую импедансометрию;
- исследование камертоном;
- электрокохлеографию;
- промонториальный тест;
- отоакустическую эмиссию и др.
С помощью аудиометрии у пациентов с болезнью Меньера диагностируется смешанный характер снижения слуха. На начальных стадиях болезни Меньера тональная пороговая аудиометрия диагностирует нарушение слуха в диапазоне низких частот. Костно-воздушный интервал выявляется на частотах 125-1000 Гц. Сенсорный тип увеличения тональных порогов слышимости отмечается при прогрессировании заболевания, причем на всех исследуемых частотах.
Функциональное состояние внутриушных мышц и подвижность слуховых косточек позволяет оценить акустическая импедансометрия. Промонториальный тест помогает выявить патологии слухового нерва. Всем пациентам с болезнью Меньера для исключения невриномы слухового нерва необходимо проведение МРТ головного мозга.
При проведении микроотоскопии и отоскопии у больных отмечается отсутствие изменений барабанной перепонки и наружного слухового прохода. Благодаря этому удается исключить воспалительные заболевания уха.
Диагностика болезни Меньера требует исследования вестибулярных отклонений, проводится при помощи непрямой отолитометрии, стабилографии и вестибулометрии. Исследование вестибулярного анализатора обнаруживают гипорефлексию в моменты приступов, а в периоды ремиссии — гиперрефлексией. Исследования спонтанного нистагма (электронистагмография, видеоокулография) диагностируют горизонтально-ротаторный его вид. В моменты приступа быстрый компонент нистагма отмечается в сторону поражения, а при ремиссии в здоровую сторону.
К синдрому Меньера относят случаи системного головокружения, которые не сопровождаются понижением слуха. Для проведения диагностики основного заболевания, из-за которого появились приступы, необходима консультация невролога, проведение электроэнцефалографии, неврологического обследования, исследование сосудов головного мозга (экстракраниальная и транскраниальная УЗД, дуплексное сканирование РЭГ), измерение внутричерепного давления при помощи ЭХО-ЭГ. Исследование слуховых потенциалов проводят при подозрении на центральный характер тугоухости.
Диагностирование повышенного эндолимфатического давления, которое проявляется при болезни Меньера, проводят с использованием глицерол-теста. Пациент для этого принимает внутрь смесь воды, глицерола и фруктового сока, расчет 1,5г глицерола на 1 кг веса. Результат теста является положительным, если при проведении пороговой аудиометрии через 2-3 часа выявляется снижение слуховых порогов на 10дБ (на 3 частотах) или на 5дБ по всем частотам. Результат теста расценивают как отрицательный, если отмечается увеличение слуховых порогов. Все это свидетельствует о необратимости происходящего патологического процесса в лабиринте.
Дифференциальный диагноз болезни Меньера проводят с евстахиитом, острым лабиринтитом, отосклерозом, опухолями слухового нерва, отитом, фистулой лабиринта, психогенными нарушениями, вестибулярными нейронитами.
Клиническая картина
П. Меньер в своем описании клин, проявлений болезни называл три основных симптома: нарушение слуха, шум в ухе (см. Шум в ушах) и приступообразное головокружение (см.), сопровождающееся расстройством равновесия, тошнотой, рвотой, изменениями деятельности сердечно-сосудистой, пищеварительной, мочевой систем, усилением потоотделения (см. Вестибулярный симптомокомплекс). Одновременное нарушение слуховой и вестибулярной функций, т. е. классическая картина М. б., встречается только у 35—46% больных, примерно в половине случаев заболевание начинается со слуховых расстройств и в 15—20% случаев — с вестибулярных. Временной разрыв между слуховыми и вестибулярными (или между вестибулярными и слуховыми) нарушениями может быть различным — несколько дней, недель, месяцев, лет.
Нарушения слуха при М. б. обозначают как тугоухость при эндолимфатическом гидропсе. Для тугоухости (см.) характерно следующее. 1. Равномерное повышение порогов слуха по всему диапазону частот как при воздушном, так и при костном звукопроведении. 2. Преимущественно низкочастотная потеря слуха на ранних стадиях заболевания при сохранности слуховой чувствительности к ультразвуку и нормальных у большинства больных порогах ультразвукового раздражения. 3. Колеблющийся слух или флюктуирующая тугоухость (колебания остроты слуха, результатов тональной пороговой аудиометрии, а также ушного шума и заложенности уха); шум в ухе и заложенность уха возрастают перед приступом, часто являясь его предвестником, достигают максимума во время приступа, а после него заметно уменьшаются, сопровождаясь нередко улучшением слуха. 4. Положительный феномен ускорения нарастания громкости (см. Аудиометрия), обнаруживаемый очень рано и почти в 100% наблюдений. 5. Нарушение четкого восприятия речи, к-рое касается обычно повышения порогов разборчивости; у небольшой части больных отсутствует стопроцентная разборчивость речи.
Самым тяжелым симптомом М. б. являются приступы головокружения. Головокружение чаще проявляется ощущением вращения или смещения окружающих предметов (зрительное), реже — ощущением проваливания, вращения собственного тела (осязательное). Тяжесть состояния больных во время приступа в значительной степени определяется выраженностью вегетативных симптомов (тошнота, рвота, усиленное потоотделение, понижение АД, температуры тела, учащенное мочеиспускание). Во время приступа часто отмечается спонтанный нистагм (см.), к-рый при визуальном наблюдении выявляется у 65—70% больных, при нистагмографии (см. Электронистагмография) — более чем у 90%.
По мнению большинства исследователей, преобладающим типом нарушения функции вестибулярного анализатора при экспериментальных пробах является гипорефлексия, свидетельствующая о понижении возбудимости рецепторов полукружных каналов. У 12% больных выявляется симптом преобладания экспериментального нистагма по направлению, у 2% — общая гиперрефлексия. Предполагают, что при М. б. может быть обратимая и необратимая стадия эндо лимфатического гидропса. Обратимая стадия гидропса (пока эндолимфатическая система может расширяться за счет перилимфатической) клинически характеризуется типичными приступами со светлыми промежутками, вестибулярная дисфункция в период ремиссии полностью купируется, а нарушение слуховой функции проявляется флюктуирующей тугоухостью с признаками более выраженного поражения звукопроводящей системы внутреннего уха. При необратимой стадии приступы становятся очень частыми и продолжительными, светлые промежутки почти полностью исчезают, слух быстро и резко ухудшается, приобретая черты нейросенсорной тугоухости, спонтанные вестибулярные расстройства определяются и в межприступном периоде. О стадии гидропса можно судить также по глицеролтесту (прием внутрь смеси глицерина пополам с водой или фруктовым соком из расчета 1 г глицерина на 1 кг веса тела). Положительным считают тест, при к-ром пороги тонального слуха улучшаются не менее чем на 10 дб и не менее чем на трех частотах, а параметры нистагменных реакций при вестибулярных пробах изменяются не менее чем на 25% по отношению к исходным величинам.
Положительный глицерол-тест говорит об обратимости гидропса.
Симптомы
Фото: biosfere.ru
Синдром Меньера является специфическим ЛОР-заболеванием, для которого характерны периодические головокружения, шум в ушах и глухота. Симптомы болезни Меньера проявляются внезапно на фоне хорошего самочувствия. Заболевание развивается после 40 лет, у женщин оно наблюдается намного чаще, чем у мужчин.
Первоначально поражается одно ухо, но при переходе в хроническую форму болезнь распространяется на другую сторону.
Вероятность заболевания увеличивается, если в анамнезе наблюдаются:
-
Болезни внутреннего уха, имеющие инфекционную природу;
-
Травматические повреждения головы;
-
Врожденные патологии слухового аппарата;
-
Аллергические реакции и прочие патологии иммунной системы.
Симптомы болезни Меньера
- Головокружение при болезни Меньера. Во время приступа головокружение может сопровождаться рвотными позывами. Интенсивность ощущений у пациентов различается. Приступ может продолжаться как несколько минут, так и несколько часов. Во время движения симптомы болезни Меньера усиливаются.
- Частичная или полная глухота. Для этой патологии характерно отсутствие восприятия низкочастотных звуков. Это основное отличие синдрома от тугоухости, при которой пациент не слышит высокие звуки. Может сопровождаться гиперчувствительностью к громким звукам.
- Звон в ушах. Этот симптом встречается при многих патологиях слухового аппарата. Слышимый звук может видоизменяться от шелеста и свиста до стрекотания кузнечиков и звона колокольчика или их комбинации. Звук нарастает по мере приближения приступа, а в дальнейшем может неоднократно меняться.
- Дискомфорт или чувство распирания. Возникает при скоплении жидкости в полости внутреннего уха. Перед началом приступа давление усиливается.
Также приступ синдрома Меньера может сопровождаться сильной головной болью, болями в животе и диареей. Симптомы болезни Меньера могут проявляться как краткосрочно, так и в виде постоянного плохого самочувствия.
После приступа наблюдается сильная усталость.
Причины заболевания
Одной из вероятных причин появления синдрома Меньера считается увеличение давления жидкости в полости внутреннего уха. Объем жидкости постепенно увеличивается, благодаря чему мембраны растягиваются. В результате развивается патология слуха, координации и т.д.
Усиление давления происходит:
- Из-за образования непроходимости лимфатических протоков (причиной этому являются послеоперационные рубцы или врожденная патология);
- Из-за избыточной выработки жидкости;
- Из-за увеличения объема протоков, транслирующих жидкость во внутреннем ухе.
Разрастание образований внутреннего уха служит основным признаком нейросенсорной тугоухости неопределенной этиологии. Этот диагноз может сопровождаться аномалией координации движений, в дальнейшем приводящей к развитию синдрома Меньера.
Немалую роль в появлении синдрома играет иммунный статус больного. Это подтверждено в ходе научных и клинических исследований. Активность некоторых антител у пациентов отмечена в каждом четвертом случае. Еще у четверти заболевших обнаруживается аутоиммунный тиреоидит. Согласно последним исследованиям, факторами риска развития синдрома Меньера могут служить:
-
Врожденная или приобретенная патология иммунной системы;
-
Аномалии в строении внутреннего уха;
-
Вирусная инфекция;
-
Травма головы.
Причины
Если сказать простым и доступным для обывателя языком — однозначных представлений о причинах заболевания нет. Механизмы развития достаточно сложны и представляют собой совокупность ряда факторов.
Если же углубляться в нюансы, то перед тем как говорить о причинах и патогенезе заболевания, следует обратить внимание на ассоциированное с болезнью Меньера состояние – эндолимфатический гидропс – расширение пространства эндолимфы улитки и лабиринта. Данная эндолимфатическая водянка иногда имеет место сама по себе, а также может быть вторичной, например, развиваясь после травмы внутреннего уха, метаболических расстройств, инфекции и т.д
Только наличие идиопатического состояния имеет место при болезни, в иных случаях идет речь о синдроме Меньера, несмотря на очень схожую клиническую картину. Это является главным различием между этими терминами.
Эндолимфатический гидропс обнаруживается практически у всех пациентов с болезнью Меньера, при проведении патоморфологического исследования. При этом причины остаются не ясными, как не ясны и механизмы, которые приводят к имеющемуся симптомокомлексы, пароксизмальности состояния и прогрессировании. При этом сама водянка улитки может быть связана и с увеличением, и с уменьшением резорбции жидкости. Имеется гипотеза о наличии обструктивного процесса в протоках или мешке (придатки пространства для эндолимфы лабиринта и улитки). Данная теория находила свое подтверждение у морских свинок, после проведение эксперимента, при этом водянка не формировалась в тех же условиях у обезьян. Имеются также данные о нарушении ионного обмена.
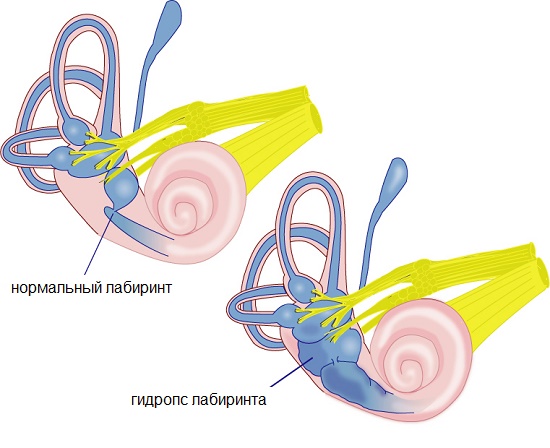
Объяснение же рецидивирующих причин, как принято считать, заключается в разрыве мембран, отгораживающих эндолимфу от перилимфы и изменении концентрации калия и нарушении из-за этого работы волосковых клеток. При этом быстрое восстановление разрыва мембраны приводит к нормализациии содержания ионов. Также выдвигается гипотеза, что волосковые клетки банально «сдавливаются» повышенным давлением эндолимфы лабиринта.
Классификация
Выделяют чередующиеся стадии в развитии заболевания: фазы обострения, когда возникают приступы, и различные по длительности периоды ремиссии.
В соответствии с продолжительностью и частотой смены этих периодов определяется степень тяжести патологии:
- Болезнь Меньера в легкой форме – это частые, но короткие приступы, длящиеся 2-3 минуты, сменяющиеся продолжительной (до нескольких лет) фазой ремиссии. При таком течении болезни работоспособность у человека полностью сохраняется.
- Среднетяжелое течение характеризуется более продолжительными, но не дольше 5 часов подряд, обострениями.
- Если же приступ длится 5 часов и более, а межприступные промежутки сокращаются до недели или менее, речь идет о тяжелой степени заболевания.
Основные проявления патологии — это слуховые и вестибулярные нарушения. По преобладанию тех или других в начальной стадии болезнь Меньера имеет 3 основные формы:
- Классическую, когда возникает симптоматика смешанного типа. В этом случае тугоухость и головокружения возникают одновременно.
- Кохлеарную, манифестирующую со слуховых расстройств. Такой тип патологии диагностируется у половины пациентов.
- Вестибулярную, которая начинается с приступов системных головокружений. Наблюдается у 20% лиц, страдающих от данного заболевания.
В отечественной отоларингологии дополнительно используется классификация академика И. Б. Солдатова. Согласно ей, патологический процесс имеет две стадии: обратимую и, соответственно, необратимую:
- В обратимом случае между непродолжительными приступами имеются так называемые светлые промежутки. В симптоматике преобладают нарушения слуха, связанные с проведением звука, а вестибулярные расстройства носят преходящий характер.
- Необратимым заболевание считается, когда пароксизмы становятся продолжительными, паузы между ними сокращаются или исчезают полностью. Все это наблюдается на фоне стойких вестибулярных нарушений и неуклонно прогрессирующей тугоухости, обусловленной нарушением звуковосприятия.