Диета при болезнях поджелудочной железы
Содержание:
Рацион при панкреатите в сочетании с высоким сахаром
Несколько меняется диета при болезнях поджелудочной железы, если симптомы недуга дополняет повышенный сахар. Чтобы не допустить развития диабета или ухудшения состояния при его наличии, врачи советуют диетстол №5П/9. Он направлен на коррекцию питания с учетом нарушения углеводного обмена.

Если сахар при панкреатите повышен, акцент в рационе нужно сделать на паровых овощах с низким содержанием углеводов
В чем особенность такой диеты:
- полностью исключены простые углеводы – сладости, фрукты;
- увеличено количество клетчатки (овощи, отруби);
- большая часть жиров – растительной природы;
- разрешены сахарозаменители по рекомендации врача.
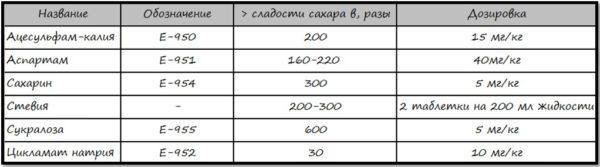
Искусственные сахарозаменители
Диету даже во время ремиссии следует соблюдать как минимум год с момента последнего приступа. После можно расширять рацион. Но от очень жирного мяса и рыбы, едких маринадов и шипучего алкоголя лучше отказаться навсегда. Как вырабатывается желчь читайте у нас на сайте.
Почему панкреатит опасен
Поджелудочная железа синтезирует ферменты, без которых организм не сможет переваривать пищу. Также орган продуцирует необходимые для организма гормоны инсулин и глюкагон. Они широко известны как гормоны, ответственные за поддержание необходимой концентрации глюкозы в крови. Но их функции гораздо шире: инсулин и глюкагон оказывают многогранное влияние на обменные процессы практически во всех тканях человеческого организма.
Когда поджелудочная железа работает без сбоев, то моментально реагирует на поступление пищи в организм. Человек ест, а железа готовится к перевариванию, съеденной пищи. Начинается интенсивная выработка пищеварительного сока, который поджелудочная железа по своему протоку выводит в двенадцатиперстную кишку.
Проблемы возникают, если на пути выведения ферментов появляется препятствие. Тогда отток ферментов, предназначенных для расщепления питательных веществ, нарушается. Что в результате? Воспаление, отек, повреждение тканей.
В некоторых источниках панкреатит описывают так: поджелудочная сама себя «съедает». Россия — мировой лидер по заболеваемости панкреатитом. А за последние полвека показатели удвоились. При этом панкреатит «молодеет», увеличивая количество пациентов среди подростков и женщин.
Питание при острой стадии
Огромную роль в выздоровлении, помимо лекарственной терапии, играет питание в остром периоде
и при обострении панкреатита. По рекомендации докторов, если придерживаться определенной диеты, то избежите оперативного и даже медикаментозного лечения.
 питание во время обострения
питание во время обострения
При обострении панкреатита поджелудочной железы дробное щадящее питание назначается не менее, чем на 12 месяцев. За такой длительный срок функции органов брюшной полости практически полностью восстанавливаются и организм человека привыкает к полезному питанию.
В первое время после обострения панкреатита пациенту показана диета №5, которую согласуют с лечащим врачом в связи с индивидуальностью и переносимостью некоторой еды.
Нюансы питания:
 обострение при панкреатите
обострение при панкреатите
- дробность питания до 6 раз в сутки;
- небольшое количество порции;
- временной промежуток между трапезами 3-4 часа;
- теплая еда;
- минимальное количество соли в блюдах;
- ни в коем случае нельзя переедать.
Если у взрослого обострился панкреатит, лучшим решением станет госпитализация. В условиях стационара диета будет соблюдаться беспрекословно с наименьшими нарушениями в питании.
Диета № 5
Принципы диетического питания при болезнях поджелудочной железы и других внутренних органов были разработаны еще в двадцатых годах прошлого столетия М.И.Певзнером. Несмотря на давность их введения в терапевтическую практику, лечебные столы под разными номерами не потеряли актуальности и в наши дни.
Целью диеты № 5 является полноценное питание для больных, способствующее нормализации пищеварительного процесса. В ней содержится минимум калорий и максимум сложных углеводов. Жиры и простые углеводы резко ограничиваются; под запрет попадают продукты, стимулирующие секрецию панкреатического сока и содержащие много клетчатки.
Пятая диета подразделяется на два вида: первый назначается в первые дни после приступа на 5-7 дней. Второй вариант рекомендован пациентам с хроническим заболеванием.
Картофель является наиболее предпочтительным овощем в период ремиссии, поскольку содержит легкоусвояемые полисахариды, не раздражает слизистую оболочку кишечника; в нем практически нет жира, зато есть калий, способствующий выведению лишней жидкости и уменьшению отечности ПЖ
По окончании «голодных» дней требуется максимально щадящая диета, которая включает:
- белки – 65-70 гр.;
- жиры – 50 гр.;
- углеводы – 250 гр.
Все продукты отвариваются, перетираются и имеют жидкую и полужидкую консистенцию. Жидкая пища, богатая углеводами, в наименьшей степени способствуют образованию панкреатического секрета. Поэтому в первую неделю диеты можно есть:
Еще советуем прочитать:Чем лечить поджелудочную
- крупяные слизистые супы из риса, гречки, овсянки, а также на овощном отваре (кроме капусты). Пшенная и кукурузная крупа исключаются;
- жидкие каши на воде,
- пюре из овощей без добавления масла – лучше всего кабачковое, морковное, тыквенное или картофельное;
- вчерашний белый хлеб и сухари из него, сухое несладкое печенье;
- кисель, компот, желе и муссы из фруктов без сахара.
Такую диету соблюдают не более чем 1-2 дня, после чего в рацион вводятся белковые продукты: мясные супы-пюре;
- яйца, сваренные всмятку или приготовленные в виде белкового омлета (без использования желтков). Дневная норма – не более 2-х штук;
- котлеты, суфле, кнели и биточки из мяса, приготовленные на пару. Фарш предварительно освобождается от жира, пленок и сухожилий, куриная и рыбная кожа удаляются. Чтобы мясо лучше усваивалось, его прокручивают в мясорубке 2 или 3 раза. Свинина для приготовления диетических блюд не подходит из-за высокой жирности;
- желательно каждый день есть творог, который можно покупать в магазине или готовить самим. Кальцинированный творог в домашних условиях готовится просто и быстро, а по своим вкусовым качествам не уступает магазинному;
- сливочное масло используется в ограниченном количестве и добавляется только в готовые блюда.
Овощи с резким вкусом пагубно воздействуют на поджелудочную железу, поскольку содержащиеся в них эфирные масла стимулируют выработку агрессивных протеолитических ферментов и желчи
Щадящее питание при болях поджелудочной железы работает в двух направлениях – компенсирует потребность организма в белках, витаминах, микроэлементах и избавляет от болевого синдрома. По мере улучшения состояния, примерно через 5-10 дней пациент переводится на диету № 5п.
Запрещенные продукты
Ограничения главным образом касаются жирных продуктов, копченостей, жареных и консервированных блюд, агрессивных овощей и фруктов, полуфабрикатов.
Таблица 3. Запрещенные продукты
| Наименование продукта | Белки, в граммах | Жиры, в граммах | Углеводы, в граммах | Калорийность, ккал |
|---|---|---|---|---|
| Сало | 1.5 | 84 | — | 754 |
| Жирная яичница | 15 | 125 | 1 | 295 |
| Жареное свиное мясо | 15.5 | 34 | 1 | 365 |
| Жареная говядина | 27.5 | 18 | 0.5 | 280 |
| Жареный картофель | 3 | 9.5 | 23 | 185 |
| Жареная рыба | 17.5 | 10.5 | 6 | 187 |
| Пирожки на сковороде | 4.5 | 9 | 48 | 290.5 |
| Жареное куриное мясо | 31.5 | 13 | 0.5 | 231 |
| Блины | 8.5 | 8.5 | 28 | 206 |
| Пончики | 12 | 6.5 | 39 | 264 |
| Бисквит с кремовой прослойкой | 2.5 | 8.5 | 22.5 | 173 |
| Торт с шоколадом | 5 | 23.5 | 45 | 403 |
| Мороженое | 4 | 10.5 | 22.5 | 198.5 |
| Шоколад с высоким содержанием какао | 5.5 | 32 | 51 | 513 |
| Копченая колбаса | 16.5 | 39 | 2.5 | 430 |
| Домашняя колбаса | 15 | 31 | 3 | 363 |
| Рыбные консервы | 17 | 17 | — | 229 |
| Колбаса «Московская» | 22 | 39 | 12 | 441.5 |
| Морская капуста | 1 | 10 | 7 | 122 |
| Сырок в глазури | 8.5 | 25 | 33 | 385.5 |
| Домашний творог | 16 | 20 | 2.5 | 215.5 |
| Копченый сыр | 31 | 22 | 2.5 | 337 |
| Соленый сыр | 18 | 20 | — | 260 |
| Майонез | 3 | 52 | 6.5 | 501 |
| Огурцы | 1 | — | 4 | 19.5 |
| Грибы | 3.5 | 2 | 3.5 | 44 |
| Помидоры | 1 | 0.5 | 5 | 22 |
| Белая капуста | 3 | 5.5 | 28.5 | |
| Гранат | 1 | 0.5 | 13.5 | 56 |
| Апельсины | 1 | 8.5 | 39.5 | |
| Кислое яблоко | 0.5 | 0.5 | 10 | 42 |
| Виноград | 1 | 0.5 | 17 | 72.5 |
| Апельсиновый сок | 0.5 | — | 11.5 | 48 |
| Яблочный сок | 0.3 | — | 10.5 | 44.5 |
| Абрикосовый сок | 0.3 | — | 11.5 | 46 |
| Грейпфрутовый сок | 0.5 | — | 7.5 | 34 |
| Кофе | 6 | 3.5 | 8.5 | 78 |
| Крепкий чай | 10 | 6.5 | 48 | 251 |
| Лимонад | — | — | 6 | 32 |
В список также входят крепкие бульоны на мясе или рыбе, грибах или овощах, маринады, соленья, соусы
При каких заболеваниях требуется диета?
Самые частые болезни органа — это острый и хронический панкреатиты, на них приходится около 10% всех поражений желудочно-кишечного тракта. Кроме воспалительных заболеваний, в поджелудочной железе обнаруживают: функциональные расстройства, кистозные изменения, сосудистую патологию, опухоли, последствия профессиональной интоксикации, хронических инфекционных болезней (туберкулеза, сифилиса), паразитарной инвазии.
Нельзя исключать внутрисекреторную деятельность поджелудочной железы; нарушения способны вызвать изменения синтеза гормона инсулина с развитием у пациента гипергликемического синдрома в ответ на повышение глюкозы в крови
Проблемы с поджелудочной железой возникают у больных с гастритами, заболеваниями кишечника, сбоем желчевыделения, поскольку орган страдает при общем нарушении пищеварения. В схеме терапии и предупреждения обострений нельзя обойтись без правильного питания.
Диетическое питание при хроническом течении болезней поджелудочной железы
Чтобы предотвратить возможные осложнения при хроническом панкреатите, больной должен постоянно придерживаться лечебного питания. Правильная диета позволяет уменьшить количество обострений во время прогрессирования болезни.

Из-за плохого усвоения жиров и легкоусвояемых углеводов в период воспаления железы необходимо строго исключить употребление таких продуктов, как мед, сахар, сладкая выпечка, конфеты, газировка. Жирные блюда тоже находятся под запретом.
Разрешенные продукты
Что разрешено употреблять в пищу:
- Хлеб и любые хлебобулочные изделия, подсушенные в тостере или вчерашней выпечки. Можно употреблять в небольших количествах не сдобное и не жирное печенье.
- Овощные супы с добавлением масла или сметаны в небольших количествах.
- Отварную, запеченную или приготовленную на пару нежирную рыбу или мясо. Можно употреблять паровые котлеты или тефтели.
- Омлет, приготовленный на пару или яйца всмятку в количестве не более двух штук в день.
- Некислый домашний творог, кефир с небольшим процентом жирности.
- Твердый сыр, лучше всего «Голландский» или «Российский».
- Разрешается употреблять несоленое сливочное или растительное рафинированное масло.
- Сваренные на воде каши, кроме пшенной.
- Все виды макаронных изделий, приготовленные на воде.
- Овощное пюре или рагу, приготовленные на пару с применением моркови, цветного горошка, тыквы, свеклы и цветной капусты.
- На десерт разрешается употреблять некислые сырые или запеченные яблоки.
- В качестве напитков можно готовить компоты или кисели с сахарозаменителями, слабозаваренный чай, можно с лимоном. Разрешается пить фруктовые или плодово-ягодные соки, также без добавления сахара. Отвар шиповника или ягод черной смородины прекрасно восполняет запас потерянной организмом жидкости.
Запрещенные продукты
Что запрещено есть при хронических течениях болезни:
- Нельзя употреблять крутые мясные бульоны, блюда с применением жирной свинины и баранины.
- Под запретом все жирное, жареное, копченое.
- Следует исключить любую консервацию, соленья, маринады, колбасные изделия, икру.
- Запрещается употребление любых пряностей и острых специй.
- Из овощей следует исключить репу, сырую капусту, щавель, шпинат, редис. Также не рекомендуется употребление грибов, бобовых, кислых овощей и фруктов, клюквы.
- Чай, кофе, газировка, алкоголь, мороженое и шоколад тоже под строгим табу.
- Также рекомендуется отказаться от сдобной выпечки.
Приблизительное меню при хроническом панкреатите
Завтрак: творожная запеканка, рисовая или манная каша, некрепкий чай.
Второй завтрак: морковное пюре, яйцо всмятку.
Обед: овощной суп с гречневой крупой, отварная курица, картофельное пюре, ягодный кисель.
Полдник: паровой омлет, рыбное суфле, овощное пюре.
Ужин: стакан кефира, галетное печенье.
При этом вся употребляемая пища должна быть приемлемой температуры. Следует избегать слишком холодных и чрезмерно горячих блюд.
Безусловно, основную лечебную диету больному назначит врач, который составит меню на каждый день болезни. От пациента лишь требуется строго следовать всем рекомендациям.
Ограничения в диете
Через 3-4 дня после начала соблюдения диеты в нее можно постепенно вводить отдельные виды запрещенных продуктов. Они достаточно перегружают пищевод, но в малых количествах необходимы для поддержания баланса питательных веществ в организме.
Таблица 2. Продукты, разрешенные в ограниченном количестве
| Наименование продукта | Рекомендации к употреблению | Белки, в граммах | Жиры, в граммах | Углеводы, в граммах | Калорийность, ккал |
|---|---|---|---|---|---|
| Печень курицы | Отварная или тушеная, в качестве паштета | 20 | 6.5 | 1 | 142.5 |
| Печень свиньи | Не чаще раза в месяц | 19 | 4 | 3.5 | 116 |
| Докторская колбаса | Не больше 50 граммов в день, предварительная варка – 5 минут | 13 | 22.5 | 1.5 | 252 |
| Мармелад | Пара конфет в день | 1 | 1 | 74.5 | 305 |
| Вафельные пластинки | До 100 граммов в день | 3 | 2.5 | 81 | 342 |
| Абрикосовое варенье | Не больше 3 чайных ложек в сутки | — | — | 62 | 236 |
| Сливочное масло | 1/3 чайной ложки на порцию | 0.5 | 7 | 1 | 547 |
| Оливковое масло | Столовая ложка в сутки | — | 100 | — | 898 |
| Вареное яйцо | 2-3 в неделю без желтков | 12.5 | 10.5 | 1 | 148 |
При появлении любых болезненных симптомов после введения в пищу одного из продуктов, его употребление стоит снова ограничить
Примерный план питания при гастрите и панкреатите на неделю
Поскольку при острой форме панкреатита и гастрита наблюдается сильный болевой синдром, то основная цель диеты – уменьшить выработку желудочного и поджелудочного сока. Этого можно достичь путем отказа от любой пищи и постельным режимом. При этом нежелательно, чтобы пациент чувствовал даже запах пищи. В этот период потребуется следующая схема лечебной диеты:
- голод;
- постепенный переход к питанию;
- расширение разрешенных продуктов;
- добавление объема пищи и увеличение калорийности.
При гастрите и панкреатите меню имеет много общего
Длительное время после обострения болезни потребуется щадить органы от механических и химических воздействий на слизистые оболочки. Первые дни голодной диеты разрешается исключительно питье: минеральная вода, отвар шиповника, некрепкий чай. Принимать их нужно небольшими порциями в теплом виде. Длительность голодания устанавливается врачом исходя из состояния пациента.
После голодных дней нужны частые приемы пищи очень маленькими порциями, начиная с 50-100 г. Этот период длится до недели. Рацион состоит из отварных продуктов полужидкой консистенции, при этом предпочтение нужно отдать углеводам
Спустя 2-3 дня можно осторожно вводить белковые продукты: творог, омлеты на пару, каши на молоке, крем-суп из отварного протертого мяса, таких же овощей, рыбных и мясных суфле, паровых котлет. Через несколько дней продукты можно измельчать
При подобном режиме питания пища не вызывает чрезмерной стимуляции органов.
Меню питания при гастрите и панкреатите может и должно быть разнообразным. В таком случае пациенту будет легче придерживаться правильного режима питания длительное время.
Понедельник:
- завтрак – полужидкая молочная каша, некрепкий чай;
- второй завтрак – нежирный йогурт;
- обед – протертый молочный суп, котлета мясная на пару, жидкий кисель из ягод;
- полдник – кефир небольшой жирности, галеты;
- ужин – рагу из кабачка и отварной телятины, взвар из сухофруктов.
Вторник:
- завтрак – рисовая каша с сухофруктами;
- второй завтрак – печеное яблоко;
- обед – суп-пюре из тыквы, нежирная рыба на пару или запеченная, компот из свежих ягод;
- полдник – молоко пониженной жирности;
- ужин – тушеные тефтели, отвар из плодов шиповника.
Среда:
- завтрак – сырники, приготовленные на пару, компот из свежих разрешенных к употреблению ягод;
- второй завтрак – кефир нежирный, галеты;
- обед – суп-пюре из кабачков, котлета мясная на пару, зеленый чай;
- полдник – разрешенный фрукт;
- ужин – пюре из картофеля с запеченной куриной грудкой, молоко с низким процентом жирности.
Печеное яблоко с творогом
Четверг:
- завтрак – омлет в пароварке, минеральная вода;
- второй завтрак – простокваша нежирная;
- обед – морковный суп-пюре, запеканка из курицы, напиток из какао;
- полдник – фруктовое желе;
- ужин – вермишель, запеченное мясо кролика.
Пятница:
- завтрак – манная каша жидкая, некрепкий чай, хлеб с маслом;
- второй завтрак – овощной салат, минеральная вода;
- обед – вермишелевый суп, пудинг из курицы, морс;
- полдник – нежирный кефир;
- ужин – запеканка из творога, отвар из сухофруктов.
Суббота:
- завтрак – яйца всмятку, чай;
- второй завтрак – кисель из ягод, галеты;
- обед – отварное мясо индейки, пюре из кабачков, кефир;
- полдник – печеное яблоко;
- ужин – отварная рыба, морковное пюре, несладкий чай.
Воскресенье:
- завтрак – рисовая молочная каша, чай;
- второй завтрак – творог со сметаной;
- обед – куриный суп-пюре с сухарями, котлета на пару, греча, компот из сухофруктов;
- полдник – напиток из какао;
- ужин – овсяный кисель, запеченный кабачок, отварная говядина.
Важно! Меню является примерным, его можно дополнять другими разрешенными продуктами.
Полезные и вредные продукты
Считается, что диета при болезнях поджелудочной железы довольно жесткая. Но все из-за привычки к полуфабрикатам и фастфуду. На деле из разрешенных продуктов можно приготовить массу вкусных блюд. А отказ от некоторых из них не сделает рацион бедным.

Витаминизировать рацион помогут разрешенные фрукты и ягоды
Таблица. Какие продукты употреблять можно, а какие попали под запрет.
| Виды продуктов | Разрешены | Под запретом |
|---|---|---|
| Мясо | Курятина, крольчатина и индейка, постная говяжья вырезка, телятина в паровом или в отварном виде. | Все мясо с тугоплавкими жирами – свинина, баранина, утятина, гусятина. Также копченое мясо, жирные колбасные изделия и консервация. |
| Рыба | Маложирная отварная: треска, пикша, судак, щука, навага. | Жирная (скумбрия, лосось), а также икра, крабы и креветки, рыбий жир, копченая и сушеная рыбка. |
| Яйца | В форме белковых омлетов на пару, изредка – всмятку. Не более двух в день. | Вкрутую либо в виде яичницы, а также в майонезе. |
| Молоко | Маложирные молоко и творог. Изредка разрешен ломтик сливочного масла. | Все остальное. Особенно вредны маргарин и мороженое. |
| Хлеб | Сухари, галеты, подсушенный либо вчерашний хлеб. | Любая выпечка, особенно сдобная, и блины. |
| Крупяные и макаронные изделия | Паста твердых сортов, манка, гречневая, рисовая каши, «Геркулес» на воде. | Все остальные, особенно перловая и кукурузная. |
| Десерты | Немного зефира, меда и мармелада. | Все остальное, особенно пирожные с шоколадным и масляным кремом. |
| Овощные культуры | Картофель, свекла, морковь, тыква, кабачки, брокколи, огурцы. Измельченные и отваренные или запеченные. | Белокочанная капуста, томаты, бобовые, все виды редиса, щавель, шпинат, грибы, салат. |
| Плоды | Бананы, некислые ягоды, печеные яблоки и груши. | Цитрусовые, гранаты из-за обилия кислот, виноград, инжир и финики – из-за того, что способствуют газообразованию. |
| Напитки | Травяной или некрепкий черный чай, свежевыжатые соки, разбавленные водой, негазированная «минералка». | Крепкий кофе, чай, кислые соки. |

Капуста квашеная
Пряности, кетчупы и избыток соли при панкреатите не рекомендуют. Но для того чтобы блюда не были пресными, можно использовать куркуму, корицу и капельку соевого соуса.
К полезным продуктам относят орехи. В них есть биофлавоноиды, борющиеся с воспалением, и витамин Е, укрепляющий мембраны клеток. Лучшие при панкреатите – грецкие. Но есть их можно лишь в малых количествах, поскольку в орехах много жиров.

Грецкие орехи
Разрешенные продукты
Диета при болезни желудка и поджелудочной железы включает:
- Первые блюда, приготовленные на овощном бульоне. Чаще всего это крупяные супы (манный, гречневый, овсяный, рисовый) с добавлением протертых овощей. Для повышения калорийности и улучшения вкуса в них вводят яично-молочную смесь, небольшое количество сливок (при хорошей переносимости), мясной фарш и масло. Для разнообразия можно готовить овощные и крупяные супы-пюре. При хорошей переносимости в первые блюда можно добавлять укроп.
- Изделия из нежирного мяса (говядина, нежирная свинина, курица, индейка, кролик) — паровые тефтели, котлеты, кнели, суфле, зразы, паштеты. Из отварного мяса и птицы готовят пюре.
- Негрубые овощи — картофель, тыква, морковь, цветная капуста, кабачки, зеленый горошек, и свекла. Первое время их готовят в отварном виде и пюрируют, добавляют сливочное масло. В период ремиссии можно употреблять сырые овощи: тертая морковь с растительным маслом, тертая тыква, помидоры и огурцы без кожицы.
- Блюда из нежирной рыбы — первое время рубленые (котлеты, тефтели, фрикадельки, зразы), а позже кусковые. Кожу удаляют, а блюда готовят на пару.
- Разваренные каши на воде. Используют крупы, не содержащие большое количество клетчатки — рис, гречневую, манную, овсяную. Крупы можно использовать для приготовления пудингов, добавляя творог. Каши при хорошей переносимости молока можно варить с его добавлением.
- Подсушенный белый хлеб, сухой бисквит и печенье.
- Некислые на вкус кисломолочные продукты не высокой жирности. Молоко при панкреатите может плохо переноситься, поэтому оно используется только как добавка в соусы, омлеты, каши и супы. Рацион больных включает не только творог, но и блюда с ним — можно готовить сырники и пудинги, также разрешается употреблять тертый сыр.
- Яйца всмятку или в виде омлета (при панкреатите лучше употреблять белковые омлеты).
- Десерты из протертых ягод на основе манной крупы. Сладкие ягоды и фрукты в термически обработанном виде (запеченные, пюре, кисели, компоты с протертыми фруктами, муссы, желе).
- Сухофрукты употребляют в распаренном и протертом виде. На десерт можно позволить белковые меренги, зефир, пастилу, желейный мармелад, в небольшом количестве варенье и мед. В ремиссию допускается употребление сырых фруктов и ягод в протертом виде.
- Разбавленные сладкие фруктовые соки, некрепкий чай, чай с молоком, настой шиповника, компоты из свежих и сухих фруктов. Морковный сок и компоты из сухофруктов показаны при панкреатите при наличии дефицита калия.
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| свекла | 1,5 | 0,1 | 8,8 | 40 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
| абрикосы | 0,9 | 0,1 | 10,8 | 41 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| нектарин | 0,9 | 0,2 | 11,8 | 48 |
| персики | 0,9 | 0,1 | 11,3 | 46 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
| клубника | 0,8 | 0,4 | 7,5 | 41 |
| малина | 0,8 | 0,5 | 8,3 | 46 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| овсяные хлопья | 11,9 | 7,2 | 69,3 | 366 |
| рис белый | 6,7 | 0,7 | 78,9 | 344 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
| сухари из белого хлеба | 11,2 | 1,4 | 72,2 | 331 |
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
| соус молочный | 2,0 | 7,1 | 5,2 | 84 |
| кефир | 3,4 | 2,0 | 4,7 | 51 |
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| сметана | 2,8 | 20,0 | 3,2 | 206 |
| простокваша 1% | 3,0 | 1,0 | 4,1 | 40 |
| ацидофилин 1% | 3,0 | 1,0 | 4,0 | 40 |
| творог | 17,2 | 5,0 | 1,8 | 121 |
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
| творог 1.8% (нежирный) | 18,0 | 1,8 | 3,3 | 101 |
| говядина вареная | 25,8 | 16,8 | 0,0 | 254 |
| говяжий язык вареный | 23,9 | 15,0 | 0,0 | 231 |
| телятина отварная | 30,7 | 0,9 | 0,0 | 131 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
| курица вареная | 25,2 | 7,4 | 0,0 | 170 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
| яйца перепелиные | 11,9 | 13,1 | 0,6 | 168 |
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| путассу | 16,1 | 0,9 | — | 72 |
| треска | 17,7 | 0,7 | — | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
| щука | 18,4 | 0,8 | — | 82 |
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
| масло топленое | 0,2 | 99,0 | 0,0 | 892 |
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| кофе с молоком и сахаром | 0,7 | 1,0 | 11,2 | 58 |
| чай черный с молоком и сахаром | 0,7 | 0,8 | 8,2 | 43 |
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта |