Что такое эндоцервицит у женщин: причины, симптомы и лечение
Содержание:
Цервицит при беременности
Беременным пациенткам диагноз цервицит ставится нечасто. Большинство женщин, планирующих беременность, проходят подробное гинекологическое обследование и лечат выявленные болезни до ее наступления.
Сочетание цервицита и беременности крайне нежелательно и с большой вероятностью может привести к нежелательным последствиям. Степень риска появления серьезных осложнений зависит от причины цервицита. Острый цервицит специфической этиологии очень опасен для беременной женщины, т.к. возбудители половых инфекций обладают способностью восходящим путем подниматься в матку и провоцировать гнойно-септический процесс.
Если воспаление отграничено тканями шейки матки, риск осложнений для плода уменьшается, однако местные структурные изменения в тканях цервикального канала и шейки матки могут привести к тому, что процесс прохождения плода через шейку матки во время родов приведет к осложнениям. Кроме того, прохождение плода по инфицированным родовым путям может стать причиной послеродовых инфекционных осложнений у ребенка.
Для прогнозирования потенциальных рисков у беременной пациентки с цервицитом имеет значение срок беременности. На ранних сроках беременности происходит закладка важных органов будущего ребенка. Негативное воздействие инфекции в этот период может спровоцировать формирование пороков развития или стать причиной преждевременного прерывания беременности. Цервицит лидирует в списке вероятных причин «замершей» беременности.
Диагноз цервицит на поздних сроках беременности повышает риск инфекционных осложнений, увеличивает шанс развития врожденных аномалий у ребенка (гидроцефалия, пороки развития органов). Цервицит может стать причиной задержки развития плода.
Лечить цервицит во время беременности крайне сложно вследствие того, что многие антибактериальные средства негативно влияют на плод. Терапия учитывает срок беременности и характер возбудителя. Предпочтение отдается препаратам для местного применения или системным средствам, не имеющим противопоказаний для беременных.
Осложнения
Хронический эндоцервицит в запущенной форме или при неправильно подобранном лечении опасен грозными последствиями. Наиболее распространенными из них являются:
- формирование новообразований, грозящих перерасти в онкологию;
- эндометрит;
- сальпингит;
- аднексит;
- эрозия шейки матки;
- дистрофия шеечной ткани;
- бесплодие и др.
Указанное заболевание, развивающееся во время беременности, может повлечь за собой опасные состояния, угрожающие жизни и здоровью матери и будущего ребенка. К ним относятся:
- сложные роды;
- выкидыш;
- аномальное внутриутробное развитие плода;
- повышенный маточный тонус и др.
Осложненные состояния при эндоцервиците требуют тщательного обследования больной и назначения индивидуального лечения под строгим наблюдением врача.
Как лечить эндоцервицит

Лечение эндоцервицита зависит от вида конкретного возбудителя недуга. При кандидозном происхождении назначаются противомикробные препараты, при хламидиях — антибиотики, при герпесе — противовирусные препараты, на фоне гормональных нарушений показана заместительная гормонотерапия и т.д. Кроме того, необходимы средства для повышения иммунитета и нормализации микрофлоры. Для получения долговременного эффекта возможно назначение двух антибиотиков из разных групп, однако выписывать их следует после того, как было проведено исследование микрофлоры на чувствительность. Следует отметить, что при выявлении половой инфекции этиотропное лечение необходимо проводить обоим партнерам.
Препараты местного воздействия (тампоны, свечи, мази, спринцевания) следует применять лишь после того, как будут ликвидированы симптомы эндоцервицита — для предотвращения проникновения инфекции в матку и придатки. При хронической форме заболевания можно использовать препараты местного воздействия, также показано назначение физиотерапевтических процедур: магнитотерапия, ультразвук, электрофорез и др.
Хирургическое лечение показано при безуспешности консервативного лечения. Операция проводится только после получения результатов кольпоскопии и биопсии, а также после излечения от инфекции. В настоящее время применяются следующие методики:
- лазеротерапия;
- электрокоагуляция;
- криотерапия;
- для нерожавших пациенток рекомендована обработка патологического очага специальными растворами.
Для эффективного лечения следует воздержаться от интимных отношений до полного выздоровления.
Причины
Какие выделяют причины возникновения эндоцервицита? Самой главной причиной является инфекция, которая проникает внутрь матки. Нередко данное заболевание развивается как осложнение других половых болезней, например, . Если женщина не лечится, то микроорганизмы распространяются вглубь по половой системе. Здесь выделяют как обычные бактерии, так и вирусы, которые передаются через половой акт. Поэтому если у женщины наблюдаются венерические возбудители, ее половой партнер тоже должен обратиться к врачу.
Другими вспомогательными или основными факторами являются:
- Кольпит.
- Дисбактериоз влагалищной микрофлоры.
- Низкий иммунитет из-за наличия венерических болезней или других инфекционных заболеваний.
- Воспаление придатков.
- Эктропион шейки матки.
- Бактериальный вагиноз.
- Эндометриоз.
- Отсутствие гигиены гениталий.
- Внутриматочная спираль.
- Частые и непостоянные половые партнеры.
- Незарубцевавшиеся ранки после аборта, родов, зондирования, грубых интимных актов и пр.
- Климакс, менопауза.
Воспаление шейки матки — лечение
Первостепенной и важной задачей, которую нужно решить, назначая лечение при воспалении шейки матки является, в первую очередь, воздействие на возбудителя заболевания и уменьшение воспаления. Категорически противопоказано самолечение при воспалении шейки матки
Этот запрет связан с тем, что неправильно подобранные препараты в недостаточных дозировках могут привести к вялотекущей трудноизлечимой инфекции, и в дальнейшем — к серьёзным осложнениям (бесплодие, различные нарушение менструального цикла, внематочная беременность предрак, рак). При таком лечении могут исчезнуть внешние признаки заболевания, и создаётся неверное впечатление о, якобы, полном излечении
Категорически противопоказано самолечение при воспалении шейки матки. Этот запрет связан с тем, что неправильно подобранные препараты в недостаточных дозировках могут привести к вялотекущей трудноизлечимой инфекции, и в дальнейшем — к серьёзным осложнениям (бесплодие, различные нарушение менструального цикла, внематочная беременность предрак, рак). При таком лечении могут исчезнуть внешние признаки заболевания, и создаётся неверное впечатление о, якобы, полном излечении.
Адекватное лечение индивидуально в каждом случае подбирает врач. В процессе лечения воспаления шейки матки, поскольку оно может затянуться надолго, постоянно контролируется эффективность терапии: осмотры, бакпосевы мазков, анализы крови.
Местное лечение при остром воспалении пользы не принесёт, поскольку инфекция, как правило, затрагивает глубокие слои шейки матки. Срочно назначается антибактериальная терапия. Причём антибиотики назначаются, в основном, парентерально. Применение препаратов местно в виде свечей неэффективно, т. к. они могут ликвидировать только поверхностные процессы.
Если выявлен специфический возбудитель заболевания, нужно начинать лечение одновременно двух половых партнёров. Отсутствия жалоб и объективных данных болезни у мужчины ещё не означает, что болезни у него нет. Некоторые инфекции половых путей (хламидиоз, трихомониаз, гонорея) протекают латентно, без явных объективных признаков и субъективных ощущений.
Для лечения хламидийного цервицита эффективно назначение тетрациклинов. Кроме того широко применяются макролиды, фторхинолоны, азалиды.
При выявлении кандидоза назначается флуконазол, дифлюкан. При воспалениях шейки матки вирусной этиологии используется противовирусный препарат ацикловир.
После завершения курса антибактериальными средствами необходимо продолжить лечение эубиотиками — препаратами, восстанавливающими естественную микрофлору влагалища. В состав эубиотиков входит молочная кислота. Их можно применять в виде свечей.
Часто, как дополнение к основному лечению воспаления шейки матки используется комплекный лекарственный препарат «Тержинан». Он представляет собой удобные вагинальные свечи. «Тержинан» оказывает противомикробное, противогрибковое и противопаразитарное действие, а также обладает эффективным противовоспалительным действием.
Лечение хронического воспаления шейки матки не ограничивается консервативными методами. Начинают его с назначения антибиотиков. Завершение курса антибиотикотерапии заканчивается ликвидацией инфекции. Но для восстановления структурной целостности слизистой шейки матки необходимо продолжить лечение. Хирургическими методами удаляются эрозии, язвы, кисты. Это делается при помощи лазера, электрохирургического лечения, микроволновой терапии, криотерапии. Параллельно проводится лечение сопутствующих фоновых заболеваний, восстановление сниженного иммунитета.
При выявлении атрофичекого хронического воспаления шейки матки, когда слизистый слой шейки матки истончён, необходимо использовать местно гормональные препараты. Наиболее часто применяемый — «Овестин». В его состав входят эстрогены, которые являются женскими половыми гормонами. При приёме «Овестина» повреждённые клетки восстанавливают свою первоначальную структуру, и происходит возобновление их защитных функций.
Народные методы лечения при воспалении шейки матки не используются. Воспаление шейки матки невозможно вылечить травами, т. к. инфекции, которые являются источником воспаления слишком серьёзные и требуют немедленного назначения антибиотиков. Поэтому такое лечение обсуждается с врачом уже на стадии реабилитации, когда вероятно употребление общеукрепляющих сборов для повышения иммунитета.
Лечение эндоцервицита
Заболевание лечится в зависимости от вызвавшей его причины:
- При инфекционных эндоцервицитах назначаются антибиотики и антигрибковые препараты в таблетках, уколах или свечах. После окончания лечения проводится восстановление вагинальной флоры с использованием пробиотиков и пребиотиков.
- При сочетании эндоцервицита с дисплазией, эрозией и другими патологиями осуществляется конизация шейки матки. Во время процедуры удаляется конусообразный участок шеечной ткани вместе с фрагментом цервикальной слизистой. В настоящее время процедура проводится с помощью лазера или радиоволнового метода, поэтому не оставляет рубцов, не вызывает сужения канала, а ткани после нее быстро восстанавливаются.
- При эндоцервиците, вызванном опущением матки, удлинением и увеличением её шейки, проводится пластическая операция, которая не только избавляет от воспаления, но и убирает симптомы, вызванные неправильным положением и формой органов.
Врач назначает антибиотики
Пластическая операция при эндоцервиците
Некоторое время после завершения лечения женщине потребуется врачебный контроль. Эндоцервицит может рецидивировать (возвращаться), поэтому после болезни пациентке необходимо следить за состоянием шейки матки.
Иммуномодуляторы для лечения эндоцервицита
Эндоцервицит матки зачастую провоцируется сниженным иммунитетом. Именно поэтому вместе с антибактериальной терапией медики рекомендуют принимать иммуномодулирующие лекарства. Стоит отметить, что они имеют разную форму. Вы можете отдать предпочтение вагинальным капсулам, ректальным суппозиториям или таблеткам. Помните, что не стоит одновременно применять несколько средств во влагалище. Нужно сначала закончить использовать один препарат и лишь после этого начинать следующий.
К наиболее популярным иммуномодулирующим составам можно отнести следующие: «Ликопид», «Генферон», «Интерферон», «Циклоферон», «Тимолин» и так далее. Принимать такие лекарства нужно довольно длительное время. Лишь в этом случае вы получите положительный эффект от лечения.
Причины эндоцервицита
Единственной достоверной причиной эндоцервицита считается инфекция. Неспецифическое воспаление в эндоцервиксе чаще провоцируют микробные ассоциации, в составе которых присутствует влагалищная условно-патогенная микрофлора: стрептококки, стафилококки, кишечная палочка, коринебактерии и другие.
Специфическое воспаление эндоцервикса сопряжено с присутствием во влагалище возбудителей половых инфекций: трихомонад, хламидий, гонококков, вирусов.
Спровоцировать инфекционное воспаление в цервикальном канале «помогает» ряд предрасполагающих факторов:
— Сопутствующие инфекционно-воспалительные процессы в матке (эндометриты), фаллопиевых трубах (сальпингиты), влагалище (вагинит), либо заболевания нижнего отдела мочевыводящих путей (циститы).
— Механические повреждения (травмы) тканей шейки матки с образованием трещин, ссадин или разрывов слизистой. Могут возникнуть в результате аборта, диагностических манипуляций, родов. Поврежденная слизистая в условиях сниженного местного иммунитета не может сопротивляться инфекции и пропускает ее в подлежащие структуры.
Концентрированные растворы йода, марганцовокислого калия, применяемые с лечебной или диагностической целью, иногда могут стать причиной ожогового поражения слизистой и последующего воспаления.
Слизистая шейки может повреждаться при использовании спермицидов с агрессивным химическим составом.
— Беспорядочные половые контакты. Частая смена партнеров в условиях отсутствия адекватной контрацепции не только может стать причиной половых инфекций, но и привести к изменению микробного состава влагалищной среды.
— Дисбиотические сдвиги во влагалищной среде. Снижение количества лактобактерий провоцирует чрезмерное размножение условно-патогенных микроорганизмов, что может спровоцировать воспалительный процесс, который распространится в последующем на ткани шейки матки.
— Смещение половых органов. При опущении матки и влагалища нарушается питание окружающих тканей, снижается местный иммунитет, происходят изменения состава влагалищной микросреды.
— Гормональная дисфункция. Слизистая влагалища зависит от циклических изменений содержания эстрогенов. Эстрогены контролируют количественный состав влагалищной микрофлоры. При их дефиците снижается количество лактобактерий и развивается местный дисбиоз влагалища. Вследствие гипоэстрогении у пожилых пациенток развиваются атрофические эндоцервициты, когда на фоне истонченной слизистой появляются воспалительные изменения на шейке матки, поднимающиеся в цервикальный канал.
Все вышеперечисленные факторы повышают риск развития инфекционного воспаления эндоцервикса только в условиях нарушения местной иммунной защиты, а у здоровых женщин, как правило, иммунная система сама справляется с негативной ситуацией.
Причины эндоцервицита
- Поражение ЗППП. Очень часто болезнь вызывают хламидии, трихомонады и гонококки. Но самый распространенный возбудитель – вирус папилломы (ВПЧ), на «совести» которого 80% случаев болезни. Заболевание также может вызываться вирусом герпеса. Разновидность патологии, вызванную ЗППП, называют специфической. Половые бактериальные, вирусные и другие инфекции могут передаваться партнеру, поэтому заболевшая женщина заразна для мужчин.
- Размножение условно-патогенных микроорганизмов, которые в нормальных условиях не причиняют вреда. Однако при снижении иммунитета из-за стресса, переутомления, различных сопутствующих заболеваний патогенные микроорганизмы начинают бурно размножаться, вызывая воспалительный процесс. Такая ситуация может произойти при приеме антибиотиков, губящих здоровую микрофлору. Этот тип болезни называется неспецифическим.
- Травматические повреждения слизистой. Эндоцервицит может развиться после установки спирали, прерываний беременности, различных диагностических процедур, а также после родов.
- Атрофические процессы, возникающие в слизистой во время климактерического периода, вызванные возрастным снижением выработки гормонов эстрогенов.
- Опущение матки, увеличение (гипертрофия) и удлинение (элонгация) шейки матки. При этих заболеваниях шейка доходит до уровня наружных половых органов или даже выходит за их пределы. Возникает воспаление тканей, затрагивающее в том числе эндоцервикс.
- Эндометриоз шейки матки – заболевание, при котором внутри цервикальной слизистой закрепляются клетки внутреннего слоя матки – эндометрия. Перед месячными они разбухают, увеличиваются в размерах и начинают кровоточить. Очаги эндометриоза провоцируют воспалительные процессы, в том числе эндоцервицит.
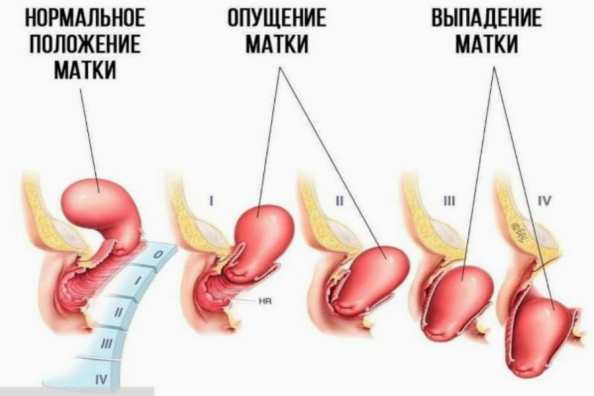
Опущение матки
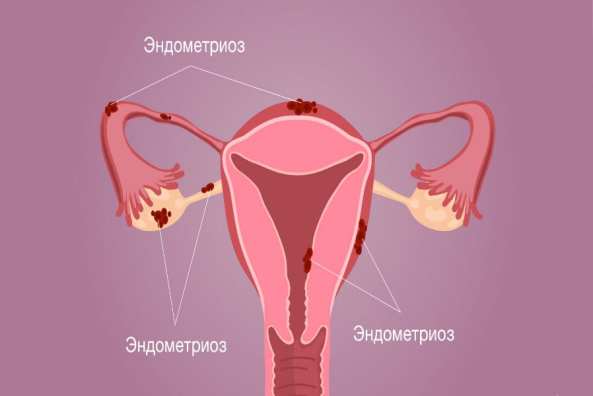
Эндометриоз
Симптомы эндоцервицита
Клиническая картина заболевания напрямую зависит от стадии процесса и возбудителя, который послужил толчком для развития эндоцервицита.
Острая форма
Острый эндоцервицит протекает ярко, больные предъявляют жалобы на выделения (обычно это гноевидные и мутно-слизистые и густые), зуд и жжение во влагалище. Нередко женщин беспокоят так называемые «беспричинные» боли внизу живота тянущего или ноющего характера.
Если инфекция при остром эндоцервиците поднимается выше, то развивается воспаление матки и/или придатков, что характеризуется усилением болевого синдрома, повышением температуры и развитием интоксикационного синдрома.
Хроническая форма
Хронический эндоцервицит течет либо вяло, либо вообще бессимптомно. Болей, как правило, нет, зуда и жжения тоже
Единственное, на что пациентки могут обратить внимание, так это на постоянные бели странного вида (густоватые, мутные, возможно с примесью крови или с неприятным запахом)
При осмотре в зеркалах видна гипертрофированная и уплотненная шейка матки, нередко развивается псевдоэрозия (постоянные выделения раздражают и травмируют слизистую шейки). Такая картина гинекологического осмотра характерна для хронического эндоцервицита.
Диагностика экзоцервицита
Воспаленная слизистая наружной поверхности шейки обнаруживается уже при врачебном осмотре. Иногда на ней видны мелкие кровоизлияния, следы крови и гноя. Цервикальный канал также воспалён и выглядит как ярко-красный ободок на шеечной поверхности.
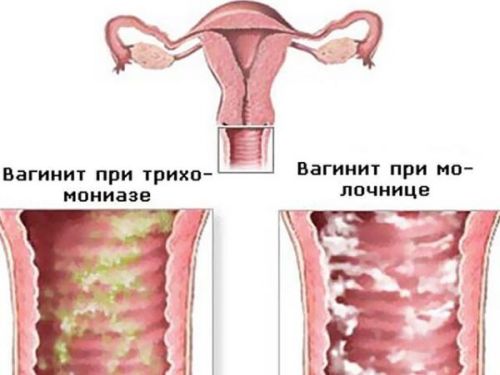
Состояние шейки матки уточняется с помощью кольпоскопии – исследования, при котором эктоцервикс осматривают при помощи прибора кольпоскопа. При ЗППП на слизистой часто обнаруживаются эрозии, а при молочнице – белые точки, являющиеся колониями грибка.
При заражении папилломавирусом на шейке видны бородавчатые наросты – кондиломы. Светлые участки, захватывающие область вокруг цервикального канала, свидетельствуют о дисплазии – предраковом состоянии.
Очаги эндометриоза выглядят как красные, бордовые или коричневые «глазки» на поверхности слизистой. Перед началом менструального цикла они набухают и кровоточат.
Для постановки точного диагноза необходимо проведение анализов. Женщина сдает:
- Мазки с поверхности эктоцервикса, слизистой цервикального канала и уретры на болезнетворные микроорганизмы. Более современным вариантом такой диагностики является анализ «Фемофлор», обнаруживающий большинство болезнетворных микроорганизмов, в том числе плохо выявляемых с помощью обычного мазка.
- Мазок на атипичные клетки по Папаниколау (PAP-тест), определяющий начавшееся злокачественное перерождение воспаленного эктоцервикса. Такой анализ называется цитограммой.
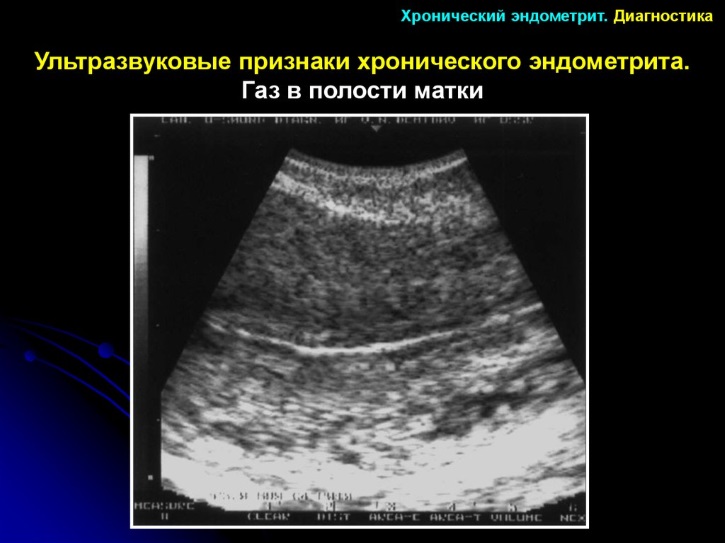
Назначается УЗИ, во время которого врачи осматривают органы малого таза, куда могла перейти инфекция с поверхности шейки матки.
Популярные статьи на тему: хронический эндоцервицит лечение
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Цервициты
Экзоцервицит – инфекционно-воспалительное заболевание влагалищной части шейки матки. Эндоцервицит – инфекционно-воспалительное заболевание слизистой оболочки канала ШМ.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Папилломавирусная инфекция: возможно ли предупредить рак шейки матки?
В 2006 г. впервые за многолетнюю историю проведения съездов акушеров-гинекологов Украины проблемы онкогинекологии были вынесены в отдельную секцию. Объективная необходимость такого решения назрела уже давно.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Кагоцел в лечении воспалительных заболеваний женских половых органов смешанной этиологии
Воспалительные заболевания женских половых органов продолжают оставаться актуальной проблемой современного акушерства и гинекологии. Несмотря на значительное количество научных исследований и внедрение новых антибактериальных средств, их частота не имеет.

Читать дальше
Акушерство, гинекология, репродуктивная медицина
Анализ причин недостаточной эффективности лечения сальпингитов хламидийной этиологии
В этиологическом спектре воспалительных заболеваний органов малого таза преобладают хламидии, моликуты, вирусы, все чаще встречающиеся во множественных и разнообразных ассоциациях.

Читать дальше
Акушерство, гинекология, репродуктивная медицина
Гормональная терапия и современная женщина
Гормональная терапия в последние годы приобретает все большую значимость для здоровья женщины в самых разных возрастных периодах и при различных клинических ситуациях.
Читать дальше
Отоларингология
Кандидозные поражения кожи и слизистых оболочек
В последние годы отмечается рост числа случаев кандидозных поражений кожи и слизистых оболочек.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Урогенитальный микоплазмоз и уреаплазмоз
Урогенитальный микоплазмоз или уреаплазмоз – это условно-патогенная флора, лишь при определенных условиях способная вызывать инфекционные процессы или заболевание, передающееся половым путем, требующее обязательного лечения. Давайте разберемся вместе.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Урогенитальный микоплазмоз
Урогенитальный микоплазмоз или уреаплазмоз – инфекционное заболевание мочеполовых органов, вызванное микроорганизмами, относящимися к семейству Mycoplasmaceae (или проще Mycoplasma).

Читать дальше
Акушерство, гинекология, репродуктивная медицина
Вульвит
Вульвит – это воспаление наружных женских половых органов (вульвы): лобка, больших и малых половых губ, клитора, преддверия влагалища. В воспалительный процесс могут быть вовлечены промежность и внутренняя поверхность бедер.
Диагностика
Дифференциальную диагностику эндоцервицита проводят
- с эктопией (псевдоэрозией) шейки матки: при рассматривании шейки в кольпоскоп видна характерная картина эктопии — на влагалищной части шейки визуализируется цилиндрический эпителий;
- с раком шейки матки (шейка значительно гипертрофирована, выглядит как цветная капуста, «изрыта» и кровоточит при любом прикосновении).
Диагностировать заболевание достаточно просто: заподозрить эндоцервицит можно уже при первичном гинекологическом осмотре. Кроме того, назначаются дополнительные инструментальные и лабораторные методы исследования:
- кольпоскопия (позволяет отдифференцировать заболевание от других патологий шейки матки);
- УЗИ органов малого таза (трансабдоминальное и трансвагинальное) для выявления сопутствующей патологии органов половой сферы;
- микроскопическое исследование влагалищных мазков;
- мазок на онкоцитологию с шейки и из цервикального канала (исключить атипию клеток);
- реакция Вассермана (исключить сифилис);
- кровь на гепатиты и ВИЧ-инфекцию;
- ОАК и ОАМ (исключить общий воспалительный процесс в организме);
- кровь на свертываемость;
- ПЦР-реакция на половые инфекции (ВПЧ, генитальный герпес, хламидиоз и уреаплазмоз, цитомегаловирусная инфекция);
- бак. посев влагалищных выделений на микрофлору и чувствительность к антибиотикам.
Лечение эндоцервицита шейки матки медикаментозными препаратыми
Лечение эндоцервицита заключается в комплексе мероприятий, важнейшее место среди которых занимает медикаментозная терапия. На основании обследований, врач обычно назначает следующее лечение:
- Антибиотики. Применяют такие препараты как: азитромицин, ципрофлоксацин, цефтриаксон, метронидазол, аминопенициллин.
- Противовоспалительные препараты, не содержащие гормональные компоненты. Применяют в виде уколов или вагинальных свечей.
- Комплексная терапия с применением местных средств в форме вагинальных свечей или таблеток — например, полижинакс, гексикон, бетадин или тержинан.
- Иммуномодуляторы. Используют в качестве дополнительных средств в терапии эндоцервицита. Обычно назначают такие средства как: лаферобион, виферон, циклоферон, иммунофан. Полного выздоровления без этих препаратов достичь будет очень сложно.
- Физиотерапия. Назначают физиотерапевтические процедуры только после того, как миновала острая фаза болезни. Лечению может поспособствовать магнитотерапия, электрофорез, кварцевые процедуры, лазеротерапия.
- На всем протяжении лечебного процесса следует воздерживаться от половых контактов и соблюдать показанный врачом режим.
Причины
Так как эндоцервицит относится к воспалительным заболеваниям шейки матки, соответственно, к причинам его развития смело относят инфекционных возбудителей. Зачастую заболевание развивается на фоне активизации условно-патогенной микрофлоры, к которой относят стрептококки, стафилококки, кишечную палочку, грибы и прочие микроорганизмы.
Специфический эндоцервицит обусловлен микроорганизмами, передающимися половым путем (гонококки, трихомонады, уреаплазмы, хламидии). Но для запуска воспалительного процесса в шейке матки необходимы определенные условия, то есть предрасполагающие факторы:
- наличие других воспалительных заболеваний мочеполовой системы (кольпиты, аднекситы, эндометриты, эктопия шейки матки); возраст.
- большое количество сексуальных партнеров;
- бесконтрольное использование некоторых методов контрацепции (спермициды, спринцевание кислотами);
- ослабленный иммунитет;
- механические манипуляции на шейке и матке (аборты и выскабливания, введение ВМС, разрывы шейки в родах);
- пременопаузальный и менопаузальный возраст.
Осложнения
Эндоцервицит шейки матки обязательно нужно лечить, так как при отсутствии адекватной терапии воспалительный процесс распространяется на придатки, эндометрий, брюшину. Это грозит как минимум гормональными сбоями и максимум – патологиям при беременности (например, внематочная беременность), а иногда и невозможности зачать ребенка.
Все это говорит только о том, что нужно внимательно прислушиваться к своему организму. И даже если нет неприятных симптомов, не пренебрегайте профилактическими визитами к действительно хорошему гинекологу.
Кому за 30 – клуб для женщин после 30.
Средства для восстановления микрофлоры
После проведенного лечения обязательно нужно использовать средства для восстановления микрофлоры влагалища. В противном случае высока вероятность повторного размножения микроорганизмов в данной области. Помните, что препараты, содержащие полезные бактерии, не используются одновременно с антибактериальной терапией. Дождитесь полного окончания курса противомикробных средств и лишь после этого приступайте к восстановительной коррекции.
Среди лекарств подобного типа можно выделить следующие: «Линекс», «Ацилакт», «Вагинорм» и так далее. При необходимости врач может назначить противогрибковую терапию, которая включает применение таких лекарств, как «Дифлюкан», «Флюкостат», «Пимафуцин» и пр.
Чем опасен экзоцервицит
Воспаление слизистой приводит к возникновению истинной и псевдоэрозии шейки матки. Постоянное изъязвление эктоцервикса вызывает рубцовые изменения тканей, снижающие эластичность шейки. У женщины во время родов увеличивается риск появления разрывов.
В процесс вовлекается цервикальный канал, проходящий внутри шейки. Возникает эндоцервицит – частый спутник экзоцервицита. Постоянный воспалительный процесс сужает просвет цервикального канала, затрудняя отток менструальной крови, что приводит к болезненным месячным.
Воспалительный процесс в шейке изменяет свойства слизистой пробки, находящейся внутри цервикального канала. В норме в этом веществе присутствуют компоненты, обладающие иммунологической активностью и не дающие болезнетворным микробам проникать в матку, яичники и маточные трубы. Воспалительный процесс делает такую защиту неполноценной, и патогенные микроорганизмы проникают внутрь половой системы. Возникает обширное воспаление, последствиями которого становятся невынашивание беременности и бесплодие.
Воспаление слизистой сопровождается закупоркой находящихся на её поверхности наботовых желёз. В результате нарушается отток образующейся слизи и на поверхности шейки появляются наботовы кисты. Эти образования могут воспаляться, разрываться с образованием язвочек, а во время беременности становиться причиной разрывов.
Каковы разновидности патологии и их симптомы?
В зависимости от того, какие части поражаются во время этого заболевания, его можно разделить на два вида:
- эндоцервицит — воспалительные процессы наблюдаются непосредственно в цервикальном канале;
- экзоцервицит — очаг заболевания концентрируется на влагалищной части шейки матки.
По характеру протекания выделяют также два вида:
1. Острый — характеризуется сильным воспалением шейки, а именно желез, расположенных в цервикальном канале. Очень редко при этой форме заболевания поражается эпителий шейки. Главными причинами возникновения острого цервицита являются:
- стрептококки;
- гонококки;
- стафилококки.
Симптомы заболевания:
- обильные выделения из влагалища, которые не бывают без наличия в них гноя;
- высокая температура тела;
- тупые боли в области поясницы и внизу живота;
- постоянное желание сходить в туалет;
- болезненные ощущения во время мочеиспускания;
- во время полового акта часто возникают сильные боли в области как внешних, так и внутренних половых органов.
Определить наличие именно этой формы заболевания помогает осмотр гинеколога и мазки из влагалища. Благодаря им удается определить возбудителя инфекции.
2. Хронический — возникает в результате грибковых, вирусных и бактериальных инфекций. Частыми предшественниками подобного заболевания являются:
- несоблюдение правил гигиены;
- беспорядочные половые связи;
- значительное опущение шейки в само влагалище;
- неправильное использование средств контрацепции.
Симптомами этой формы цервицита являются:
- небольшое количество выделений мутного цвета;
- редко в выделениях может быть гной;
- опухание шейки и сильное ее покраснение;
- постоянные неприятные ощущения ниже пупка, а также после завершения полового акта;
- нарушение принципа мочеиспускания.
Для диагностирования этой формы цервицита обязательно используют специальные гинекологические зеркала, а также колькоскоп, который позволяет максимально конкретно рассмотреть шейку матки. Также для диагностики в обязательном порядке назначают анализы крови, мочи и прохождение УЗИ, чтобы определить состояние органов малого таза.
Как уже было сказано ранее, различные микроорганизмы и бактерии могут вызывать цервицит. В зависимости от каждого конкретного возбудителя, данное заболевание подразделяется на несколько видов:
- Гнойный цервицит возникает из-за гонореи. Это самая распространенная разновидность цервицита. Проявляется наличием гнойных скоплений в цервикальном канале. Особую опасность представляет цервицит при беременности, потому что может вызвать аномальное развитие плода. Его симптомы: боли внизу живота, обильные выделения с гноем. При диагностировании гнойного цервицита запрещается вступать в любые половые отношения.
- Вирусный — заразиться им можно только половым путем (в большинстве случаев пациентами являются молодые, еще не рожавшие женщины). Возникает из-за наличия у партнера вируса папилломы человека или герпеса генитального. Симптомы: сильные боли внизу живота, невыносимый зуд в области наружных половых органов, не очень обильные выделения, в которых хорошо прослеживается слизь или небольшое скопление гноя.
- Бактериальный цервицит возникает из-за действия в организме бактериальных заболеваний, нарушения нормальной микрофлоры влагалища, наличия трихомониаза. Симптомы: очень неприятные ощущения при половом акте, проблемы с мочеиспусканием, тупая боль внизу живота, большое или маленькое количество выделений с гноем и слизью.
- Кандидозный — в результате него воспаляется слизистая оболочка шейки. Его главной причиной является инфекция, вызванная грибками из группы кандида. Симптомы: сильный зуд, боль в животе, много выделений белого цвета и творожистого характера.
- Атрофический возникает в результате полового акта без использования презервативов, цистита, воспаления придатков, гонореи, хламидиоза, стрептококков, стафилококков. Появляется он на тех участках матки, которые пострадали в результате аборта или сложных родов. Главный симптом: проблемы с мочеиспусканием.
- Кистозный проявляется как следствие скоплений нескольких инфекций, что провоцирует увеличение в объеме эпителия цилиндрической формы вдоль всей поверхности матки. Это приводит к образованию кист, которые нередко развиваются вместе с эрозией.