Поражение эндотелия как причина коагулопатии при covid-19
Содержание:
Причины эндотелиальной дисфункции
Поскольку эндотелий так важен для многих жизненно важных функций, проводится много исследований, чтобы понять все причины эндотелиальной дисфункции. В этот момент очевидно, что эндотелиальная дисфункция связана со снижением уровня оксида азота (NO) в стенках кровеносных сосудов.
Оксиды азота представляют собой газ, который образуется в результате метаболизма аминокислоты (L-аргинин). Оксиды азота, имеющие очень короткий период полураспада, действуют локально в кровеносных сосудах, помогая модулировать тонус сосудов и другие важные эндотелиальные функции.
Дефицит продукции NO приводит к избыточному сужению кровеносных сосудов (которое может вызвать артериальную гипертензию), способствует активации тромбоцитов (приводит к свертыванию крови), увеличивает стимуляцию воспаления в стенках кровеносных сосудов (что способствует атеросклерозу) и увеличивает проницаемость стенок сосудов для повреждения липопротеинов и различных токсинов.
Подводя итог, можно сказать, что эндотелиальная дисфункция характеризуется снижением уровня оксида азота (NO) в сосудах, что, в свою очередь, приводит к нескольким нарушениям функции кровеносных сосудов. Эти функциональные нарушения способствуют развитию сердечно-сосудистых патологий.
Кроме того, эндотелиальная дисфункция может непосредственно вызывать аномальное сужение мелких артерий, и считается, что она является основным фактором, вызывающим кардиальный синдром Х и, возможно, диастолическую дисфункцию.
Нарушения и расстройства, сопутствующие эндотелиальной дисфункции
Точные причины, по которым у человека развивается эндотелиальная дисфункция, все еще изучаются. Тем не менее, очевидно, что этому способствуют многочисленные медицинские расстройства, привычки и неизбежные жизненные события, в том числе:
- повышенное кровяное давление (артериальная гипертензия);
- сахарный диабет;
- повышенные уровни холестерина и триглицеридов ЛПНП;
- курение;
- сидячий образ жизни;
- эмоциональный стресс (считается, что стрессовая кардиомиопатия, также известная как «синдром разбитого сердца» или кардиомиопатия Такоцубо, возникает в результате острой и тяжелой формы эндотелиальной дисфункции);
- инфекционные заболевания;
- сердечная недостаточность;
- гипотиреоз;
- остеопороз;
- естественное старение;
- химиотерапия и лучевая терапия;
- генетические влияния.
Показания
Выявление АТ к эндотелиоцитам используется для диагностики и контроля течения аутоиммунных патологий, сопровождающихся повреждением внутреннего слоя сосудов. Показания к исследованию:
- Диагностика васкулитов. Анализ показан при подозрении на синдром Кавасаки, неспецифический аортоартериит, узловатый полиартериит. Характерные клинические признаки: повышение температуры тела, снижение веса, быстрая утомляемость, высыпания на коже, воспаление слизистых оболочек респираторных органов, кашель, появление крови в моче, повышение кровяного давления, нарушение чувствительности в конечностях и др.
- Прогноз течения васкулитов. Тест назначается пациентам с установленным диагнозом синдрома Кавасаки, артериита Такаясу, узловатого полиартериита. Концентрация АЭТА увеличивается на фоне активного патологического процесса. Результат теста позволяет определить фазу заболевания, оценить вероятность развития осложнений.
- Диагностика волчаночного нефрита. У больных СКВ повышение уровня АТ к эндотелиоцитам связано с воспалением почечных клубочков. Тест является дополнительным методом мониторинга патологии.
- Диагностика васкулопатий при ревматических заболеваниях. Анализ назначается пациентам с ревматоидным артритом, системной склеродермией, дерматомиозитом, СКВ.
- Оценка риска отторжения почки. АЭТА участвуют в острой реакции отторжения донорского органа. Анализ назначается до и после операции для составления прогноза приживляемости почки.
Расшифровка результатов
 Врач-лаборант выдает бланк, на котором записаны различные показатели строения роговицы. Его необходимо отнести к лечащему врачу, чтобы он произвел расшифровку, рассказал, нормальны ли результаты, назначил лечение. На бланке исследования будут обозначены следующие результаты:
Врач-лаборант выдает бланк, на котором записаны различные показатели строения роговицы. Его необходимо отнести к лечащему врачу, чтобы он произвел расшифровку, рассказал, нормальны ли результаты, назначил лечение. На бланке исследования будут обозначены следующие результаты:
- плотность клеток эндотелия на 1мм2;
- коэффициент полимегатизма клеток;
- плеоморфизм (размер, строение, форма клеток, которая отличается или идентична нормальным клеточным элементам роговицы);
- отсутствие просматривания эндотелия (темные зоны).
С помощью эндотелиальной микроскопии роговицы выявляются параметры, не доступные для определения невооруженным взглядом. До настоящего момента такие данные определялись только при биопсии, которая осуществлялась не при жизни, а после смерти пациента. С помощью методики можно подготовиться к операционному вмешательству, следить за состоянием пациента после его проведения.
Результаты
68 пациентов (48 реанимационных, 20 нереанимационных). 13 негоспитализированных бессимптомных контрольных участников включили как группу сравнения для измерения специфических биомаркеров эндотелия и тромбоцитов, не имеющих стандартных референсных значений. Параметры коагуляции смотрели у всех пациентов, а биомаркеры тромбоцитов и эндотелия у 50 (40 реанимационных и 10 нереанимационных).
Более половины пациентов страдали ожирением, гиперлипидемией и диабетом. У трех пациентов был активный онкологический процесс, у троих – цирроз, у одного – трансплантация печени по поводу цирроза в анамнезе.
41 (60%) пациент получали антикоагулянты в профилактической дозе, 13 (19%) – промежуточную дозу антикоагулянтов (эноксапарин 0,5 мг/кг дважды в день), и 11 (16%) – терапевтические дозы антикоагулянтов, три пациента (4) вообще не получали антикоагулянты.
48 (71%) пациентов, все, кроме двух реанимационных больных, получали тоцилизумаб до того, как им измеряли показатели коагуляции.
Среди всех проанализированных характеристик, статистическая значимость для попадания в ОРИТ или не в ОРИТ была получена только для пола.
Маркеры активации эндотелиальных клеток и тромбоцитов были значимо повышены у реанимационных пациентов, по сравнению с нереанимационными, включая антиген фактора фон Виллебранда (среднее значение 565% (СО 199) у пациентов в ОРИТ по сравнению с 278% (133) у нереанимационных больных, p<0,00001) и растворимый Р-селектин (15,9 нг/мл (4,8) по сравнению с 11,2 нг/мл (3,1), р=0,0014). Кроме того, концентрации антигена фактора фон Виллебранда были повышены у 16 (80%) из 20 нереанимационных пациентов.
Авторы обнаружили, что летальность значимо коррелировала с уровнем антигена фактора фон Виллебранда (r=0,38; р=0,0022) и растворимого тромбомодулина (r=0,38; р=0,0078) у всех пациентов.
У всех пациентов концентрация растворенного тромбомодулина выше, чем 3,36 нг/мл была связана с более низкой частотой выписки из стационара (22 из 25 пациентов с низкой концентрацией по сравнению с 13 из 25 пациентов с высокой концентрацией, р=0,050) и более низкой вероятность выжить согласно данным анализа Каплана-Майера (отношение рисков 5,9, 95% Ди 1,9-18,4, р=0,0087).
FMD Тест
Татьяна Хмара, врач-кардиолог ГКБ им И.В. Давыдовского о неинвазивном методе диагностики атеросклероза на ранней стадии и подборе индивидуальной программы аэробной физической нагрузки для восстановительного периода больных инфарктом миокарда.
На сегодняшний день FMD тест (оценка функции эндотелия) является «золотым стандартом» для неинвазивной оценки состояния эндотелия.
ЭНДОТЕЛИАЛЬНАЯ ДИСФУНКЦИЯ
Эндотелий – это однослойный пласт клеток, выстилающих внутреннюю поверхность кровеносных сосудов. Клетки эндотелия выполняют множество функций сосудистой системы, в том числе сужение и расширение сосудов, для контроля артериального давления.
Все факторы сердечно-сосудистого риска (гиперхолестеринемия, артериальная гипертензия, нарушения толерантности к глюкозе, курение, возраст, избыточный вес, малоподвижный образ жизни, хронически протекающее воспаление и другие) приводят к нарушению функции эндотелиальных клеток.
Эндотелиальная дисфункция является важным предвестником и ранним маркером атеросклероза, позволяет достаточно информативно оценивать подбор лечения при артериальной гипертензии (если подбор лечения адекватный, то сосуды на терапию реагируют правильно), а так же нередко позволяет вовремя выявить и скорректировать импотенцию на ранних стадиях.
Оценка состояния эндотелиальной системы и легла в основу FMD теста, который позволяет выявлять факторы риска развития сердечно-сосудистых заболеваний.
КАК ПРОВОДИТСЯ FMD ТЕСТ:
Неинвазивный метод FMD предполагает нагрузочный тест сосуда (аналог стресс-теста). Последовательность выполнения теста состоит из следующих шагов: измерение исходного диаметра артерии, пережатие плечевой артерии на 5-7 минут и повторное измерение диаметра артерии после снятия зажима.
Во время сжатия объём крови в сосуде увеличивается и в эндотелии начинается выработка оксида азота (NO).
Во время снятия зажима ток крови восстанавливается и сосуд расширяется за счет накопленного оксида азота и резкого увеличения скорости кровотока (на 300–800% от исходной). Через несколько минут расширение сосуда достигает своего пика.
Таким образом, основным параметром, за которым следят по этой методике, является прирост диаметра плечевой артерии (%FMD обычно составляет 5–15%).
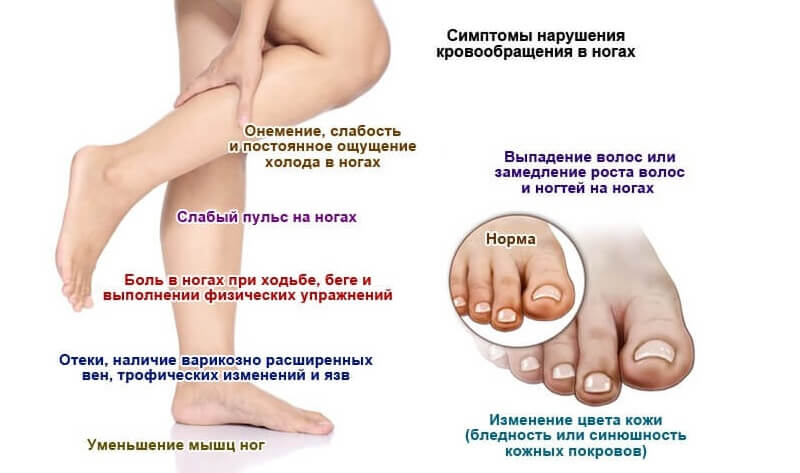
Клинические статистические данные показывают, что у людей с повышенным риском развития сердечно-сосудистых заболеваний степень расширения сосуда (%FMD) ниже, чем у здоровых за счёт того, что нарушена функции эндотелия и выработка оксида азота (NO).
КОГДА НУЖНО ПРОВОДИТЬ СТРЕСС-ТЕСТ СОСУДОВ
Оценка функции эндотелия – это отправная точка, чтобы понимать, что происходит с сосудистой системой организма даже при первичной диагностике (например, поступление пациента с невнятными болями в груди).
Сейчас принято смотреть исходное состояние эндотелиального русла (есть спазм или нет) – это позволяет понять, что происходит с организмом, есть ли артериальная гипертензия, есть ли сужение сосудов, есть ли какие-то боли, связанные с ишемической болезнью сердца.
Дисфункция эндотелия носит обратимый характер. При коррекции факторов риска, приведших к нарушениям, функция эндотелия нормализуется, что позволяет проводить контроль эффективности применяемой терапии и, при регулярном измерении функции эндотелия, подобрать индивидуальную программу аэробной физической нагрузки.
ПОДБОР ИНДИВИДУАЛЬНОЙ ПРОГРАММЫ АЭРОБНОЙ ФИЗИЧЕСКОЙ НАГРУЗКИ
Не всякая нагрузка хорошо влияет на сосуды. Слишком интенсивная нагрузка может приводить к дисфункции эндотелия
Особенно важно понимать пределы нагрузки для больных в восстановительном периоде после перенесенных операций на сердце
Для таких пациентов в ГКБ им. И.В.Давыдовского под руководством Руководителя Университетской клиники кардиологии, профессора А.В.Шпектра, разработана специальная методика подбора индивидуальной программы физической нагрузки.
Таким образом, определяются и нижняя и верхняя границы нагрузки, и для пациента подбирается индивидуальная программа нагрузок наиболее физиологичная для каждого человека.
Эндотелиальная клетка
Эндотелиальные клетки не только восстанавливают выстилку существующих кровеносных сосудов, но и создают новые сосуды. Это обязательно должно происходить у зародыша, чтобы сосудистая сеть не отставала от роста тела, и в тех тканях взрослого организма ( кость, стенка матки), которые подвергаются циклическим перестройкам, а также при заживлении повреждений.
Эндотелиальные клетки образуют одиночный слой, выстилающий все кровеносные сосуды и регулирующий обмен веществами между кровью и окружающими тканями. Новые кровеносные сосуды развиваются из стенок существующих мелких сосудов в виде выростов эндотелиалъных клеток; эти клетки способны образовывать полые капиллярные трубочки даже при росте в культуре. В живом организме поврежденные ткани и некоторые опухоли обеспечивают себе кровоснабжение, выделяя вещества, которые стимулируют образование новых капиллярных веточек близлежащими эндотелиальными клетками. Рост опухолей, не способных вызвать такую реакцию эндоте-лиальных клеток, быстро прекращается.
Эндотелиальные клетки, выстилающие внутреннюю поверхность кровеносных сосудов, имеют постоянный контакт с циркулирующим пулом клеток крови.
Эндотелиальные клетки секретируют во внешнюю среду GM-CSF, IL-1, 6, 7, TNFa, хемокины и другие вещества, играющие роль инициаторов и регуляторов иммунных реакций.
|
Юкстаканаликулярная ткань в глазу с начальной простой глаукомой. |
Эндотелиальные клетки внутренней стенки синуса не имеют выраженной базальной мембраны. Они лежат на очень тонком неравномерном слое волокон ( преимущественно эластических), связанных основной субстанцией. Короткие эндоплазматические отростки клеток проникают в глубь этого слоя, что увеличивает прочность их соединения с юкстаканаликулярной тканью.
Распад эндотелиальных клеток и перицитов расценивается в качестве неспецифического эффекта при дегенерациях, ретинопа-тиях и окклюзии сосудов. Ацелюлярные капилляры легко запу-стевают, циркуляция крови в них прекращается.
Паразитируют в красных кровяных и эндотелиальных клетках человека и животных ( млекопитающих, птиц и пресмыкающихся); весь жизненный никл проходит внутри тела хозяина.
Интересно, что эндотелиальные клетки в результате активации тоже могут продуцировать окись азота во внеклеточную среду.
Простациклины образуются в эндотелиальных клетках эндокарда и сосудов. Они препятствуют агрегации тромбоцитов; расширяют коронарные сосуды и снижают давление крови, действуя на гладкие мышцы сосудов.
Во всей сосудистой системе взрослого организма эндотелиальные клетки сохраняют способность к делению и передвижению. Если, например, участок стенки аорты будет поврежден и лишится своей эндотелиальной выстилки, в окружающем эндотелии образуются новые клетки, которые перемещаются так, чтобы покрыть поврежденное место. Новые клетки способны даже покрывать внутреннюю поверхность пластиковых трубок, используемых хирургами для замещения поврежденных частей кровеносных сосудов.
|
Опухолевая ткань, пересаженная в роговицу, выделяет фактор, вызывающий прорастание в опухоль капилляров. Капилляры обеспечивают опухоль питательными веществами из общего кровотока, и это позволяет ей расти. Процесс образования капилляров называется ангиогене-зом. |
Такого рода наблюдения показывают, что эндотелиальные клетки, которые в будущем сформируют новый капилляр, отрастают от стенки существующего капилляра или небольшой венулы, выпуская сначала псевдоподии ( рис. 16 — 17); затем образуется толстый отросток, который позже становится полым и превращается в трубку. Первый признак образования такой трубочки в культуре-это появление в клетке удлиненной вакуоли, которая вначале полностью окружена цитоплазмой. Такие же вакуоли возникают в соседних клетках, и в конце концов клетки выстраивают свои вакуоли концом к концу так, что эти вакуоли сливаются в один непрерывный канал. Капилляры, образующиеся в чистой культуре эндотелиальных клеток, не содержат крови, и по ним не протекает никакая жидкость. Очевидно, что ток и давление крови не нужны для образования капиллярной сети.
Новый кровеносный капилляр образуется путем отпочковывания эндотелиальной клетки от стенки существующего малого сосуда. Эта схема основана на наблюдениях над клетками в прозрачном хвосте живого головастика.
|
Нарушение проницаемости стенки сосудов сетчатки, экстравазаль-ная флюоресценция у больного препролиферативной диабетической ретинопатией. Флюоресцентная ангиограмма, поздняя венозная фаза. |
Функция эндотелия
Возможно, вы слышали, что кровь описывается как «река тела», по которой передаются сообщения и запасы между клетками и органами.
То, что вы не могли бы понять, что эта река должна быть жестко регулируется. Нельзя допустить, чтобы он был слишком низким или слишком высоким, и необходимо принимать решения о том, какие материалы и сообщения отправляются вместе с ним.
Функционирование всего организма зависит от этого, поскольку клетки и органы могут функционировать, только если их потребности удовлетворены и если они получают правильные сообщения через кровь.
Эндотелий может выглядеть не очень, если вы посмотрите на него во время вскрытия или под микроскопом. Он выравнивает кровеносные сосуды и выглядит как целлофановая полиэтиленовая пленка.
Но на молекулярном уровне эпителий выполняет много важных задач, которые жизненно важны для поддержания здоровья нашего тела.
Некоторые из этих задач:
- Мониторинг и контроль выброса электролитов и воды в кровь.
- Контроль артериального давления путем расслабления или сокращения в ответ на гормональные и нервные сигналы.
- Предотвращает свертывание крови внутри сосудов. Клетки на самом деле содержат и высвобождают анти-свертывающие факторы по мере необходимости!
- Селективная проницаемость – он хранит вещи, которые не должны быть в крови, в то время как он хранит вещи, которые должны быть в крови внутри сосудов. Эндотелий, например, пропускает лейкоциты между тканями и кровеносными сосудами, но не бактерии,
- Рост и ремонт кровеносных сосудов.
- Иммунные и воспалительные реакции.
«Эндотелиальная дисфункция» – когда ваш эндотелий не выполняет некоторые из этих работ должным образом – может быть симптомом и причиной многих заболеваний.
Эндотелиальная дисфункция может играть роль в повышенном кровяном давлении, если эндотелиальные клетки не высвобождают надлежащие антисвертывающие факторы. Эндотелиальные проблемы могут также привести к воспалительным иммунным реакциям, которые повреждают органы, и образованию сгустков крови в артериях.
Врачи часто видят эндотелиальную дисфункцию у людей с сердечно-сосудистыми заболеваниями, диабетом, высоким кровяным давлением, людьми с высоким уровнем холестерина и людьми, которые курят.
Подготовка к анализу
Забор крови выполняется из вены. Специальная подготовка к процедуре не требуется, рекомендуется соблюдать общие правила:
- За неделю до исследования нужно проконсультироваться с врачом о необходимости отмены лекарственных препаратов.
- За сутки следует отказаться от приема алкогольных напитков, отменить интенсивные физические нагрузки, избегать влияния стрессовых факторов.
- За 4-6 часов необходимо воздержаться от приема пищи. Ограничений в потреблении чистой негазированной воды нет.
- За 30 минут стоит отказаться от курения, умеренной физической активности. Оптимальный вариант – провести время в спокойной обстановке, сидя.
Сдавать кровь предпочтительно утром. Забор выполняется методом венепункции, биоматериал помещают в пробирку и доставляют в лабораторию. Перед исследованием кровь центрифугируют, из плазмы удаляют фибриноген. Сыворотка подвергается анализу методом РНИФ с использованием клеточной культуры клеток эндотелия пупочной вены человека (HUVEC). Продолжительность процедуры исследования – до 11 дней.
Многослойные эпителии
Многослойный плоский неороговевающий эпителий покрывает снаружи роговицу глаза, выстилает полости рта и пищевода. В нем различают три слоя: базальный, шиповатый (промежуточный) и плоский (поверхностный). Базальный слой состоит из эпителиоцитов призматической формы, располагающихся на базальной мембране. Среди них имеются стволовые клетки, способные к митотическому делению. За счет вновь образованных клеток, вступающих в дифференцировку, происходит смена эпителиоцитов вышележащих слоев эпителия. Шиповатый слой состоит из клеток неправильной многоугольной формы. В базальном и шиповатом слоях в эпителиоцитах хорошо развиты тонофибриллы (пучки тонофиламентов из белка кератина), а между эпителиоцитами — десмосомы и другие виды контактов. Верхние слои эпителия образованы плоскими клетками. Заканчивая свой жизненный цикл, последние отмирают и отпадают (слущиваются) с поверхности эпителия.
Многослойный плоский ороговевающий эпителий покрывает поверхность кожи, образуя ее эпидермис, в котором происходит процесс ороговения, или кератинизации, связанный с дифференцировкой эпителиальных клеток — кератиноцитов в роговые чешуйки наружного слоя эпидермиса. В эпидермисе различают несколько слоев клеток — базальный, шиповатый, зернистый, блестящий и роговой. Последние три слоя особенно сильно выражены в коже ладоней и подошв.
Основную часть клеток в слоях эпидермиса составляют кератиноциты, которые по мере дифференцировки перемещаются из базального слоя в вышележащие слои. Базальный слой эпидермиса состоит из призматических по форме кератиноцитов, в цитоплазме которых синтезируется кератиновый белок, формирующий тонофиламенты. Здесь же находятся стволовые клетки дифферона кератиноцитов. Поэтому базальный слой называют ростковым, или герминативным.
Кроме кератиноцитов, в эпидермисе находятся другие диффероны клеток — меланоциты (или пигментные клетки), внутриэпидермальные макрофаги (или клетки Лангерганса), лимфоциты и некоторые другие.
Меланоциты с помощью пигмента меланина создают барьер, препятствующий воздействию ультрафиолетовых лучей на ядра базальных кератиноцитов. Клетки Лангерганса являются разновидностью макрофагов, участвуют в защитных иммунных реакциях и регулируют размножение кератиноцитов, образуя вместе с ними «пролиферативные единицы».
Роговой слой эпидермиса состоит из плоских многоугольной формы кератиноцитов — роговых чешуек, имеющих толстую оболочку с кератолинином и заполненных кератиновыми фибриллами, упакованными в аморфном матриксе. Между чешуйками находится цементирующее вещество — продукт кератиносом, богатый липидами и поэтому обладающий гидроизолирующим свойством. Самые наружные роговые чешуйки утрачивают связь друг с другом и постоянно отпадают с поверхности эпителия. На смену им приходят новые — вследствие размножения, дифференцировки и перемещения клеток из нижележащих слоев. Благодаря этим процессам, составляющим физиологическую регенерацию, в эпидермисе полностью обновляется состав кератиноцитов через каждые 3—4 нед. Значение процесса кератинизации (или ороговения) в эпидермисе заключается в том, что образующийся при этом роговой слой обладает устойчивостью к механическим и химическим воздействиям, плохой теплопроводностью и непроницаем для воды и многих водорастворимых ядовитых веществ.
Характеристика различных типов поверхностных эпителиев, регенерация и возрастные изменения.
Однослойные однорядные эпителии
По форме клеток могут быть плоскими, кубическими, призматическими.
Однослойный плоский эпителий представлен в организме мезотелием и эндотелием.
Мезотелий покрывает серозные оболочки (листки плевры, брюшины, околосердечной сумки). Клетки мезотелия плоские, имеют полигональную форму и неровные края. На свободной поверхности клетки имеются микроворсинки. Через мезотелий происходят выделение и всасывание серозной жидкости. Благодаря его гладкой поверхности легко осуществляется скольжение внутренних органов. Мезотелий препятствует образованию спаек между органами брюшной или грудной полостей, развитие которых возможно при нарушении его целостности.
Эндотелий выстилает кровеносные и лимфатические сосуды, а также камеры сердца. Он представляет собой пласт плоских клеток — эндотелиоцитов, лежащих в один слой на базальной мембране. Эндотелий, располагаясь в сосудах на границе с лимфой или кровью, участвует в обмене веществ и газов между ними и другими тканями. При его повреждении возможны изменение кровотока в сосудах и образование в их просвете сгустков крови — тромбов.
Однослойный кубический эпителий выстилает часть почечных канальцев. Эпителий почечных канальцев выполняет функцию обратного всасывания (или реабсорбции) ряда веществ из первичной мочи в кровь.
Однослойный призматический эпителий характерен для среднего отдела пищеварительной системы. Он выстилает внутреннюю поверхность желудка, тонкой и толстой кишки, желчного пузыря, ряда протоков печени и поджелудочной железы. Эпителиальные клетки связаны между собой с помощью десмосом, щелевых коммуникационных соединений, по типу замка, плотных замыкающих соединений. Благодаря последним в межклеточные щели эпителия не может проникнуть содержимое полости желудка, кишки и других полых органов.
В желудке в однослойном призматическом эпителии все клетки являются железистыми, продуцирующими слизь, которая защищает стенку желудка от грубого влияния комков пищи и переваривающего действия желудочного сока. Меньшая часть клеток эпителия представляет собой камбиальные эпителиоциты, способные делиться и дифференцироваться в железистые эпителиоциты. За счет этих клеток каждые 5 сут происходит полное обновление эпителия желудка — т.е. его физиологическая регенерация.
В тонкой кишке эпителий однослойный призматический каемчатый, активно участвующий в пищеварении. Он покрывает в кишке поверхность ворсинок и, в основном, состоит из каемчатых эпителиоцитов, среди которых располагаются железистые бокаловидные клетки. Каемка эпителиоцитов образована многочисленными микроворсинками, покрытыми гликокаликсом. В нем и мембране микроворсинок находятся ансамбли ферментов, которые осуществляют мембранное пищеварение — расщепление (гидролиз) веществ пищи до конечных продуктов и всасывание их (транспорт через мембрану и цитоплазму эпителиоцитов) в кровеносные и лимфатические капилляры подлежащей соединительной ткани.
Благодаря камбиальным (бескаемчатым) клеткам каемчатые эпителиоциты ворсинок полностью обновляются в течение 5—6 сут. Бокаловидные клетки выделяют слизь на поверхность эпителия. Слизь защищает его и подлежащие ткани от механических, химических и инфекционных воздействий. Эндокринные клетки нескольких видов, также входящие в состав эпителиальной выстилки кишечника, секретируют в кровь гормоны, которые осуществляют местную регуляцию функции органов пищеварительного аппарата.
АНГИОЦЕНТРИЧЕСКОЕ ВОСПАЛЕНИЕ
Фигура 1.Лимфоцитарное воспаление в легких у пациента, умершего от Covid-19.
Все образцы легкого из группы Covid-19 имели диффузное альвеолярное повреждение с некрозом клеток альвеолярной оболочки, гиперплазией пневмоцитов 2 типа и линейным внутриальвеолярным отложением фибрина ( рис. 1 ). В четырех из семи случаев изменения были очаговыми, только с легким интерстициальным отеком. Оставшиеся три случая имели гомогенные отложения фибрина и выраженный интерстициальный отек с ранней внутриальвеолярной организацией. Образцы в группе гриппа имели диффузное диффузное альвеолярное повреждение с массивным интерстициальным отеком и обширным отложением фибрина во всех случаях. Кроме того, три образца в группе гриппа имели очаговую организацию и резорбтивное воспаление (рис. S2). Эти изменения были отражены в значительно более высоком весе легких от пациентов с гриппом.
Иммуногистохимический анализ экспрессии ангиотензинпревращающего фермента 2 (ACE2), измеренный как среднее (± SD) относительное количество ACE2-положительных клеток на поле зрения, в неинфицированных контрольных легких показал недостаточную экспрессию ACE2 в альвеолярных эпителиальных клетках (0,053 ± 0,03) и капиллярные эндотелиальные клетки (0,066 ± 0,03). В легких пациентов с Covid-19 и легких пациентов с гриппом относительные количества ACE2-позитивных клеток на поле зрения составляли 0,25 ± 0,14 и 0,35 ± 0,15 соответственно для альвеолярных эпителиальных клеток и 0,49 ± 0,28 и 0,55 ± 0,11. соответственно для эндотелиальных клеток. Кроме того, ACE2-позитивные лимфоциты не были обнаружены в периваскулярной ткани или в альвеолах контрольных легких, но присутствовали в легких в группе Covid-19 и в группе гриппа (относительные значения 0,22 ± 0,18 и 0,15 ± 0,09 соответственно) ,
В легких пациентов с Covid-19 и пациентов с гриппом аналогичные средние (± SD) количества CD3-позитивных Т-клеток были обнаружены в радиусе 200 мкм от предкапиллярных и посткапиллярных стенок сосудов в 20 областях исследования на пациента (26,2 ± 13,1 для Covid-19 и 14,8 ± 10,8 для гриппа). При том же размере поля, использованном для исследования, CD4-позитивные Т-клетки были более многочисленными в легких от пациентов с Covid-19, чем в легких от пациентов с гриппом (13,6 ± 6,0 против 5,8 ± 2,5, P = 0,04), тогда как CD8- положительные Т-клетки были менее многочисленными (5,3 ± 4,3 против 11,6 ± 4,9, р = 0,008). Нейтрофилы (CD15-положительные) были значительно менее многочисленными, прилегающими к альвеолярной эпителиальной оболочке в группе Covid-19, чем в группе гриппа (0,4 ± 0,5 против 4,8 ± 5,2, P = 0,002).
Мультиплексный анализ экспрессии генов, связанных с воспалением, с исследованием 249 генов из nCounter Inflammation Panel (NanoString Technologies) выявил сходства и различия между образцами в группе Covid-19 и в группе гриппа. В общей сложности 79 генов, связанных с воспалением, были дифференциально отрегулированы только в образцах от пациентов с Covid-19, тогда как 2 гена были дифференциально отрегулированы только в образцах от пациентов с гриппом; общий ген экспрессии был обнаружен для 7 генов (рис. S1).