Гиперплазия щитовидной железы
Содержание:
Формы гиперплазии и различия между ними
Содержание происходящих в щитовидке изменений формирует варианты данного заболевания. Всего насчитывается три вида:
- Диффузная гиперплазия охватывает всю щитовидку целиком, обеспечивая ее равномерное увеличение;
- Очаговая, или узловая гиперплазия формирует рост одного или нескольких участков железы, образуя шишки, или так называемые узлы;
- Диффузно-очаговая гиперплазия выражена обеими формами. То есть, на фоне общего увеличения щитовидки на ней образуются выраженные шишки, припухлости отдельных участков железы.
Щитовидная железа – симметричный орган. Поэтому пролиферация (разрастание тканей) щитовидной железы может быть
- Односторонней;
- двухсторонней.
Выраженность патологии также имеет три стадии.
- Первая стадия – начальная. Она протекает бессимптомно и может быть обнаружена только с помощью УЗИ. На данной стадии лечение не назначается, но врач дает пациентке профилактические рекомендации, замедляющие рост, определяет график профилактических осмотров.
- На второй стадии железа прощупывается при пальпации, но ощутимого дискомфорта пациент не испытывает. В этом состоянии гиперплазия признается умеренной и требует профилактических мероприятий. Это самый распространенный вид гиперплазии железы.
- Третья стадия – самая опасная. В работе железы наблюдаются серьезные отклонения, сама щитовидка становится заметной невооруженным глазом. На данной стадии болезни, кроме наблюдения, требуется лечение. Рассматривается возможность злокачественного новообразования.
Что нужно знать о гиперплазии щитовидной железы?
Гиперплазия щитовидной железы, или зоб, – патологическое разрастание ткани органа, вызванное ускоренным делением клеток. Различают две формы болезни – диффузную и узловую.
В первом случае доли увеличиваются симметрично, а во втором образуются единичные или множественные узлы.
Гиперплазия носит компенсаторный характер, то есть возникает в ответ на дисфункцию органа или негативное воздействие внешних факторов.
Почему развивается гиперплазия щитовидки
Гиперплазия (увеличение) щитовидной железы провоцируется разрастанием тироцитов – фолликулярных клеток, вырабатывающих йодсодержащие гормоны. Гиперплазия вторична, поскольку возникает как реакция на изменения в организме. Разрастание щитовидки наблюдается при многих заболеваниях:
- врожденных эндокринных патологиях;
- йододефицитных состояниях;
- аутоиммунных нарушениях;
- опухолях гипоталамуса или гипофиза;
- генетических аномалиях;
- вторичных иммунодефицитах.
В 70% случаев гиперплазия щитовидки вызвана дефицитом йода. Из-за этого уменьшается синтез йодсодержащих гормонов – тироксина, трийодтиронина. Для захвата большего количества йода из крови щитовидные доли начинают увеличиваться в размерах. Таким образом организм пытается компенсировать йододефицит и усилить синтез недостающих гормонов.
Нередко причиной гиперплазии становятся злокачественные образования в гипофизе. Он вырабатывает тиреотропин (ТТГ), который угнетает или усиливает секреторную активность щитовидной железы. Если тироксина вырабатывается недостаточно, это указывает на увеличение уровня ТТГ. Чтобы нормализовать гормональный фон, клетки щитовидки начинают делиться с большей скоростью.
Если причины патологии выяснить не удается, диагностируют идиопатическую гиперплазию. Согласно практическим наблюдениям, она чаще встречается у лиц с хроническими воспалительными болезнями. В группу риска входят люди, близкие родственники которых страдали онкопатологиями.
Гиперплазия щитовидной железы у маленьких детей часто указывает на врожденный гипотиреоз. Несвоевременное лечение чревато задержкой интеллектуального и физического развития.
Чрезмерное деление фолликулярных клеток органа провоцируют неблагоприятные факторы:
- злоупотребление алкоголем;
- радиационное облучение;
- витаминная и минеральная недостаточность;
- неблагоприятная экологическая обстановка;
- хроническое отравление организма;
- употребление канцерогенных продуктов.
Гиперплазия органа часто возникает при длительном приеме некоторых лекарств – противосудорожных таблеток, антидепрессантов, нейролептиков, гормональных контрацептивов. Разрастание в 2.5-4 раза чаще встречается у женщин во время беременности и после 65 лет в период постменопаузы.
Классификация
В зависимости от особенностей течения болезни различают формы гиперплазии щитовидки:
- Диффузная – увеличение размеров и количества тироцитов по всей площади органа или в одной его доле. В 86% случаев возникает на фоне других болезней – эндемического зоба, гормонозависимых опухолей, инфекционного воспаления железы, иммунодефицита и т.д. Гиперплазия одной из щитовидных долей возникает при недостатке в организме йода, селена, меди, цинка.
- Узловая – образование в железе множественных уплотнений из тироцитов. Встречается в 50% случаев гиперплазии щитовидки. Узелки склонны к озлокачествлению, поэтому узловая гиперплазия требует своевременного лечения.
- Диффузно-узловая – равномерное разрастание щитовидных тканей с образованием в их толще узелков. Часто диффузный рост органа прекращается, в то время как уплотнения только увеличиваются в размерах.
Если при узловом зобе в щитовидных долях возникают воспалительные очаги, в 90% случаев это указывает на подострый или аутоиммунный тиреоидит.
У пожилых людей болезнь становится одним из проявлений возрастной дегенерации органа. У 45% женщин детородного возраста разрастание щитовидной ткани сочетается с миомой матки. Поэтому при обнаружении гинекологических болезней пациенткам советуют сделать УЗИ щитовидки.
Симптомы заболевания
Продолжительный период болезнь протекает малосимптомно, не вызывая выраженных гормональных изменений. При сильной гиперплазии появляются признаки:
Сложности с глотанием и дыханием. Разросшийся орган начинает сдавливать пищевод и трахею. Возникают жалобы на ощущение комка в горле, затрудненное глотание, дыхательную недостаточность. Сначала признаки зоба проявляются только после избыточных физических нагрузок. Со временем симптоматика нарастает, доставляя дискомфорт даже в состоянии покоя.
Размеры зоба: классификация ВОЗ 2001
Для стандартизации оценок распространенности и тяжести зоба Всемирная организация здравоохранения (ВОЗ) предложила использовать простую и доступную классификацию.
Выделяют 3 степени гиперплазии:
- 0 степень. У пациента нет зоба.
- 1 степень. Увеличение заметно при ощупывании шеи, но не видно при осмотре.
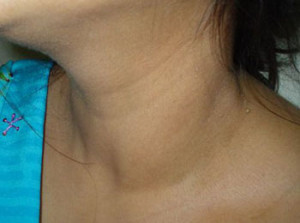
- 2 степень. Зоб заметен при осмотре шеи.
При 0 степени размеры щитовидной железы в пределах нормы. Врачи используют легкий прием, чтобы определить границы физиологического объема для данного случая. Они сравнивают размеры каждой из долей и крайней фаланги большого пальца пациента. Если тиреоидная ткань меньше по объему, то гиперплазии нет.
Щитовидная железа расположена поверхностно, поэтому ощупывание и осмотр шеи дает много информации медикам. Но такая диагностика не является точной. Из-за анатомических особенностей пациента зоб иногда остается нераспознанным. Также довольно часто выявленная при осмотре гиперплазия не подтверждается на УЗИ. В среднем ошибка в измерениях размеров достигает 40 %. Стандартом для диагностики считают инструментальную методику – УЗИ. Хотя и эта технология все-таки довольно субъективна.
Первые две степени и последующие осложнения
При начальной стадии заметить воспаленный участок невооруженным взглядом практически невозможно и лишь при пальпации чувствуется уплотнение перешейка щитовидки. Правда, опухлость также просматриваться и при глотательном движении горла. На этой стадии новообразование не несет особого вреда организму, недостатки оно приносит лишь косметические. Однако это вовсе не значит, что приступать к лечению не нужно, ведь даже на такой стадии наличие припухлости является проблемой. При игнорировании разрастание наверняка увеличиться и недуг перейдет во вторую стадию. Но даже и на второй стадии особой угрозы для организма припухлость не представляет, правда, уплотнение в области гортани на данном этапе заметно уже невооруженным взглядом. Иногда появляются неприятные ощущения при глотании. То есть на начальных этапах развития диффузная гиперплазия щитовидной железы не является опасной. Но после второй стадии, в случае отсутствия лечения, заболевание чаще всего перетекает в третью, которую врачи уже не считают косметической проблемой, а относят к патологии. На третьей стадии опухоль уже отчетливо просматривается на горле пациента. Уже велик шанс образования узлов, в результате которых возникнет новая болезнь – диффузно узловая гиперплазия эндокринной железы. Что в свою очередь иногда приводит к раку.

Симптомы
Признаки патологии могут проявляться по-разному в зависимости от общего состояния здоровья, наличия или отсутствия сопутствующих заболеваний, стадии патологического процесса. Часто гиперплазия на ранних стадиях своего развития не имеет никакой симптоматики, пока увеличенная железа не начнет давить на соседние органы, приводя к их дисфункции. Общие проявления заболевания:
- трудности с глотательной функцией;
- нарушение дыхания;
- появление сиплости в голосе;
- удушливый сухой кашель;
- покраснение кожи на лице;
- увеличение вен на шее;
- нарушение сна;
- увеличение диаметра лимфатических узлов.

К признакам болезни относится удушливый сухой кашель.
У детей увеличение щитовидной железы может приводить к отставанию в физическом развитии, плохой успеваемости в школе, повышенной агрессии по отношению к окружающим.
Клиническая картина гиперплазии щитовидной железы, обусловленная стадией развития патологического процесса, развивается следующим образом:
- начало патологического процесса (нулевая стадия), в этот период явные симптомы заболевания отсутствуют;
- 1 стадия – визуальные проявления увеличения органа отсутствуют, припухлость чувствуется при пальпации, выделяется на горле во время глотания;
- 2 стадия – визуальное выделение увеличенной щитовидной железы;
- 3 стадия – изменение формы шеи, ее увеличение в зависимости от вида гиперплазии;
- 4 стадия – тотальное изменение формы шеи;
- 5 стадия – боль при глотании, проявление других признаков заболевания.

На нулевой стадии явные симптомы заболевания отсутствуют.
У мужчин и женщин симптоматика идентична, с той разницей, что у женщин патологическое состояние вызывает сбой менструального цикла, боли в яичниках и придатках.
Признаки гиперплазии щитовидной железы
Рекомендуем прочитать: - Обследование щитовидной железы - Первые признаки заболеваний щитовидной железы
Отмечается, что гиперплазия щитовидной железы длительное время может протекать абсолютно бессимптомно. Больной не будет испытывать никаких неприятных ощущений до тех пор, пока орган не станет активно увеличиваться. Если никакого лечения рассматриваемого заболевания не проводится, то увеличение щитовидной железы приводит к проблемам в работе дыхательной системы, он начинает оказывать давление на близлежащие органы.
Симптомы гиперплазии щитовидной железы при уже имеющемся увеличении органа:
- Трудности при глотании. Увеличившаяся железа сдавливает пищевод и больной сначала испытывает затруднения в проглатывании слишком твердой пищи, а затем не может выпить даже таблетку. Пациенты жалуются на постоянное ощущение «комок в горле».
- Проблемы с дыханием. Если щитовидная железа увеличилась таким образом, что происходит сдавливание трахеи, то больной будет испытывать недостаток воздуха сначала только при физических упражнениях, а затем и в покое.
- Меняется тембр голоса. Это происходит в случае давления увеличенного органа на нервы, которые идут к голосовым связкам. Голос в таком случае может стать более грубым, осиплым и чаще всего подобный симптом наблюдается у тех людей, кто вынужден (в силу своей профессиональной деятельности, например) много говорить.
- Кровоток в области увеличенной щитовидной железы нарушается. Сдавление кровеносных сосудов приводит к тому, что человек начинает краснеть, ощущать набухание сосудов, ему становится тяжело дышать.
- Боль. В каком бы направлении не оказывалось давление увеличенной щитовидной железой, пациент будет испытывать боль. Кроме этого, у него может развиться кровотечение при разрыве сосуда под влиянием давления – такое состояние будет характеризоваться внезапным увеличением щитовидной железы и нарастающими проблемами с дыханием.
Кроме этого, больного постоянно беспокоит кашель.
Если же развивается узловая гиперплазия щитовидной железы, то могут появиться дополнительные симптомы:
- немотивированное повышение артериального давления;
- регулярное нарушение сна;
- панические атаки, раздражительность, депрессивные состояния;
- колебания веса – больной то худеет, то поправляется без приложения каких-либо усилий со своей стороны.
Все перечисленные симптомы могут проявляться в разной интенсивности, а зависит этот уровень от того, в какой стадии находится рассматриваемое заболевание.
Степени развития гиперплазии щитовидной железы:
- 0 степень – процесс только начался, пациента ничего не беспокоит, внешних проявлений заболевания нет, но уже присутствуют гормональные изменения;
- 1 степень – внешне отметить увеличение щитовидной железы невозможно, но врач при пальпировании органа определит его большие, чем положено, размеры, а при глотании отметит выделение перешейка железы;
- 2 степень – орган уже значительно увеличен и это внешне становится заметно, при глотании выделяется вся железа;
- 3 степень – изменения происходят и во внешнем виде больного – щитовидная железа сильно увеличена, это заметно, как и деформация шеи;
- 4 степень – считается запущенным заболеванием, при котором и железа видна увеличенная невооруженным взглядом, и шея приобретает другие размеры, да и деформация ее слишком выражена;
- 5 степень – происходит сдавление трахеи и пищевода, появляются боль и нарушения дыхания.
Симптомы гиперплазии щитовидной железы в детском возрасте
Рекомендуем прочитать: Гипотиреоз у детей: симптомы и лечение
Никаких внешних изменений рассматриваемое заболевание не провоцирует в детском возрасте, да и делать анализы крови на уровень гормонов бесполезно – организм растет и точно определить отклонения от нормы практически невозможно. Но есть некоторые признаки, которые могут указать на прогрессирование рассматриваемого заболевания:
- явно выражено отставание ребенка в физическом развитии;
- по отношению к сверстникам вдруг появилась агрессия и ребенок не в состоянии объяснить свое поведение;
- успеваемость в школе снижается.
Диагноз гиперплазия щитовидной железы подтверждается только лабораторным путем определением уровня гормонов в крови
Но здесь важно не ошибиться – нужно учитывать возрастные нормы выработки этого гормона щитовидной железой
Симптомы гиперплазии щитовидной железы
Гиперплазия щитовидной железы может длительное время протекать без клинических проявлений, не вызывая у больного неприятных ощущений. По мере увеличения размеров органа начинают проявляться начальные симптомы, а при отсутствии лечения железа увеличивается настолько, что приводит к серьезным нарушениям глотания и дыхания. Согласно данным Американской Ассоциации Эндокринологов, симптомы сдавления окружающих структур наблюдаются редко и более выражены у пациентов старшего возраста, с длительно текущим заболеванием. К данным симптомам относятся:
- Затруднение при глотании (увеличенная железа сдавливает пищевод, делая невозможным проглотить большие куски пищи или даже таблетки. Пациент ощущает «комок в горле», который не проходит самостоятельно);
- Нарушение дыхания (если увеличенная железа сдавливает трахею и перекрывает дыхательные пути, то у пациентов возникает чувство «нехватки воздуха» и другие расстройства дыхания, особенно во время занятий спортом и в положении лежа на спине);
- Изменение тембра голоса (при сдавлении нерва, идущего к голосовым связкам, происходят различные изменения голоса в виде осиплости или снижения тембра. Обычно это наблюдается у людей, которые часто и много говорят, например, у учителей);
- Кашель;
- Нарушение кровотока в районе увеличенной железы (при значительном увеличении железа сдавливает кровеносные сосуды в области шеи. Пациенты ощущают набухание шейных вен, покраснение лица и затрудненное дыхание).
- Боль (при увеличении размеров железы и повреждении кровеносных сосудов может развиться кровотечение, вызывающее болезненные ощущения. Признаком кровотечения является внезапное увеличение железы и нарастание дыхательных расстройств).
Узловая гиперплазия щитовидной железы характеризуется развитием дополнительных симптомов:
- Повышение артериального давления, аритмии;
- Депрессивные состояния, раздражительность, панические атаки, расширение зрачков
- Нарушение сна
- Колебания веса
Перечисленные выше симптомы нарастают в зависимости от степени гиперплазии:
- 0 степень – начавшийся процесс, характеризующийся только изменением гормонального фона, без внешних проявлений;
- Гиперплазия щитовидной железы 1 степени – увеличение не проявляется внешне, но отмечается выделение перешейка железы при глотании, а также он прощупывается пальпаторно;
- Гиперплазия щитовидной железы 2 степени характеризуется видимым увеличением органа в размере, выделением всей железы при глотании;
- Гиперплазия щитовидной железы 3 степени – это стадия, при которой наблюдается значительное изменение внешнего вида пациента (становится отчетливо заметным увеличенное образование в области шеи, изменяется ее форма);
- Гиперплазия щитовидной железы 4 степени – это запущенная стадия заболевания, для которой характерно существенное изменение формы шеи, вызванное значительным увеличением размера органа;
- Переход к 5 степени характеризуется появлением характерных симптомов сдавления трахеи и пищевода, развиваются выраженные болезненные ощущения из-за сдавления нервных окончаний и повреждения окружающих тканей.
Диагностика
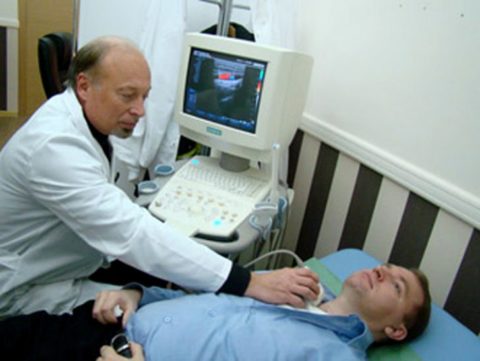
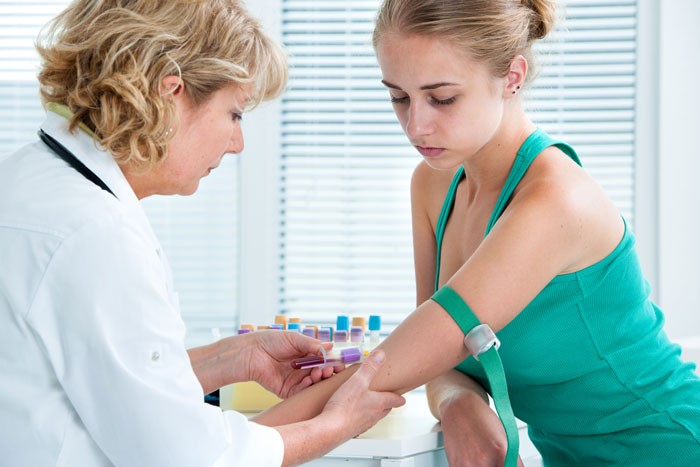
Для распознавания начальной стадии гиперплазии щитовидной железы, в особенности при узловой форме, физикального осмотра недостаточно. При пальпации выявляются только крупные узлы размером от 5–10 мм; более мелкие обнаруживаются только посредством инструментальных методик – МРТ, КТ и УЗИ щитовидной железы. В норме объем органа у мужчин составляет до 25 см3; у женщин – до 18 см3. Для подтверждения доброкачественной природы новообразований дополнительно назначается сцинтиграфия и биопсия опухоли.
В случае выявления гиперплазии требуется сдать анализ крови на тиреотропный гормон гипофиза (ТТГ), стимулирующий выработку тиреоидных гормонов. Нормальные показатели содержания ТТГ в сыворотке крови у взрослых пациентов колеблются между 0,3 и 4,2 мкМЕ/мл. Повышенные значения свидетельствуют о гипотиреозе; пониженные – о гипертиреозе.
У детей активность гипофиза выше, чем у взрослых. Максимальная концентрация ТТГ в плазме крови отмечается у младенцев в возрасте до 4-х месяцев, достигая 0,7–11 мкМЕ/мл, после чего показатели начинают снижаться и составляют:
- с 4-х месяцев до 1 года – 0,7–8,35 мкМЕ/мл;
- с 1 года до 7 лет – 0,7–6 мкМЕ/мл;
- 7–12 лет – 0,6–4,8 мкМЕ/мл;
- 12–20 лет – 0,5–4,3 мкМЕ/мл.
Высокий уровень ТТГ может наблюдаться и у здоровых людей при интенсивных физических нагрузках, низкокалорийном рационе и сильных эмоциональных переживаниях, а также в последний триместр беременности. Кроме того, референтные значения могут варьировать в зависимости от применяемых реактивов.
Для уточнения диагноза показано определение уровня тиреоидных гормонов – тироксина (Т4) и трийодтиронина (Т3). Концентрация Т3 в плазме крови у здоровых взрослых составляют от 66 до 181 нмоль/л; у детей и людей моложе 20 лет – 73–216 нмоль/л. Референтные показатели для Т4 составляют 1,2–3,1 нмоль/л у взрослых пациентов, а у детей изменяются с возрастом:
- до 1 года – 1,23–4,07 нмоль/л;
- от 1 года до 7 лет – 1,42–3,80 нмоль/л;
- 7–12 лет – 1,43–3,55 нмоль/л;
- 12–20 лет – 1,40–3,34 нмоль/л.
При сопутствующих заболеваниях могут потребоваться консультации других специалистов –кардиолога, гинеколога, гастроэнтеролога, невропатолога.
Диффузно-очаговые изменения щитовидной железы при ХАИТ
ХАИТ или хронический аутоиммунный тиреоидит это хроническое воспалительное заболевание, развитие которого обусловлено аутоиммунным поражением щитовидной железы и является исходом АИТ, при этом выявляются диффузные изменения паренхимы щитовидной железы.
Наиболее распространено у женщин старшего возраста, редко страдают мужчины, единичные случаи выявлены у детей и в подростковом возрасте.
Только такой отвар запустит РЕГЕНЕРАЦИЮ щитовидной железы
Зоб пропадет уже через 3 дня! Это средство стало сенсацией в лечении щитовидной железы!
- Коротко о причинах
- Развитие изменений в железе
- О симптомах
- Диагностика ХАИТ
- Лечение
Коротко о причинах
Основные причины:
- наследственная отягощенность,
- травмы,
- инфекционные заболевания,
- ионизирующее облучение,
- низкий или высокий уровень йода в организме.
Развитие изменений в железе
Структура выявленных патологических состояний в паренхиме железы не всегда точно характеризует причину и процесс начальных изменений, которые в итоге обуславливают появление клинических проявлений заболевания.
О симптомах
На начальных этапах развития появляются симптомы тиреотоксикоза, при прогрессировании заболевания развивается гипотиреоз, появление ощущения образования в области горла, затрудненное глотание и одышка.
В большинстве случаев больные обращаются к специалисту при появлении проблем с глотанием грубой пищи. На приеме квалифицированный врач должен отличить АИТ от ХАИТ, потому что их течение имеет схожие симптомы.
Аит развивается по типу аутоиммунного воспаления, при котором иммунная система принимает паренхиму щитовидной железы в качестве чужеродной и атакует ее, от чего нарушается физиологическая структура органа. Это приводит к развитию нарушения секреторной функции, что приводит к тиреотоксикозу или гипотиреозу. Клинические проявления, в основном умеренные, но возможно и тяжелое течение заболевания, все зависит от организма больного.
Развитие заболевания начинается с болезненности в горле, повышения температуры, что часто принимается за обычную простуду. Но с течением времени болезненность усиливается, развивается общая слабость, потливость, раздражительность и дрожание верхних конечностей. Такая симптоматика ярко свидетельствует о патологии щитовидки. Наиболее часто АИТ выявляется у женщин, которые способны иметь детей.
ХАИТ является следствием неверно проводимого лечения или его полного отсутствия, а также рецидивом АИТ. Течение заболевания непредсказуемо и определяется степенью агрессивности иммунной системы к клеткам щитовидки, структура изменяется, что обуславливает образование неоднородной консистенции или узлового перерождения органа, что подтверждает эхоструктура органа.
Течение характеризуется наличием снижения памяти и внимания, повышенной утомляемости, головными болями, ознобом, появление нервозности и неустойчивой психикой.
Итогом течения хронического аутоиммунного тиреоидита является развитие гипотиреоза, что обуславливает пожизненное назначение заместительной терапии.
Диагностика ХАИТ
Основным методом диагностики является ультразвуковое исследование, при проведении которого изучается эхоструктура щитовидной железы на экране прибора. Полученные данные помогают специалисту описать структуру выявленных патологических процессов и сделать правильные выводы о заболевании, часто выявляется неоднородная структура железистого органа. Этот метод диагностики можно применять даже у детей без опасности навредить их здоровью.
Патологии приводящие к появлению неоднородной структуры железы довольно разнообразны и развиваются по-разному, развитие одних обусловлено воспалительными процессами, развитие других провоцируется атипичным ростом клеток, поэтому и эхопризнаки отличаются.
При ультразвуковой диагностике хронический аутоиммунный тиреоидит необходимо дифференцировать от заболеваний:
- диффузно-токсического зоба,
- АИТ,
- диффузного эутиреоидного зоба,
- острого тиреоидита,
- подострого тиреоидита.
Также ультразвуковое исследование позволяет определить:
- узловой зоб,
- аденому,
- рак.
Радиоизотопная сцинтиграфия определяет зоны высокого или низкого накопления радиоактивного йода, что помогает верифицировать тиреотоксикоз или гипотиреоз развился у больного.
К прочим диагностическим методам относятся лабораторная диагностика, при помощи которой можно установить гормональный статус, показатели обмена веществ и прочее.
Лечение
Проводимая терапия во многом зависит от клинических проявлений и подбирается индивидуально.
Лечение
Лечение должно подбираться в соответствии с этиологией заболевания. Возможны различные варианты: заместительная терапия тиреодиными гормонами или напротив тиреостатиками, использование радиоактивного йода, глюкокортикоидов и т.д.
Доктора
специализация: Эндокринолог / Хирург

Елисеева Виктория Викторовна
6 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Левотироксин
Эутирокс
Тиреотом
L-Тироксин
Преднизолон
В случае гипотиреоза пациентам назначают гормональные препараты щитовидной железы — Тироксин, Тиреоидин, Трийодтиронин, L-тироксин. Средний размер суточной дозы тироксина для взрослых 1,4-2,25 мкг на килограмм массы тела, а для детей — не более 4 мкг на килограмм массы тела. Терапия обычно длительная и нуждается в регулярном контроле клинической симптоматики и содержании сывороточного ТТГ примерно раз в 1,5-2 месяца.
Если у пациента диагностирован аутоиммунный тиреоидит на фоне подострого тиреоидита, то ему прописывают глюкокортикоидные препараты, например, 40 мг Преднизолона в сутки.
Гемитиреоидэктомия – пациентам, у которых были обнаружены слишком большие узловые образования с подозрением на рак, быстро растущий зоб, или угроза сдавливания трахеи рекомендовано хирургическое вмешательство по удалению трансформированных тканей, то есть всей пораженной области железы.