Гипертрофия небных миндалин. причины, симптомы, диагностика и лечение патологии
Содержание:
Профилактические меры
Замечено, что с возрастом орган меняется, начинает развиваться в обратную сторону и может вовсе исчезнуть. Поэтому не спешите соглашаться делать операцию (если, конечно, ситуация не критическая)
Лучше особое внимание уделить профилактике
Чтобы избежать увеличения миндалин, свести количество заболеваний к минимуму, следует обязательно придерживаться профилактических мер. В первую очередь, советуют закалять ребенка, его гланды. Для этого нужно приучать кроху к прохладной воде — не только обливаться ею, но и пить. Это вовсе не значит, что сразу стоит обливать ребенка или поить ледяной водой. Все должно происходить постепенно, температура понижаться со временем, только так можно добиться нормы.
Не забывайте и о пользе прогулок на свежем воздухе, почаще гуляйте с малышом на улице, это не только восстановит его силы, но и станет залогом крепкого здорового сна.
Боль в горле – симптом знакомый всем нам, и без которого не может обойтись ни одна зима. Даже если не развиваются такие заболевания, как ангина или фарингит, першение в горле может появляться от сухого воздуха или переохлаждения.
Миндалины состоят из лимфоидной ткани и относятся к защитным структурам иммунной системы. Их гипертрофия свидетельствует о наличии провоцирующих факторов, среди которых стоит выделить:
частые ОРВИ; присутствие патогенных микроорганизмов, поддерживающих воспалительный процесс. Это касается хронического тонзиллита, фарингита, гайморита и даже кариеса; низкая иммунная защита (различные иммунодефициты); неправильное питание, ведь дети любят только сладости и сдобу, которые пользы организму не приносят; плохие условия проживания (сухость, запыленность воздуха, плесень, холод); частые общие переохлаждения; склонность к аллергическим реакциям.
Заметим, что у детей, чьи родители страдали от аденоидов или им удалялись гланды, более предрасположены к гипертрофии лимфоидной ткани.
Увеличенные миндалины у ребенка при осмотре не проявляют признаков острого воспаления, то есть нет отека и покраснения. Консистенция их может быть плотная или мягкая. Что касается гнойного отделяемого на поверхности и гнойных пробок в лакунах, этого обычно нет, но может встречаться при хроническом тонзиллите.
Лечебная тактика зависит от степени разрастания лимфоидной ткани. Чтобы определить, какое лечение необходимо в данном случае, проводится фарингоскопия.
Различают три степени гипертрофии:
на первой – закрывается приблизительно 30% просвета горла лимфоидными разрастаниями. При этом симптомы могут не беспокоить, только иногда ребенок чувствует затруднение при глотании твердой пищи, некоторое першение и дискомфортные ощущения. Родители замечают затяжные ОРВИ с частыми осложнениями в виде отита или ангины. Не успев выздороветь после простуды, ребенок вновь может заболеть после обычного переохлаждения или контакта с заболевшим сверстником; для второй – характерно закрытие половины просвета горла, что уже проявляется затруднением при глотании, поперхиванием, храпом и снижением аппетита. У ребенка может ухудшиться речь, он плохо произносит звуки и невнятно говорит. Дети часто болеют и длительно выздоравливают; при третьей степени остается лишь 30% свободного просвета, что клинически проявляется сопением, затрудненным глотанием и жеванием. Ребенок храпит во сне, затрудняется носовое дыхание, что приводит к недостаточному поступлению кислорода мозгу и гипоксии. В результате – ребенок вялый, сонный, невнимательный, капризный и жалуется на частую головную боль. Зачастую непонятно, что говорит ребенок из-за неразборчивости речи. Голос становится гнусавым, ухудшается слух, и ребенок практически всегда находится в «заболевшем» состоянии. В миндалинах сохраняется хроническое воспаление, из-за чего врачи находят гнойные пробки в лакунах гланд.
3.Симптомы и диагностика
Следует особо подчеркнуть, что сама по себе гипертрофия не является воспалительным процессом и не должна восприниматься как эквивалент тонзиллита (острого или хронического воспаления миндалин). До достижения миндалинами определенного размера человек может вообще не испытывать какого-либо дискомфорта.
Однако со временем аномалия начинает сказываться и принимает все более отчетливый патологический характер, попутно вызывая каскад прогрессирующих нарушений и изменений в ЛОР-органах.
Нарушается дикция, речь становится гнусавой, затрудняется носовое дыхание, которое в дальнейшем может стать невозможным. Вследствие этого пациент принужден постоянно дышать ртом, что за несколько лет, – а в период бурного роста еще быстрее, – может существенно изменить челюстно-лицевые пропорции («аденоидное лицо»). При дальнейшем росте миндалин перекрывается глоточный выход слуховой трубы и постепенно нарастает тугоухость, затрудняется глотание, появляется скверный запах изо рта, больной теряет массу тела.
Неполноценное дыхание приводит к хронической гипоксии; результатом становится утомляемость, эмоциональная неустойчивость, снижение интеллектуально-мнестической продуктивности. Нарушается, становится беспокойным и часто прерывается сон, появляется и усиливается тенденция к храпу, могут возникать эпизоды ночного кашля и апноэ (полного прекращения дыхания, иногда на десятки секунд). Пациент не высыпается, и указанные выше нарушения прогрессируют по типу порочного круга.
Как видно из сказанного, гипертрофия миндалин отнюдь не является бессимптомным и безобидным процессом; напротив, она создает комбинированные и достаточно серьезные угрозы здоровью, причем не только в оториноларингологической сфере.
Диагностировать данную ситуацию достаточно просто: производится сбор анамнеза и жалоб, стандартный осмотр ЛОР-органов с помощью шпателей, расширителей и зеркал. Назначается клинический анализ крови, где в этом случае имеются свои корреляты гипертрофии в отличие от биохимической картины других заболеваний. По мере необходимости применяется рентгенологическая или томографическая визуализация.
Обязательно проводится дифференциальная диагностика между «чистой» гипертрофией и гипертрофическим вариантом хронического тонзиллита, опухолевыми процессами и др.
Методы лечения гипертрофии миндалин
Целью терапии является снятие воспаления, нормализация процесса дыхания (чтобы человек мог свободно дышать через нос, так как дыхание через рот пересушивает ткани миндалин).
Перед тем как рассмотреть методы лечения, нужно определить меры, прибегать к которым категорически запрещается:
- самолечение;
- постоянное дыхание через рот;
- при одностороннем увеличении миндалины, которая может быть сигналом развития опухоли, отказ от обращения к врачу.
Стандартный терапевтический план включает в себя прием медикаментов, физиотерапию, а в случае низкой эффективности лечения – хирургическое вмешательство.
Медикаментозная терапия
Медикаментозные методы лечения подразумевают промывания носоглотки и зева антисептиками, которые устранят воспаление, тем самым снизив отечность. Точную схему лечения должен составить врач, но, как правило, большинство врачей рекомендуют промывать миндалины как можно чаще, например, через каждый час.
- Для полоскания гланд:
- Мирамистин;
- Антиформин;
- Фурацилин;
- Для смазывания миндалин:
- раствор серебра.
В некоторых случаях требуется прием антибиотиков, если посев микрофлоры из зева выявил наличие бактериальной флоры.
Физиотерапия
Физиотерапия является хорошим вспомогательным методом лечения, которые помогают ускорить процесс выздоровления, снизить выраженность симптомов, предупредить последствия гипертрофии миндалин у взрослых.
Наиболее распространенными методами физиотерапии гипертрофии гланд являются:
- облучение зева ультрафиолетом;
- ингаляции небулайзером углекислыми минеральными водами;
- электрофорез;
- аппликации на подчелюстную область;
- озонотерапия.
Большинство методов осуществляются в амбулаторных условиях.
Хирургическое вмешательство
Хирургическое удаление миндалин – радикальный способ лечения, который подразумевает полное или частичное удаление гланд. Обычно показанием для операции является размер миндалин, то есть, степень их гипертрофии.
Но в некоторых случаях даже при выраженной гипертрофии у человека сохраняется нормальное носовое дыхание, операцию лучше отложить на время, чтобы продолжить наблюдение за динамикой заболевания и осуществлять консервативное лечение.
Операция показана при следующих признаках:
- дыхание человека затруднено;
- гипертрофия миндалин 2 или 3 степени;
- сильный храп;
- неэффективность проводимого консервативного лечения.
Процесс проведения операции зависит от конкретного выбранного метода.
Классическая тонзиллэктомия проводится при помощи скальпеля, этот метод довольно болезненный и сопровождается активным кровотечением, зато реабилитация происходит довольно быстро, и последствий в виде поздних кровотечений почти не случается.
Горячая тонзиллэктомия проводится при помощи лазера, который «запаивает» сосуды во время операции, поэтому она проходи быстро и с минимальной кровопотерей, однако процесс реабилитации в среднем продолжается дольше, и после хирургического вмешательства возможны осложнения.
При правильно проведенной операции проблема полностью решается, рецидива болезни возникнуть не может. Но при помощи оперативного метода удаляется только небные миндалины, а гипертрофию язычной миндалины придется устранять консервативными методами.
Народные средства
Народные средства обладают некоторых терапевтическим эффектом, однако их нельзя использовать как единственный способ лечения. Описанные ниже рецепты можно применять только после консультации с лечащим врачом.
- Для полоскания гортани нужно растворить в 200 мл теплой (не кипящей) воды столовую ложку меда; раствором нужно полоскать горло, запрокинув горло и говоря букву «Ы», чтобы жидкость преимущественно орошала гланды, а не зев.
- Свежевыжатый сок алоэ нужно нанести на ватный тампон и смазывать ими гланды. Курс лечения составляет не менее 2 недель.
- Свежий сок персика нужно смешать глицерин в равных пропорциях, а затем смазывать средством гланды. Альтернативой средства является персиковое масло.
Разные рецепты можно чередовать, но не стоит использовать сразу все рецепты поочередно. Лучше выбрать 2 или 3 способа, сочетаемых между собой. Помочь сделать выбор должен лечащий врач: терапевт или отоларинголог.
Симптомы
Гиперплазия может одновременно диагностироваться сразу у нескольких видов миндалин. Не представляет труда увидеть увеличение гланд – небных миндалин, т.к. они расположены у корня языка. При гиперплазии увеличивается их размер, меняется цвет – от розового до красного, хорошо видны лакуны, имеется налет в виде гноя. Для определения гиперплазии других миндалин, которые не так просто увидеть, необходимо учитывать определенную симптоматику.
При пальпации миндалины мягкие или плотно-эластичные, рыхлые. У многих больных отмечается затрудненное дыхание, глотать становится тяжело. Возможно изменение голоса, присутствует неразборчивый говор и неправильное произношение. Так как кислород в недостаточном количестве поступает в головной мозг, присутствует риск развития гипоксии. Параллельно с гиперплазией может развиться отит, а следом и нарушение слуха.
Главным симптомом увеличения язычной миндалины является ощущение присутствия постороннего предмета в горле и появление сильного храпа. Если поражена носоглоточная миндалина, то явным признаком считается заложенность носа с присутствием выделений, изменение голоса, деформация и отечность лица.
Гиперплазия небных миндалин
Гиперплазия небных миндалин – это, своего рода, компенсация в ответ на различные инфекции, попадающие в организм. Эта проблема очень часто наблюдается у малышей. Когда ребенок подрастает, увеличение гланд постепенно сводится на нет. При попадании инфекции, гланды первыми берут удар на себя, тем самым включая защитную функцию. Поэтому гиперплазия небных миндалин встречается гораздо чаще.
К гипертрофии располагают болезни инфекционного характера, различные аллергические реакции, воспаления в носоглотке. Главной угрозой такого увеличения гланд является перекрытие дыхательного пути. Чтобы этого избежать, часто прибегают к хирургическому решению данного вопроса.
При гиперплазии гланд воспаление отсутствует, размеры сильно увеличенные, поверхность гладкая. Речь нарушена, отмечается дискомфорт при глотании, возникает кашель. Ночью возможны приступы апноэ (периодически отсутствует дыхание).
Гиперплазия язычной миндалины
Гиперплазия язычной миндалины – это нарушившийся процесс раздвоения миндалины с последующим разрастанием лимфоидной ткани. Встречается зачастую в подростковом возрасте после 15 лет. Возможно продолжение такого процесса до 40 лет.
Разрастание миндалины происходит между языком и горлом. Отмечается ощущение постороннего предмета. Также становится тяжело глотать, меняется голос, появляется внезапный кашель.
Лечение не всегда дает положительный результат. Беспокойные симптомы могут присутствовать довольно длительное время. В некоторых случаях, когда раздражаются нервные окончания глотки, может появиться кровотечение.
Гиперплазия носоглоточной миндалины
Носоглоточная миндалина, как и небные, несет важную защитную роль, т.к. находится в месте соединения носовых ходов с глоткой. Именно здесь может находиться большое скопление микробов, которые попадают в организм вместе с воздухом и пищей. Носоглоточные миндалины еще называют аденоидами. Страдают данным недугом в основном дети.
Гиперплазия носоглоточной миндалины у детей имеет три степени увеличения:
- 1 степень – аденоиды закрывают только верх специальной пластины, из которой формируется носовая перегородка.
- 2 степень – наблюдается закрытие пластины на 65%.
- 3 степень – более 90% закрытия.
Гиперплазия носоглоточной миндалины или аденоидит, определяется заложенностью носа, сильным ринитом, затрудненным дыханием. Происходит нарушение местного кровообращения в полости носа. Аденоидит 2 и 3 степени характеризуется глухим голосом с явными нарушениями. Как и в других случаях, может нарушаться слух.
Гиперплазия глоточной миндалины
Данные миндалины имеют свойство развиваться до 14 лет. Гиперплазия глоточной миндалины является проявлением такого процесса, как лимфатический диатез. Факторами риска возникновения являются:
- наследственность;
- постоянное переохлаждение;
- вирусные болезни;
- неправильное питание.
Больной дышит через рот, лицо отечно, кажется удлиненным. Головному мозгу не хватает кислорода. У детей это проявляется не высыпанием в утренний период и капризами в дневное время. Во рту ощущается сухость, голос сиплый. Отмечается незначительное повышение температуры, снижение аппетита и памяти. Могут начаться проблемы с ушами.
Лечение
Лечение подразумевает выявление и устранение причин, а также активирование иммунных сил организма. При первой и второй форме болезни врач назначает лекарства. Область поражения обрабатывают специальными составами. С помощью татина делают смазывание миндалин и/или полоскания. При индивидуальной непереносимости назначение препарата противопоказано.
Антиформин является антисептическим средством, которое при гипертрофии миндалин применяется для полоскания. Нитрат серебра имеет противовоспалительное и вяжущее качество. Смазывают миндалины 0,25-2% раствором данного средства. Противопоказаний к применению нет.
Для лечения гипетрофии миндалин актуальны лимфотропные, антивирусные и антимикробные лекарства. Среди них — умкалор. Его принимают за 30 минут до еды с небольшим объемом воды. Детям от 1 до 6 лет назначается 10 капель лекарства, принимать нужно 3 раза в день. Для пациентов 6-12 лет нужна доза менее 20 капель, прием также 3 р/сут. Больным 12 лет и старше назначают дозу от 20 до 30 капель. Курс лечения в основном 10 суток. Симптомы исчезают, но лекарство нужно принимать еще 2-4 дня.
Лимфомиозот назначается детям по такой схеме: 10 капель, 3 р в сутки. Курс назначит ваш лечащий врач. Препарат не имеет побочных действий. Тонзилгон сделан из растительных компонентов. Выпускается в таких формах: таблетки и водно-спиртовой экстракт мутноватого желто-коричневого оттенка. Применяется ингаляционно. Может отмечаться индивидуальное неприятие ЛС.
Тонзилотрен выпускается в таблетках, которые нужно держать во рту до полного рассасывания. При серьезных проявлениях гипертрофии курс такой: в течении 2-3 дней каждые 2 часа малыш должен принимать 2 таблетки. Курс длится максимум 5 дней. При менее острых проявлениях пациентам 10-14 лет препарат назначается в количестве 2 таблетки 2 раза в день. Детям до 10 лет препарат не назначается. При исчезновении симптомов за 3 дня лекарство больше не нужно принимать, если симптомы остаются, нужно пройти 5-дневный курс. В случае рецидива продолжительность лечения можно довести до 2-3 недель, разбив на несколько курсов. Противопоказания к приему тонзилотрена включают беременность, кормление грудью, почечную и печеночную недостаточность.
Немедикаментозное лечение
Актуальна озонотерапия, то есть дыхание озоном на протяжении определенного врачами времени. Больным могут назначить лечение в бальнеогрязевых или климатических санаториях. Другие доступные методы:
- Вакуумгидротерапия
- Ультразвуковая терапия
- Пелоидотерапия
- Ингаляции маслами и отварами трав с антисептическим эффектов, грязевыми растворами, минеральными водами
- УВЧ и СВЧ
- Кислородные коктейли
- Электрофорез
Хирургические методы
Если выше перечисленные лекарства и немедикаментозные методы не дали эффекта, и болезнь может хронизироваться, то врач назначает тонзиллотомию. Это хирургическое вмешательство, при котором удаляют часть измененной лимфоидной ткани. Для операции нужен общий наркоз. Актуален также метод тонзилэктомии, когда резекция миндалин проводится полностью. Сегодня эту операцию назначают в крайне редких случаях, потому что, если удалить миндалины целиком, разрывается Вальдейеровое кольцо, инфекция свободно поступает в организм, не задерживаясь на миндалинах.
Народные средства лечения
Существует множество народных средств лечения гипетрофии миндалин:
- полоскание рта после еды отварами трав (ромашка, мята, кора дуба, цветы календулы, шалфей)
- делают натуральную мазь: смешивают сок алоэ и мед в пропорциях один к трем, этой смесью мажут увеличенные миндалины
- орган смазывают соком алоэ, чуть разбавленным водой
- горло полощут раствором морской соли. Готовят его так: берут 1 ст воды комнатной или чуть боле теплой температуры, размешивают в нем 1-1,5 ч л соли
- полоскание горла отварами листьев ореха
- смазывание миндалин маслом прополиса. Его можно сделать самостоятельно: берем 3 части растительного масла и 1 часть прополиса, на протяжении 45 мин греют с помешиванием на водяной бани или в духовке, дают настояться, после чего процеживают. Хранить нужно в прохладном месте
- смазывание миндалин маслом облепихи, миндаля, абрикоса
Профилактика
Чтобы избежать возникновения данного заболевания, необходимо помнить о профилактических мерах:
- Избегать переохлаждений. В холодное время года лучше оставаться дома, либо перед выходом на улицу тепло одеваться.
- Употреблять здоровую пищу, наполненную витаминами. Это укрепит организм ребенка.
- При склонности к аллергии ребенку следует избегать контакта с раздражителем.
- Регулярно проводить уборку в комнате малыша. Он должен дышать чистым воздухом.
- Полоскать рот водой после еды. Это позволит удалить остатки пищи из ротовой полости. Микробы не будут скапливаться во рту, вероятность увеличения миндалин снижается.
Данное заболевание является очень серьезным, способно причинить вред детскому организму.
При своевременном лечении ребенок может выздороветь за две недели, приступать к лечению ребенка надо сразу.
О проблемах с миндалинами у детей вы можете узнать из видео:
Хирургическое вмешательство
Гипертрофия небных миндалин 3 степени у детей должна лечиться хирургическим способом. При таком увеличении гланд беспокоят не только симптомы болезни, но и появляются осложнения. Нарушение дыхания чревато гипоксией, от чего ребенок сонливый, невнимательный и капризный.
Удаление гланд, или тонзиллэктомия, длится не больее 50 минут.
Чтобы подготовиться к операции необходимо пройти полное обследование, чтобы выявить противопоказания.
Хирургическое вмешательство может переносится при:
- остром течении инфекционной болезни;
- обострении хронической патологии;
- коагулопатии;
- не контролированных болезнях нервной системы (эпилепсия);
- тяжелой бронхиальной астме.
На консультации с отоларингологом может рассматриваться вопрос об удалении аденоидов вместе с гландами при их гипертрофии. Перед операцией необходимо выяснить наличие аллергических реакций на местные анестетики (новокаин, лидокаин).
Хирургическое вмешательство может проводиться под местным обезболиванием или общим наркозом. Это определяет анестезиолог в ходе беседы и по результатам диагностики.
Обычно тонзиллэктомия проводится планово, поэтому можно полностью обследовать ребенка, тем самым предупредить осложнения и облегчить течение послеоперационного периода.
Госпитализация на операцию проводится, когда у ребенка:
- затрудненное дыхание;
- храп;
- изменена речь;
- гипертрофия небных миндалин 3 степени.
В послеоперационном периоде, как и перед хирургическим вмешательством, родители должны быть рядом с ребенком. Это позволит немного успокоить его и облегчить работу хирургам. Если ребенок эмоционально лабилен, чтобы не допустить его вырывания из рук медперсонала в процессе операции, выбирается общий наркоз.
Сразу после операции запрещается кашлять и разговаривать, чтобы не травмировать кровеносные сосуды и не вызвать кровотечение.
Не стоит пугаться, если у ребенка будет обильно выделяться слюна с примесью крови. По согласованию с врачом через несколько часов можно выпить воды, желательно через трубочку.
Начиная со второго дня, разрешается жидкая пища, например, йогурт, кефир или бульон. Чистку зубов нужно отложить на несколько дней
Акцентируем внимание, что после операции может:
- появиться болезненность при глотании, как ответная реакция на травмирование тканей. Для уменьшения боли назначаются анальгетические средства;
- субфебрильная гипертермия;
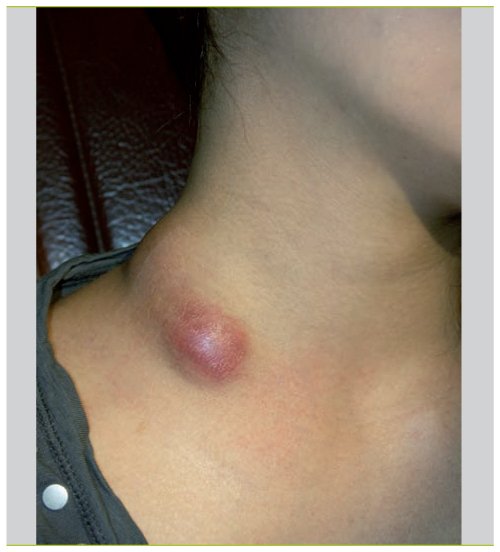
- регионарный лимфаденит;
- корки в горле;
- кровь в слюне.
Выписка возможна через 10 дней, Однако это не означает, что можно вернуться к привычной жизни. Также запрещено употребление твердой пищи, горячих напитков и тяжелая физнагрузка. Необходимо помнить о щадящем голосовом режиме.
При небольшом увеличении миндалин необходимо динамическое наблюдение детей у врача, ведь у них возможна нормализация размеров гланд. Осложнения операции крайне редки, поэтому она считается простой для отоларингологии.
Послеоперационный период
Сразу после окончания операции показано пролежать два часа на правом боку. В это время пациент может наблюдать обильное слюноотделение. Нельзя кашлять и разговаривать. Когда кровь останавливается, разрешается сделать глоток воды.
Первые два дня после процедуры прописан постельный режим, вставать можно на третьи сутки. На вторые сутки разрешено употребление жидкой пищи. Необходимо воздержаться от полоскания горла и чистки зубов в течение нескольких дней, это может спровоцировать кровотечение.
После проведения операции пациенту показан покой
На второй – третий день, можно заметить на послеоперационных ранах появление белого налета, это защитная реакция от кровотечения. В то же время появляется субфебрильная температура, возможно увеличение лимфоузлов, боль при глотании. На пятый день налет начинает исчезать, через 1,5–2 недели, он полностью проходит. Заживление ран наступает через 2,5–3 недели.
Что такое гипертрофия миокарда
Это аутосомно-доминантное заболевание, предает наследственные признаки мутации генов, поражает сердце. Для него характерно увеличение толщины стенок желудочков. Гипертрофическая кардиомиопатия (ГКМП) имеет классификационный код по МКБ 10 №142. Болезнь чаще бывает асимметричной, поражению больше подвержен левый желудочек сердца. При этом происходит:
- хаотичное расположение мышечных волокон;
- поражение мелких коронарных сосудов;
- образование участков фиброза;
- обструкция кровотока – препятствие выбросу крови из предсердия из-за смещения митрального клапана.
При больших нагрузках на миокард, вызванных заболеваниями, спортом, или вредными привычками, начинается защитная реакция организма. Сердцу необходимо справиться с завышенными объемами работы без увеличения нагрузки на единицу массы. Начинает происходить компенсация:
- усиление выработки белка;
- гиперплазия – рост числа клеток;
- увеличение мышечной массы миокарда;
- утолщение стенки.
Патологическая гипертрофия миокарда
При длительной работе миокарда под нагрузками, которые постоянно повышены, возникает патологическая форма ГКМП. Гипертрофированное сердце вынуждено приспособиться к новым условиям. Утолщение миокарда происходит стремительными темпами. При таком положении:
- отстает рост капилляров и нервов;
- нарушается кровоснабжение;
- меняется влияние нервной ткани на обменные процессы;
- изнашиваются структуры миокарда;
- меняется соотношение размеров миокарда;
- возникает систолическая, диастолическая дисфункция;
- нарушается реполяризация.
Гипертрофия миокарда у спортсменов
Незаметно происходит аномальное развитие миокарда – гипертрофия – у спортсменов. При высоких физических нагрузках сердце перекачивает большие объемы крови, а мышцы, приспосабливаясь к таким условиям, увеличиваются в размерах. Гипертрофия становится опасной, провоцирует инсульт, инфаркт, внезапную остановку сердца, при отсутствии жалоб и симптомов. Нельзя резко бросать тренировки, чтобы не возникли осложнения.
Спортивная гипертрофия миокарда имеет 3 вида:
- эксцентрическая – мышцы изменяются пропорционально – характерна для динамических занятий – плавание, лыж, бег на большие дистанции;
- концентрическая гипертрофия – остается без перемен полость желудочков, увеличивается миокард – отмечается при игровых и статических видах;
- смешанная – присуща занятиям с одновременным использованием неподвижности и динамики – гребля, велосипед, коньки.
Гипертрофия миокарда у ребенка
Не исключено появление патологий миокарда с момента рождения. Диагностика в таком возрасте затруднена. Часто наблюдают гипертрофические изменения миокарда в подростковом периоде, когда активно растут клетки кардиомиоцита. Утолщение передней и задней стенок происходит до 18 лет, затем прекращается. Гипертрофия желудочков у ребенка не считается отдельной болезнью – это проявление многочисленных недугов. Дети с ГКМП часто имеют:
- порок сердца;
- дистрофию миокарда;
- гипертоническую болезнь;
- стенокардию.
Причины возникновения
Чаще всего патология у детей возникает в возрасте от 3 до 7 лет. Аденоиды 1-2 степени легко проходят к 12-13 годам.
2 степень аденоидов чаще всего является запущенной формой 1-ой степени.
Аденоиды является результатом протекания воспалительного процесса в носоглоточной миндалине. В следствие чего миндалина увеличивается в размере и перекрывает свободное носовое дыхание. Часто данное состояние сопровождается наличием выделений из носовых ходов, а также по задней стенке глотки.
 Дети, которые имеют увеличенные аденоиды еще чаще и легче хватают инфекции, что приводит к значительному увеличению миндалин. Миндалины не успевают прийти в норму после перенесенного заболевания, как уже вновь встречаются с новой инфекцией.
Дети, которые имеют увеличенные аденоиды еще чаще и легче хватают инфекции, что приводит к значительному увеличению миндалин. Миндалины не успевают прийти в норму после перенесенного заболевания, как уже вновь встречаются с новой инфекцией.
Аденоиды второй степени являются источником различных хронических заболеваний. Необходимо регулярно проводить санацию носовой полости, чтобы предотвратить распространение инфекции в дыхательные пути.
Итак, можно подвести итог: причиной разрастания лимфоидной ткани являются любые хронические заболевания дыхательной системы или недолеченное воспаление, которое приводит к застоям лимфы и крови в области носоглотки.
Возможные осложнения и последствия
Если вовремя не приступить к лечению, возможно возникновение серьезных осложнений:
- Фарингит. Слизистая сильно повреждается, ткани заболевают еще сильнее.
- Тонзиллит. Боль в горле значительно усиливается, возможно повышение температуры.
- Нервозность. Малыш становится беспокойным, часто переживает и нервничает.
- Капризность. Из-за боли в горле малыш плачет, капризничает. Успокоить его очень трудно.
Приступив вовремя к лечению малыша, данных явлений получится избежать.
О том, как оказать неотложную помощь при бронхообструктивном синдроме у детей, узнайте из нашей статьи.
Причины развития
Возникает и развивается болезнь по следующим причинам:
- Переохлаждение миндалин. Происходит это при дыхании во время прогулки в холодное время года.
- Частые ангины, тонзиллит. Ткань слизистой раздражается, происходит увеличение миндалин.
- Инфекционные заболевания. Если ребенок недавно перенес такую болезнь, вероятность увеличения миндалин значительно повышается.
- Аллергические реакции. Могут приводить к увеличению миндалин.
- Недостаток витаминов. Это случается при неполноценном питании, при недостатке определенных веществ.
- Нарушения работы эндокринной системы. Проявляется разными симптомами, в том числе и увеличением миндалин.
- Наследственная предрасположенность. Если у кого-то из родителей возникал такой процесс, он может появиться и у ребенка.
Экг гипертрофия левого желудочка признаки на экг
• Как правило, регистрируется ЭКГ левого типа, на которой зубец R в I отведении высокий, а зубец S в III отведении глубокий. Наряду с этими изменениями, которые обычно появляются на ЭКГ левого типа, отмечаются также депрессия сегмента ST и отрицательный зубец Т в I отведении.
• Важные изменения отмечаются в грудных отведениях V5 и V6. В этих отведениях регистрируется высокий зубец R, сегмент ST иногда бывает снижен, зубец Т отрицательный. Это важные признаки гипертрофии ЛЖ.
• В отведениях V1 и V2, наоборот, регистрируется глубокий зубец S.
• Признаки гипертрофии ЛЖ наблюдаются часто при митральной недостаточности, пороках аортального клапана и при артериальной гипертензии (АГ).
В силу физиологических особенностей, толщина миокарда левого желудочка (ЛЖ) в норме больше, чем ПЖ. При гипертрофии ЛЖ главный вектор ЭДС направлен влево и назад и в зависимости от степени гипертрофии более или менее выражен, а иногда бывает обращен вниз. Главный вектор ЭДС увеличивается из-за увеличения мышечной массы желудочка.
Для диагностики гипертрофии левого желудочка (ЛЖ) необходимо сначала просмотреть ЭКГ, зарегистрированную в отведениях от конечностей, и определить ее тип. Затем следует искать отклонения от нормальной формы кривой. Далее рассматривают ЭКГ, снятую в грудных отведениях, и ищут, как в случае анализа ЭКГ в отведениях от конечностей, изменения, указывающие на гипертрофию ЛЖ.
ЭКГ в отведениях от конечностей (во фронтальной плоскости) относится к левому типу, так как главный вектор ЭДС направлен влево. Поэтому в 1 отведении зубец R высокий, а в III отведении глубокий зубец S
Далее обращают внимание на то, что при нормальном левом типе ЭКГ зубец Т в I отведении положительный, в то время как при гипертрофии ЛЖ, наоборот, он отрицательный. Кроме того, отмечается также депрессия сегмента ST
Векторограмма сердца в горизонтальной плоскости в норме и при гипертрофии левого желудочка (ЛЖ). Слева: Нормальная маленькая векторная петля комплекса QRS, направленная влево. Нормальные зубцы R и Т в отведениях V1 и V6. Справа: Большая векторная петля комплекса QRS направлена влево и назад. Т-петля обращена в противоположную сторону по отношению к петле комплекса QRS и дискордантна ей. Высокий зубец R и отрицательный зубец Т с депрессией сегмента ST в отведении V6. Глубокий зубец S в отведении V1.
Если в I отведении имеются высокий зубец R, депрессия сегмента ST и отрицательный зубец Т, то можно вполне обоснованно заподозрить гипертрофию левого желудочка (ЛЖ).
При анализе ЭКГ, снятой в отведениях Гольдбергера, нередко в отведении aVL выявляют изменения, аналогичные описанным выше, так как это отведение направлено к левому желудочку (ЛЖ) и отражает его потенциал. Это значит, что в отведении aVL регистрируются высокий зубец R, депрессия сегмента ST и отрицательный зубец Т.
В грудных отведениях отмечается увеличение потенциала в V5 и V6, где регистрируется высокий зубец R, обусловленный увеличением мышечной массы ЛЖ. Вследствие гипертрофии миокарда время распространения возбуждения по желудочкам (ширина комплекса QRS) увеличено и ВВО несколько удлинено (>0,052 с), однако обычно блокады ЛНПГ нет. Чем больше гипертрофия ЛЖ, тем выше зубец R в отведении V5 и V6, т.е. высота зубца R составляет более 2,6 мВ или 26 мм. При тяжелой гипертрофии ЛЖ нарушено также восстановление возбудимости миокарда (реполяризация). Поэтому в отведениях V5 и V6 отмечаются также депрессия сегмента ST и отрицательный зубец Т, особенно при перегрузке давлением (например, при аортальном стенозе).
Поскольку главный вектор сильно отклонен влево, он направлен от ПЖ (т.е. от отведения V1). Поэтому в отведениях V1 и V2 регистрируется отрицательный, т.е. глубокий зубец S.
Если сумма амплитуды зубца R в отведениях V5 или V6 и зубца S в отведениях V1 и V2 превышает 35 мм, то говорят о положительном индексе Соколова-Лайона. Этот показатель позволяет судить, имеется ли у пациента гипертрофия ЛЖ. Однако следует помнить, что у спортсменов, а также иногда и у лиц с практически здоровым сердцем индекс Соколова-Лайона оказывается ложноположительным.
При выраженной гипертрофии левого желудочка (ЛЖ) может произойти вторичное увеличение ЛП. Поэтому у больных с тяжелой гипертрофией левого желудочка (ЛЖ) на ЭКГ может регистрироваться также левопредсердный зубец Р.
Признаки гипертрофии левого желудочка (ЛЖ) обнаруживаются при пороках сердца, в частности митральной и аортальной недостаточности или при АГ и дилатационной кардиомиопатии.