Как проверяют проходимость маточных труб
Содержание:
Какой метод проверки проходимости труб предпочтительнее?
Преимущества и недостатки есть у каждого из методов. Многих женщин беспокоит вопрос болезненности процедуры, и в этом отношении ЭхоГСГ — более щадящий, практически безболезненный способ проверки. В случае проведения ГСГ рентгеновским методом степень болевых ощущений во многом зависит от индивидуальной переносимости боли, а также наличия или отсутствия спаек в трубах, их количества и т.д. Поэтому некоторые пациентки испытывают при процедуре лишь легкий дискомфорт, в то время как для других обследование протекает значительно более болезненно.
Немалое преимущество рентгеновского метода состоит в том, что у пациентки остаются снимки, позволяя при желании обратиться за консультацией к сторонним специалистам, которые смогут дать свою оценку ситуации без проведения повторного обследования. Кроме того, по мнению профессионалов, этот метод обладает большей информативностью в сравнении с ЭхоГСГ. Однако при рентгеновском исследовании возможны аллергические реакции на вводимое контрастное вещество, что исключено при ультразвуковой диагностике. Какой из способов предпочтителен в вашей ситуации, предстоит решать вам и вашему лечащему врачу.
Не стоит отчаиваться, даже если результаты проверки окажутся неутешительными — современные хирургические и медикаментозные методы способны восстановить проходимость маточных труб. Но даже в случае неэффективности лечения всегда остается надежный запасной выход — экстракорпоральное оплодотворение, с помощью которого уже тысячам женщин удалось обрести счастье материнства.
Методы проверки проходимости
Никакими домашними способами выяснить состояние маточных труб невозможно. Не стоит терять время на самолечение, не зная точной причины бесплодия. Для проверки проходимости существует ряд эффективных способов.
Перед обследованием пациентка сдает анализы крови на ВИЧ, гепатиты С и В и инфекции, передающиеся половым путем. Во время гинекологического осмотра берется мазок на микрофлору влагалища и шейки матки.
Если обнаруживаются какие-либо инфекционные или воспалительные заболевания половых органов, то обследование откладывается до выздоровления. Проверка проходимости маточных труб не проводится также при наличии маточных кровотечений.
Проверка проходимости труб с помощью УЗИ
Используется метод под названием гидросонография (или эхогидросальпингоскопия – ЭГСС).
Проходимость трубных каналов проверяют следующим образом: полость матки постепенно заполняют физиологическим раствором. Предварительно в нее через шейку заводится УЗИ датчик с видеокамерой. С его помощью наблюдают, насколько свободно жидкость проходит через трубы в брюшную полость.
Процедуру проверки проходимости предпочитают проводить в дни, предшествующие овуляции, когда шейка максимально расширена, а мышцы матки расслаблены. Если возникнет маточный спазм, препятствующий передвижению раствора, то результат может быть неточным.
Преимуществами такого обследования являются его безопасность, а также почти полная безболезненность. По желанию пациентки может быть проведено местное обезболивание (инъекция новокаина в шейку матки). Не требуется никакой предварительной подготовки.
Иногда вместо физраствора в маточные трубы вводится специальная пена. Если проходимость нормальная, пузырьки пены появляются в брюшной полости. При зарастании просвета труб пена выходит в полость матки, а затем наружу.
Применение гистеросальпингографии (ГСГ)
Это рентгеновский метод, в котором используется раствор красителя («контрастное вещество»). С помощью катетера его через шейку матки медленно вводят в полость и маточные трубы. Затем делается рентгеновский снимок. На нем отчетливо видны все внутренние дефекты, приводящие к закупорке труб, а также изгибы.
Процедура безболезненна, но при заполнении матки контрастным раствором могут возникнуть неприятные ощущения (чувство распирания).
Состояние труб исследуют обычно в любой день цикла, кроме менструальных дней, если женщина пользуется контрацептивами. В том случае, когда она не предохраняется, желая забеременеть, процедура проводится на 5-9 день цикла. Однако врачи настоятельно советуют в течение месяца после проведения процедуры воздержаться от зачатия.
К недостаткам этого метода относятся:
- Использование вредного рентгеновского излучения. Если гидросонографию можно при необходимости делать повторно, то рентген часто проводить нельзя.
- Небезопасность применения контрастного вещества. Длительное воздействие используемого раствора красителя может привести к повреждению трубных ресничек.
- У некоторых женщин имеется аллергия на используемый краситель.
- Достоверность результатов может быть снижена из-за спазма маточных мышц. Точность исследования составляет примерно 70%.
Предупреждение: Прежде чем назначить такое обследование, врач должен быть полностью уверен, что женщина не беременна.
Пертурбация
Такой метод проверки проходимости маточных труб подразумевает продувание их воздухом или кислородом под определенным давлением. К проведению этой процедуры необходима подготовка кишечника (делается очистительная клизма) и опорожнение мочевого пузыря.
Процедура проводится в 1 фазе цикла. Обязательное требование – отсутствие у пациентки патогенных микробов в половых органах, а также заболеваний воспалительного характера.
Боли при проведении пертурбации женщина практически не чувствует. Для снятия неприятных ощущений перед ее проведением внутримышечно вводится баралгин или но-шпа.
Длительность процедуры — несколько минут. Обработка данных проводится на компьютере. При оценке проходимости труб учитывается частота сокращений матки и скорость прохождения газа.
Если проблем с проходимостью нет, то после такого продувания планировать зачатие можно уже в данном цикле. Исследование простое, относительно дешевое, но его результаты точны лишь на 60%.
Варианты диагностики
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Как подготовиться к УЗИ маточных труб
Ультразвуковая гистеросальпингоскопия предполагает предварительную сдачу анализов. Направление на них выдает гинеколог.
За 3 дня до исследования женщина начинает диету, при которой из рациона питания исключаются продукты, вызывающие брожение. Необходимо, чтобы при УЗИ маточных труб не было газов в кишечнике. В противном случае результат исследования может быть ошибочным.
За 20–30 минут до УЗИ с контрастным веществом женщина принимает любое спазмолитическое лекарство – “Но-Шпу” или “Спазмалгон”. Препарат расслабляет гладкую мускулатуру органа, что предупреждает рефлекторные сокращения шейки. В платных клиниках предусмотрено введение лекарства посредством инъекции.
Какие нужны анализы
Подготовка к УЗИ маточных труб включает сдачу мазка на исследование микрофлоры влагалища и анализ крови на наличие сифилиса, ВИЧ, гепатит B и C. Результат первого обследования актуален в течение месяца, второго – полгода.
Проходимость маточных труб
Нарушение функциональности фаллопиевых труб часто является причиной бесплодия. Поэтому систематическое обследование у гинеколога поможет вовремя обнаружить проблему, если она есть, и решить ее.
Важно! Внематочная беременность в большинстве случаев приводит к удалению фаллопиевой трубы, поэтому лучше выявить проблему заранее.
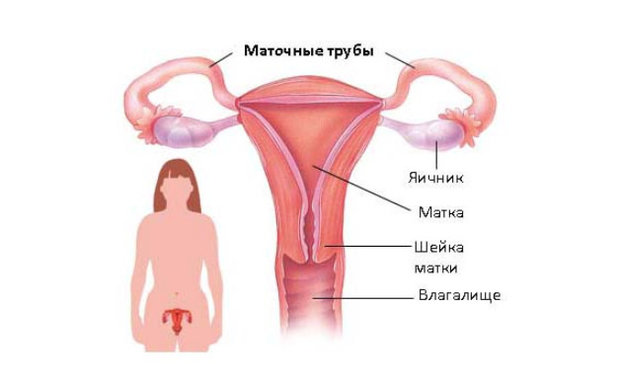
Особенности строения труб
Находятся они в малом тазу на одном уровне с маткой. Из нее же и берут начало — каналы одной стороной отходят от дна матки, а другой выходят в брюшную полость. При этом они прикрывают яичники. Средняя длина каждой трубы — около 12 см. Причем правая и левая могут быть разной длины.
Влияние на возможность забеременеть
Бахромки на слизистой половой трубы отвечают за передвижение яйцеклетки из яичника к матке. Если двигательная функция этих подвижных частичек эпителия нарушена, то появляются проблемы с зачатием.
Вам будет полезно узнать: какие дни являются благоприятными для планирования беременности, а в какие дни забеременеть нельзя, какие позы лучше всего подходят для зачатия ребенка, а также как зачать мальчика или девочку и можно ли спланировать беременность двойней.
Это и приводит к непроходимости фаллопиевых труб. Внутри них также могут появляться наросты, спайки, которые тормозят процесс транспортировки, — это может стать причиной внематочной беременности. В таком случае яйцеклетка закрепится на слизистой трубы.
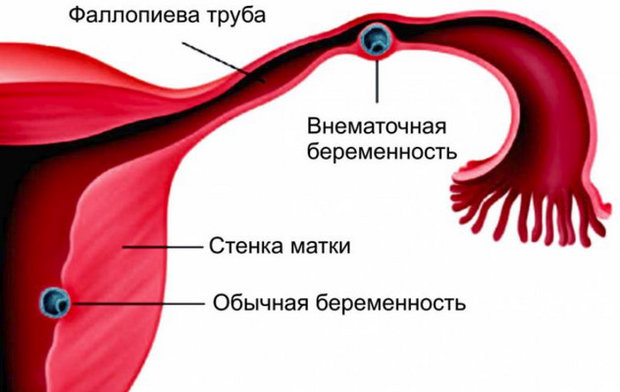
Возможны также воспалительные процессы в этих органах, которые приводят к склейке стенок. После каждого воспалительного процесса в органах малого таза вероятность непроходимости возрастает. В таком случае проверка перед зачатием необходима.
Как выбрать метод диагностики проходимости маточных труб?
Если вы решили убедиться в том, что ваши органы здоровы, и хотите пройти диагностику, то лучше выбрать УЗИ.
Однако проводят такую диагностику только по назначению и направлению врача, поэтому с ним нужно посоветоваться в любом случае.

Если же есть подозрения на непроходимость, то лучший и более эффективный способ подскажет только специалист.
Знаете ли вы? Овуляция длится всего 15 секунд — именно за это время яйцеклетка выходит из яичника в маточные каналы.
Проходимость фаллопиевых труб — это обязательное условие для зачатия. Именно нарушение этой функции зачастую приводит к бесплодию. Поэтому профилактические обследования у гинеколога помогут предупредить эту проблему или решить ее, если она есть. Современные методы диагностики и лечения способствуют быстрому и надежному лечению непроходимости.
Как проверяют проходимость труб
При любом методе исследования проходимости маточных труб начинается все с осмотра гинекологом и назначения им сдачи необходимых анализов. Кроме того, врач должен подобрать время, когда пациентке лучше пройти процедуру. Во избежание неточности результатов специалист должен быть уверен, что в день исследования матка женщины будет находиться в расслабленном состоянии, тогда и риск спазмов гораздо меньше. После сдачи обязательных анализов и правильной подготовки проводится сама процедура по установлению проходимости маточных труб.
Какие анализы нужны для ГСГ
Первыми в списке необходимых анализов идут общие исследования мочи, крови и ее биохимия. Обязательными являются проверки на сифилис, ВИЧ, гепатит. Сдать нужно и мазок из влагалища на исследование его микрофлоры. При назначении рентгена маточных труб обязательно сделать тест на беременность или сдать анализ крови на ХГЧ. Это исследование является отличием процесса подготовки к ГСГ и ЭХО-ГСГ, ведь последний может быть применен для беременных женщин.
Подготовка к ГСГ труб
Такая процедура требует от женщины особого поведения в несколько дней до даты исследования. Последняя приходится исключительно на 5-9 сутки менструального цикла. Сама подготовка к ГСГ маточных труб включает следующие правила:
- За 1-2 дня до ГСГ нужно отказаться от половых контактов.
- В течение недели перед обследованием не рекомендуются процедуры спринцевания и использование специальных средств личной гигиены, т.е. тампонов.
- Прекратить за неделю до обследования нужно и применение вагинальных свечей, спреев или таблеток при отсутствии согласования их с врачом.
- В день обследования лучше удалить лишние волосы на наружных половых органах.
- Перед ГСГ обязательно опорожнить мочевой пузырь и кишечник. Если стула не было, то нужно провести очистительную клизму.
Последствия
Даже безопасность процедуры ГСГ не гарантирует отсутствия негативных ее последствий. Первой в списке идет аллергическая реакция на контрастный состав. Это явление характерно для женщин, у которых раньше уже отмечались такие «ответы» при других обследования. Аллергия может возникнуть и у пациенток, страдающих бронхиальной астмой. Еще реже отмечаются кровотечения, инфекции или перфорация матки.
Рентгеновское излучение и вовсе не несет никакой опасности для женщины, ведь его доза в количестве 0,4-5,5 мГр гораздо ниже, чем та, которая могла бы привести к повреждению тканей. В большинстве случаев боль и небольшие кровяные выделения проходят сами через несколько дней. Главное – это ограничить себя от тампонов, спринцеваний, посещений ванны, сауны или бани. Если же кровь не проходит в течение пары дней, при этом еще сопровождается неприятным запахом, то обратитесь к лечащему врачу.
Проходимость маточных труб
Основная функция маточной трубы – оплодотворение. В первой фазе женского цикла под влиянием гормонов орган сокращается, что облегчает движение сперматозоидов. Во второй – увеличивается секреция слизи, обеспечивающей скольжение оплодотворенной яйцеклетки из ампулы в матку. Именно в ампулярном отделе происходит слияние гамет.
Диагностика проходимости маточных труб позволяет дать заключение об отсутствии или присутствии структур, мешающих оплодотворению и транспорту половых клеток.
Но если происходит гибель ресничек внутренней оболочки, нарушение сократительной функции мышечного слоя, при сохраненной проходимости, естественная беременность не может наступить, так как нарушена работа органа. Сохранность внутреннего слоя определяется при проведении фаллопоскопии.
В ситуации, когда проходимость подтверждена, а беременности нет, стоит задуматься о сохранности функций органа. Это серьезный повод рассмотреть возможность искусственного оплодотворения, так как эмбрион не может «пробраться» в матку или оплодотворение вовсе не происходит. Время играет против пациентов. С возрастом яйцеклетки стареют, шансы на успех снижаются.
Как делают?
Гистеросальпингоскопия проводится одним из двух способов: наружно (через брюшную стенку) или трансвагинально (посредством введения датчика во влагалище).
Ход процедуры:
- У гинекологического кресла опускается спинка, и женщина принимает на нём положение лежа.
- Затем производится тщательная обработка шейки матки и влагалища.
- Через шейку вводится одноразовый катетер небольшого диаметра с баллоном на конце, необходимым для фиксации.
- При помощи УЗИ доктор убеждается, что катетер расположен правильно (для процедуры используется вагинальный датчик).
- В организм женщины вводится физраствор или специальный гель, который, в ходе продвижения по маточным трубам даёт возможность рассмотреть их структуру (его количество варьируется от 20-40 мл до 100-110 мл.). Процедура позволяет не только установить наличие спаек, но и выявить воспаления.
Видео 1. УЗИ маточных труб.
Основные показания для проведения метросальпингографии
Врачи-гинекологи нередко сталкиваются с такой ситуацией: женщина совершенно здорова и живет полноценной жизнью, однако пара долго не может зачать ребенка.
Причиной может оказаться анатомическая аномалия строения матки или маточных труб, о которой пациентка до этого могла и не догадываться.
Однако наиболее часто нарушение проходимости является следствием воспалительных заболеваний, которые привели к появлению спаек, эндометриоза, перенесенных в прошлом сифилиса, гонореи или других венерических болезней.
В результате сперматозоиды не могут попасть к яйцеклетке, чтобы оплодотворить ее.
Но даже если это каким-то образом случилось, яйцеклетка не может проникнуть в полость матки и имплантироваться в ее стенку, чтобы беременность развивалась, как положено.
Поэтому, главным показанием для проведения метросальпингографии является женское бесплодие при условии всестороннего обследования как самой женщины, так и мужчины, а также исключения наиболее распространенных и очевидных причин.
Исследование также проводят при подозрении на туберкулез гениталий, для выявления новообразований в полости матки и в ряде других случаев.
Почему нарушается проходимость маточных труб
Матка – важнейший орган, от здоровья которого зависит возможность зачатия и вынашивания ребенка. Фаллопиевы трубы (народное название – яйцеводы) – парный орган, соединяющий брюшную полость с маткой. Располагаются они горизонтально по обеим сторонам матки, имеют цилиндрическую форму диаметром от 4 до 6 мм. Внутренняя поверхность маточных труб покрыта эпителием с ресничками, которые помогают продвижению яйцеклетки.
Фаллопиевы трубы незначительно отличаются по длине друг от друга, которая составляет от 10 до 12 см. В них встречаются яйцеклетка и сперматозоид. Чем «правильнее» функционируют реснички эпителия внутри маточных труб, тем больше шансов у женщины забеременеть. По ним оплодотворенная яйцеклетка передвигается и попадает в матку для дальнейшего развития.

Согласно данным медиков, занимающихся проблемами бесплодия, от 30% до 40% всех случаев неутешительного диагноза связано с непроходимостью маточных труб. Причины возникновения заболевания могут быть:
- Органическими:
- наличие воспалительных процессов неспецифического характера, которые вызваны попаданием и активным размножением бактерий;
- инфекции, передающиеся половым путем – гонорея, хламидиоз, уреаплазменная, микоплазменная инфекции, трихомониаз, генитальный герпес;
- гинекологические операции и осложнения после них;
- аборты;
- оперативные вмешательства при лечении заболеваний брюшной полости (аппендициты, перитониты), больных органов малого таза;
- болезни половой системы – сальпингит, сактосальпинкс, эндометриоз, миома матки.
- Функциональными. Эти причины вызваны отклонениями в строении фаллопиевых труб, врожденным полным или частичным отсутствием последних. В редких случаях возникают по причине перенесенного сильного стресса или гормональных нарушений.
Чтобы выявить или опровергнуть диагноз «бесплодие», разобраться с причинами заболевания, назначить адекватное, действенное лечение, требуется консультация специалиста, проведение клинических исследований. Многие женщины о наличии воспалительных процессов, кистах, миомах узнают случайно в процессе диагностики. Не забывайте о необходимости прохождения гинекологических осмотров не реже раза в полгода.
Безопасность
Все вышеперечисленные исследования требуют инвазивного вмешательства. Кроме этого фактора, возможные нежелательные воздействия, различного характера. Перечислим эти процедуры, учитывая степень риска:
- УЗИ (гидросонография): вызывает минимальный дискомфорт во время исследования. Не влияет на репродуктивную функцию пациентки. После ультразвуковой диагностики не нужно усиленно предохраняться.
- Лапароскопия, фертилоскопия: прокол в брюшной полости вызывает минимальные повреждения ткани. Введение инструментов через влагалище не вызывает подобного эффекта. Для более удобного осмотра маточного прохода практикуется два прокола. Один для лапароскопа (смотровой окуляр зонд с объективом), в другой вводится манипулятор для смещения, расширения стенок органа.
- ГСГ (гистеросальпинография): методика крайне неприятна. Требуется введение контрастного раствора, с использованием длинных катетеров. Во время диагностики облучается вся область малого таза. После ГСГ, пациентки используют несколько вариантов контрацепции. Рекомендуется усиленное воздержание от незащищенного полового акта.
Подготовка к гистеросальпинографии
Не все женщины имеют представление, как проводится гистеросальпингография. В случае отсутствия противопоказаний к рентгеновскому исследованию, врач дает пациентке советы, как подготовиться к ГСГ.
Рекомендации гинеколога при подготовке к процедуре:
- за 1-2 дня до гистеросальпингографии необходимо исключить интимную связь, а за месяц до процедуры нужно предохраняться, чтобы не допустить беременности;
- за неделю до рентгена нужно воздержаться от лечения суппозиториями, не обрабатывать влагалище другими средствами;
- за 2-3 дня до гистеросальпингографии ограничить употребление в пищу газообразующих продуктов (капусты, сладкого, бобовых, свежей выпечки);
- за 7 дней до процедуры не использовать тампоны;
- перед процедурой можно немного поесть, а также рекомендовано опорожнить мочевой пузырь.
Помимо рекомендаций, гинеколог дает направление на лабораторные исследования, которые необходимо сделать для подготовки к ГСГ:
- ОАК (общий анализ крови);
- ОАМ (общий анализ мочи);
- БАК (биохимический анализ крови);
- анализ крови на сифилис, ВИЧ (вирус иммунодефицита человека), гепатит;
- мазок из влагалища и с шейки матки.

Анатомия
Каждый отдел маточной трубы выполняет «свою» функцию и имеет отличия в строении. Для того чтобы понять, как определяют проходимость маточных труб, какие патологические изменения приводят к их непроходимости, нужно ознакомиться с анатомо-функциональными особенностями органа. Труба начинается от полости матки и заканчивается возле яичника. Это парный орган. Его длина 7–12 см.
Он состоит из следующих отделов:
- Интерстициального – самого узкого. Диаметр этого отдела 0,2–2 мм.
- Истмического (перешейка), диаметр которого 2–4 мм.
- Ампулярного, диаметр которого 5–8 мм.
- Воронки с фимбриями.
Фимбриальный конец маточной трубы под микроскопом напоминает по структуре цветок розы. Он очень раним, при его повреждении наблюдается кровоточивость и нарушение функции.
Стенка органа состоит из слоев, которые выполняют определенные функции:
- Серозного. Он выполняет защитную функцию – покрывает орган снаружи.
- Мышечного. Благодаря ему возможны сокращения и движения маточной трубы. Эта функция крайне важна для оплодотворения. Благодаря сокращениям мышечного слоя и движениям мерцательного эпителия происходит движение сперматозоидов в сторону яйцеклетки и передвижение оплодотворенной гаметы в маточную полость.
- Подслизистого. Слой обеспечивает питательными веществами внутреннюю оболочку, он снабжен множеством сосудов.
- Внутреннего, выполненного реснитчатым эпителием. Реснички эпителия имеют тонкую структуру, они помогают двигаться половым клеткам. При возникновении воспаления (гидросальпинкса) реснички погибают, что приближает шансы естественного зачатия к нулю.
Когда необходимо ультразвуковое исследование трубной проходимости
Основными показаниями к осуществлению узи на проходимость маточных труб является развитие спаек, проведение хирургических операций в области малого таза, наличие хронических заболеваний репродуктивной системы женщины.
 Бывает нужно осуществить тщательное диагностическое обследование в случае перенесенной внематочной беременности или сложностей с оплодотворением.
Бывает нужно осуществить тщательное диагностическое обследование в случае перенесенной внематочной беременности или сложностей с оплодотворением.
Гинеколог всегда назначает прохождение ультразвуковой процедуры при имеющемся подозрении на генетическую аномалию развития половых органов женщины.
Обязательным показанием для проведения гидросонографии является прямая угроза формирования злокачественной опухоли, болезни яичников или эндометриоза.
При выявлении отчетливых признаков трубной непроходимости в сочетании с симптомами сильного воспаления, требуется срочное лечение пациентки.
Проверка маточных труб на проходимость
По многочисленным отзывам, очень часто пациентка даже не подозревает у себя наличие подобной патологии. Неблагополучие не проявляется отчетливой клинической картиной и не создает никаких сложностей при повседневном функционировании внутренних органов.
До тех пор, пока женщина не решается на зачатие, стеноз просвета не дает о себе знать. Только тогда, когда пациентка понимает, что долгожданное оплодотворение становится недостижимым, она обращается к врачу.
При этом очень часто ставится диагноз, связанный с нарушением проходимости труб. Иногда косвенными указаниями на патологию становятся частые воспалительные процессы гинекологических органов, отек матки и яичников, неясный болевой симптом.
Специалист понимает, что в данном случае требуется основательная проверка маточных труб на проходимость. Поэтому наиболее часто он направляет пациентку на ультразвуковое исследование. Существуют и другие методы диагностики, но сонография является наиболее безопасным и быстрым из них.
Обычно ее предваряет традиционное трансвагинальное УЗИ. При наличии сомнений назначается более развернутая процедура с применением контрастного вещества.
Причины и виды непроходимости маточных труб
Основным фактором, приводящим к выраженному изменению просвета фаллопиевых труб, становится развитие хронического воспаления в гинекологической области пациентки. Оно быстро приводит к резкому изменению деятельности матки и ее придатков, а также способствует формированию сильной отечности, которая и затрудняет прохождение яйцеклетки.
Нередко трубная непроходимость бывает также вызвана:
- внематочной беременностью;
- инфекцией после аборта;
- врожденной аномалией;
- полипозом;
- разрастанием фиброзной ткани;
- спаечным процессом;
- стенозом просвета;
- травмой малого таза;
- частыми гормональными нарушениями;
- хирургическим вмешательством;
- эндометриозом;
- новообразованием;
- туберкулезом матки и др.
Виды патологии могут зависеть от самых разных причин ее развития. В основном трубная непроходимость возникает из-за стремительного размножения патогенной микрофлоры в тканях. Иногда же она бывает вызвана нарушением выработки слизи, закупоривающей просвет органа.
Выделяется также органический (в результате патологических изменений) и функциональный вид непроходимости (из-за изменения нормальной активности фаллопиевых труб различной этиологии).
Специалисты также различают двустороннюю (выраженное изменение просвета обоих органов) или одностороннюю (отмечающееся с правой или с левой стороны) непроходимость.
Выделяется также полный (когда беременность не наступает) и частичный (существует шанс прохождения яйцеклетки, но он значительно затруднен) ее вид.
Локализация спаечного процесса
При осуществлении ультрасонографии сонолог выявляет место возникновения непроходимости. Она способна сформироваться в самых разных точках.
Однако, очень многие пациентки не знают, как называется процедура проверки проходимости маточных труб, с чем она бывает связана и как проводится.
Гинекология обычно различает следующие виды локализации спаечного процесса:
- Вороночный, когда основные трудности с продвижением яйцеклетки приходятся непосредственно на прилегающий к яичнику отрезок фаллопиевой трубы.
- Извилистый отдел, когда патология размещается в наиболее протяженной части органа.
- Интрамуральный, когда она находится на стыке трубы с маткой.
- Перешеечный формируется на небольшом расстоянии от матки.
Обычно только гистеросальпингоскопия с применением контраста позволяет различить точную локализацию патологии.
Причины появления непроходимости
Причины патологического состояния можно условно поделить на механические и функциональные, носящие как приобретенную, так и врожденную природу своего происхождения. К механическим причинам врачи относят:
- Половые инфекции, провоцирующие воспаление внутренних органов репродуктивной системы. В особенности опасны для женщины заражение хламидиями или же гонореей, которые провоцируя воспаление, приводят к образованию спаек, сужению просвета в трубах.
- Эндометриоз — также причина патологической непроходимости приводящая к образованию спаек и загрубению просвета труб.
- Яйцевод может быть закупорен и после перенесенного аборта или же гинекологического оперативного вмешательства — в этом случае непроходимость возникает после загрубения швов, воспаления тканей или из-за развития опухолей.
К функциональной непроходимости врачи относят не так сужение просвета в трубах, как сбой в гормональной системе, дисбаланс уровня гормонов. Именно это приводит к замедлению движения внутри яйцевода ресничек, выстилающих внутренние стенки. Также спровоцировать функциональное нарушение может и спазм, сужающий проход маточных труб, возникающий в силу сбоя работы ЦНС.
Как проводится УЗИ маточных труб?
Имеется три способа проверки матки на проходимость с помощью ультразвукового исследования, среди них:
- Наружный (трансабдоминальный). Исследование выполняют через брюшную стенку.
- Трансвагинальный, когда датчик аппарата УЗИ вводится внутрь влагалища.
- Трансректальный. Этот способ предполагает введение датчика внутрь прямой кишки.
Чтобы провести исследование внутри женского организма, на датчик надевают презерватив.
УЗИ матки проводят чаще всего первым, трансабдоминальным способом. Чтобы получить максимально четкую картину, женщине необходимо выпить несколько стаканов воды или сока и проходить процедуру с наполненным мочевым пузырем.
Во время диагностики, женщина должна находиться в горизонтальном положении, лежа на спине. Низ живота и половые органы должны быть освобождены от одежды. Чтобы улучшить контакт датчика с кожными покровами, на дерму наносят специальный гель. Планомерно передвигая датчик, врач исследует матку.
Чтобы изучить ее состояние более детально, возможно введение прибора в полость влагалища или в прямую кишку. Мочевой пузырь для проведения процедуры этим способом должен быть пустым. Также рекомендуется сделать очистительную клизму, если датчик вводят в кишечник. Эту процедуру применяют для исследования матки девушек, не имевших половой близости, чтобы не повредить девственную плеву.
Врач должен быть осведомлен о наличии у женщины аллергии на латекс, если процедура проводится трансвагинальным и трансректальным способом. Результат исследования будет получен в тот же день.
Гистеросальпингография
Данное исследование проводят в фолликулярную фазу цикла на рентген-аппарате. Оно позволяет определить:
- Наличие патологий эндометрия (состояние полости матки);
- Проходимость маточных труб;
- Присутствие пороков развития (седловидная или двурогая матка, внутриматочная перегородка и пр.).
При данном виде диагностики возможны и ложноположительные, и ложноотрицательные результаты. В сравнении с лапароскопией несовпадения составляют от пятнадцати до двадцати пяти процентов. Поэтому метод ГСГ считается менее информативным исследованием маточных труб, чем хромосальпингоскопия и лапароскопия.
Как проходит исследование:
- В канал шейки матки пациентке вводится катетер до полости матки;
- Полость матки через катетер наполняется контрастным веществом (вещество, в случае проходимости труб, попадает в полость малого таза);
- Делаются снимки. Один (в начале процедуры) для оценки формы маточной полости, четкости ее контуров, наличия патологии и проходимости труб. Второй – для оценки формы труб и характера распространения жидкости в мало-тазовой полости.
Преимущества гистеросальпингографии:
- Не требуется обезболивание;
- Возможно амбулаторное проведение процедуры;
- Неинвазивность метода (нет проникновения инструментов в брюшную полость);
- Хорошая переносимость (дискомфорт равен установке внутриматочной спирали);
- Нет осложнений.
Недостатки гистеросальпингографии:
- Неприятная процедура;
- Облучение органов малого таза;
- После процедуры следует тщательно предохраняться в течение менструального цикла;
- Отсутствие стопроцентной уверенности в проходимости труб.