Обструктивная хроническая болезнь легких: причины, стадии, симптомы и прогноз жизни
Содержание:
Виды одышки
Симптом может проявляться у лиц различных возрастов.
В зависимости от формы дыхания выделяют следующие виды одышки:
- инспираторная;
- экспираторная;
- смешанная.
Инспираторная
Проявляется тем, что у человека возникают трудности на вдохе, и он не может вдохнуть необходимый объем воздуха (с латинского «ин» означает внутрь). При невозможности сделать нормальный вдох усиленно работают мышцы, которые направлены на преодоление препятствий, возникающих на пути вдыхаемому воздуху.
Возникает при уменьшении вместимости грудной клетки, при поражении верхних дыхательных путей, сдавливании воздухопроводящих путей опухолью или инородным телом.
Интенсивная одышка должна стать поводом для беспокойств.
Патологии, приводящие к затруднению при вдохе:
- плевральные выпоты;
- поражения диафрагмы;
- сужение трахеи и бронхов;
- саркоидоз;
- фиброзирующий альвеолит;
- пневмоторакс;
- гидротораксе.
Клинически инспираторная одышка проявляется удлиненным вдохом, а выдох сопровождается характерным звуком различимым на удаленном расстоянии.
Экспираторная
Возникают трудности на выдохе, вследствие чего выдох становится более продолжительным. Затрудняет выдох патологическое сужение просветов бронхов и бронхиол. Происходит это в результате бронхиального воспаления или аллергической реакции, спазме бронхов, скопления секрета в них.
Нехватка воздуха.
В момент выдоха, мышцы участвующие в дыхании, находятся в напряжении. Заметно набухают шейные вены. Аускультативное обследование выявит у больного свистящие хрипы, которые можно услышат на расстоянии.
Сопровождается приступ данного типа кашлем, болью в грудной клетке, потливостью, слабостью, возможно повышение артериального давления. Развиваются затруднения на выдохе при бронхиальной астме и хроническом обструктивном бронхите.
Смешанная
Навязчивое присутствие симптома – повод для обращения к врачу.
Нарушается как вдох, так и выдох. Развивается при сокращении размеров дыхательной поверхности легких. Проявляется как один из симптомов при ателектазе, гемотораксе, пневмотораксе.
По типу одышку делят на две основные группы.
Обструктивные
Обструкция.
Нарушения обструктивного характера возникают при повышенном сопротивлении воздушным массам. Основным их маркером является затрудненный выдох.
Он возникает по причине снижения эластичности тканей легких, ослабленной мускулатуры, слишком высокого сопротивления в области бронхов или паренхимы легких. Возникают обструктивные отклонения при физической нагрузке, так и в состоянии покоя.
Легочными заболеваниями приводящими к данному типу одышки являются:
- бронхит;
- бронхиальная астма;
- стеноз бронха;
- обструктивная эмфизема легких.
Рестриктивные
Только своевременное обращение к врачу может гарантировать устранение такого признака.
Это нарушения связанные с ухудшением податливости легких. Развиваются на фоне сокращения легочной поверхности или при возникновении препятствий мешающих акту дыхания. В основном рестриктивная одышка возникает после приложения усилий.
Патологическими отклонениями при этом выступают:
- плеврит;
- пневмоторакс;
- проблемы с дыхательной мускулатурой;
- деформация грудной клетки вследствие механических поражений;
- паренхиматозные процессы.
Кроме того, симптоматическую картину классифицируют по следующим параметрам:
- какие сопутствующие симптомы проявляются – температура, кашель, болевые ощущения;
- как начинается патология (острое начало или хроническое);
- изменения на рентгенограмме органов в грудной области.
Резко проявившаяся одышка может указывать на развитие пневмоторакса и массивной легочной эмболии. Такие состояния относятся к разряду неотложных, пациент требует экстренной медицинской помощи.
Хроническая одышка проявляется на фоне различных бронхолегочных патологий. Для этого течения характерно планомерное нарастание симптома.
Описательная классификация болей. Нейропатофизиологические, нейрохимические и психологические аспекты боли.
Описательная
классификация болей.
Боль – неприятное
чувство и эмоциональные переживания,
связанные с реальным или предполагаемым
повреждением тканей организма,
мобилизующие различные функциональные
системы для его защиты от патологического
фактора, возникают в организме в
результате различных патологических
процессов.
Наиболее выраженные
болевые проявления бывают при поражении
периферических нервов, задних
чувствительных корешков, корешков
чувствительных черепных нервов, оболочек
спинного и головного мозга и зрительных
бугров. По локализации боли подразделяются
на:
-
Местные;
-
Проекционные;
-
Иррадиирущие;
-
Отраженные.
При местных болях
локализация
болевых ощущений совпадает с локализацией
патологического процесса.
Проекционные
боли не
совпадают с очагом первичного раздражения,
а проецируются на периферию поражения.
Например, при травме проксимального
отдела нерва, поражении нервного корешка
боль проецируется в зону периферической
иннервации нерва.
Иррадиирущие
боли связаны
с распространением раздражения с одной
ветви, вовлеченной в процесс на другие,
свободные от непосредственного
воздействия патологического процесса.
Так могут, в частности, распространяться
боли по всем ветвям тройничного нерва
при поражении лишь одной из них.
Отраженные боли
возникают
при заболеваниях внутренних органов.
Боли могут распространяться в зоны
соответствующих дерматомов
(висцеро-сенсорный феномен), которые
называются зонами Захарьина-Геда.
Например: при стенокардии возникает
боль в левой руке.
Примерами реактивных
болей могут
служить каузалгия, фантомная боль,
анестезия в области иннервации
перерезанного нерва.
Каузалгия (болезнь
Вейр—Митчелла)
характеризуется возникновением
интенсивных и мучительных болей жгучего
характера. Она характерна для частичных
повреждений чаще всего срединного и
большеберцового нервов.
Фантомная боль
возникает у людей после ампутации
конечности или ее части: раздражение
нервов, содержащих продолжение волокон
от ампутированного фрагмента конечности
в культе (неврома и т.д.) вызывает ощущение
боли в отсутствующих отделах конечностей.
При перерезке
нерва в зоне нарушения чувствительности
может возникать боль – анестезия
долороза,
которая
связана с раздражением центрального
отдела нерва, передающего раздражение
в кору. Ощущение в данном случае
проецируется в области иннервации
данного нерва.
Ноцицептивная
и антиноцицептивные системы. Острая и
хроническая боль.
Выделяют острую
и хроническую
боль. Это
подразделение отражает не только
временной фактор, но и различие в
происхождении, подходах к лечению,
прогнозе.
Острая боль –
это сигнал
о неблагополучии, вызванный травмой,
инфекцией, воспалительным процессом,
она легко уменьшается под воздействием
анальгетиков.
Хроническая боль
продолжается
дольше обычного заживления (больше 6
месяцев). Она теряет приспособительное
значение и может становиться болезнью,
в происхождении которой имеет значение
не только первичный патологический
процесс, но и функциональные сдвиги в
нервной системе или психологические
изменения.
В настоящее время
большое значение придается хронической
боли. Хроническая боль может быть связана
с хроническим патологическим процессом
в каком-либо органе или с повреждением
в соматосенсорной нервной системе –
периферическая или центральная боль,
сопровождающаяся дисфункцией центральных
ноцицептивных и антиноцицептивных
систем. В ряде случаев периферический
болевой раздражитель устранить удается,
а дисфункция ноцицептивной и
антиноцицептивной систем остается, и
приобретает самостоятельное значение
в развитии хронической боли. Важнейшими
условиями для этого процесса являются
особенности личности (тревожность,
депрессия, низкий болевой порог).
Ноцицептивная
боль обусловлена поражением костно-мышечной
системы или внутренних органов и
непосредственно связана с активизацией
болевых рецепторов (ноцицепторов).
Интенсивность боли в целом соответствует
тяжести основного заболевания. Воздействие
на причину (применение НПВС) или местная
анестезия приводят к уменьшению боли.
Ноцицептивная система представлена
болевыми рецепторами и всеми отделами
чувствительных путей. Основные медиаторы
болевых систем: субстанция Р, кальцитонин,
интерстициальный пептид (в болевых
системах органов брюшной полости).
Болевая стимуляция
образований антиноцицептивной системы
активизирует направляющие в задние
рога спинного мозга, тормозящие пути,
которые подавляют выделение болевых
трансмиттеров. Классические примеры
хронической боли: постгерпетическая
невралгия тройничного нерва, каузалгия,
фантомные боли.
Причины возникновения дыхательной недостаточности
В основе патологии лежит нарушение газообмена в легких
Возникать дыхательная недостаточность 2 степени может как следствие или осложнение целого ряда заболеваний. В основном это острые и хронические болезни органов дыхания – воспаления легких, ателектаз, бронхоэктатическая болезнь и другие. Также провоцировать нарушение могут каверны в легких, вызванные туберкулезом и другими разрушительными процессами, абсцессы, опухоли и другие проблемы с состоянием органов.
К возникновению проблемы приводят поражения центральной нервной системы различной природы, патология сосудов легких и сердца, наличие доброкачественных и злокачественных опухолей средостения и легких, анемии, наличие гипертензии малого круга кровообращения и так далее.
Так как состояние не возникает самостоятельно, а является следствием других патологий, для предотвращения его появления важную роль играет своевременное обнаружение и избавление от основного заболевания, которое может спровоцировать осложнение.
Формы и стадии патологического состояния
Дыхательная недостаточность может протекать в острой и хронической форме
Существует несколько видов классификации дыхательной недостаточности:
- По механизму возникновения: паренхиматозная и вентиляционная.
- По причинам появления: обструктивная, рестриктивная, смешанная, гемодинамическая, диффузная.
- По темпам развития: острая и хроническая.
- По газовому составу крови: компенсированная и декомпенсированная.
Основным принципом классификации состояния является деление на степени. Оно выражается в интенсивности симптомов и проявлений патологии:
- Дыхательная недостаточность 1 степени выражается появлением одышки при умеренных или серьезных нагрузках на организм.
- Дыхательная недостаточность 2 степени проявляется развитием одышки при приложении незначительных усилий, но с включением компенсаторных механизмов в состоянии покоя.
- Дыхательная недостаточность 3 степени выражена сильной одышкой и развитием цианоза (синюшности) даже в состоянии покоя, появлением гипоксемии.
Лечение состояния связано с выявлением и ликвидацией основной причины. Чем раньше это будет сделано, тем меньше шансов на развитие ДН серьезного уровня.
Симптомы и опасность 2 степени
Симптомы зависят от формы и стадии ДН
Проявления дыхательной недостаточности разнообразны, но в основном больные жалуются на следующие состояния:
- Одышка. Это основной из признаков появляющегося синдрома. По ее уровню можно судить о степени прогрессирования болезни. Для второй стадии характерно появление одышки даже при небольших усилиях, но исчезновение ее в состоянии покоя.
- Слабость и утомляемость дыхательной мускулатуры. Больной жалуется, что ему буквально «тяжело дышать». Часто присоединяется тахикардия.
- Гипоксемия – снижение уровня кислорода в крови. Внешне ее можно заметить по наличию цианоза и тахикардии, а также не слишком выраженной артериальной гипотонии. Состояние может ухудшаться вплоть до падения пациента в обмороки. При хронической форме гипоксемии появляется легочная гипертензия.
- Гиперкапния – отравление скопившимся в крови углекислым газом, частная форма гипоксии. Больной жалуется на слабость, сонливость, нарушения сна, головокружения и головную боль. Это состояние вовсе не безобидно, оно способно спровоцировать так называемую гиперкапническую кому и привести к развитию опаснейшего осложнения – отека головного мозга.
Основная опасность второй стадии ДН состоит в том, что одышка компенсируется в состоянии покоя. Больной надеется на то, что это временное состояние, раз оно проходит самостоятельно после отдыха. А на деле в это время патология углубляется и прогрессирует.
Если процесс не будет вовремя обнаружен, он может привести к развитию правожелудочковой недостаточности, легочного сердца и легочной гипертензии. Риск гибели пациента возрастает по мере углубления основной причины, патологических изменений в органах, развития легочной недостаточности и ее последствий.
Симптомы
Рестрикция — это одна из форм проявления функциональной недостаточности дыхательных путей. При этом в зоне поражения находятся ткани легких или мускулатура, отвечающая за работоспособность данного органа.
Пациенты, у которых диагностирована рестрикция дыхательных путей, испытывают следующую симптоматику:
- одышка, которая возникает после незначительных физических нагрузок;
- чувство общей усталости;
- ощущение нехватки воздуха;
- несмотря на множественные попытки, не удается вдохнуть полную грудь воздуха;
- головокружение, вызванное кислородным голоданием;
- цианоз кожных покровов;
- быстрое утомление мышц, которые отвечают за работу органов дыхательной системы;
- появление отеков эпителиальных тканей;
- снижение артериального давления.
Симптомы рестрикции напоминают общие признаки дыхательной и сердечной недостаточности. В связи с этим больные, у которых обнаружены вышеперечисленные проблемы со здоровьем, должны пройти комплексное обследование организма. В противном случае возможно обострение патологического состояния дыхательной системы с развитием тяжелой гипоксии.
Классификация
Дыхательная недостаточность по типам делится на:
- обструктивный тип
- рестриктивный тип
- диффузный (смешанный) тип
В зависимости от характера течения болезни различают следующие типы ДН:
- острая дыхательная недостаточность;
- хроническая дыхательная недостаточность.
В зависимости от этиопатогенетических факторов (с учётом причины дыхательных расстройств), различают следующие типы ДН:
- бронхолёгочная ДН, которая подразделяется на обструктивную, рестриктивную и диффузионную ДН.
- нервно-мышечная ДН,
- центрогенная ДН,
- торакодиафрагмальная ДН,
- васкулярная ДН (ТЭЛА)
В зависимости от патогенеза также различают следующие типы ДН:
- вентиляционная ДН,
- диффузионная ДН,
- ДН, возникшая в результате нарушения вентиляционно-перфузийных отношений в лёгких.
В зависимости от степени тяжести различают следующие типы хронической ДН:
- I степень — появление одышки при повышенной нагрузке,
- II степень — появление одышки при обычной нагрузке,
- III степень — появление одышки в состоянии покоя.
По характеру расстройств газообмена:
- гипоксемическая
- гиперкапническая
Эффективное лечение нарушения вентиляционной функции в санатории
Лечение болезни преследует две цели:
- поддержание и восстановление вентиляции легких;
- устранение причины появления нарушения.
Заболевания легких чаще всего требуют длительной терапии с помощью медикаментозных средств. Справиться с признаками кислородного голодания помогают ингаляции. Отличной поддержкой станет курс санаторно-курортного лечения.
Сеть курортов АМАКС позволит одновременно отдохнуть от повседневных забот и восстановить здоровье. Здесь специализируются на лечении органов дыхания и предлагают грамотную программу терапии, которая включает в себя кислородотерапию, ингаляции, дыхательную гимнастику и лечебную физкультуру.
Оздоровительные процедуры позволяют укрепить иммунитет и улучшить работу органов дыхания. В санатории удается облегчить состояние больного и ускорить выздоровление.
Причины и симптомы
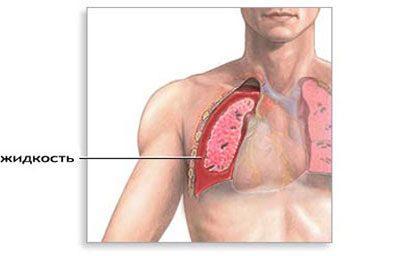
- внутрилегочные (возникают в результате снижения растяжимости лёгких при ателектазах, фиброзных патологических процессах, диффузных опухолях);
- внелегочные (возникают в результате негативного воздействия плеврита, фиброза плевры, наличия крови, воздуха и жидкости в грудной клетке, оссификации хрящей рёбер, ограничения подвижности суставов грудной клетки и др.).
Причинами внелегочных нарушений могут стать:
- Пневмоторакс. Его развитие провоцирует проникновение воздуха в щелевидное пространство между париетальным и висцеральным листками плевры, окружающими каждое лёгкое (плевральную полость).
- Гидроторакс (развитие данного состояния провоцирует попадание в плевральную полость транссудата и экссудата).
- Гемоторакс (возникает в результате попадания в плевральную полость крови).
Причинами возникновения лёгочных нарушений являются:
- нарушения вязкоэластических свойств ткани лёгких;
- повреждения поверхностно-активного вещества лёгких (снижения его активности).
Пневмония – это достаточно распространённое заболевание, возникающее в результате негативного воздействия на легкие вирусов, бактерий, гемофильной палочки, которое нередко приводит к развитию серьёзных осложнений. Спровоцировать проявление лёгочных рестриктивных нарушений дыхания в большинстве случаев может именно крупозная пневмония, характеризующаяся возникновением уплотнения в одной или нескольких долях лёгкого.
Основные симптомы (клиническая картина при рестриктивных нарушениях):
- одышка (ощущается нехватка воздуха);
- сухой кашель или кашель с мокротой (зависит от основного заболевания);
- цианоз;
- частое и неглубокое дыхание;
- изменение формы грудной клетки (она становится бочкообразной формы) и др.
При появлении любого из вышеперечисленных симптомов, следует обратиться к врачу.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Патогенез
В основе патогенеза большинства случаев ДН лежит .
При всех видах ДН из-за недостатка кислорода в крови и гипоксии развиваются компенсаторные реакции органов и тканей. Наиболее часто развивается эритроцитоз, гипергемоглобинемия и увеличение минутного объёма кровообращения. В начальной стадии заболевания эти реакции компенсируют симптомы гипоксии. При значительных нарушениях газообмена эти реакции уже не могут компенсировать гипоксию и сами становятся причинами развития лёгочного сердца.
Обструктивная дыхательная недостаточность
Обструктивная ДН связана с нарушениями бронхиальной проходимости. В основе патогенеза обструктивной ДН лежит сужение просвета бронхов.
Причины сужения просвета бронхов:
- бронхоспазм,
- аллергический отёк,
- воспалительный отёк,
- инфильтрация слизистой оболочки бронхов,
- закупорка бронхов мокротой,
- склероз бронхиальных стенок,
- деструкция каркаса бронхиальных стенок.
Сужение просвета бронхов является причиной роста сопротивления потоку воздуха в бронхах. Рост сопротивления воздушному потоку приводит к снижению его скорости в геометрической прогрессии. Компенсация снижения скорости воздушного потока происходит за счёт значительных дополнительных усилий дыхательных мышц. Уменьшение просвета бронхов дополняется естественным сужением при выдохе, поэтому при обструктивной ДН выдох всегда затруднён.
Из-за увеличения бронхиального сопротивления на выдохе происходит непроизвольное смещение дыхательной паузы в фазу вдоха. Это смещение происходит с помощью более низкого расположения диафрагмы и инспираторного напряжения дыхательных мышц. При этом вдох начинается при инспираторном растяжении альвеол и увеличивается объём остаточного воздуха.
В начальной стадии развития болезни смещение дыхательной паузы имеет функциональный характер. Впоследствии происходит атрофия альвеолярных стенок из-за сдавления капилляров высоким давлением на выдохе. В результате атрофии альвеолярных стенок развивается вторичная эмфизема лёгких и смещение дыхательной паузы приобретает необратимый характер.
Вследствие увеличения бронхиального сопротивления происходит значительное увеличение нагрузки на дыхательные мышцы и увеличение длительности выдоха. Длительность выдоха по отношению к длительности вдоха может увеличиваться до 3:1 и более. Таким образом 3/4 времени дыхательные мышцы совершают тяжёлую работу по преодолению бронхиального сопротивления. При выраженной обструкции дыхательные мышцы уже не могут полностью компенсировать снижение скорости воздушного потока.
Также в течение 3/4 времени высокое внутригрудное давление сдавливает капилляры и вены лёгких. Сдавливание капилляров и вен приводит к значительному росту сопротивления кровотоку в лёгких. Рост сопротивления кровотоку вызывает вторичную гипертензию малого круга кровообращения. Гипертензия впоследствии приводит к развитию лёгочного сердца.
Лечение
Основное лечение рестрикции, которая спровоцировала дыхательную недостаточность, заключается в стабилизации газового обмена в организме, а также устранении основных причин данной патологии.
Лечебная физкультура (при лёгких расстройствах)
Применение лечебной физкультуры эффективно при незначительных нарушениях дыхания, вызванных рестрикцией.
Упражнение №1
Данное упражнение лечебной физкультуры предусматривает выполнение резких вдохов носом и выдохов через ротовую полость. Рекомендуется ежедневно делать 15 повторений по 5-8 подходов. Больной при этом должен находиться в положении стоя.
Упражнение № 2
Для выполнения данного упражнения необходимо зафиксировать верхние конечности на уровне пояса. На вдохе больной должен тянуть руки вверх. Затем на 2 с необходимо задержать дыхание, а после этого выдохнуть, возвращаясь в исходное положение. Данное упражнение выполняется в 10 повторений по 5 подходов.
Упражнение № 3
Чтобы выполнить это упражнение, больной должен находиться в положении сидя. На глубоком вдохе необходимо отрывать стопы от пола, а ноги немного вытягивать, разгибая их в коленях. На выдохе тело должно возвращаться в исходное положение. За 1 подход рекомендуется выполнять 10 повторений. Оптимальное количество подходов определяется по общему самочувствию больного.
Аппаратное дыхание
Пациенты, поступившие в стационар с признаками острой или хронической дыхательной недостаточности, развившейся на фоне рестрикции, в обязательном порядке подключаются к аппарату ИВЛ.
Своевременное применение этого медицинского оборудования позволяет минимизировать риск развития дальнейших осложнений, а также дает благоприятный прогноз на восстановление всех функций организма.
В течение того периода времени, когда пациент находится на ИВЛ, медики предпринимают меры по устранению патологии, которая спровоцировала рестрикцию нижних дыхательных путей. После восстановления работоспособности легких больной может дышать самостоятельно без применения аппаратного оборудования.
Лечение кислородом
Терапия кислородом предусматривает регулярное прохождение процедуры оксигенотерапии. В составе обычного воздуха, который присутствует в окружающей среде, содержится около 21% кислорода. Больным с признаками рестрикции дыхательных путей показаны ингаляции газовой смесью с большей концентрацией оксигена.
Массовую долю кислорода, которая должна использоваться в терапевтических целях, определяет лечащий врач пульмонолог. В среднем в течение недели проводится по 3-4 лечебных процедуры, в процессе которых пациент дышит воздухом, обогащенным кислородом. Длительность терапии зависит от тяжести рестрикции, а также от того, какие болезни спровоцировали данную патологию.
Острая дыхательная недостаточность
Острая дыхательная недостаточность (ОДН) — состояние, при котором даже максимальное напряжение функции аппарата внешнего дыхания и компенсаторных механизмов не обеспечивает организм достаточным количеством кислорода и не в состоянии вывести необходимое количество углекислого газа.
Причины развития ОДН
К нарушению лёгочной вентиляции и развитию дыхательной недостаточности могут приводить различные острые и хронические заболевания бронхолёгочной системы (бронхоэктатическая болезнь, пневмония, ателектаз, кавернозные полости, диссеминированные процессы в лёгком, абсцессы и др.), поражения ЦНС, анемия, гипертензия в малом круге кровообращения, сосудистая патология лёгких и сердца, опухоли лёгких и средостения и др.
Первичная ОДН
Нарушение функции аппарата внешнего дыхания и регулирующих его систем
- 1. болевой синдром с угнетением внешнего дыхания (перелом рёбер, торакотомия)
- 2. нарушение проходимости верхних дыхательных путей
- бронхит и бронхиолит с гиперсекрецией слизи и развитием обтурационных ателектазов
- отёк гортани
- инородное тело
- аспирация
- 3. недостаточность функционирования лёгочной ткани
- массивная бронхопневмония
- ателектазы
- 4. нарушение центральной регуляции дыхания
- черепно-мозговая травма
- электротравма
- передозировка наркотиков, аналептиков
- 5. недостаточная функция дыхательной мускулатуры
- полиомиелит, столбняк, ботулизм
- остаточное действие мышечных релаксантов
Вторичная ОДН
Поражения, которые не входят в анатомический комплекс дыхательного аппарата
- массивные невозмещённые кровопотери, анемия
- острая сердечная недостаточность с отёком лёгких
- эмболии и тромбозы ветвей лёгочной артерии
- внутриплевральные и внеплевральные сдавления лёгких
- паралитическая непроходимость кишечника
- пневмоторакс
- гидроторакс
Факторы, способствующие развитию рестриктивных заболеваний
Наиболее вероятными причинами, вызвающими рестриктивные болезни легких, являются хронические рецидивирующие заболевания органов дыхательного аппарата, причём некоторых токсических лекарственных препаратов, радиационное воздействие, вдыхание промышленной пыли, а также наследственные факторы.
Острые рестриктивные болезни могут вызывать:
- отёк лёгких, в частности отёки, возникающие при поражении нервных волокон;
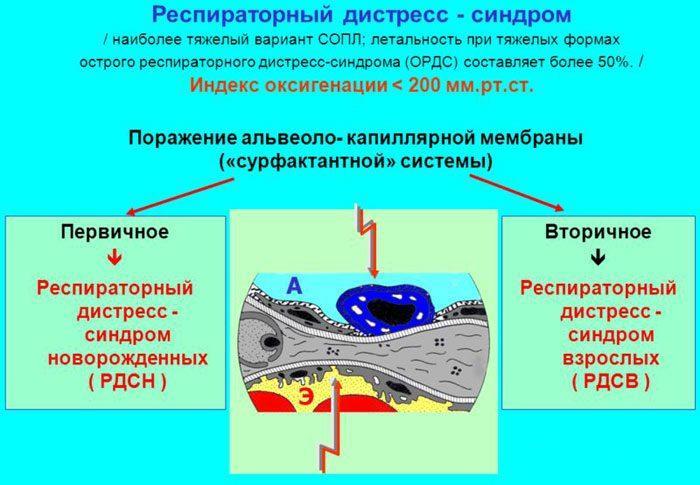
- респираторный дистресс-синдром (ОРДС);
- попадание инородных тел в каналы бронхиального дерева;
- передозировка мощными обезболивающими препаратами (опиоидами);
- миокардиальная сердечная недостаточность с застойными явлениями;
- скопление скопление воздуха, газов, выпотов в плевральную полость;
- утолщение средостения;
- синдром Хаммена (эмфизема средостения).
Внелегочные патологии, способствующие возникновению рестриктивных нарушений:
- большая масса тела;
- выпоты в брюшную полость;
- беременность;
- деформация позвоночника, грудной клетки.
Патологии, вследствие нарушения функциональности нервно-мышечного аппарата:
- травмы спинного мозга;
- идиопатический полирадикулоневрит (синдром Гийена — Барре);
- астенический бульбарный паралич (миастения, болезнь Эрба — Гольдфлама);
- миастенический синдром Ламберта-Итона;
- дистрофия мышц;
- фиброз плевральной оболочки;
- неустойчивость краёв рёбер, вследствие множественных их переломов.