Миелоидный лейкоз
Содержание:
Причины возникновения белокровия
Что именно вызывает мутацию кровяных клеток, в настоящее время до конца не выяснено. Но доказано, что одним из факторов, вызывающих белокровие является радиационное облучение. Риск возникновения заболевания появляется даже при незначительных дозах радиации. Кроме этого, существуют и другие причины лейкоза:
- В частности, лейкоз могут вызвать лейкозогенные лекарственные препараты и некоторые химические вещества, применяемые в быту, например, бензол, пестициды и т.п. К лекарствам лейкозогенного ряда относятся антибиотики пенициллиновой группы, цитостатики, бутадион, левомицитин, а также препараты, используемые в химиотерапии.
- Большинство инфекционно-вирусных заболеваний сопровождается вторжением вирусов в организм на клеточном уровне. Они вызывают мутационное перерождение здоровых клеток в патологические. При определенных факторах эти клетки-мутанты могут трансформироваться в злокачественные, приводящие к лейкозу. Самое большое количество заболеваний лейкозом отмечено среди ВИЧ-инфицированных.
- Одной из причин возникновения хронического лейкоза является наследственный фактор, который может проявить себя даже через несколько поколений. Это — самая распространенная причина заболевания лейкозом детей.
Факторы риска заболевания
Острый миелобластный лейкоз считается полиэтиологической болезнью, т.е. развитие этой патологии происходит под действием сразу нескольких негативных факторов. К факторам, которые повышают вероятность развития лейкемии, относят:
- наличие у пациента патологий миелоидного ростка кроветворной системы (миелопролиферативного, миелодиспластического синдрома, ПНГ и др.);
- химиотерапия по поводу другого онкологического заболевания (риск сохраняется высоким в течение 5 лет после окончания лечения);
- большие дозы ионизирующего излучения (включая облучение в целях терапии злокачественных опухолей);
- хромосомные и генетические патологии, связанные с делециями, транслокациями и другими изменениями участков хромосом (синдромы Дауна и Блума, др.);
- врождённый или приобретённый иммунодефицит у детей;
- наследственная предрасположенность к лейкозам, наличие случаев белокровия среди близких родственников;
- воздействие химических канцерогенов (бензол, цитостатические препараты);
- влияние биологических канцерогенов на организм матери (группа онкогенных вирусов, влияющие на миелоидный росток в период формирования плода).
Также исследователи фиксируют корреляцию риска развития миелобластного лейкоза с курением.
Что такое Хронический миелоидный лейкоз —
Хронический миелоидный лейкоз (ХМЛ) занимает третье место среди всех лейкозов. На его долю приходится около 20% случаев рака крови. На данный момент в России зарегистрировано более 3 тысяч больных. Самому маленькому из них всего 3 года, самому старшему – 90.
Заболеваемость ХМЛ составляет 1-1,5 случая на 100 000 населения в год (15-20% от всех случаев гемобластозов у взрослых). Болеют преимущественно люди среднего возраста: пик заболеваемости приходится на возраст 30-50 лет, около 30% составляют больные старше 60 лет. У детей ХМЛ встречается редко, составляя не более 2-5%о от числа всех лейкозов. Мужчины болеют несколько чаще женщин (соотношение 1:1,5).
Разновидности заболевания
Классификация лейкоза проходит при учёте характера отклонений в хромосомном ряде клеток, строения опухоли, выделения специфического иммуноглобулина незрелыми лейкоцитами, расположения клеточной мутации, маркеров раковых элементов. Все виды лейкоза характеризует патологический синдром в здоровых тканях кровеносной системы. Форму рака определяет клетка, присутствующая в строении злокачественной болезни.

В зависимости от зрелости раковых патогенов, выделяют следующие виды патологии:
- Хронический лейкоз, или приобретённый, возникает при длительном процессе мутации хромосом, требуется общая терапия с наблюдением врача на постоянной основе.
- Острая лейкемия характеризуется формированием из молодых бластов.
Острая форма лейкемии классифицируется в зависимости от внутреннего строения и цитохимических проявлений ракового процесса. Некоторые формы принято называть согласно костномозговым основам опухоли – лимфобластомы, эритробластомы, миелобластомы и другие.
Поэтому врачи выделяют следующие виды острой лейкемии:
- Острый лимфобластный вид образован из лимфопоэза.
- Острый миелобластный вид состоит из миелопоэза.
Каждая группа острого лимфобластного лейкоза состоит из ряда разнородных форм патологии в зависимости от реакции на лечение:
- Пре-В-клеточный вид;
- В-клеточная форма;
- Пре-Т-клеточный вид;
- Т-клеточная форма заболевания.
Миелоидный вид лейкемии представляет указанные виды – эритромиелобластный, монобластный (миеломонобластный) и мегакариобластный.
Возможно развитие недифференцированного вида белокровия, в формировании которого участвует стволовая клетка. Острый лейкемический процесс часто сопровождается лейкоцитозом и лейкемическим провалом – это одновременное присутствие молодых и зрелых патогенов без переходного типа созревания.
Основой создания хронического лейкоза являются созревающие и зрелые клетки. Согласно виду клеток, формирующих опухолевый синдром, выделяют разновидности заболевания:
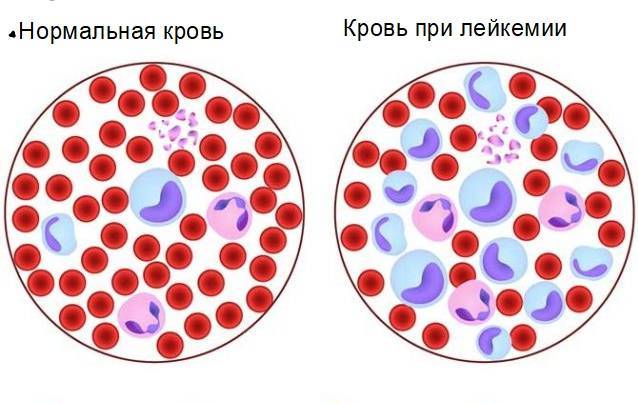
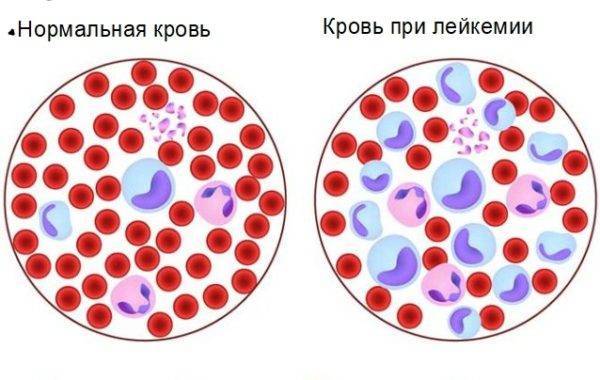
- Миелоидная лейкемия с эритромиелоидным лейкозом и эритремия с истинной полицитемией – состоят из миелоцитов.
- Хроническая лимфолейкемия с лимфоматозом кожи и парапротеинемическая лейкемия – имеют лимфоцитарное происхождение.
- Хроническая моноцитарная лейкемия и гистиоцитоз – сформированы из моноцитов, может трансформироваться в атипичный хронический миелоидный лейкоз.
Хронический лейкоз на протяжении длительного времени может характеризоваться как моноклоновая доброкачественная опухоль. В это время происходит угнетение кровоснабжения сердца, печени с почками и других жизненно важных органов.
Объём лейкоцитов в крови определяет следующую классификацию – лейкемический, сублейкемический, алейкемический и лейкопенический виды.
Онкологический процесс, основанный на действии определённого вида клеток, обусловливает следующие типы:
- Хронический лимфоцитарный лейкоз (лимфолейкоз) – это вид онкологии, определяющийся большим объёмом несозревших в процессе разрастания лимфоцитов, наполняющих костный мозг.
- Хронический миелоцитарный лейкоз провоцирует сбой в делении костных клеток, которые замещают молодые эритроциты с тромбоцитами и лейкоцитами.
- Острый лимфобластный лейкоз вызывает отклонения в делении лимфоцитов с последующим сбоем в созревании.
- Лимфоцитарная форма рака крови может образовываться из больших гранулярных лимфоцитов, что характеризуется нарушениями в клеточном составе крови.
Разница между острым и хроническим лейкозом заключается в этапах развития и начальном этапе зарождения болезни.
Разновидности
Миелоидный лейкоз подразделяется на две формы: острую и хроническую. Формы миелолейкоза не могут переходить из острой в хроническую. Это разные заболевания с особенными типичными признаками. Для острого миелобластного лейкоза типично чрезмерное размножение и рост незрелых бластных клеток. ОМЛ очень тяжёлое и трудно поддающееся лечению заболевание. При остром миелобластном лейкозе развитие болезни происходит стремительно, что требует своевременного лечения.
У этого заболевания три стадии развития:
- начальная – чаще всего проходит незамеченной. При лабораторных исследованиях наблюдаются изменения в биохимии крови. У больного развиваются бактериальные инфекции, обостряются хронические заболевания;
- развёрнутая – проявляются признаки заболевания. Иногда чередуются обострения и стадии ремиссии. Очень часто наступает полная ремиссия. Если выздоровление не наступило, происходит обострение заболевания и переход в терминальную стадию;
- терминальная – характеризуется широкомасштабным нарушением процесса здорового кроветворения.
Острый миелоидный (или миелобластный) лейкоз может развиваться у людей любого возраста, но чаще всего он встречается у пациентов старше 50 лет. Это один из распространённых видов рака крови у детей и подростков. В детской онкологии миелолейкозы стоят на втором месте, уступая лишь острому лимфолейкозу. У детей это заболевание встречается почти в 25% случаев.
Миеломоноцитарный (миеломонобластный) лейкоз – это форма миелолейкоза, когда поражаются клетки красного костного мозга в крови: монобласты и миелобласты. В бластах отсутствуют тельца Ауэра – красные белковые клетки в цитоплазме миелоцитов и миелобластов. Миеломоноцитарный лейкоз имеет три клинических типа: острый, хронический и ювенильный.
Для хронического миелолейкоза характерно чрезмерное аномальное образование и рост зрелых и созревающих лейкоцитов. Болезнь развивается медленно и не имеет заметных симптомов на ранних стадиях. Очень часто обнаруживается случайно при лабораторном анализе крови по поводу других заболеваний.
Хронический лейкоз также имеет три стадии развития:
- доброкачественная – протекает в течение длительного времени бессимптомно, выражается неуклонным повышением количества лейкоцитов в крови;
- развёрнутая – проявляются клинические признаки болезни, уровень лейкоцитов растёт;
- терминальная – здоровье пациента резко ухудшается. Отмечается низкая чувствительность к назначенному лечению, развиваются инфекционные осложнения.
 Хроническая форма миелоидной лейкемии чаще всего бывает у взрослых людей, но у детей тоже встречается (около 2% случаев). К группе хронических миелоидных лейкозов относятся: хроническая форма моноцитарного рака крови, сублейкемический миелоз, эритромиелоз и другие подобные лейкозы.
Хроническая форма миелоидной лейкемии чаще всего бывает у взрослых людей, но у детей тоже встречается (около 2% случаев). К группе хронических миелоидных лейкозов относятся: хроническая форма моноцитарного рака крови, сублейкемический миелоз, эритромиелоз и другие подобные лейкозы.
Сублейкемический тип хронического миелолейкоза чаще всего встречается у пациентов пожилого возраста. Заболевание сопровождает разрастание соединительных тканей костного мозга и их замещение рубцовыми соединительными тканями. Отличительной чертой этого вида лейкоза является отсутствие симптомов и жалоб со стороны пациента в течение длительного времени. Также встречаются хронические миелоцитарные лейкозы – группа заболеваний, при которых образуются опухолевые клетки типа цитарных или процитарных предшественников миелоидного ряда.
Систематизация ОМЛ по версии ВОЗ разделяет несколько десятков видов болезни на несколько групп:
- ОМЛ с типичными генными изменениями;
- ОМЛ с нарушениями, связанными с дисплазией;
- вторичные ОМЛ, начинающиеся в результате терапии других болезней;
- заболевания с пролиферацией миелоидного ростка при синдроме Дауна;
- миелоидные саркомы (миелосаркомы);
- бластные плазмоцитоидные дендритноклеточные опухоли;
- другие разновидности ОМЛ.
Согласно FAB классификации также существует несколько вариантов острых миелоидных лейкозов:
- M0 – недифференцированный ОМЛ;
- M1 – ОМЛ без созревания клеток;
- M2 – ОМЛ с неполным созреванием клеток;
- M3 – промиелоцитарный лейкоз;
- M4 – миеломоноцитарный лейкоз;
- M5 (M5a и M5b) – монобластный лейкоз;
- M6 – эритролейкоз;
- M7 – мегакариобластный лейкоз.
Лечение миелолейкоза
Чтобы лечение было успешным, и его следствием стала ремиссия при миелолейкозе, оно должно быть начато как можно раньше и проводиться по той схеме, которую определил специалист. Основная цель лечения – максимально подавить Ph-положительный опухолевой клон, предупредить развитие резистентности и обеспечить длительную выживаемость. В настоящее время основное средство лечения хронического миелолейкоза – терапия ингибиторами тирозинкиназы. Иногда, если после медикаментозного лечения ремиссия не наступает, практикуется пересадка стволовых клеток.
Очень важно понимать, что лечение должен проводить исключительно врач. Любое лечение народными средствами хронического миелолейкоза способно привести к прогрессированию болезни ввиду несвоевременности обращения к врачу
Поэтому терапия миелолейкоза, сублейкемического миелоза и других опасных заболеваний народными средствами может проводиться только в качестве поддерживающих методов и исключительно после разрешения врача.
Доктора
специализация: Гематолог
Воробьев Сергей Александрович
6 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Иматиниб
Гидроксикарбамид
Меркаптопурин
Ондансетрон
Больным назначается прием ингибиторов тирозинкиназы (ИТК). Применяются препараты Нилотиниб, Иматиниб, Дазатиниб, Бозутиниб, Понатиниб. Это эффективные средства, и их применение вызывает относительно незначительные побочные эффекты.
С целью снижения опухолевой массы рекомендуется циторедуктивная и цитостатическая терапия. Назначают Гидроксикарбамид, Меркаптопурин, Цитарабин
В процессе такого лечения пациентам важно вводить адекватный объем жидкости.
Может также практиковаться иммунотерапия Интерфероном альфа.
Для ослабления токсического влияния противоопухолевых препаратов назначают Ондансетрон, Филграстим.
Также практикуется симптоматическое и поддерживающее лечение, которое зависит от индивидуального течения заболевания.
- Если беспокоит тошнота, назначают Церукал, Ондансетрон, антацидные средства. В более тяжелых случаях назначают диуретики.
- При мышечных спазмах, которые могут возникать в процессе лечения, необходимо восполнить дефицит кальция, калия, фосфора, магния, принимая соответствующие препараты.
- При болях в суставах и костях назначают курс нестероидных противовоспалительных средств (Диклофенак, Ибупрофен).
- Высыпания на коже купируются антигистаминными средствами, также могут назначаться мази с кортикостероидами.
- При диарее назначают Лоперамид, абсорбенты.
- С целью поддержки печени в период лечения могут назначаться препараты Урсофальк, Гептрал и др.
Процедуры и операции
В выборочных случаях может использоваться аллогенная трансплантация стволовых клеток с химиотерапией. Пациенту пересаживают здоровые клетки костного мозга от донора. Ее проводят, если пациент не отвечает на другое лечение.
Может практиковаться лучевая терапия – разрушение лейкозных клеток посредством ионизирующего излучения.
При бластном кризисе лечение проводят по схеме терапии острых лейкозов.
Лечение
Терапия миелолейкоза, назначаемая после подтверждения диагноза, проводится в стационаре медицинского учреждения. Методы лечения могут быть разными
Принимаются во внимание результаты предыдущих этапов лечения (если оно проводилось)
Лечение хронического миелоидного лейкоза включает:
- Индукционную, медикаментозную терапию.
- Трансплантацию стволовых клеток.
- Противорецидивные мероприятия.
Индукционная терапия
Проводимые процедуры способствуют уничтожению (прекращению роста) онкологических клеток. Цитотоксические, цитостатические средства вводятся в спинномозговую жидкость, очаги, где сконцентрирована основная масса онкоклеток. Для усиления эффекта применяют полихимиотерапию (введение группы химиопрепаратов).
Положительные результаты индукционной терапии миелолейкоза наблюдаются после прохождения нескольких лечебных курсов.
Дополнительные методы медикаментозной терапии
Специфическое лечение мышьяковым триоксидом, ATRA (транс-ретиноевой кислотой) используют при выявлении острого промиелоцитарного лейкоза. С целью остановки роста и деления лейкемических клеток применяют моноклональные антитела.
Пересадка стволовых клеток
Трансплантация отвечающих за кроветворение стволовых клеток – действенный метод терапии миелолейкоза, способствующий восстановлению нормального функционирования костного мозга, иммунной системы. Пересадку проводят:
- Аутологичным способом. Клеточный забор осуществляется у пациента в ремиссионный период. Замороженные, обработанные клетки вводятся после химиотерапии.
- Аллогенным способом. Клетки пересаживаются от доноров-родственников.
Противорецидивные мероприятия
Цель противорецидивных мероприятий – закрепление результатов химиотерапии, устранение остаточной симптоматики миелолейкоза, снижение вероятности повторных обострений (рецидивов).
В рамках противорецидивного курса применяют препараты, способствующие улучшению кровообращения. Проводятся поддерживающие химиотерапевтические курсы со сниженной дозировкой действующих веществ. Продолжительность противорецидивного лечения миелолейкоза определяется индивидуально: от нескольких месяцев до 1-2 лет.

Для оценки результативности применяемых лечебных схем, контроля динамики проводятся периодические обследования, направленные на выявление раковых клеток, определение степени поражения тканей миелолейкозом.
Способы диагностики
К определению проблемы врачи подходят с особым вниманием. Разновидности лейкоза требуют индивидуального лечения
Диагноз ставится на основе результатов лабораторных анализов и инструментальных диагностик.
Важна диагностика периферической крови и ликвора:
- При остром лейкозе результат анализа крови покажет сильное снижение гемоглобина, тромбоцитов, повышенный показатель СОЭ. Лейкоцитарный индекс значительно изменен. Обнаруживаются бласты.
- Исследование костного мозга, миелограмма обнаруживает увеличенное количество бластов, лимфоцитов и полное или частичное отсутствие гигантских клеток – мегакариоцитов.
Для диагностики острого лейкоза смешанного фенотипа используют 4-цветную проточную цитометрию.
Проводят диагностику и исключение заболеваний, подавляющих иммунитет человека. ВИЧ, цитомегаловирус, инфекционный мононуклеоз и лейкемоидные реакции при инфекционных заболеваниях имеют одинаковую симптоматику с острым лейкозом.
Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, обусловленные нарушением синтеза утилизацией порфиринов |
| Анемии, обусловленные нарушением структуры цепей глобина |
| Анемии, характеризующиеся носительством патологически нестабильных гемоглобинов |
| Анемия Фанкони |
| Анемия, связанная со свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными Холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| болезнь Верльгофа |
| Болезнь Виллебранда |
| болезнь Ди Гулъелъмо |
| болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю — Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн — Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитическая болезнь плода и новорожденного |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
| Геморрагическая болезнь новорожденных |
| Гистиоцитоз злокачественный |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш — Найана |
| Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмалъная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей системы крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Серповидно-клеточная анемия |
| Синдром Дайемонда — Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Талассемия |
| Тромбофилий, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфолейкоз (хронический лимфоидный лейкоз) |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический миелолейкоз |
| Хронический моноцитарный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |
Особенности питания
Несмотря на ухудшение аппетита, наблюдающееся при хроническом и остром миелоидном лейкозе, необходимо придерживаться предписанного специалистом режима питания.
Для восстановления сил, удовлетворения потребностей организма, угнетенного миелобластным (миелоидным) лейкозом, предотвращения неблагоприятных последствий интенсивной терапии белокровия, необходима сбалансированная диета.
При миелолейкозе и других формах лейкемии рекомендуется дополнять рацион питания:
- Продуктами, богатыми витамином C, микроэлементами.
- Зеленью, овощами, ягодами.
- Рисовой, гречневой, пшеничной кашей.
- Морской рыбой.
- Молочными продуктами (нежирным пастеризованным молоком, творогом).
- Мясом кролика, субпродуктами (почками, языком, печенью).
- Прополисом, медом.
- Травяным, зелёным чаем (оказывает антиоксидантное действие).
- Оливковым маслом.

Для недопущения перегрузок пищеварительного тракта и других систем при миелолейкозе из меню исключают:
- Алкоголь.
- Продукты, содержащие трансжиры.
- Фастфуд.
- Копчёные, жареные, изобилующие солью блюда.
- Кофе.
- Сдобу, кондитерские изделия.
- Продукты, способствующие разжижению крови (лимон, калину, клюкву, какао, чеснок, орегано, имбирь, паприку, карри).
При миелолейкозе необходимо контролировать объём потребления белковой пищи (не более 2 г. в сутки на 1 кг. массы тела), поддерживать водный баланс (от 2-2,5 л. жидкости в сутки).
Этиология и патогенез
СОЭтромбоцитопенияанемия
Общие симптомы лейкемии
При лейкозе большое значение имеет правильно поставленный диагноз и своевременно начатое лечение. На начальной стадии симптомы лейкоза крови любого вида больше напоминают простудные и некоторые другие заболевания. Прислушайтесь к своему самочувствию. Первые проявления белокровия проявляются следующими признаками:
- Человек испытывает слабость, недомогание. Ему постоянно хочется спать или, наоборот, сон пропадает.
- Нарушается мозговая деятельность: человек с трудом запоминает происходящее вокруг и не может сосредоточиться на элементарных вещах.
- Кожные покровы бледнеют, под глазами появляются синяки.
- Раны долго не заживают. Возможны кровотечения из носа и десен.
- Без видимой причины повышается температура. Она может длительное время держаться на уровне 37,6º.
- Отмечаются незначительные боли в костях.
- Постепенно происходит увеличение печени, селезенки и лимфатических узлов.
- Заболевание сопровождается усиленным потоотделением, сердцебиение учащается. Возможны головокружения и обмороки.
- Простудные заболевания возникают чаще и длятся дольше обычного, обостряются хронические заболевания.
- Пропадает желание есть, поэтому человек начинает резко худеть.
Это — общие симптомы, характерные для всех видов лейкемии. Но, для каждого вида имеются характерные признаки, особенности течения и лечения. Рассмотрим их.
Причины
До настоящего времени учёным так и не удалось установить точные предпосылки, от которых появляется новообразование миелоидного ростка и возникает злокачественное изменение клеток крови.
Указывается только ряд факторов, способных спровоцировать начало развития миелолейкоза:
- хромосомные патологии – наследственная предрасположенность или врождённые генетические нарушения (синдром Дауна или Блума);
- возраст – риск появления заболевания увеличивается с возрастом и наиболее часто встречается у пожилых людей;
- курение – табачный дым содержит бензол и другие канцерогены;
- некоторые заболевания крови – миелодисплазия, полицитемия, тромбоцитемия. У пациентов, имеющих в анамнезе эти заболевания, большая вероятность развития лейкоза;
- ионизирующее излучение;
- перенесённая лучевая терапия при других формах злокачественных опухолей;
- применение химиотерапии при других видах онкологии – болезнь начинается как аномальная реакция на терапию. Поэтому во время лечения необходимо регулярно контролировать показатели крови;
- перенесённые аутоиммунные, инфекционные заболевания – большому риску подвержены больные с такими болезнями, как туберкулёз, злокачественная анемия, идиопатическая тромбоцитопения, ВИЧ и прочее;
- перенесённые онкологические заболевания в анамнезе – возможность провоцирования развития вторичного лейкоза;
- неблагоприятная экология – проживание в районах с вредными химическими или радиоактивными условиями может негативно отразиться как на каждом человеке, так и на их детях.
Виды
Работники медицины различают две видовые группы миелолейкоза.
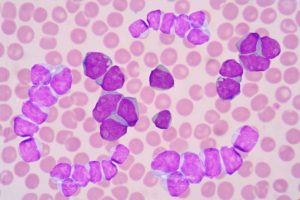
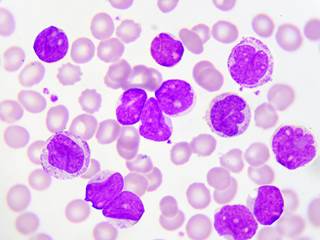 Клетки крови при миелолейкозе
Клетки крови при миелолейкозе
Острый
При обостренной форме онкологии происходит заражение клеток, не поддающееся контролю. В короткий срок здоровая клетка заменяется поражённой. Своевременное лечение поможет продлить жизнь человека. Его отсутствие ограничивает существование человека сроком до 2 месяцев.
Первый симптом острого миелолейкоза может не вызвать тревожности, но полагается обратиться к врачу за вердиктом. Онкологические симптомы миелолейкоза проявляются одновременно либо нарастают постепенно.
Острый миелобластный синдром и симптомы:
- боли в костях и суставах;
- носовые кровоизлияния;
- повышенное выделение пота во время сна;
- сбои в кровотечении, что является причиной бледности кожи;
- частые заражения;
- воспаление дёсен;
- появление гематом по площади тела;
- проблемы с дыханием даже при низком уровне физической активности.
Проявление двух и более симптомов свидетельствует о серьёзных сбоях в организме, рекомендуется посетить поликлинику. Назначение своевременного лечения поможет сохранить жизнь.

Острый миелолейкоз обнаруживает классификацию, включающую массу факторов и причин, обособленных в группы:
- примитивные изменения в генах;
- изменения на почве нарушения развития тканей, органов;
- следствие иных заболеваний;
- синдром Дауна;
- миелоидная саркома;
- лечение, диагностика, симптомы и признаки могут различаться.
Хронический лимфоцитарный лейкоз
В этом случае учёными установлена связь, определяющая причину возникновения болезни и нарушения в генетической составляющей человека. Лимфолейкоз действует только на стволовые клетки, способные неограниченно делиться. Мутации происходят в новых клетках, так как за счёт незакончившегося формирования в них легче проникнуть. Здоровая кровяная клетка постепенно преобразовываются в лейкоцит. После скапливаются в костном мозге и уже оттуда циркулируют по телу, медленно заражая органы человека. Хронический миелолейкоз (ХМЛ) способен перейти в острый лимфобластный лейкоз.
Этапы хронического миелолейкоза:
Первый этап. Болезнь нарастает постепенно. Характеризуется увеличением селезёнки, вторичными признаками миелолейкоза: увеличивается уровень зернистых лейкоцитов, а также безъядерных элементов в периферической крови. Симптомы первого этапа хронического миелолейкоза можно сопоставить с симптомами при остром миелолейкозе: появляется одышка, тяжесть в желудке, потливость. Серьёзные ощущения, свидетельствующие об усилении онкологии:
- боль под рёбрами, перетекающая в боль спины;
- истощение организма.
На фоне этого может развиться инфаркт селезёнки, а после появятся проблемы с печенью.

Второй этап хронической онкологии характеризуется ускоренным развитием живой злокачественной опухоли. Начальная стадия болезни не показывается либо выражается в крайне малой степени. Для такого состояния характерны:
- повышение температуры тела;
- анемия;
- быстрая утомляемость;
- также продолжает увеличиваться количество белых кровяных клеток;
- помимо лейкоцитов увеличиваются и другие кровяные клетки.
Прогностические результаты и оперативное прохождение нужных процедур приводят к тому, что в крови обнаруживаются компоненты, которых не должно быть при нормальном развитии организма. Повышается степень несозревших лейкоцитов. Это влияет на периодический зуд кожного покрова.
Третья (заключительная) стадия характеризуется патофункциональными изменениями, при которых происходит кислородное голодание каждой части человеческой ткани, а также нарушение внутреннего обмена веществ. Больше кислородным голоданием страдают клетки мозга. Наиболее серьезные проявления терминальной стадии:
- суставные боли;
- усталость;
- повышение температуры до 40 градусов;
- резко снижается масса больного;
- инфаркт селезенки;
- позитивный pH.
Среди дополнительных симптомов отмечают проблемы с нервными окончаниями, изменения внутренней составляющей крови. Продолжительность жизни при данной стадии болезни зависит от используемых препаратов и терапии.
Расположение в организме[править | править код]
Миелобласты, как и другие кроветворные клетки, находятся в экстраваскулярных (внесосудистых) пространствах костного мозга. Гемопоэз происходит в этих экстраваскулярных (внесосудистых) полостях или пространствах между синусами костного мозга. Стенки синусов костного мозга выстланы двумя типами клеток — эндотелиальными клетками и адвентициальными ретикулярными клетками. Гемопоэтические стволовые клетки расположены в виде равномерных полос, шнуров или клиньев между этими сосудистыми синусами. При этом миелобласты и другие гранулоцитарные клетки-предшественники расположены в основном в субкортикальных («подкорковых», наиболее близких к корковому слою, то есть к поверхности синуса) этих гемопоэтических «шнуров» или клиньев.
Этиология заболевания
Острый процесс развивается на фоне возникновения опухолевого клона, получившегося из-за сложных мутаций в костном мозге. Нормальная клетка не дозревает и выпускается в кровоток неполноценной. Начинается деление и распространение бластов, которые поражают костный мозг и другие органы человека. Происходит лейкемическая инфильтрация.
Точные причины, почему происходит мутация, неизвестны. Гематологи отмечают взаимосвязь вспышки заболевания с определёнными факторами:
- Основная предполагаемая причина развития рака крови – результат генетических мутаций в эмбриональном периоде. Дети с врождёнными синдромами наиболее подвержены развитию острого лейкоза.
- Наследственная предрасположенность провоцирует онкологический процесс у человека, чьи кровные родственники страдали от лейкемии.
- Радиационное облучение может поражать кроветворные органы, нарушать их функции и изменять вид кровяных телец.
- Профессиональные издержки, при которых человек вынужден контактировать с тяжёлыми химическими элементами.
- Лечение других онкологических болезней химиопрепаратами и ионизирующим излучением вызывает данное заболевание.
- Лейкоз может возникать на фоне тяжёлых вирусных патологий, которые угнетают иммунитет.
Поражённые раком лейкоциты под микроскопом