Хронический миелоидный лейкоз
Содержание:
Можно ли вылечиться?
Несмотря на сложность и быстротечность данного заболевания, шансы на полное выздоровление все же есть, пусть и не большие.
К примеру, хроническая форма миелобластного лейкоза стала первым видом рака крови, для которого было разработано комплексное целенаправленное лечение. Благодаря новым технологиям удается добиться полного излечения гораздо чаще.
Что же касается острого миелобластного лейкоза, основными способами лечения по-прежнему остаются:
- химиотерапия,
- медикаментозная терапия,
- трансплантация стволовых клеток.
Кроме того, поиском донора занимается семья больного, а не медицинское учреждение. При всем этом, если саму трансплантацию оплачивает государство, то оплата транспортировки материала — задача больного и его семьи.
В России банк костного мозга весьма скудный, поэтому часто приходится привозить материал из Европы, США и других стран, что может обойтись в сумму, неподъемную обычным семьям.
Иными словами, трансплантация костного мозга увеличивает шансы на полное выздоровление, но возможность быстро найти донора и средства для трансплантации (транспортировки, реабилитации), особенно без очереди, практически отсутствует.
Рецидивы же чаще всего возникают прямо во время лечения или восстановления (в течение 100 дней после курса терапии). При ремиссии длительностью 5 лет рецидивы случаются очень редко.
На видео рассказывается, почему погибают от лейкоза:
Симптомы Хронического миелоидного лейкоза:
Момент возникновения хронического миелоидного лейкоза, как и любого другого лейкоза, не имеет симптомов и всегда проходит незамеченным. Симптоматика развивается тогда, когда общее количество опухолевых клеток начинает превышать 1 килограмм. Большинство пациентов жалуются на общее недомогание. Они быстрее устают, и при физической работе у них может возникать одышка. В результате анемии кожа становится бледной. Пациенты могут испытывать дискомфорт в левой половине брюшной полости, вызванный увеличением селезенки. Нередко пациенты теряют в весе, отмечают усиленную потливость, похудание и неспособность переносить жару. При клиническом осмотре чаще всего единственным патологическим признаком является увеличение селезенки. Увеличения размеров печени и лимфатических узлов в ранней стадии ХМЛ практически не встречается. Примерно у четверти заболевших хронический миелоидный лейкоз обнаруживают совершенно случайно, во время планового медицинского обследования. Иногда диагноз ХМЛ ставится уже на более агрессивной стадии — акселерации или бластного криза.
Хронический миелоидный лейкоз (хронический миелоз) протекает в две стадии.
Первая стадия — доброкачественная, длится несколько лет, характеризуется увеличением селезенки.
Вторая стадия — злокачественная, длится 3-6 месяцев. Селезенка, печень, лимфатические узлы увеличены, появляются лейкозные инфильтрации кожи, нервных стволов, мозговых оболочек. Развивается геморрагический синдром.
Часто регистрируются инфекционные заболевания. Типичны признаки интоксикации — слабость, потливость. Иногда первым симптомом является небольшая боль, тяжесть в левом подреберье, что связано с увеличением селезенки, в последующем бывают инфаркты селезенки. Без видимой причины поднимается температура, появляются боли в костях.
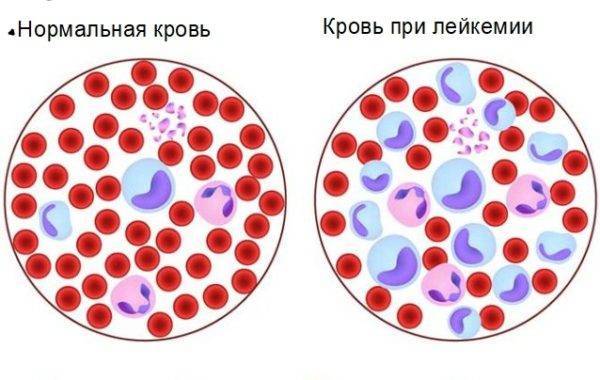
В типичном случае характерен нейтрофильный лейкоцитоз (повышение уровня нейтрофильных лейкоцитов) с появлением молодых форм нейтрофилов, сопровождающийся увеличением количества тромбоцитов, уменьшением содержания лимфоцитов. По мере развития болезни нарастают анемия и тромбоцитопения. У детей чаще наблюдается ювенильная форма хронического миелолейкоза без увеличения количества тромбоцитов, но с повышенным содержанием моноцитов. Часто увеличивается число базофилов, имеет место повышенный уровень эозинофилов. В первую доброкачественную стадию клетки костного мозга по всем параметрам соответствуют норме. Во вторую стадию в костном мозге и крови появляются бластные формы, отмечается быстрый рост числа лейкоцитов в крови (до нескольких миллионов в 1 мкл). Характерными признаками конечной стадии является обнаружение в крови осколков ядер мегакариоцитов, угнетение нормального кроветворения.
Болезнь протекает хронически с периодами обострения и ремиссиями. Средняя продолжительность жизни — 3-5 лет, но известны отдельные случаи длительного течения хронического миелолейкоза (до 10-20 лет). Клиническая картина зависит от стадии заболевания.
Прогноз неоднозначен и зависит от стадии заболевания. В течение первых двух лет после постановки диагноза умирают 10% больных, каждый последующий год — чуть меньше 20%. Медиана выживаемости составляет примерно 4 года.
Для определения стадии заболевания и риска летального исхода используют прогностические модели. Чаще всего это модели, основанные на многофакторном анализе наиболее важных прогностических признаков. Одна из них — индекс Сокала — учитывает процент бластных клеток в крови, размеры селезенки, число тромбоцитов, дополнительные цитогенетические нарушения и возраст. В модели Тура и комбинированной модели Кантарджана учитывается число неблагоприятных прогностических признаков. К таким признакам относятся: возраст 60 лет и старше; значительная спленомегалия (нижний полюс селезенки выступает из левого подреберья на 10 см или более); содержание бластных клеток в крови или в костном мозге, равное или превышающее 3% и 5% соответственно; содержание базофилов в крови или в костном мозге, равное или превышающее 7% и 3% соответственно; уровень тромбоцитов, равный или превышающий 700000 1/мкл, а также все признаки стадии ускорения. При наличии перечисленных признаков прогноз крайне неблагоприятный; риск летального исхода в течение первого года заболевания втрое больше обычного.
Что такое Хронический миелоидный лейкоз —
Хронический миелоидный лейкоз (ХМЛ) занимает третье место среди всех лейкозов. На его долю приходится около 20% случаев рака крови. На данный момент в России зарегистрировано более 3 тысяч больных. Самому маленькому из них всего 3 года, самому старшему – 90.
Заболеваемость ХМЛ составляет 1-1,5 случая на 100 000 населения в год (15-20% от всех случаев гемобластозов у взрослых). Болеют преимущественно люди среднего возраста: пик заболеваемости приходится на возраст 30-50 лет, около 30% составляют больные старше 60 лет. У детей ХМЛ встречается редко, составляя не более 2-5%о от числа всех лейкозов. Мужчины болеют несколько чаще женщин (соотношение 1:1,5).
Миелолейкоз лечение
При выборе основного лечения миелолейкоза в основу ставят стадии заболевания. Для хронической стадии, когда слабо выражены клинические и гематологические проявления, назначается общеукрепляющая терапия, полноценное витаминизированное питание с регулярным диспансерным наблюдением. Применяется Интерферон, который благоприятно влияет на течение злокачественной патологии.
Основным методом терапевтического лечения миелолейкоза считается использование цитостатических препаратов, блокирующих рост всех клеток, особенно опухолевых. Но эти лекарственные средства вызывают развитие побочных явлений, проявляющихся воспалением слизистой желудочно-кишечного тракта, выпадением волос, тошнотой и др. Кроме этого, применяют лучевое облучение, трансфузии кровезаменителей и пересадку стволовых клеток.
Использование самостоятельной терапии для лечения миелолейкоза недопустимо. Как правило, заболевание начинают лечить во время прогрессирования патологического процесса. Эффективным считается химиотерапевтический препарат Миелосан (6–8 мг в сутки) при лейкоцитах более ста тысяч в 1 мкл с одновременным употреблением щелочного питья в значительных количествах. А также назначают Аллопурин по 0,3 два раза в сутки. Как только нормализуются показатели крови, и снижается количество лейкоцитов, Миелосан применяют по 2 мг в день или через сутки, а затем используется поддерживающая терапия – один раз в неделю по 4 мг. Обязательно проходят контроль состава крови один раз в две недели, а затем переходят на один раз в месяц.
Больные миелолейкозом также могут воспользоваться амбулаторным лечением. Если имеется резистентность к Миелосану, а также отмечается тромбоцитемический синдром, то прибегают к назначению Миелобромола по 250 мг каждый день или Гидроксимочевине до 6 гр тоже ежедневно. В количестве от трёх до девяти миллионов единиц эффективны терапевтические курсы с применением Интерферона подкожно или внутримышечно в течение года или значительно дольше, т.е. по показаниям. Причём остальные препараты могут не применяться.
Абсолютного излечения удаётся достичь после трансплантации стволовых клеток, но для этого необходима HLA-совместимость этих клеток у донора с больным.
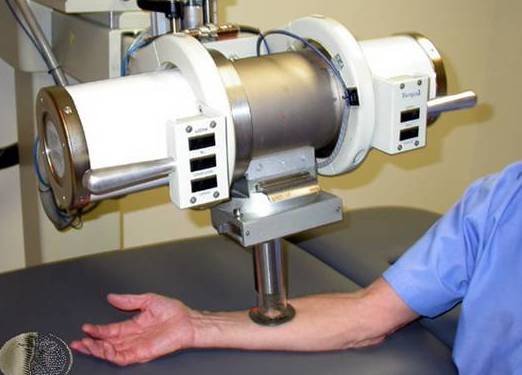
Также при сильно выраженном увеличении селезёнки используют лучевую терапию в дозе от трёх до семи Гр.
Для лечения терминальной стадии миелолейкоза назначают Цитозар, Винкристин, Рубомицин, Преднизолон, Интрон А и схему ВРП.
Лечение бластного криза проводят протоколами терапии острой формы миелолейкоза или лимфобластного лейкоза, которые будут зависеть от фенотипа этих злокачественных бластов.
Цитостатическим препаратом при любой стадии миелолейкоза является Гидроксимочевина в начальной дозе от 20 до 30 мг/кг один раз в сутки с еженедельным контролем формулы крови.
Также имеются доказательства, что использование препарата Иматиниба улучшает клинико-гематологические показатели и приводит к цитогенетическим ремиссиям. Кроме того, исчезает филадельфийская хромосома.
Таким образом, раннее диагностирование миелолейкоза и своевременные методы лечения на начальной стадии, повышают благоприятный прогноз заболевания, в отличие от фазы акселерации или бластного криза.
Как открыть xml файл на смартфоне и планшете
Открыть файл XML на смартфоне или планшете Android очень легко. Так как xml-файл, по сути, является текстовым файлом, любой текстовый редактор устройства Android может открыть его. После загрузки файла на устройство, откройте его из файлового менеджера вашего устройства: вы увидите, что он откроется в мгновение ока с помощью инструмента «Текстовый редактор».
Если вы используете устройство iOS, загрузите файл из облачной службы, которую вы использовали, чтобы перенести его на мобильное устройство, например, iCloud. Будучи файлом, содержащим текстовые данные, просто нажмите на него, чтобы просмотреть как обычную текстовую заметку. Как вы уже видели, вам не нужно никакого стороннего приложения, чтобы открывать и просматривать xml-файл.
Причины острого лейкоза крови
В онкологии и гематологии рассматривают, скорее, не причины, а факторы риска, которые могут спровоцировать старт онкопатологии. По результатам многолетних исследований генетика – основная причина острого лейкоза. Именно наследственным фактором обусловлен наибольший процент этого онкологического заболевания. Незрелая клетка мутирует по причине ошибки в ДНК, то есть, эта мутация присутствует в организме еще до рождения. Все остальные причины лишь способствуют запуску процесса.
Именно поэтому врач всегда старается тщательно изучить семейный анамнез пациента. Чем больше в его истории родственников с аналогичным диагнозом, особенно, близких единокровных, тем выше риск заболевания у обследуемого.
Существуют также заболевания генетической природы, повышающие вероятность развития острого лейкоза. Это в частности:
- синдром Дауна;
- болезнь Клайнфельтера;
- синдромы Вискотта-Олдрича и Луи-Барра;
- анемии Фанкони и прочие.
Данное обстоятельство также учитывается лечащим врачом при диагностике острой лейкемии.
Среди причин возникновения острого лейкоза в качестве провоцирующих факторов выделяют:
- воздействие промышленных канцерогенов – бензолов, силикатов, аминов, диоксинов, свинца, асбеста, мышьяка и других;
- регулярное длительное воздействие ультрафиолетового излучения;
- значительная разовая или длительная доза радиоактивного облучения;
- продолжительный прием некоторых лекарственных препаратов, например, цитостатиков при химиотерапии;
- лучевая терапия;
- тяжелые инфекционные заболевания – туберкулез, гепатит, СПИД, сифилис, прочие;
- вирусы, угнетающие имунную систему, например, Т-лимфотропный вирус и вирус Эпштейна-Барра.
Также существуют исследования, доказывающие, что причиной возникновения острой лейкемии, точнее, предпосылкой к манифесту заболевания, могут стать табакокурение, неумеренное употребление жареных блюд и промышленных полуфабрикатов с высоким индексом канцерогенности.
Причины
До настоящего времени учёным так и не удалось установить точные предпосылки, от которых появляется новообразование миелоидного ростка и возникает злокачественное изменение клеток крови.
Указывается только ряд факторов, способных спровоцировать начало развития миелолейкоза:
- хромосомные патологии – наследственная предрасположенность или врождённые генетические нарушения (синдром Дауна или Блума);
- возраст – риск появления заболевания увеличивается с возрастом и наиболее часто встречается у пожилых людей;
- курение – табачный дым содержит бензол и другие канцерогены;
- некоторые заболевания крови – миелодисплазия, полицитемия, тромбоцитемия. У пациентов, имеющих в анамнезе эти заболевания, большая вероятность развития лейкоза;
- ионизирующее излучение;
- перенесённая лучевая терапия при других формах злокачественных опухолей;
- применение химиотерапии при других видах онкологии – болезнь начинается как аномальная реакция на терапию. Поэтому во время лечения необходимо регулярно контролировать показатели крови;
- перенесённые аутоиммунные, инфекционные заболевания – большому риску подвержены больные с такими болезнями, как туберкулёз, злокачественная анемия, идиопатическая тромбоцитопения, ВИЧ и прочее;
- перенесённые онкологические заболевания в анамнезе – возможность провоцирования развития вторичного лейкоза;
- неблагоприятная экология – проживание в районах с вредными химическими или радиоактивными условиями может негативно отразиться как на каждом человеке, так и на их детях.
Причины хронического миелолейкоза
Считается, что имеют значение следующие факторы:
- Слабые дозы радиации. Их роль доказана только у 5% больных.
- Электромагнитные излучения, вирусы и некоторые химические вещества – их влияние не доказано окончательно.
- Применение некоторых лекарственных препаратов. Известны случаи возникновения хронического миелолейкоза при лечении цитостатиками (противоопухолевые препараты) в сочетании с лучевой терапией.
- Наследственные причины. Люди с хромосомными нарушениями (синдром Клайнфелтера, синдром Дауна) имеют повышенный риск хронического миелоидного лейкоза.
- Клетки размножаются неконтролируемо, как раковые.
- Для этих клеток перестают работать естественные механизмы гибели.
К каким докторам следует обращаться если у Вас Хронический миелоидный лейкоз:
Гематолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического миелоидного лейкоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Оценка состояния костного мозга
Очевидно, что слово «норма» может применяться только по отношению к костному мозгу, ибо миелоциты в крови априори присутствовать не могут. И повышены они там только в силу определенных причин, а не просто так. Поэтому далее – о месте миелоцитов в костном мозге.
В настоящее время биопсия костного мозга и его исследование (цитологический анализ) является обязательной процедурой при подозрении на развитие гематологической патологии. Морфологические характеристики костного мозга после тестирования сопоставляют с показателями периферической крови.
Следует заметить, что при исследовании костного мозга (миелограмма) врачи обе генерации миелоцитов рассматривают вместе, не разделяя их на дочерние и материнские, поскольку подобное разделение не имеет абсолютно никакого значения ни для нормы, ни для патологии.
Таблица: клеточный состав костного мозга в норме (белый росток кроветворения)
| Элементы костного мозга | Границы нормальных значений,% | Средние значения,% |
|---|---|---|
| Ретикулярные клетки (клетки ретикулярной стромы) | 0,1 – 1,6 | 0,9 |
| Бласты | 0,1 – 1,1 | 0,6 |
| Миелобласты | 0,2 – 1,7 | 1,0 |
| Нейтрофилы: — промиелоциты — миелоциты — метамиелоциты — палочкоядерные — сегментоядерные | 1,0 – 4,1 7,0 – 12,2 8,0 – 15,0 12,8 – 23,7 13,1 – 24,1 | 2,5 9,6 11,5 18,2 18,6 |
| Все нейтрофильные элементы | 52,7 – 68, 9 | 60,8 |
| Индекс созревания нейтрофилов | 0,5 – 0,9 | — |
| Эозинофилы (все генерации) | 0,5 – 5,8 | 3,2 |
| Базофилы | 0 – 0,5 | 0,2 |
| Лимфоциты | 4,3 – 13,7 | 9,0 |
| Моноциты | 0,7 – 3,1 | 1,9 |
| Плазматические клетки | 0,1 – 1,8 | 0,9 |
Базофильные и эозинофильные миелобласты в здоровом костном мозге, как правило, не определяются (их трудно распознать), зато становятся довольно заметными при высокой эозинофильной реакции или хроническом миелолейкозе. Примерно то же самое происходит и с промиелоцитами – больше всех себя проявляют молодые клетки, которые стремятся стать нейтрофилами.
Что касается миелоцитов (эозинофильных, базофильных и нейтрофильных), то здесь ситуация несколько меняется, если к главному органу кроветворения нет претензий. Эозинофильный миелоцит, хотя ядром и похож на нейтрофильный, но отличается густой, заполняющей всю цитоплазму, зернистостью, базофильный миелоцит тоже легко распознается, он первым приобретает специфическую зернистость, которая негусто покрывает цитоплазму. При зарождении патологического процесса в костном мозге представители 3 генераций миелоцитов трудно различимы между собой и все напоминают нейтрофилы.
На стадии метамиелоцита, клетки уже «определились» в своей «профессии», поэтому специалисту, знающему их особенности и основные черты, нетрудно понять «кто есть кто». Между тем, описание ядра, цитоплазмы и других характеристик вряд ли заинтересует читателя, во всем этом трудно разобраться, тем более, если рядом нет микроскопа и клетку нельзя увидеть воочию. Поэтому не стоит попусту тратить время, более полезно будет рассказать о тех ситуациях, которые действительно могут волновать человека, например, о появлении миелоцитов у ребенка или их присутствии при беременности у женщины.
Симптоматика
Развитие лимфолейкоза сопровождается появлением целого симптоматического комплекса. В самом начале развития недуга пациент может жаловаться на быструю утомляемость и вялость. У ребенка отсутствует желание участвовать в подвижных играх.
Заболевание вызывает кислородное голодание. Оно возникает по той причине, что при интенсивном размножении патологически измененных клеток деление нормальных клеток оказывается замедленным, равно как и их рост. Как следствие, развивается анемия и кислородное голодание.
Ввиду недостаточного количества лейкоцитов происходит снижение напряженности иммунитета. Недостаток тромбоцитов вызывает частые кровотечения и кровоподтеки.
Рассмотрим основные симптомы развития острого лимфобластного лейкоза у детей:
- Интоксикация организма. Поскольку иммунитет у малыша снижен, то его организм является беззащитным перед всевозможными бактериями и вирусами. Об их деятельности свидетельствуют такие симптомы интоксикации, как вялость, слабость, лихорадочное состояние, бледность кожных покровов. Нередко подобные симптомы сопровождаются повышением температуры.
- Нарушение дыхательной функции. Результатом увеличения лимфоузлов средостения являются нарушения ритма дыхания. В результате возможно наличие кровоизлияний в легочную ткань с симптомами в виде кашля с мокротой, в которой заметна кровь.
- Геморрагии. Речь идет о подкожных кровоизлияниях. Ввиду того, что в организме пациента присутствует сниженное количество тромбоцитов, на слизистых и коже ребенка появляются петехии – небольшие кровоизлияния. Также возможно появление крови в экскрементах, а также кровавая рвота.
- Синдром разрастания или гиперплазии лимфоидной ткани. Увеличивается печень, лимфоузлы и селезенка. Ввиду разрастания костного мозга может проявляться отечность, болезненность суставов. Кости становятся более ломкими, ввиду чего пациент будет подвержен переломам.
- Частое инфицирование кожи. При сниженном иммунитете даже незначительное кожное поражение приводит к последующему инфицированию. Больные лейкозом дети нередко страдают от фурункулеза, появления абсцессов в местах уколов и гнойного воспаления ногтевого ложа.
- Анемия. Характеризуется снижением количества гемоглобина и эритроцитов. Сопровождается сухостью и бледностью кожи и слизистых, снижением аппетита, слабостью.
Online-консультации врачей
| Консультация вертебролога |
| Консультация сосудистого хирурга |
| Консультация пластического хирурга |
| Консультация психолога |
| Консультация гинеколога |
| Консультация инфекциониста |
| Консультация аллерголога |
| Консультация специалиста по лазерной косметологии |
| Консультация нарколога |
| Консультация невролога |
| Консультация гастроэнтеролога |
| Консультация иммунолога |
| Консультация эндокринолога |
| Консультация андролога-уролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Диета
Диета при лейкозе (рак крови)
- Эффективность: нет данных
- Сроки: до выздоровления/пожизненно
- Стоимость продуктов: 3000-4600 руб. в неделю
В период лечения важно придерживаться рекомендаций по поводу правильного питания. Правильный рацион с достаточным содержанием важных для организма веществ поспособствует эффективности лечения болезни
В ходе лечения миелолейкоза очень важно не допускать дефицита железа, кобальта, меди, марганца, никеля, а также витамина С. Все эти компоненты важны для восстановления кровяных телец, а также для поддержания оптимального общего состояния больного. В рацион следует ввести такие продукты:
- белковую пищу – морскую рыбу и морепродукты, мясо кролика и птицы, яичные желтки, субпродукты, молочные продукты;
- овощи – зелень, перец, капусту, бобовые, морковь, тыкву, кукурузу, кабачки;
- фрукты – цитрусовые, грушу, ягоды, яблоки, сливу, персики, абрикос, облепиху;
- крупы;
- хлеб с отрубями;
- мед.
Рекомендуется исключить из рациона:
- баранину и говядину, которые содержат тугоплавкий жир;
- кофе, чай и другие продукты, содержащие кофеин;
- продукты с уксусом – консервацию и др.;
- алкоголь;
- острые специи.
Рекомендуется снизить количество потребляемых жиров.
Лечение
В лечении заболевания применяются цитостатики
Для уменьшения пролиферации атипичных клеток при тромбоцитозе высокой степени, многолетнем выраженном увеличении печени и селезёнки и очагах кроветворения в них используются цитостатические препараты. С целью химиотерапии пациента обязательно помещают в гематологическое отделение, лечение происходит циклами и в сумме может занять до 9-12 месяцев. Чаще для лечения используют циклофосфан, миелобромол и препараты гидроксимочевины.
Если заболевание протекает доброкачественно, при этом нет выраженного увеличения или уменьшения количества клеток кровотока, а печень и селезёнка нормальных размеров, лечение состоит лишь из общеукрепляющих методов. Пациенту рекомендуется ограничить физическое и эмоциональное напряжение, избегать переохлаждения и респираторных инфекций, полноценно питаться, принимать витамины и иммуномодуляторы.
Симптоматическое лечение — удаление селезенки
Иногда используется симптоматическое и патогенетическое лечение:
- в случае увеличения мочевой кислоты в крови назначают аллопуринол;
- при анемии назначают анаболические стероиды на 3-6 месяцев, но в случае её усугубления за время лечения можно перелить пациенту эритроцитарную массу (при уровне гемоглобина менее 70 г/л);
- в случае тяжёлой гемолитической анемии вследствие усиления функций селезёнки возможно выполнение спленэктомии, то есть операции по удалению этого органа.
Наиболее современным и действенным методом всё-таки считается трансплантация больному донорских стволовых клеток для обновления генераций предшественников кроветворения, однако широкого применения этот метод пока не получил.
Как лечить болезнь
Миелоидная болезнь крови требует специфического лечения, тип которого определяют с учетом стадии протекания. В том случае, если клиника заболевания не сильно выражена или же вовсе отсутствует, назначают соблюдение правильного рациона питания, прием витаминных препаратов, проведение общеукрепляющих процедур. В данном случае требуется систематическое наблюдение у лечащего врача.
Если присоединились явно выраженные симптомы, назначают прием лекарственных средств-цитостатиков, блокирующих рост патологических клеток. Несмотря на высокую эффективность препаратов, они способны вызывать побочные явления: тошноту, общее недомогание, выпадение волосяного покрова, воспаление желудка или кишечника.
В тяжелых случаях проводят пересадку костного мозга и переливание крови. Иногда такое лечение помогает навсегда избавить человека от заболевания. Единственное условие – полная совместимость донорского вещества с костным мозгом больного.
Народные средства в лечении хронического лейкоза не будут эффективными. Таковые используют лишь для укрепления иммунитета человека и повышения защитных сил организма. Отличным медикаментозным средством в терапии заболевания считается Гливек, с помощью которого можно вызвать гематологическую ремиссию патологии. Входящие в состав препарата вещества блокируют и уничтожают филадельфийскую хромосому.
В крайне тяжелом случае необходима полная резекция (удаление) селезенки, что позволяет улучшить общее состояние больного и повысить эффективность проводимой терапии.