Что такое деформирующий спондилез: причины и признаки заболевания
Содержание:
Профилактика
Профилактика спондилеза идентична таковой при любых других заболеваниях позвоночника
Сбалансированное питание, соблюдение мер предосторожности при выполнении физических нагрузок, регулярные занятия спортом, правильная осанка – все это важно для поддержания хребта в здоровом состоянии
Других рекомендаций относительного того, как предотвратить развитие спондилеза, нет. Если же существует риск его развития, и избежать его невозможно, необходимо регулярно проходить профилактические обследования. Чем раньше будут выявлены первые очаги патологического процесса, тем легче их будет устранить и избежать осложнений.
Классификация
Деформирующий спондилез может поражать шейный, грудной, поясничный или крестцовый отделы позвоночника. Повреждаться может один или сразу несколько отделов. При вовлечении в патологию одного позвоночно-двигательного сегмента речь идет о моносегментарном, нескольких – полисегментарном спондилезе. Естественно, последний имеет более выраженное и тяжелое течение.
Отдельно стоит упомянуть о болезни Бехтерева (анкилозирующий спондилез или спондилоартроз). Для патологии характерен ранний дебют (возраст пациента — 15-30 лет). Заболевание приводит к хроническому воспалению и деформации межпозвоночных суставов, а затем и к образованию анкилозов.
Классификация спондилеза в зависимости от рентгенологических признаков:
- Новообразованные остеофиты имеют небольшой размер, не выходят за пределы тел позвонков. Спондилез 1 степени обычно протекает бессимптомно.
- Остеофиты разрастаются по направлению друг к другу, огибая межпозвоночный диск. В некоторых случаях костные наросты образуют неоартрозы.
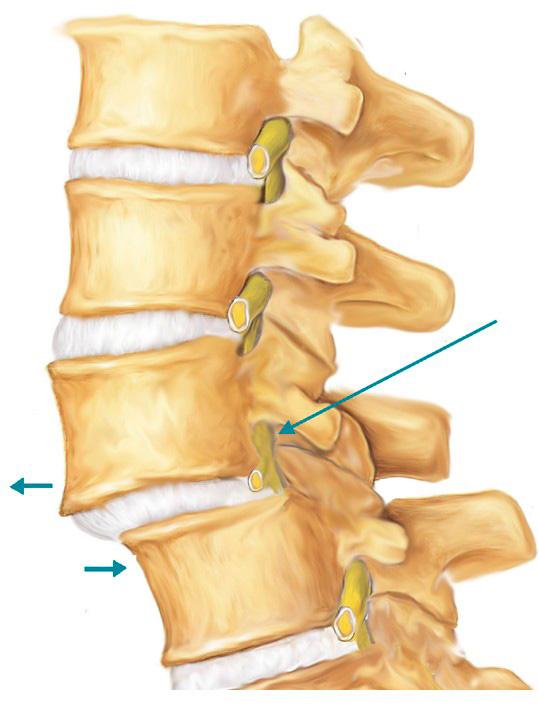
- Сросшиеся остеофиты формируют костную скобу, которая плотно соединяет тела двух смежных позвонков. Это приводит к нарушению функционирования позвоночно-двигательного сегмента.
Спондилез шейного отдела
Встречается в 75% случаев. Чаще всего развивается у людей, ведущих малоподвижный или сидячий образ жизни. От патологии страдают лица старше 55 лет. Появление патологических симптомов в молодом возрасте обычно указывает на деформирующий спондилез. Болезнью Бехтерева страдают преимущественно мужчины.
Из обсуждений на многочисленных форумах можно узнать, что шейный спондилез может долгое время протекать бессимптомно. Остеофиты, оссификацию передней продольной связки и признаки остеопороза нередко выявляют случайно, во время рентгенографии позвоночного столба. Боль в шее и другие неприятные явления возникают при развитии спондилоартроза, грыж МПД, радикулита, миофасциального болевого синдрома и т. д.
Наиболее частые симптомы шейного спондилеза:
- боль в области шеи, иррадиирующая в затылок, голову, уши, глаза и даже верхнюю конечность;
- частые головные боли, усиливающиеся к вечеру и исчезающие после полноценного отдыха;
- появление хруста при движениях, ухудшение подвижности, чувство напряжения, скованности и дискомфорта в шейной области;
- чувствительные расстройства, ощущение ползания мурашек и онемение в шее, затылке, плечах;
- периодические головокружения, мелькания мушек перед глазами, нарушение сна, снижение слуха и даже обмороки.
Для диагностики патологии используют рентгенографию и МРТ. Магнитно-резонансная томография является более информативной и позволяет выявить патологические изменения позвоночника на самых ранних стадиях.
Как лечить заболевание? Даже при наличии типичных симптомов лечение шейного спондилеза следует начинать лишь после консультации со специалистом и подтверждения диагноза. Терапия должна быть направлена на купирование болевого синдрома, снятие мышечного напряжения, восстановление подвижности позвоночника и улучшение состояния позвонков, межпозвонковых дисков и суставов.
Этиология и патогенез
В 1844 г. К. Рокитанский подметил частое совпадение обызвествления передней продольной связки позвоночника с дистрофией межпозвоночного диска. Это дало повод Бенекке (R. Benecke, 1897) сделать вывод о том, что С.— следствие дистрофических изменений студенистого (пульпозного) ядра межпозвоночного диска. Эту точку зрения и до наст, времени разделяют многие ученые. Однако еще в 1932 г. К. Шморль, основываясь на результатах морфол. исследований, доказал, что в основе С. лежит локальная дистрофия наружных волокон фиброзного кольца межпозвоночного диска, к-рая приводит к своеобразному дистрофическому поражению позвоночника (см. Дискоз).
Среди факторов, вызывающих дистрофические изменения в наружных отделах фиброзного кольца межпозвоночного диска, наибольшее значение имеют хрон. травматиза-ция, механические нагрузки, и особенно перегрузки, а также токсико-инфекционные воздействия.
Локальное дистрофическое поражение наружных волокон фиброзного кольца межпозвоночного диска происходит иод воздействием продолжающихся многократных повторных вертикальных нагрузок с надрывами этих волокон вблизи прикрепления их к костному краю тела позвонка. Центральные отделы межпозвоночного диска при этом остаются интактными. При вертикальных нагрузках на межпозвоночный диск и преобразовании вертикальных сил в радиарные в этом ослабленном участке фиброзное кольцо выпячивается кнаружи несколько более обычного и травмирует переднюю продольную связку позвоночника. При этом передняя продольная связка отслаивается у места своего прикрепления к лимбу, а при более значительных нагрузках — частично и от тела позвонка. Ответной реакцией передней продольной связки на постоянное раздражение является ее обызвествление, к-рое и приводит к образованию костных разрастаний, свойственных С. Вначале появляется небольшой клювовидный костный вырост у места прикрепления связки к краю тела позвонка. Характерным для С. является то, что по мере нарастания оссификации костный вырост направляется к соседнему позвонку, огибая межпозвоночный диск. Обычно от соседнего позвонка навстречу ему образуется такой же костный вырост. В нек-рых случаях окостенение начинается на уровне межпозвоночного диска. Тогда участок окостенения ограничивается его передней или боковой поверхностями, не соединяясь с телами позвонков.
Характерным для С. является также то, что костные разрастания образуются на небольшом переднем или боковом участке передней продольной связки, а не по всей ее ширине. Иногда окостенение отмечается в двух, обычно симметричных, участках данного отдела позвоночника.
В зависимости от числа измененных позвоночных сегментов С. может быть изолированным, ограниченным, распространенным и в очень редких случаях — тотальным.
Examination
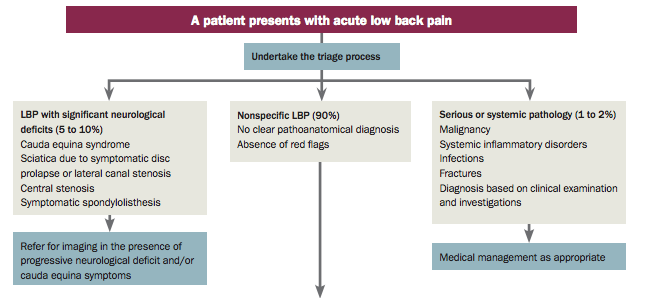
For a more comprehensive guide see Lumbar Assessment
1. General examination of the spine
- Inspection of the entire spine
- Look for any obvious swellings or surgical scars.
- Assess for deformity: scoliosis, kyphosis, loss of lumbar lordosis or hyperlordosis of the lumbar spine. Look for shoulder asymmetry and pelvic tilt.
2. Palpation
- Palpate for tenderness over bone and soft tissues.
- Perform an abdominal examination to identify any masses and consider a rectal examination to exclude other pathologies in this region
3. Movement
Flexion, extension, lateral flexion and rotation. Examination of the spine must also include examination of the shoulders and examination of the hips to exclude these joints as a cause of the symptoms.
4. Neurovascular examination
Sensation, tone, power and reflexes should be assessed. All peripheral pulses should also be checked, as vascular claudication in the upper and lower limbs can mimic symptoms of radiculopathy or canal stenosis.
Physical Therapy Management
Educating the patient: may include reviews of lumbar anatomy, explanations of the concept of posture, ergonomics and giving appropriate back exercises.
See Interventions for LBP
- Manual Therapy Techniques For The Lumbar Spine
- Mckenzie Method
- Massage
- TENS
- Yoga
- TaiChi
- Back School
Other modalities include
Lumbar Back Support: Can be beneficial for patients suffering from chronic LBP. It occurs to limit spine motion, stabilize, correct deformity and reduce mechanical forces. There is no consensus if it may function as a placebo or really improve pain and functional ability. (level of evidence 1A) Sitting decreases lumbar lordosis and increase disc pressure, squeeze on the ischium and muscle activity in the lower back. These are all associated with low back pain. The study of Makhsous et al. resulted in a diminished lumbar spine load and lumbar muscular activity with lumbar back support. This may possibly lessen low back pain while sitting.
Taping: Another non-surgical management could be taping. A lot of studies have shown that taping helps to relieve pain in the lower back. This tape could be standard tape or kinesiotape as it is shown that there is no difference between both tapes. It is also important to note that taping alone is not enough, it should be used during the therapy to improve ROM etc.
Lumbar Support: Lumbar support with the help of braces are used for stabilization and reducing mechanical forces, they are also produced to limit spine motion and correct deformity of the spine. There is limited evidence-based research available about the efficacy of lumbar supports regarding patient improvement and functional ability to go back to work. An example of a brace for Lumbal support is The Lyon Antikyphosis Brace. This brace has the best results for patients with scoliosis but could also help patients suffering from lumbar spondylosis. Braces may have effects by massaging and heating the painful areas, there is also a probability that the lumbar supports work as a placebo.
Bio-psychosocial Approach: Multidisciplinary back therapy may be needed. A bio-psychosocial approach involved reinforcement, modified expectations, imagery/relaxation techniques, and learned control of physiological responses aim to reduce a patient’s perception of disability and pain symptoms.
Surgery
A doctor will only suggest surgery if symptoms are severe and persistent and if no other treatment has helped.
A person might need surgery if pinched nerves result in serious numbness, weakness, or loss of bowel or bladder control, and if the damage is likely to get worse without surgery.
The type of surgery will depend on the problem and its location. A doctor can identify the affected areas with imaging technology, such as X-rays.
Surgery might involve removing a disc or piece of bone that is pressing against the nerves, then fusing nearby vertebrae. Or, a surgeon may replace a damaged disc with an artificial one.
In the past, spinal surgery was a major procedure. Now, endoscopic — or keyhole — surgery may be an option. This is far less invasive than open surgery.
According to the American Association of Neurological Surgeons, minimally invasive spinal surgery involves fewer risks, because:
- The incision is smaller.
- There is less blood loss during surgery.
- There is less chance of muscle damage.
- Recovery is faster.
- A doctor can use a local anesthetic.
Also, there is a reduced risk of pain and infection after surgery and less need for medication.
Minimally invasive spinal surgery is often an outpatient procedure, which means that many people return home the same day.
However, most people with spondylosis do not need surgery. A doctor will discuss the risks of spinal surgery, compared with the potential benefits.
Медикаментозное лечение
Лечение спондилеза с помощью медикаментов носит симптоматический характер. Однако эта часть терапии не менее важна, чем другие. Устранение проявлений болезни помогает вернуть пациента к повседневной деятельности и повысить качество жизни.
В качестве лечения могут выступать следующие медикаментозные средства:
- НПВП – устраняют боль, отек, воспаление в области спины.
- Витамины группы B – применяются при наличии неврологической симптоматики, улучшают обмен веществ в нервной ткани.
- Глюкокортикостероиды – гормональные препараты с большим количеством побочных явлений. Применяются при неэффективности НПВП.
- Миорелаксанты – устраняют спазм мышц поясницы, который часто наблюдается при спондилезе.
- Местные раздражающие средства – помогают избавиться от боли без системного эффекта. Если пациенту достаточно этих средств, не следует применять другие обезболивающие.
Конкретные препараты и дозировки подбираются индивидуально. Врач должен оценить состояние пациента, назначить правильное комбинированное лечение.
Как лечить спондилез в домашних условиях
- Используйте холодную терапию. Холодная терапия уменьшает отечность, вызывая уменьшение диаметра сосудов (сужение сосудов). Она также может обезболить от глубокой боли. Холодная терапия может быть применена с использованием холодных упаковок, мешков со льдом, холодных тряпок или пакетов с замороженными овощами или фруктами.
- Не используйте в течение более 15 — 20 минут ледяные пакеты или другие методы холодной терапии за раз.
- Всегда укладывайте полотенце между кожей и холодным источником.
- Воздержитесь от использования наружных обезболивающих средств одновременно с холодом.
- Не используйте холодную терапию, если у вас плохое кровообращение.
- Как лечить спондилез в домашних условиях — попробуйте тепловую терапию. Тепловая терапия увеличивает диаметр сосудов (вазодилатация), что увеличивает кровообращение. Это также уменьшает мышечные спазмы и изменяет ощущение боли. Тепловая терапия может применяться с использованием тепловых пакетов, нагревательных колодок или бутылок с горячей водой или замачивания тряпкой в теплой воде и нанесения на пораженный участок.
- Вы также можете понежиться в горячей ванне или душе.
- Не используйте тепловую терапию более 15 — 20 минут.
- Положите ткань между кожей и источником тепла.
- Не используйте наружные болеутоляющие средства одновременно с применением тепла.
- Проверьте температуру, чтобы избежать ожогов. Избегайте горячих ванн, если у вас высокое кровяное давление или сердечная недостаточность. Боли в суставах после гриппа.
- Отдых. Постельный режим в течение нескольких дней может быть полезным в некоторых случаях сильной боли из-за спондилеза. Однако любой постельный режим должен быть ограничен не более чем одним-тремя днями, потому что больше может увеличить восстановление.
Долгосрочный постельный режим также повышает риск развития тромбоза глубоких вен (ТГВ) или сгусток крови в нижних конечностях. ТГВ может привести к легочной эмболии или сгустку крови в легких, что может угрожать жизни.
- Регулярно тренируйтесь. Регулярное упражнение, даже если оно изменено во время болезненного эпизода спондилеза, может помочь ускорить выздоровление. Рекомендуется продолжать нормальные или почти нормальные действия. Хорошие варианты — упражнения с низкой отдачей, такие как ходьба или плавание. Йога — хорошая форма упражнений. Было отмечено, что люди, которые ежедневно ходят, менее склонны испытывать боль шеи или поясницы.
- В дополнение к тридцатиминутным кардио упражнениям три раза в неделю, вы должны выполнять основные упражнения, такие как тазовые вращения. Это помогает укрепить стержень для поддержки позвоночника.
- Вы должны всегда разговаривать с физиотерапевтом, прежде чем начинать новое упражнение. Вы и ваш физиотерапевт можете придумать упражнение, которое будет правильным для вашего конкретного состояния. Что это такое хиропрактика?
- Носите шейный или спинной бандаж. Временная фиксация может помочь облегчить боль от спондилеза. Однако не носите его более одной недели. Крепление позволяет мышцам расслабиться. Долгосрочная фиксация может ослабить мышцы и привести к боли в области шеи или спины.
- Используйте поддерживающую подушку. Сон с твердой подушкой ниже шеи или между ногами может помочь облегчить боль от спондилеза, особенно если ваша боль находится в середине до нижней части спины. Для шейного отдела позвоночника или шеи были разработаны специальные подушки, которые предлагают дополнительную поддержку, которая может помочь облегчить боль. Подушка меняет направление вашего позвоночника, придавая ему дополнительную поддержку и удерживая ее менее напряженной, пока вы отдыхаете.
Для этой функции предусмотрены специальные подушки, но если вы не можете найти одну из этих подушек, просто используйте самую полную подушку на своей кровати.
- Как лечить спондилез в домашних условиях — измените свой образ жизни. Модификация образа жизни может быть полезной для позвоночника в любом возрасте. Рассмотрите менее напряженную работу, если ваша работа влечет за собой чрезмерный изгиб или тяжелый подъем. Если вы страдаете избыточным весом или страдаете ожирением, потеря веса может снизить нагрузку на позвоночник. Бросить курить может улучшить здоровье костей, особенно в позвоночнике.
Вы также должны рассмотреть свою позу. Если вы сутулитесь, сидя или стоя, приложите больше усилий для исправления положения и поддержания спины и шеи. Симптомы спондилеза шейного отдела позвоночника.
Лечение
Существует несколько методов лечения и воздействия на негативную симптоматику этого болезненного состояния. Врачи рекомендуют комплексные меры из следующего списка:
В первую очередь необходимо коренным образом изменить образ жизни. Нужно нормализовать рацион питания, включи в него все необходимое для полноценного питания костных и хрящевых структур. Исключить алкоголь, кофе и табак. Любые вредные привычки должны быть устранены или при невозможности, сведены к минимуму.
Вторым этапом в полноценной борьбе за здоровье спины может послужить ЛФК
Но важно помнить, что комплекс упражнений должен быть подобран специалистом. В противном случае можно навредить еще больше своей собственной спине.
Не обойтись также без применения медикаментов
Врач может назначить одновременно несколько препаратов. Чаще всего используются обезболивающие, нестероидные противовоспалительные, миорелаксанты и медикаменты для улучшения кровоснабжения и насыщения тканей витаминами и минералами.
Также применяются самые различные физиопроцедуры. Их существует довольно большое количество и каждая из них воздействует, так или иначе, на человеческий организм и всегда приводит к улучшению состояния.
Врач может при необходимости, прописать ношение специального корсета.
Также применяют нетрадиционные методы воздействия, к которым может быть отнесена гирудотерапия, иглоукалывание и народные методы лечения и рецепты.
При неэффективности всех вышеперечисленных методик может быть назначено оперативное вмешательство.
Лечение препаратами
Важно помнить, что деформирующий спондилез 1 степени поясничного отдела и других участков спины еще не проявляет интенсивно боль. Но это абсолютно не значит, что стоит игнорировать прием медикаментов
Ведь некоторые из них направлены на улучшение общего состояния костно-хрящевой ткани.
Врач, в зависимости от состояния конкретного человека и запущенности его болезни, может назначить препараты из следующих групп:
-
Нестероидные противовоспалительные в форме таблеток, капсул, мазей и гелей.
-
Группа миорелаксантов позволяет снять мышечные спазмы, что налаживает процесс кровообращения и устраняет защемление нервных окончаний. Когда возникает деформирующий спондилез 1 ст. эти препараты позволяют избежать неполноценного функционирования внутренних органов в том числе и головного мозга.
-
Поливитаминные и мультиминеральные комплексы улучшают метаболические процессы. По этой причине их прописывают на любой стадии таких заболеваний, как остеохондроз шейного позвонка и деформирующий спондилез.
-
Группа хондропротекторов позволяет восстановить хрящевую структуру и поддержать межпозвоночные диски, когда у пациентов возник деформирующий спондилез 1 степени. В этом случае эффективность приема любого вида медикамента хондропротекторной группы особо высока.
Упражнения, ЛФК, массаж
ЛФК выполняют только по назначению врача в первой или второй стадии развития болезни. Необходимо выполнять гимнастические упражнения только исключительно те, которые подберет специалист по реабилитационной медицине. Поэтому он должен иметь всю информацию о стадии и развитии болезни.
Массаж также должен выполнять специалист в своей области. В противном случае здоровью может быть нанесен вред. Чаще всего длительность курса составляет 10–15 процедур и длится около 20 25 минут. После массажа необходимо дать телу отдохнуть для улучшения циркуляции крови и распространения кислорода с кровяным руслом по всем частям.
Хирургическое лечение
Когда пропущен деформирующий спондилез 2 степени поясничного отдела или других частей спины и заболевание перешло в третью форму, которая грозит инвалидизацией, может быть принято решение о более кардинальных методах избавления от болезни. Это решение может быть принято исключительно консилиумом врачей.
Лечение в домашних условиях народными средствами
Даже если врач прописал полный комплекс лечения, то это не повод отказываться от народных методов, которые могут эффективно дополнить уже прописанные процедуры и медикаменты. Так, достаточно эффективно проявляют себя следующие рецепты:
-
Применяемая красная бузина и вытяжка из нее. С помощью этого состава делаются растирки или компрессы.
-
Сок хвоща, зимующего за счет обилия железа, кремния и цинка гарантирует повышение гибкости суставов и снижает болевые ощущения. Принимается внутрь, но только если у пациента отсутствует проблемы с почками.
Causes
Share on PinterestSpondylosis happens when the discs and joints of the spine degenerate with age.
The spine helps give the body structure and supports most of its weight. It also carries and protects almost all of the main nerve branches that run from the brain.
The spine curved, not straight, and the cervical, thoracic, and lumbar parts of the spine contain 24 bones known as vertebrae.
Between these vertebrae are joints that allow the spine to move flexibly. These are called the facet joints.
Also, soft, rubbery tissue called intervertebral discs separate the vertebrae. These consist of cartilage endplates and a tough exterior, the annulus fibrosus, surrounding an inner core, the nucleus pulposus.
Intervertebral discs help achieve smooth movement, and they cushion against any impact on the bones.
As a person ages, the discs become drier, thinner, and harder, and they lose some of their cushioning ability. This is why an older person is more likely to have a compression fracture of the vertebra than a younger person.
A vertebral compression fracture results from bone collapsing in the spine. It commonly occurs with osteoporosis.
The facet joints between the vertebrae also function less well with age because of wear and tear on their cartilage surfaces.
As the cartilage erodes, the bones start to rub together, causing friction. This can result in the formation of bony growths, called bone spurs.
The loss of rubbery tissues and the development of spurs make the spine stiffer. Back movement also becomes less smooth, and friction increases.
Симптомы
При заболевании пациент ощущает ноющую боль в конкретном участке позвоночника из-за раздражения и защемления нервов, связок. Человек жалуется на тяжесть и тонус мышц. Уменьшается амортизация позвоночника, ведь у больного выпрямляются изгибы позвоночного столба.
Признаки спондилеза позвоночника: человек ощущает ограничение в поражённом отделе позвоночника, а болевые ощущения постепенно нарастают в течение дня и продолжают тревожить больного в ночное время. Боли присутствуют не только при ходьбе или движениях тела, но и в состоянии покоя. Человеку сложно принять позу, в которой бы его не тревожили боли. В начальной стадии заболевания оно может не причинять дискомфорта и неприятных ощущений, но влияет на подвижность самого позвоночника.
Спондилез в шейном отделе распространён среди людей с «сидячей работой» и работников, занимающихся умственным трудом. Кроме болей, спондилез несёт такие симптомы, как проблемы с артериальным давлением и головокружение. Нередко больные, страдающие этим заболеванием, жалуются на возникающий шум в ушах и снижение зрения.
При проявлениях болезни в грудном отделе люди обращают внимание на боли в грудине (при поражении передних ветвей спинномозгового нерва) или в грудной клетке, локализующиеся с одной стороны. При прощупывании пальцами можно почувствовать воспалённые участки
Когда болезнь позвоночника спондилез поражает поясничный отдел, начинается раздражение корешков нервов без защемления. Этот больной жалуется на частичную потерю чувствительности в конечностях, дискомфортные ощущения в ягодичных и ножных мышцах. Дискомфортное состояние возникает при длительном стоянии или движении. Но для спондилеза характерно, что симптомы пропадают, когда больной делает наклон вперёд или сворачивается в «калачик». При «перемежающейся хромоте» симптомы не пропадают.
Спондилез – это заболевание позвоночника хроническое, прогрессирующее, поэтому с лечением спондилеза не стоит затягивать. Он развивается постепенно и проходит на стадии развития 3 стадии:
- Первая стадия характеризуется некрупными отростками, которые не выходят за пределы тела позвонка. Симптоматика заболевания практически отсутствует.
- Вторая степень спондилеза. Что же это такое? Остеофиты позвоночника разрастаются, у пациента возникает ограничение движения, начинаются периодические ноющие боли. Болевые ощущения усиливаются при сильных физических нагрузках на позвоночник или при воздействие сквозняка и холода.
- Третья степень болезни включает в себя сращивание позвонков друг с другом, грозящее полной неподвижностью позвоночника. Пациента мучают сильные боли, повышается тонус мышц. В мышцах отмечается высокое содержание молочной кислоты. При дальнейшем прогрессировании нарушается обмен веществ, что немало усугубляет заболевание.
Как правило, спондилез поражает 1-2-3 позвонка возникая в шее или пояснице, реже проявляя себя в грудном отделе позвоночника.
Definition/Description
Spondylosis may be applied nonspecifically to any and all degenerative conditions affecting the disks, vertebral bodies, and/or associated joints of the lumbar spine.
Low back pain (LBP) affects approximately 60–85% of adults during some point in their lives.
Spondylosis
- Not a clinical diagnosis but instead a descriptive term utilized to designate spinal problems.
- Encompasses numerous associated pathologies including spinal stenosis, degenerative spondylolisthesis, osteoarthritis, ageing, trauma and just the daily use of the intervertebral discs, the vertebrae, and the associated joints.
- The lumbar region the most affected, because of the exposure to mechanical stress.
Lumbar spondylosis is a complicated diagnosis.
- Easy to identify radiographically — its pervasiveness throughout all patient populations makes the exact diagnosis of symptomatic cases extremely difficult.
- 85.5% of individuals aged 45–64 years demonstrate osteophytes within the lumbar spine.
- Degenerative changes may appear in young individuals without no trauma history.
Правильное питание и профилактика при спондилёзе
Необходимо составить правильный рацион питания, который способен обеспечить организм необходимыми элементами. Следует исключить жирную пищу, пересоленные и пустые продукты типа сахара и белой муки. Рекомендованные продукты: рыба, бобовые, злаки, листовая зелень, сыры твёрдых и мягких сортов, творог.
Для предотвращения спондилёза применяются специальные ортопедические подушки, которые можно приобрести в аптеках. Рекомендуется применять подушку в течение дня на 1-2 часа, либо использовать её на протяжении всего ночного сна. Физическая активность — отличная профилактика болезней костной системы. Двигайтесь чаще, совершайте пешие прогулки, катайтесь на лыжах, плавайте в бассейне и болезни позвоночника обойдут вас стороной!
Интересное видео:
Симптомы
Спондилез пояснично-крестцового отдела в 63–73 % имеет трехстадийное клиническое течение. У остальных больных, даже на этапе крайней деформации межпозвонковых сегментов, никаких симптомов заболевания нет:
- Классическое развитие недуга на первой стадии не вызывает ухудшения состояния. Человек выполняет привычные для него дела и нагрузки без негативных проявлений.
- На втором этапе спондилез доставляет умеренное беспокойство, но трудоспособность остается по-прежнему высокой.
- Третья фаза болезни протекает с более яркой симптоматикой, но выраженное ухудшение состояния вызывает лишь защемление нервных волокон. Если этого не происходит, пациент может выполнять почти все нагрузки, но с регулярным отдыхом.
1 стадия, или фаза начальных проявлений
- На этом этапе беспокоит чувство дискомфорта или неловкости в пояснице.
- Проявления возникают периодически, после длительного нахождения в одной позе, тяжелой работы или переохлаждения.
- Дискомфорт максимально выражен вечером, но к пробуждению полностью проходит.
2 стадия, или фаза болевых ощущений
- На втором этапе человека беспокоят умеренные, тянущие болевые ощущения в пояснице и копчике.
- Боли непостоянные, длительное время могут отсутствовать.
- Болезненность нарастает в ночное время, но после сна остается только чувство дискомфорта и скованности при наклонах.
- Движения в позвоночном столбе в полном объеме, резкие наклоны и повороты вызывают болевой синдром.
Деформирующий спондилез на 3D-моделях позвоночника: по краям тел позвонков расположены множественные остеофиты
3 стадия, или фаза осложнений
- Пациентов беспокоит постоянная болезненность в пояснице и копчике.
- Днем боли умеренного характера, но в ночное время их интенсивность значительно нарастает.
- Иногда болевой синдром мешает спать.
- При вовлечении спинного мозга беспокоит выраженная боль в спине, ягодицах и ногах. Чаще только с одной стороны.
- Болезненность ограничивает подвижность в позвоночнике: сделать глубокий наклон или прогнуться назад уже невозможно.
- Из-за боли человек вынужденно делает каждое движение более медленно.
Признаки и симптомы болезни

У этого дегенеративно-дистрофического процесса существуют общие признаки, которые чаще всего пациенты описывают следующим образом:
-
Ограниченная подвижность. Амплитуда становится сначала не существенно сниженной, а со временем уменьшается все больше.
-
Боль, которая не является столь острой, как при других видах заболеваний опорно-двигательной системы.
На этом общие симптомы болезни, пожалуй, и заканчиваются. Но это не значит, что человек с таким процессом в костном аппарате позвоночного столба не будет испытывать других дискомфортных состояний. Просто остальная часть симптоматики сильно зависит от места локализации процесса.
Так, признаки деформирующего спондилеза в шейном отделе выражаются следующим образом:
-
Болевые ощущения могут то появляться, то исчезать.
-
Дискомфорт и сама боль может отдавать в верхние конечности, затрагивая не только плечи и предплечья, но и отдавая в пальцы, кисти, а также лопатки и шею.
-
Человек испытывает нарушение равновесия. Это обусловлено недостаточным кровоснабжением головного мозга, где страдает соответствующий отдел.
-
Возникает трудность сглатывания слюны и пищи.
-
Чувствительность в верхних конечностях теряется или снижается.
-
Любые нарушения ментальных функций, которые также вызваны недостаточным снабжением кислородом и питательными веществами мозга.
Ограниченный деформирующий спондилез грудного отдела сопровождается:
-
Боль, которая затрагивает верхнюю часть спины и грудины.
-
Когда человек пытается согнуться, ему это удается с трудом.
-
Во время просыпания движения, скованные и неуверенные.
Деформирующий спондилез пояснично-крестцового отдела позвоночника сопровождается следующей симптоматикой:
-
Периодически повторяющаяся боль, которая иррадиирует в нижние конечности тела.
-
Когда человек просыпается, ему трудно разогнуться, а тем более согнуться.
-
Когда принимается горизонтальное положение, болевые ощущения снижаются или пропадают вовсе.
-
Возникает онемение в бедрах, нижних конечностях и в районе поясницы. Дискомфортные ощущения в коже, которые сопровождаются покалыванием, онемением и мурашками.
-
Походка становится неуверенной.
-
В соответствии с этим нарушаются также и функции внутренних органов, располагающихся в нижней части брюшины и в области таза. Пациент может страдать от недержания мочи или кишечника. Правда, стоит сказать, что такая симптоматика распространена не слишком часто.
Симптомы спондилеза, основные признаки
- «Ложная» хромота, сочетающаяся с болью в ногах, не проходящей в состоянии покоя. Этот симптом считается ранним и говорит об уже начавшемся воспалении.
- Боль. Сначала она возникает при резких движениях, при принятии неудобного положения. Может усиливаться к вечеру.
- Одновременно с процессом увеличения объема остеофитов нарастают и симптомы заболевания.
- Боль в поясничной области. Она характеризуется, как тупая и ноющая. В этот период спондилез нередко путают с радикулитом. Болезненность усиливается при изменениях погоды, при затрагивании воспаленной области. Возможна ее иррадиация в ноги и ягодицы. При наклоне тела вперед или принятии лежачего положения на боку с прижатыми к груди коленями симптом стихает.
- Слабость, тяжесть в ногах.
- Отмечаются парестезии (покалывания) в нижних конечностях, онемение на них пальцев, временная потеря чувствительности тканей ягодиц.
- Затрудненное и болезненное движение коленом и отведение бедра в сторону.
Народные средства
У народных знахарей свой взгляд на лечение болезней позвоночника. Народные рецепты имеют определенную ценность, но не могут заменить традиционной медицины и физкультуры. Пренебрежение комплексной терапией приводит к прогрессированию заболевания.
Народные методы оздоровления направлены на устранение воспаления, повышение иммунитета, а также очищения организма от шлаков и солей. С этой целью при спондилезе будет полезно ввести в рацион отвары трав и кореньев: шиповник, лист смородины и брусники, мяты, лаванды, пустырника, корней петрушки, подсолнуха, побеги омелы белой.
Что это такое?
Спондилез – заболевание, при котором из тканей кости появляются наросты, расположенные на позвоночнике.
Их появление сопровождается мучительной, ноющей болью и понижением подвижности тела. По статистике, люди старше сорока лет в 30% случаев страдают данной болезнью. А наиболее распространенной локализацией спондилеза считается пояснично-крестцовый отдел позвоночного столба.
Болезнь развивается медленно и имеет форму хронического недуга. В запущенных случаях терапия заболевания достаточно затруднительна. Поэтому при первых признаках появления тупых болей нужно показаться специалистам.