Ишемический и геморрагический инсульт
Содержание:
Симптомы инфаркта головного мозга

Инсульт характерен острым развитием очаговых признаков. Появляются парезы мышц конечностей, лица, падает зрение на один глаз, бессвязная речь, онемение или паралич ноги, руки.
Общая симптоматика
Признаки различают по степени тяжести. Основные симптомы приступа средней и тяжелой степени тяжести:
- падает слух, словно оглушили;
- сушит во рту;
- повышается потоотделение;
- возбужденность или сонливость;
- кружится голова;
- боль в разных частях головы;
- тошнота, сопровождающаяся рвотой;
- потеря сознания;
- болевые ощущения в глазах, усиливаются при вращении;
- судорожное состояние;
- ощущение жара;
- невралгические проявления: парезы, психические расстройства, двоится или темнеет в глазах.
Очаговые признаки

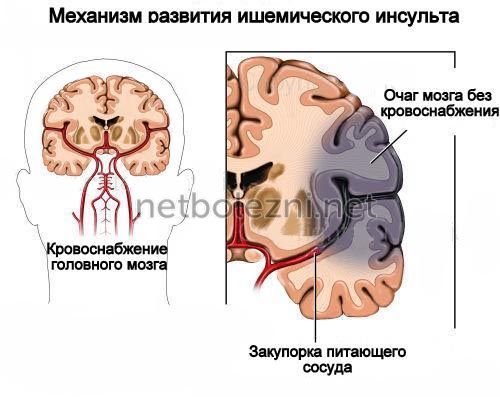
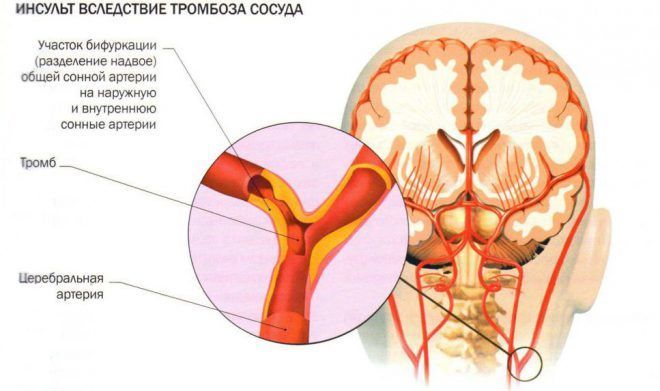
Симптоматика зависит от того, какой участок мозга пострадал из-за нарушения кровотока. Тромб может оказаться в любой аорте.
При изменениях в вертебробазилярном капиллярном бассейне возникает головокружение, нарушаются двигательные функции, ухудшается зрение. Пострадавший выговаривает слова с трудом, тяжело глотать, хрипит, наблюдается обездвиживание конечностей, парез.
При перекрытии фронтальной артерии характерен паралич нижней конечности, хватательный рефлекс, недержание мочи, безволие, неспособность передвигаться, повторение слов и мимики.
Перекрытие ворсинчатой аорты проявляется параличом одной части тела и гемигипалгезии (поражена внутренняя капсула). Нарушается ориентация, речевой аппарат.
Если перекрыта средняя аорта ослабляются произвольные движения, утрачивается зрение обеих глаз, понижается чувствительность одной части тела, движения хаотичны, наблюдается латерофиксация головы.
При поражении задней артерии развивается частичная слепота, потеря памяти, паралич одной стороны туловища, не координированные движения.
Если затронуто основное полушарие, то изменяется речь, движения, падает зрение, осязание, слух. Человек не ощущает части своего тела.
При инфаркте правого полушария мозга происходит обездвиженность левых конечностей, уменьшается чувствительность в левой части лица и тела. Проблемы с речевым аппаратом возникает у левшей, жестикуляция, мимика сохраняются. Левый угол рта опускается, складка у носа пропадает. При инфаркте левого полушария изменения будут в правой части туловища и лица.
Диагностика и сложности лечения
Медики могут подтвердить такой диагноз только после того, как будет установлена связь с гипертонией, приводящей к постепенному развитию симптоматики. Далее идет наблюдение за динамикой развития болезни и выявление дополнительных симптомов. Лакуны выявляются с помощью МРТ и компьютерной томографии, где будут видны даже самые маленькие образования, плотность которых также минимальна, а размер не превышает 1,5 мм.
Будет также выделена зона их локации в подкорковой системе и форма. Полная картина болезни проявляется через неделю после выявления первых признаков. Диагностировать болезнь на ранней стадии невозможно, ведь даже МРТ и КТ не могут показать лакуны крайне маленького размера. Ангиография также в этом бессильна.
И если ишемический инсульт головного мозга имеет четкую схему лечения, то лечение лакунарного инсульта осложнено тем, что артериальное давление в таком состоянии тяжело контролировать. Несмотря на это терапия начинается со стационарного лечения гипотензии. При ней основополагающими моментами считаются:
- достаточный и качественный режим сна;
- отсутствие активной физической и эмоциональной нагрузки;
- отказ от курения и других пагубных привычек;
- пищевой режим формируется на базе диетического стола № 10, при котором соль, острые, жирные блюда крайне ограничены, а основой рациона являются белое мясо, кисломолочная продукция, овощи и несладкие фрукты.
В дальнейшем терапия ничем не отличается от любой формы ишемического инсульта, которой присуще разделение на базовое лечение и специфическое. При базовом все действия направлены на нормализацию артериального давления, контроль свертываемости крови и проведение противоотечных и противосудорожных мероприятий. А специфическое лечение — это:
- тромболизис в первые 6 часов болезни;
- введение препаратов на базе аспирина и антикоагулянтов, чтобы остановить процесс образования тромбов;
- введение нейропротекторов для защиты клеток головного мозга.
Так, чтобы поддерживать и развивать активность коллатерального кровотока, используют Циннаризин и Эуфиллин, но только по назначению врача. Среди медиков возник спор относительно этих препаратов, т. к. недавние исследования показали, что усиление кровотока может сильно расширить ишемическую зону. Для активизации обмена веществ в поврежденных тканях прописывают нейропротекторы с усиленным действием антиоксидантов, такие как Ноотропил, Кортексин, Глицин. Но совершенного препарата, который полностью устранит эту болезнь, пока нет.
Отличия инсульта от инфаркта

Инфаркт мозга – что это такое и чем отличается от инсульта? При нарушении кровоснабжения, отдельные участки отмирают. Атеросклеротические бляшки препятствуют прохождению крови. От инфаркта могут пострадать не только мозговая деятельность, но и работа сердца, печени, кишечника.
При инсульте усиливается кровоток, артерия лопается, происходит кровоизлияние. Вместо пораженных частей, на себя их функции берут здоровые участки мозга. Инсульт бывает ишемическим, транзиторным или геморрагическим. Состояние развивается поэтапно, а инсульт возникает почти моментально.
Виды инсульта:
- При ишемии блокируются сосуды, недостаточно поступает кровь в мозговые полушария.
- При геморрагической форме инсульта возникает разрыв сосудов, происходит кровоизлияние.
- Микроинсульт протекает практически незаметно, на ногах. Состояние длится 5-10 минут. При этом кружится голова, нарушается координация речи, движения, может онеметь одна часть лица или туловища.
Причины заболевания
Среди основных причин, вызывающих заболевание, можно выделить:
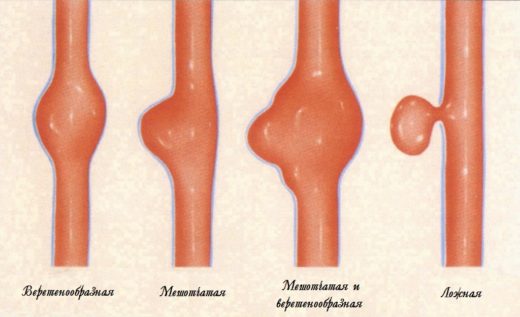
- Атеросклероз — хроническое заболевание сосудов, вызванное нарушением белкового, углеводного и липидного обмена. Внутри сосудов формируются атеросклеротические бляшки, которые и сужают просвет.
- Гипертония, то есть стойкое повышенное давление (до 150/100 мм рт. ст.). Она усиливает атеросклероз и вызывает нарушение адаптационных реакций артерий.
- Болезни сердечно-сосудистой системы. Больным, перенёсшим инфаркт миокарда, в большей степени угрожает это заболевание. По статистике, у 8% из них болезнь развивается в течение одного месяца, у 25% пациентов — на протяжении 6 месяцев. Помимо этого, спровоцировать инфаркт мозга могут и разнообразные сосудистые болезни, сердечная недостаточность или ишемическая болезнь сердца.
- Густая кровь. При высоких показателях свертываемости крови увеличивается риск тромбообразования.
- Нарушения функций эндокринной системы. Часто приступ является следствием сахарного диабета.
- Мерцательная аритмия или фибрилляция предсердий.
Спровоцировать развитие заболевания могут и такие причины:
- вредные привычки — курение (особенно если параллельно принимать пероральные контрацептивы), злоупотребление алкоголем, прием наркотических препаратов;
- постоянный стресс или эмоциональное перенапряжение;
- избыточный вес;
- малоподвижный образ жизни;
- наследственность;
- возраст (чем старше человек, тем больше риск появления этого заболевания).
Выделяют две группы признаков — общие и очаговые. Первые из них наблюдаются в той или иной мере у каждого человека, а вторые зависят от поражения определённого участка мозга.
- сильные головные боли, которые могут вызвать тошноту и рвоту;
- спутанное сознание или его потеря, есть вероятность впадения в кому;
- болевой синдром в глазных яблоках;
- паралич мышц языка, в результате чего человек невнятно говорит;
- паралич или снижение сил рук и ног;
- потеря чувствительности тела, лица;
- асимметрия лица — один из уголков рта опускается вниз.
У больного с очагом поражения мозга в вертебробазилярной зоне отмечают:
- расстройство координации;
- головокружения, которые усиливаются при закидывании головы;
- ухудшение зрения, вплоть до слепоты;
- проблемы с глотательным рефлексом;
- невозможность произносить отдельные буквы, речь тихая с хрипотцой;
- развитие паралича или пареза.
Признаки, связанные с повреждением артерий:
- при закупорке передней артерии происходит паралич ног, нарушается движение глаз, речь, возникают хватательные рефлексы;
- при повреждении задней артерии отмечают расстройство зрительной функции, больной забывает много слов, но в тоже время понимает речь других людей и сам разговаривает;
- если же появляется непроходимость в средней артерии мозга, то происходит паралич, теряется чувствительность рук и нижней части лица, больной утрачивает способность понимать устную речь (он слышит только бессвязные звуки) и применять слова для выражения собственных мыслей.
Симптомы ишемического инсульта
Как правило, ишемический инсульт развивается быстро, всего за несколько минут. Ухудшение состояние может начаться внезапно на фоне полного здоровья. В пожилом возрасте возможно постепенное нарастание проявлений инсульта в течение двух суток.
Чтобы вовремя распознать это опасное для жизни человека состояние, нужно чётко знать, какие симптомы на него указывают.
При начинающемся инсульте выполнить эти действия не представляется возможным: лицо больного асимметрично или перекошено, он не в состоянии поднять сразу две руки (одна рука будет опущенной), речь нечёткая.
Если есть один или несколько признаков, то как можно скорее человека нужно доставить в больницу и оказать ему медицинскую помощь. Первые 3 часа считаются самыми важными для оказания медицинской помощи и дальнейшего благоприятного прогноза.
От локализации участка повреждения в головном мозге зависит и многообразие симптомов ишемического инсульта. Так, если произошла закупорка сосуда, расположенного в передней части шеи, то пациента будут беспокоить онемение или неподвижность руки (или ноги) с одной стороны тела, речевые затруднения, нарушение зрения в одном глазу вплоть до слепоты.
Если кровообращение нарушено в сосуде вдоль задней части шеи, могут наблюдаться такие симптомы, как головокружение, тошнота, слабость во всём теле, двоение в глазах и нечёткость зрения, чувство жара и потливость.
https://youtube.com/watch?v=V2NS28HI8rs
Симптомы ишемического инфаркта
Симптомы инфаркта головного мозга хоть и явные, но подходят и к другим болезням, это:
- Потемнение в глазах, частое головокружение и мигрень;
- Нарушения речи, сложно выговаривать простые предложения;
- Онемение какой-либо конечности либо слабость;
- Внезапная потеря равновесия;
- Рвота, тошнота;
- Раздвоение в глазах, ухудшенное зрение.
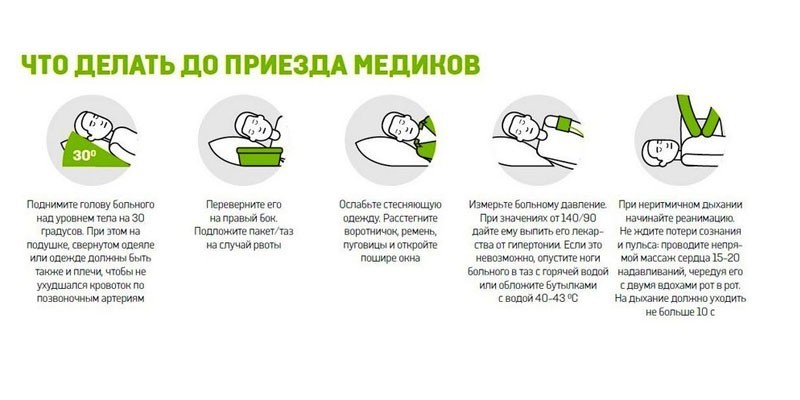
Несомненно, первыми признаками и симптомами обширного инфаркта головного мозга является резкое онемение руки, ноги и дезориентация в пространстве. Это может случиться резко и внезапно, без дополнительных видимых причин, где бы не находился человек. И человек, который не разбирается в медицине, не сразу может определить истинную причину данных симптомов. Поэтому, необходима скорая медицинская помощь, немедля. До скорой помощи можно оказать первую помощь больному: положить голову на бок, проветрить помещение.
Смотрите в видео ниже причины и симптомы инсульта головного мозга.
Диагностика и лечение инфаркта головного мозга
Диагностика заболевания может включать в себя:
- Метод компьютерной томографии — поможет выявить отличия инфаркта мозга от других серьезных болезней;
- Метод магнитно-резонансной томографии. Благодаря ей, возможно, увидеть картинку множества сосудов в мозгу;
- Метод исследований сонных артерий — данный способ может включать дуплексное сканирование и так называемую допплерографию (допплеровское исследование – новый ультразвуковой метод – оценивание скорости кровяного потока);
- Метод церебральной ангиографии — способ весьма незаменимый, при необходимости операции; тем не менее, нужна особая внимательность при данном методе, потому как могут быть случаи инсульта или повреждение артерии.
Целью лечения инфаркта головного мозга является восстановление по мозговым артериям нарушенного кровяного потока. Данного результата можно только достичь следующими способами:
- Применение антикоагулянтов. Тем не менее, эти препараты можно применять не всегда. Имеется ряд проблем, с которыми противопоказано данное применение: проблемы с печенью, частые падения, язвенная болезнь, геморрагический диатез;
- Применение антиагрегантов. Данный препарат необходим для профилактических целей образований тромба;
- Применение тромболитической терапии. Происходит введение препарата в сосуд, который растворяет тромб. Тем не менее, тоже есть ряд противопоказаний, к примеру, наличие мозговых кровоизлияний либо язвенных кровотечений;
- Применение хирургического лечения. Использование каротидной эндартерэктомии довольно-таки популярная операция, благодаря которой происходит удаление внутренней стенки сонной артерии, пораженной атеросклеротической бляшкой. Иная операция — применение каротидного стентирования. Как правило, эту операцию делают только тогда, когда имеется огромные риски развития осложнения после применения каротидной эндартерэктомии.
Крайне важно обращение к врачу при наличии мгновенных перечисленных симптомов и не заниматься самолечением, невозможно поставить диагноз самому. Ведь данная болезнь — крайне серьезная, потому абсолютно все стадии лечения и реабилитации должны быть только под строгим наблюдением и контролем врача
Вовремя оказанное лечение — залог здоровой жизни.
Последствия и реабилитация после инфаркта
Наблюдаемые многолетним опытом, осложнения ишемического инсульта головного мозга. Массивные поражения головного мозга способны развить серьезные и страшные осложнения. Такие осложнения подстерегают больного уже с первых дней, тогда, когда он не способен даже устойчиво находиться на плоской поверхности или самостоятельно держать ложку в руке. Так, питаться после инсульта можно только после нескольких дней, начиная от возникновения болевых ощущений. Но если больной способен питаться сам, то только под строгим наблюдением врачей.
Питание больного должно быть многоразовым и диетическим, с подсчетом калорий: и подсчет белков, жиров и углеводов. Необходима строгая диета, блюда которой приготовлены обязательно на пару без масла. Блюда не должны быть жирными, солеными, острыми и слишком сладкими. Кроме всего прочего, должно быть употребление воды в больших количествах.
Тем не менее, необходимо вернуться к серьезным последствиям и осложнениям. Считается, что самое устрашающее и угрожающее жизни больного, возникновения отека мозга, так как отек главный виновник летального исхода в первые семь дней болезни.
Крайне опасный враг инсультов – пролежень, который может возникнуть буквально за минуту. Только если больной немного полежит на влажной постели, не двигаясь, на коже сразу проявляется розовое пятно.
Симптомы и признаки
Инсульт в подавляющем большинстве случаев сразу дает о себе знать: у человека резко начинаются невыносимые головные боли, которые чаще всего затрагивают только одну сторону, кожные покровы лица во время приступа приобретают ярко выраженный красный оттенок, начинаются судороги и рвотные позывы, дыхание становится с хрипотой.
Примечательно, что судороги затрагивают ту же сторону тела, какую сторону мозга поразил инсульт. То есть если место локализации поражения находится с правой стороны, то судороги будут более выражены на правой стороне тела и наоборот.
Однако бывают случаи, когда приступ как таковой вообще отсутствует, и лишь спустя какое то время после инсульта, о котором больной мог и не подозревать, ощущается онемевание щек или рук (какой то одной), меняется качество речи, падает острота зрения.
Потом человек начинает жаловаться на слабость в мышцах, тошноту, мигрени. В таком случае заподозрить инсульт можно при наличии ригидности затылочных мышц, а также по чрезмерном мышечном напряжению ног.
Признаки заболевания
Закупорка сосудов, которая вызвана определенными негативными факторами, или любое другое нарушение мозгового кровообращения приводит к постепенному или резкому нарастанию различных неврологических признаков. Характерные симптомы инфаркта могут активно развиваться в течение нескольких часов или даже дней. Особенностью инсульта считается то, что его признаки со временем могут усиливаться или, наоборот, ослабевать.
В большинстве случаев симптомы инфаркта мозга следующие:
- полное отсутствие болевых ощущений. Симптомы инсульта исключают это, поскольку в головном мозге нет болевых рецепторов;
- полный или частичный паралич. Человек не может совершать многих движений, наблюдается онемение какой-либо части тела или его половины;
- появление непроизвольных движений. Это объясняется активностью сегментного аппарата спинного мозга;
- затруднение речи или ее полная потеря. Данные симптомы у женщин появляются намного реже, чем у мужчин. Это связано с тем, что у представительниц прекрасного пола существует по одному речевому центру в каждом из полушарий мозга;

- нарушение мимики. Человек не может улыбнуться, нормально пошевелить губами или совершить другие подобные движения;
- наблюдается неравномерность расширения зрачков. Это может произойти, когда нарушение кровотока происходит только в одном из полушарий мозга. В данном случае в одном глазу будет обнаружен расширенный зрачок, а во втором – нормальный;
- нарушение сознания, что часто имеет разные проявления. Человек может ощущать какую-то приглушенность или впасть в кому. Чаще всего наблюдается кратковременная потеря сознания;

- головокружение, которое часто сопровождается рвотой, тошнотой;
- появление вегетативных нарушений – повышенная потливость, сухость слизистых оболочек, тахикардия и т. д.;
- временная потеря слуха, оглушенность;
- сонливость;
- бледность кожных покровов;
- резкое снижение показателей артериального давления.
Симптомы инфаркта во многом определяются участком мозга, где происходит недостаточное кровоснабжение. На основании развивающихся признаков можно поставить предварительный диагноз и установить проблемную зону.
Диагностика
Ранняя диагностика инфаркта играет огромную роль для благоприятного прогноза заболевания. Чем раньше начнется лечение, тем больше шансов у больного на сохранение жизни и, возможно, здоровья.
Для более точной и полной диагностики применяются различные аппаратные методы, без которых нельзя правильно оценить текущее состояние сосудов, наличия пораженных участков в мозге и т.д.:
| Компьютерная томография (КТ) | Данный метод позволяет отличить инфаркт от кровоизлияния. Определяет наличие (или отсутствие) очагов размягчения головного мозга и других процессов его поражения. |
| МРТ (магнитно-резонансная томография) | Позволяет получить данные о состоянии сосудов головного мозга: выявляет наличие их расслоения, тромбоза вен и уточняет локализацию зоны поражения. Методы томографии отличаются высокой достоверностью. |
| Исследование ликвора | Данный метод применяют, когда нет возможности провести МРТ или КТ. Делают спинномозговую пункцию и исследуют ликвор на наличие крови. У пациентов с кровоизлиянием она присутствует в пробе. |
| Дуплексное сканирование и допплерография | Это методы ультразвуковой диагностики. Они позволяют визуально увидеть сонную артерию и исследовать в ней кровоток (выявить степень его снижения). При помощи данного метода возможно определить причину инсульта. |
| Церебральная ангиография | Наиболее информативный метод, незаменим для диагностики перед проведением хирургического вмешательства. Позволяет увидеть сужение просветов в сосудах, аневризмы и другие патологические изменения. Но назначается строго по медицинским показаниям, ввиду возможной травматичности (повреждения артерии катетером). |
| ЭКГ | Проводят для исключения возможных кардиологических патологий. |
| Рентгенологическое исследование легких | Необходимо для диагностики осложнений со стороны легких. |
Лабораторные исследования:
- общий анализ крови,
- биохимический анализ крови,
- коагулограмма,
- анализ газового состава крови,
- общий анализ мочи.
Методы лечения
Лечение инфаркта мозга направлено на нормализацию функций дыхательной и сердечно-сосудистой системы, поддержание нормальных значений артериального давления и гомеостаза (естественная саморегуляция организма), устранение судорожного синдрома и отека мозгового вещества.
При благоприятном течении происходит резорбция (рассасывание) некротизированной, отмершей ткани. На месте очага инфаркта формируется рубец, состоящий из глиальных нервных клеток. В некоторых случаях очаг некроза трансформируется в кистозную полость. В острую фазу патологического процесса больные нередко нуждаются в экстренных мерах медицинской реабилитации.
Для восстановления функций дыхания пациентов подключают к аппарату ИВЛ (вентиляция легких искусственным способом), выполняется очистка дыхательных путей с последующей установкой воздуховода. Эндотрахеальная интубация (помещение дыхательной трубки в трахею) выполняется по показаниям (дыхательная недостаточность, брадипноэ – редкое дыхание, тахипноэ – учащенное, поверхностное дыхание).
Назначают препараты, регулирующие показатели артериального давления. Для снижения АД применяют Каптоприл, Эналаприл. Проводится тромболизис (внутривенное введение лекарств, растворяющих тромбы), показана антиагрегантная терапия (препятствует аккумуляции тромбоцитов и образованию тромбов). Иногда показаны терапевтические мероприятия:
- Терапия вазоактивными (сосудорасширяющими) средствами.
- Гиперволемическая гемодилюция (повышенное содержание водной фракции в крови) – введение препаратов для коррекции вязкости циркулирующей крови.
- Хирургическое лечение. Методы: декомпрессивная краниотомия (удаление части черепной кости для предотвращения сдавливания мозгового вещества, расширенного вследствие отека), хирургическое удаление тромба, расположенного внутри магистральной артерии.
Параллельно назначают нейропротекторы (препятствуют повреждению нейронов, стимулируют процессы метаболизма в нервной ткани), лечение статинами (для снижения концентрации липидов). После перенесенного инфаркта с локализацией в веществе головного мозга проводится восстанавливающее лечение и реабилитация.
Восстановление двигательной активности наиболее заметно в начальные 3 месяца реабилитационного лечения. Неблагоприятным прогностическим критерием является сохранившаяся гемиплегия (утрата способности совершать произвольные движения рукой и ногой в половине тела) к концу 1 месяца терапии. В период позднего восстановления применяются методы: пассивная, активная лечебная гимнастика, физиотерапия, массаж.

Причины мозгового инфаркта. Условия, вызывающие сердечные эмболии
- атеросклероз;
- тромбоз;
- кардиоэмболия, в том числе парадоксальная;
- васкулит;
- разрыв артерии;
- полицитемия, тромбоцитемия;
- системная красная волчанка;
- серповидноклеточная анемия;
- спазмы кровеносных сосудов;
- менингит;
- грибковый васкулит;
- гиперкоагуляция (мутации, синдром антифосфолипидных антител);
- наследственные нарушения обмена веществ (болезнь Фабри, гомоцистинурия, митохондриальные расстройства);
- фибромускулярная дисплазия;
- различные ангиопатии.
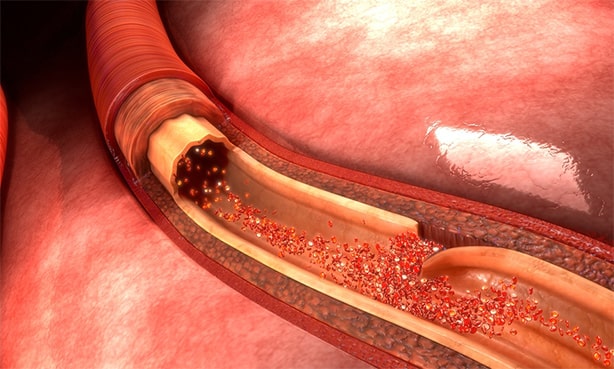
Тяжелый атеросклероз и тромбозы взаимосвязаны. Большая часть инфарктов мозга вызвана именно атеросклерозом крупных артерий, в одиночку или с наложением тромбоза. Атеросклероз может распространяться практически на все сосуды мозга. При этом атероматозные бляшки сначала просто откладываются на стенках сосудов, утолщая их, а затем разрушают стенки сосудов, образуя кристаллы холестерина и отложения кальция.
Процесс накопления липидов сопровождается воспалительной реакцией с участием лимфоцитов и макрофагов. Атеросклеротические бляшки приводят к сужению или закупорке просвета сосуда сами по себе или после разрыва и тромбоза. Кристаллы холестерина из разорванных бляшек способствуют эмболизации дистальных сосудов.
Атеросклероз мелких артерий — это распространенное сосудистое поражение, которое встречается в первую очередь у гипертоников и людей с сахарным диабетом. Эта патология затрагивает небольшие проникающие артерии и артериолы, которые берут начало от основания головного мозга и находятся в базальных ганглиях, таламусе, глубоких слоях белого вещества и стволе мозга.
Пораженные сосуды становятся утолщенными, а нормальные составляющие их стенок заменяются однородной стекловидной (гиалиновой) субстанцией, состоящей из коллагена и других белков. В результате просвет сосуда, по которому должна пройти кровь, сужается. Таким образом, удлиняется путь, который крови нужно пройти, чтобы снабдить мозг кислородом.
Ишемия, возникающая в результате этих процессов, приводит к небольшим инфарктам (лакунарные инфаркты) и диффузной потере аксонов и миелина в белом веществе. Кроме того, потеря упругости вследствие разрушения гладких мышц приводит к развитию небольших аневризм и делает сосуды хрупкими. Эти процессы влекут за собой появление микротрещин в сосудах или крупной геморрагии, возникающей спонтанно или после несерьезной травмы.
По мнению некоторых специалистов, эмболия является наиболее частой причиной инфаркта мозга. Большинство эмболий представляют собой фрагменты тромбов, которые находятся в сердце или крупных сосудах.
Условия, вызывающие сердечные эмболии, это:
инфаркты миокарда, фибрилляция предсердий, другие аритмии, ревматические болезни сердца, бактериальный и небактериальный эндокардит, протезирование клапанов, пролапс митрального клапана, мерцательная миксома, кальцинирование колец митрального клапана и кардиомиопатия.
Реже причинами эмболии являются жир, воздух и опухолевые эмболы. В отличие от атеротромботических инфарктов, которые могут развиваться в течение нескольких часов или дней, эмболические инфаркты имеют резкое начало.
Возможность реабилитации после инсульта
Возможность успешной реабилитации напрямую зависит от того, какие зоны мозга были поражены и какие функции нарушились.
Речевая функция страдает, когда инсульт поражает зону в нижней лобной доле головного мозга, которая называется центром Брока. Эта зона отвечает за воспроизведение речи, ее повреждение приводит к речевым нарушениям, которые наблюдаются у 30% людей, перенесших инсульт. Речь становится тихой, нечленораздельной, неясной. Прогноз для восстановления речи после стабилизации состояния пациента в целом благоприятный, однако для этого могут потребоваться упорные и длительные занятия с логопедом.

Чтобы устранить постинсультные неврологические нарушения требуются реабилитационные мероприятия
Дисфагия – один из основных признаков стволового инфаркта. Расстройства глотания угрожают развитием жизненно опасных осложнений: аспирационной пневмонии, истощения и дегидратации. Это нарушение отмечается у большинства (до 65%) больных. Прогноз неопределенный, необходима постоянная терапия.
При инсульте нарушаются движения рук и ног и контроль над ними, обычно на стороне, противоположной поражению. Прогноз благоприятен в первые 2-3 месяца после инсульта, затем динамика восстановления двигательных функций снижается. После 6 месяцев полное или частичное восстановление движения отмечается крайне редко.
Ранним признаков инсульта является головокружение, шаткая походка и нарушение координации. Обычно эти признаки исчезают в процессе лечения и реабилитации. Прогноз восстановления этой функции в целом благоприятный.
Расстройство дыхательной функции происходит в случае поражения дыхательного центра ствола головного мозга. Больной утрачивает способность дышать самостоятельно. В дальнейшем такой инсульт имеет неблагоприятный прогноз: в большинстве случаев пациенты становятся зависимыми от аппарата искусственного дыхания. Если дыхательный мозговой центр не полностью разрушен, возможно восстановление дыхательной функции.
При поражении затылочной зоны коры головного нарушается зрение. Повреждение глазодвигательного центра, который располагается в мозговом стволе, вызывает нарушение движений глаз. Шансы на восстановление зрительных функций при грамотной терапии высокие.
Последствия инсульта
Последствия инсульта весьма плачевны. Наблюдаются весомые изменения здоровья. Человек часто уже не может жить полноценной жизнью. Все-таки есть счастливчики, у которых восстановились некоторые функции по происшествию времени. Некоторые люди пострадали после приступа не очень сильно. Они продолжают жить практически полноценно. Разница между тем, как они жили перед инсультом и после него есть, но отсутствуют нарушения функций речи, человек может ходить. Последствия обусловлены частичной потерей памяти, быстрой усталостью. Если человек перенес обширный инфаркт мозга, то последствия могут быть обратимыми и необратимыми. Возможны нарушения разных функций организма, плохая работа его систем. Имеют место нарушения слуха, зрения, речи, глотания. У человека могут появиться нарушения работы вестибулярного аппарата, двигательные, психические отклонения. Еще у больного могут диагностировать:
- паралич конечностей;
- паралич одной или обеих сторон тела;
- нарушения внимания;
- пациент плохо помнит свою прежнюю жизнь;
- потеря обоняния;
- потеря чувствительности;
- больной плохо ориентируется в пространстве;
- кома;
- человек теряет способность к тактильным ощущениям;
- больной не способен воспринимать информацию.
Нарушение зрения
Последствия в виде нарушения зрения появляются из-за поражения задней мозговой артерии. У человека может возникнуть косоглазия, он видит нечетко. Бывает, что двоится в глазах. Если из-за инфаркта мозга пострадала левая сторона головы, тогда нарушения со стороны зрения более заметны с правой стороны и наоборот. Если инсульт поразил вместо полушарий мозга его ствол, тогда присутствуют двигательные глазные нарушения.
Нарушения речи
Нарушение речи
Последствия инсульта в виде нарушений со стороны речи появляются из-за негативных изменений в левом полушарии. Кровоток изменен в средней артерии мозга. Наблюдается сенсорная, а также моторная афазия. При сенсорной афазии у пациента сохраняется способность говорить. Но речь его бессмысленна. Он также не способен понимать то, что говорят окружающие. При моторной афазии человек способен понимать, что говорят другие. Однако сам он потерял способность писать, говорить. После перенесенного инсульта, спустя время, нарушенная речь восстанавливается. Так бывает нередко. Но если произойдет повтор недуга, тогда больному грозят более обширные поражения, после которых речь уже вряд ли удастся восстановить.
Нарушения со стороны вестибулярного аппарата
Из-за инсульта поражается мозжечок, пирамида головного мозга, его ствол. Это приводит к нарушениям со стороны вестибулярного аппарата. Человек болен и не может держать равновесие, он страдает головокружениями. Если пострадал мозжечок, тогда у пациента появляется:
- рвота;
- наблюдается снижение тонуса мышц;
- координация движений нарушается;
- у больного кровь приливает к лицу;
- изменяется давление крови;
- возможна потливость;
- сердечные сокращения, а также частота дыхания изменяются.
Нарушения движения
Последствия в виде двигательных нарушений возникают часто после перенесенного потрясения. Проявляются они в виде парезов и параличей. Статистика неумолима. Если имеются нарушения кровообращения головного мозга, то параличи возможны в 80% случаев. После инфаркта мозга в некоторых мышцах наблюдается повышение тонуса. Также возможно появление патологических рефлексов.
Нарушения психики
Последствия в виде нарушений психики возможны после инфаркта мозга. Врачи имеют в виду психопатологический, а также лобный синдром. Если поражению подверглась средняя мозговая артерия, тогда у пациента возможен психопатологический синдром. Из-за него появляется:
- забывчивость;
- снижение интеллектуальных способностей;
- потеря ориентации и др.
Если повреждена передняя мозговая артерия, тогда у больного может возникнуть лобный синдром. При нем имеются такие нежелательные эффекты:
- утрата самоконтроля частичная;
- раздражительность;
- заторможенность;
- потеря памяти и др.