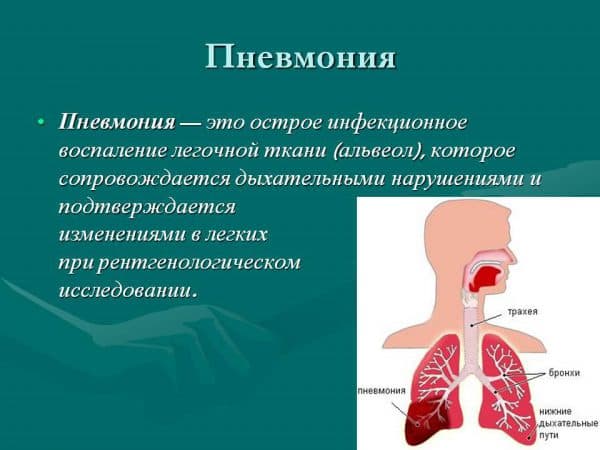
Cегментарная пневмония легких. можно ли умереть?
Содержание:
Сегментарная пневмония: лечение
Лечение сегментарной пневмонии включает:
— Основной методикой лечения является антибиотикотерапия с первых дней, при которой выбор препарата осуществляется с учетом этиопатогенного микроорганизма. Если не удалось его изначально определить, то первично назначаемое лечение, пока ожидаются результаты лабораторно подтверждающие тип возбудителя, проводится эмпирически с препаратов широкого спектра действия или даже двух препаратов сразу, которые будут перекрывать патологическую микрофлору целиком. При отсутствии положительной динамики в промежутке времени от двух дней, показана замена на другой препарат. Успешность лечения проверяется при помощи результатов анализов мокроты и крови, а также рентген-снимка в динамике через неделю от предыдущего (при надобности).
Для более быстрого выздоровления рекомендуется вводить антибиотик внутримышечно или же внутривенно с возможностью дальнейшего перевода пациента на пероральный прием. К медикаментам широкого спектра действия относят группы антибиотиков: пенициллины, макролиды, цефалоспорины, фторхинолоны.
Пенициллины – это классика назначаемого лечения, согласно протоколам лечения начинается именно с них, это такие: Амоксиклав; Ампиокс; Аугментин; Флемокла.
Эффективными средствами среди применяемых из группы цефалоспоринов являются: Зиннат; Супракс; Цефазолин; Цефалексин; Цефатаксим; Цефепим; Цефиксим; Цефтазидим; Цефтриаксон.
При атипично выявленной микоплазменной микрофлоре целесообразно применять для терапии макролиды: Эритромицин, Азитромицин, Сумамед, Вильпрафен, Джозамицин; Кларитромицин; Фромилид; Хемомицин.; и линкозамиды: Клиндамицин.
При надобности или плохой чуствительности к другим препаратам прибегают к группе фторхинолоны: Левофлоксацин, Офлоксацин, Спарфлоксацин.
Для лечения сегментарной пневмонии применяются следующие мероприятия и медикаментозные препараты:
— Кортикостероидная противоспалительная терапия курсами препаратов под контролем биохимических показателей крови.
— Плевральная пункция.
— Из группы муколитических противокашлевых препаратов применяется: Амброксол, АЦЦ, Бромгексин, Амбробене, Лазолван. При одышке и обструктивных явлениях обязательно применимы бронходилятаторы: Сальбутамол; Беродуал; Беротек.
— Небулайзерная ингаляционная терапия, создаваемая в ней для вдыхания мелкодисперсная смесь, которая вместе с ингалируемыми парами способна пенетрировать глубоко в дыхательные пути, достигая самых отдаленных мест, и воздействовать на пораженные сегменты в самих легких.
— Лечебно проводимая бронхоскопия.
— Симптоматическая терапия — противоаллергенные стабилизирующие препараты, жаропонижающие, НПВП, сердечно-сосудистые медикаментозные средства при необходимости.
— Физиотерапевтические методики, ДМВ, УФО на грудную клетку, дренажный массаж.
— Кислородолечение. Пациент помещается в камеру с повышенным содержанием в ней кислорода (оксигенобаротерапия) или же осуществляется вдыхание специально подготовленной воздушной смеси (оксигенотерапия). Эти методики способствуют успешной дезинтоксикации, стимулируют регенерацию и нормализуют процесс дыхания.
— Дезинтоксикационная терапия – внутривенное введение физраствора, глюкозы, раствора Рингера для восстановления водно-солевого баланса организма, нормализации электролитного баланса, сопутствует элиминации сосредоточения токсических вещество из крови.
— Дренажный массаж и самостоятельно проводимая дыхательная гимнастика применяются для элиминации мокроты и препятствию застойных явлений в легких; улучшают кровоснабжение мышечной части грудной клетки; стимулируют восстановление организма больного в дальнейшем и на весь период лечения.
— Необходимо следовать также простым правилам при лечении: постельный режим; обильное теплое питье; питание легкоусвояемой пищей с обязательным включением в меню мяса и овощей; витаминные и имуномоделирующие комплексы для поддержки сил организма и его восстановления.
Вирусная пневмония
Симптомы пневмонии слева, вызванной вирусом отличаются от бактериальной формы:
- Сухой кашель;
- Слабость в мышцах;
- Головная боль;
- Сильная одышка;
- Упадок сил.
Кашель всегда навязчивый, приступообразный с небольшим отделением мокроты.
Нижнедолевая пневмония
Особенностью клинической картины нижнедолевой пневмонии являются боли во время приступов кашля и при дыхании.
Это связано с вовлечением в патологический процесс внутренних листков плевры. Боль может проявляться в виде тяжести в грудной клетке слева.
Осложнения нижнедолевой пневмонии:
- Парапневмотический плеврит – скопление жидкости в плевральной полости;
- Инфекционно-токсический миокардит – воспаление сердечной мышцы;
- Реактивное воспаление поджелудочной железы и желчного пузыря.
Верхнедолевая левосторонняя пневмония
В отличие от воспаления в верхней доле правого легкого в левом поражается большее количество сегментов.
У детей дошкольного возраста верхнедолевая пневмония с самого начала протекает на фоне дыхательной недостаточности. И только затем начинаются проявления простудного характера – кашель, насморк, высокая температура.
У взрослых такая локализация воспалительного процесса выражается дополнительными симптомами – ослаблением дыхания, втягиванием кожи между ребер и над ключицами во время дыхания, бледностью, влажными хрипами.
Лечение
Полисегментарная пневмония лечится исключительно в стационарных условиях. Эта тяжелая форма воспаления легких отличается затяжным течением и требует комплексного, квалифицированного терапевтического подхода. Лечащий врач должен поэтапно контролировать состояние пациента и при необходимости вносить определенные коррективы в лечебный процесс.
Лечение патологии направлено на устранение возбудителя инфекции, дезинтоксикацию организма, снятие воспаления, предотвращение респираторной дисфункции.
- Чтобы справиться с пневмонией, необходимо ликвидировать ее причину. Этиотропное лечение заключается в проведении мощной антибиотикотерапии. Больным назначают противомикробные препараты по результатам антибиотикограммы или эмпирическим путем, когда анализы не готовы. Чаще всего применяют антибиотики широкого спектра действия из группы пенициллинов – «Амоксиклав», “Аугментин»; цефалоспоринов – «Цефаклор», «Цефазолин»; фторхинолонов – «Офлоксацин», “Ципрофлоксацин»; макролидов – «Азитромицин», «Сумамед». Препараты вводят внутримышечно или внутривенно для более быстрого выздоровления. В дальнейшем пациентов переводят на пероральный прием лекарств.
- Продуктивный кашель с выделением мокроты — основной симптом заболевания. Чтобы облегчить самочувствие больных и избавить их от мучительного кашля, необходимо воспользоваться муколитическими и отхаркивающими препаратами – «АЦЦ», «Флюдитек», «Бромгексин», «Лазолван». Следует помнить, что мокрота не только затрудняет дыхание, но и является благоприятной средой для размножения опасных бактерий.
- Иммуномодулирующая терапия направлена на укрепление иммунитета и повышение общей резистентности организма. Пациентам назначают иммуностимуляторы, витаминные комплексы, адаптогены.
- Дезинтоксикационная терапия направлена на восстановление водно-солевого баланса, нормализацию уровня электролитов в крови, элиминацию токсических вещество. Для этого больным внутривенно вводят солевые и органические растворы: глюкозу, физраствор, «Рингера», «Реополиглюкин». Детоксикации также способствует употребление большого количества жидкости.
- Жаропонижающие препараты показаны при лихорадке, сотрясающем ознобе, головной боли – «Парацетамол», «Нурофен», «Панадол». Они не только снимают жар, но и уменьшают выраженность воспаления, интенсивность болевого синдрома.
- Симптоматическая терапия также включает применение кардиопротекторов, антигистаминных средств, глюкокортикостероидов, седативных препаратов.
- Физиотерапия повышает эффективность медикаментозного воздействия, ускоряет процесс выздоровления и восстановления организма после тяжелой патологии. Физиотерапевтические процедуры дополняют основное лечение и проводятся после стихания острых явлений. При пневмонии наибольшее распространение получили массажи, ингаляции, УВЧ, электрофорез, индуктометрия, магнитотерапия, УФО, дыхательная гимнастика. Эти методы уменьшают выраженность воспаления, снимают отек, подавляют патогенную микрофлору, улучшают дренажную функцию бронхов.
- При наличии у больного признаков дыхательной недостаточности проводится оксигенотерапия, а в тяжелых случаях — ИВЛ.
Пациентам с пневмонией рекомендовано полноценное питание с повышенным содержанием свежих овощей и фруктов, отказ от курения и приема алкоголя, закаливание организма и регулярные занятия спортом для укрепления иммунитета и повышения выносливости. После выписки из стационара необходима реабилитация – санаторий, здоровый образ жизни, общеукрепляющая терапия.
Симптомы атипичной пневмонии
Атипичная форма сегментарной пневмонии имеет следующие признаки:
- острое начало болезни;
- резко возросшая температура (до 39 градусов);
- ощущение «разбитости» и изматывающие головные боли;
- снижение работоспособности;
- повышенное потоотделение;
- ломота в теле;
- иные признаки интоксикации;
- нарушение частоты сердечного ритма;
- судороги, спутанность сознания;
- редкий сухой кашель со свистом.








В процессе развития сегментарной пневмонии в атипичной форме появляется выделение мокроты, боли в подреберье со стороны того бронхолегочного сегмента, которое поражено заболеванием. А также отмечается отсутствие аппетита, частые проявления приступов тошноты и рвоты, проблемы с дефекацией, сильная одышка, краснота лица.
Симптомы
Заболевание имеет достаточно характерную клиническую картину.
Более тяжело протекает правосторонняя полисегментарная пневмония, когда происходит поражение нескольких участков доли легкого сразу. В этом случае имеется более выраженная интоксикация и лихорадка. При перкуссии и аускультации отмечается обширное поражение легочной ткани.
Основные проявления сегментарного воспаления легких:
- повышение температуры до 39-40 градусов;
- влажный кашель с обильной мокротой;
- одышка;
- учащение дыхания;
- дыхательная недостаточность;
- тахикардия;
- снижение артериального давления.
Сегментарная пневмония характеризуется острым началом и сопровождается головной болью, вялостью, отсутствием аппетита, нарушением сна, повышенной потливостью. В тяжелых случаях возникает спутанность сознания.
Причины развития патологического процесса
Полисегментарная пневмония у взрослых — это многофакторное заболевание, способное развиваться по целой группе патологических причин. Это аксиоматично. Все факторы условно можно подразделить на две категории.
Первая будет охватывать проникновение в организм патологической флоры, которая инфицирует легкие и нижние дыхательные пути, и провоцирует развитие тяжелых воспалительных процессов.
Вторая, имеет косвенное влияние на возможность заболеть и касается состояния иммунитета.
Среди наиболее распространенных видов микроорганизмов, способных повлечь пневмонию можно назвать:
Пневмококки.
Настоящие рекордсмены в области провокации воспалительных процессов в нижних дыхательных путях. По разным оценкам провоцируют воспаление легких в 70-90% всех клинических случаев.
Триггером становится снижение иммунитета, постоянное механическое воздействие на легкие, термические ожоги легочных структур и иные факторы. Вызывают остро-текущие воспаления легких со стремительным началом. Но это не всегда непреложная истина. Многое зависит от особенностей организма пациента.
Пиогенная флора.
В первую очередь стафилококки, способные создавать в месте поражения целые сообщества себе подобных с массой внутренних слоев. В итоге усложняется лечение: антибиотики уничтожают наружные стафилококковые конгломераты, не затрагивая внутренних слоев, тем самым терапия неполноценна.
Несколько реже речь идет о стрептококках, которые провоцируют сравнительно мягкие формы заболевания.
Нетрадиционные микроорганизмы
Пневмония, вызванная неспецифическими или же иначе говоря нетипичными организмами называется атипичной.
Наиболее часто в дело вступают:
- хламидии (провоцируют мягкие формы воспалительного процесса, такая пневмония быстро хронизируется и трудно лечится, часто рецидивирует);
- легионеллы (виновники крайне сложных воспалительных процессов, часто речи идет об интерстициальных формах болезни с вовлечением паренхимы и окружающих структур; заболевание потенциально летально почти в 100% случаев);
- микоплазмы (уреаплазмы и иные виды микоплазмы; провоцируют сложные, длительно текущие формы заболевания, хотя и не опасные для жизни и здоровья).
- Несколько реже виновниками выступают герпетические агенты 1-6 типов.
Как правило, многие из описанных микроорганизмов соседствуют с человеком с начала его жизни, являясь частью условно-патогенной флоры тела. Однако это далеко не значит, что болеют все.
Особенности патологии
Заболевание способно протекать как самостоятельная патология, так и на фоне иной болезни, развиваясь при этом как её осложнение. Вследствие этого сегментарное воспаление лёгких приобретает первичный либо вторичный характер. Нередко поражение альвеол наблюдается в результате перенесённой острой вирусной инфекции либо гриппа.
Специалисты выделяют несколько основных путей проникновения инфекции:
- Бронхогенный. Характеризуется попаданием патогенного возбудителя в организм человека, а также тканевые участки бронхов. Постепенно воспалительный процесс переходит на альвеолы, поражая их. Этот способ – наиболее распространённый в медицинской практике.
- Гематогенный. Инфекция распространяется по организму через кровеносную систему. Обычно такое поражение наблюдается вследствие развития осложнённой формы какой-либо вирусной патологии.
Заболевание способно приобретать затяжной характер. Именно поэтому желательно как можно раньше обратиться за медицинской помощью. Выявить болезнь на ранней стадии позволяет рентген-исследование. Имея на руках направление от участкового терапевта, провести процедуру можно в поликлинике по месту проживания.
Правостороннее поражение
Наибольший процент диагностируемых случаев патологии составляет именно правосторонняя сегментарная пневмония у взрослого. Поражается преимущественно нижняя часть доли лёгкого. Патологический процесс протекает на фоне ярко выраженных клинических проявлений. Это позволяет ещё до проведения диагностики предполагать развитие недуга у пациента.
Сегментарная пневмония развивается остро и циклично. В первые дни после начала воспалительного процесса у больного наблюдаются симптомы, характерные для простудных заболеваний. Однако клинические проявления болезни быстро усиливаются, отчего состояние человека резко ухудшается.
Особенностями развития этой формы заболевания у взрослых является:
- вовлечение в патологический процесс нескольких сегментов лёгочной ткани (двух либо трёх);
- развитие тяжёлой формы болезни, влекущей возможные осложнения (например, пневмосклероз либо появление бронхоэктатических очагов воспаления);
- хронитизация заболевания – возникновение частых рецидивов;
- образование гнойных масс и мокроты в поражённом участке лёгкого;
- чувство постоянной тошноты, сопровождающееся рвотой.
Клинические проявления у взрослых имеют сходства с другой разновидностью болезни – очаговой пневмонией. Своевременное обращение за медицинской помощью позволит в этих случаях поставить врачу правильный диагноз. Сдача необходимых анализов и проведение корректной диагностики поможет назначить пациенту эффективное лечение.
Левостороннее поражение
Левосторонняя сегментарная пневмония присуща детскому населению в возрасте от 2-8 лет. В группу риска также могут попасть дети иных возрастных категорий, склонных к анафилактическому типу воспаления. Ситуация опасна тем, что молниеносное развитие болезни способно привести к анафилактическому шоку и смерти ребёнка. В некоторых случаях патология развивается на фоне врождённой предрасположенности к аллергии, влекущей развитие экзем и кожных дерматитов.
На долю воспалительных процессов лёгочной системы у детей приходится приблизительно 30 % всех диагностируемых случаев развития сегментарной пневмонии. Причём поражению подвергается левая доля лёгкого.
Клинические проявления патологии, а также диагностические мероприятия во многом схожи с выявлением правосторонней пневмонии у взрослых. Однако у детей заболевание протекает острее. Терапия болезни, а также период восстановления занимает более длительный период времени
Важно отметить, что терапия заболевания у детей проводится только в условиях стационара
При отсутствии лечения сегментарной пневмонии у взрослых и детей патология приобретает хроническую форму. В этом случае возможно развитие полисегментарной формы – одновременного поражения нескольких сегментов лёгочной области. Часто диагностируется нижнедолевая пневмония, в группу риска которой входят как взрослые, так и дети.
В некоторых случаях наблюдается развитие двустороннего воспаления, включающего элементы очаговой и тотальной пневмонии. При таком варианте развития болезни одна доля лёгкого поражается полностью, вторая – частично (в патологический процесс вовлекается небольшой очаг).
Особенности при разной локализации
Какие доли легких поражает полисегментарная пневмония?
Выше упоминалось о том, что локализация различна — справа, слева либо на обеих сторонах легочной системы.
У каждой из трех разновидностей имеются нюансы. Их следует учитывать, когда встает вопрос об эффективности дальнейшего лечения и о тех осложнениях, которые возможны при некорректном подходе.
Правосторонняя полисегментарная пневмония
Этот вид пневмонии затрагивает легочную систему слева:
- предпосылкой является анатомическое строение бронхиального дерева справа. С правой стороны главный бронх расположен сверху вниз наискосок;
- бактерии забрасываются в нижние отделы легкого;
- там колониеобразующие единицы бактерий накапливается в огромное количестве (то есть очень высока их концентрация в одном месте);
- практически невозможно предотвратить воспаление легочной паренхимы в проекции нижнего легочного поля справа;
- терапия затруднена тем, что справа бронхиальное дерево находится в условиях слабого кровоснабжения;
Внимание: при высоких концентрациях микроорганизмов они во время лечения антибиотиками размножаются быстрее, чем погибают.
- немалое значение имеет вид бактерий, которые явились причиной воспаления легочной паренхимы. Например, пневмококки за несколько суток из левого сегмента распространяются на противоположное легкое (если у пациента слабый иммунитет или терапия неадекватна);
- от диагностов требуется максимальная тщательность, от лечащих врачей — компетентность и постоянный контроль.
Левосторонняя полисегментарная пневмония
Ситуация аналогична описанной выше, но все происходит зеркально.
- микроорганизмы беспрепятственно преодолевают границу между разными органами;
- из пораженных тканей инфекция стремительно проникает в кровоток;
- из кровотока — в сосудистую систему, сердечную аорту и мышечную ткань сердца.
Внимание: если у взрослых остановить поражение сердечной системы возможно, то детей оно почти всегда приводит к смерти — нарушаются сердечные ритмы, подача кислорода через кровь ослабевает, сходит на нет.
Двусторонняя полисегментарная пневмония
При двустороннем воспалении легких довольно высок уровень смертности, если возбудителями являются пневмококк или стрептококк.
Эти бактерии провоцируют ангину, гайморит, тонзиллит, ларингит.
Чрезвычайно опасны для таких категорий больных, как:
- люди пожилого и старческого возраста (начиная от 60-65 лет);
- малыши в возрасте до 1 года.
Инфекция поражает альвеолярные ацинусы. При локализации с обеих сторон нагрузка на организм невероятно высока.
Внимание: двусторонней пневмонии следует остерегаться диабетикам и курильщикам. Для них максимальную опасность представляют кишечная и гемофильная палочка соответственно.
Диагностика
- Высокая и неуменьшающаяся температура.
- Наличие предшествующего ОРВИ, гриппа, ангины и иных патологий.
- Выраженный кашель и нарастающая одышка.
- Боль при дыхании в области грудной клетки.
Диагностику врач начинается с расспроса больного. Затем назначают лабораторные и иные методы исследования. Могут быть проведены:
- Обще клинические анализы. К ним относят ОАК, ОАМ.
- Бактериологическое исследование мокроты, жидкости из плевры.
- Рентген или МРТ.
Изменения в анализах крови:
- Отмечается заметное повышение лейкоцитов, что говорит о выраженной воспалительной реакции.
- Увеличение СОЭ. Связано с интоксикацией организма.
- Уменьшение количества гемоглобина. Возникает обычно при осложнениях.
В моче при любом воспаление обычно появляется белок. Поэтому повышение его количества может говорить о болезни.
Бактериологическое исследование отделяемого проводится с целью:
- Определения вида бактерии.
- Установление чувствительности к антибиотику.
Проводиться всегда и всем, кто поступает с подобным диагнозом в больницу.
Рентген позволяет оценить размеры очага, интенсивность поражения. Является золотым стандартом и помогает быстро определить поражения лёгких.
Симптомы левосторонней пневмонии
Инкубационный период длится 10-12 дней, после чего начинается острая стадия болезни. Особенно тяжело ее переносят дети и пожилые люди. Из-за высокой температуры у стариков и малышей может появиться дыхательная недостаточность, спутанность и потеря сознания.
К основным симптомам острой фазы левосторонней пневмонии относятся:
- Внезапное повышение температуры тела до 40°.
- Одышка в состоянии физической, умственной и эмоциональной нагрузки.
- Боли в грудине при движении и разговоре.
- Мокрый кашель с отделением желтой, зеленой или розовой слизи.
- Хрипы и свисты во время глубокого дыхания. Исключение – сегментарная левосторонняя пневмония.
Через несколько дней острой фазы появляется период «мнимого благополучия», который длится 2-3 суток. Но, несмотря на снижение интенсивности симптомов, строго запрещено изменять дозировку препаратов или прекращать лечение болезни.
Диагностика
Чтобы клиницист смог заподозрить протекание именно сегментарной пневмонии, необходимо проведение не только ряда лабораторно-инструментальных обследований, но также манипуляций, выполняемых непосредственно пульмонологом.
Таким образом, первый этап установления правильного диагноза включает в себя:
- ознакомление с историей болезни – для выявления хронического недуга, который мог бы привести к развитию сегментарного воспаления в лёгких;
- сбор и анализ жизненного анамнеза больного;
- тщательный физикальный осмотр, направленный на прослушивание пациента при помощи фонендоскопа и измерение температуры;
- детальный опрос пациента – это нужно чтобы установить первое время появления и степень выраженности симптоматики, что, в свою очередь, укажет на тяжесть протекания недуга.
Лабораторно-инструментальные диагностические мероприятия включают в себя:
- общеклинический анализ крови;
- биохимию крови;
- анализ мокроты, выделяемой при кашле;
- бактериальный посев крови;
- рентгенографию грудной клетки;
- КТ и МРТ.
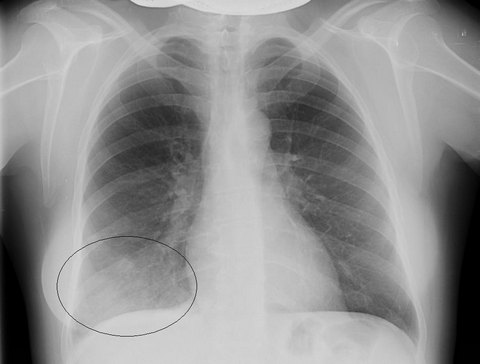
Рентгенограмма лёгких при сегментарной пневмонии
Все вышеуказанные процедуры позволяют не только поставить правильный диагноз, но также дифференцировать сегментальную пневмонию от:
- туберкулёза лёгких;
- первичного или метастатического рака левого или правого лёгкого;
- инфаркта лёгкого;
- облитерирующего бронхиолита;
- постороннего предмета в бронхах;
- очаговой, интерстициальной и лобарной формы пневмонии.
Осложнения
- Развитие сепсиса.
- Острая дыхательная недостаточность.
Сепсис возникает на фоне поздней обращаемости и низкого эффекта от приёма медикаментов. Связано это с лекарственной устойчивостью микроба, что делает его недоступным для действия антибиотиков. В результате бактерии попадают в кровь, что способствует развитию СИРС. Пациент погибает от множественного органного поражения.
Острая дыхательная недостаточность формируется на фоне тяжёлой пневмонии. Если патологический процесс распространяется быстро и вовлекает всё большее количество ткани. То в итоге кислород не будет поступать в кровь и возникнет недостаточность дыхания. Исход зависит от своевременной терапии.
Осложнений могут быть и другие:
- Развитие плеврита.
- Формирование избыточного фиброза.
- Нарушение работы сердца и ЦНС.
Возникновения плеврита происходит за счет вовлечения в процесс плевры. Именно по этой причине возникает боль в груди при дыхании. Связано это с тем, что в лёгких нет нервных окончаний, они находятся в плевральных листках.
Боль при пневмонии является поздним признаком. Говорит о распространение процесса за пределы ткани лёгкого. Связано с развитием плеврита.
Пневмофиброз может стать исходом патологии при позднем обращении и несоблюдении рекомендации врача. Следует понимать, что госпитализации проводится только в тяжёлых случаях. Иногда пациентов лечат амбулаторно. Пневмофиброз сопровождается уменьшением количества функционирующих альвеол. В результате нарушается дыхание и появляется постоянная гипоксия.
На фоне пневмонии может возникнуть острая сердечная недостаточность. Проявляется выраженной одышкой, болью в сердце.
Развитие осложнений происходит только при позднем обращении. Затягивая поход к врачу, повышается риск неблагоприятного исхода.
Диагностика заболевания
 МРТ для диагностики пневмонии
МРТ для диагностики пневмонии
Постановка диагноза «сегментарная пневмония» не может быть полностью достоверной без использования современных диагностических методов. Первое, что необходимо сделать, – это обследование с использованием рентгенологического аппарата. В качестве результата можно получить изображение, на котором будет видна деформация рисунка легкого, тени разной величины и интенсивности. Если это необходимо, можно заменить рентген МРТ или КТ.
Обязателен для постановки диагноза общий анализ крови и мочи. Эти исследования стандартны и хорошо иллюстрируют наличие воспалений в организме, демонстрируя наличие характерных изменений. Так, если имеет место сегментарное воспаление легких, анализ крови покажет сдвиг лейкоцитарной формулы влево и увеличенную скорость оседания эритроцитов.
 Анализ крови для диагностики сегментарной пневмонии
Анализ крови для диагностики сегментарной пневмонии
Важно, что анализ крови поможет определить и характер природы пневмонии: если увеличено количество лимфоцитов, то необходимо говорить о вирусной природе воспаления. Если преобладают нейтрофилы, то налицо бактериальное заражение
Кроме назначения лабораторных методов, доктор должен обязательно провести визуальный осмотр, прослушать грудную клетку, осуществить простукивание.
При подозрении на сегментарную пневмонию следует исключить туберкулез. Для этого необходимо провести процедуру, в ходе которой с микробиологической точки зрения будет рассмотрена мокрота, которая откашляна в специальную баночку. Исследование проводится в стерильных условиях лаборатории.
Крупозная пневмония у детей
Симптомы крупозного воспаления легких у детей
Детское полисегментарное воспаление легких чаще известно под названием крупозной (долевой) пневмонии.
В отличие от взрослых пациентов, малыши гораздо трудней переносят любые инфицирования.
Легочные заболевания — огромный фактор риска утраты дыхательной способности (вплоть до летального финала).
Локализация
Детское воспаление различается по типу локализации:
- редкая форма — когда воспаление распространяется на все сегменты, образующие долю легкого;
- широко распространенная форма — когда воспаление распространяется не на все сегменты, а на несколько (но больше одного). В этом случае обычно применяется термин «субдолевая пневмония».
Течение болезни
Особенности детской полисегментарной пневмонии:
- отечная жидкость стремительно растекается из первичного очага по сегментам;
- возбудителем является преимущественно пневмококк (реже — другие микроорганизмы);
- типичное расположение очагов — в верхних долях, а вообще в правом легком;
Внимание: на данном этапе крайне важно провести рентгенографическое исследование в двух проекциях. Оно выявит пораженные сегменты и поможет определить правильное лечение
- начало внезапно — температура поднимается выше 38 °С;
- интоксикация приводит к одышке;
- дыхание ослабевает.
Внимание: критическим сроком является период 3-5 дней. Если за это время начато правильное лечение, болезнь пойдет на спад
В противном случае воспалительная инфильтрация породит ряд серьезных осложнений.
Симптомы крупозной пневмонии
В домашних условиях поводом забить тревогу становятся такие признаки, как:
- резкое повышение температуры выше 38 градусов;
- температура держится более 3-х дней, жаропонижающие препараты не действуют;
- усиленное потоотделение, особенно по ночам и во время дневного сна;
- учащенное дыхание;
- тахинпоэ (нарушение дыхательных ритмов, в возрасте до года чаще 50-60 вдохов за минуту);
- одышка с раздуванием крыльев носа за счет высокой частоты дыхания;
- межреберные промежутки становятся впалыми. При этом некоторые мышцы находятся в сокращенном состоянии.
Внимание: детские пневмонии характерны тем, что патологии быстро прогрессируют, по крови и лимфатическим сосудам часто переходят с одной стороны на другую.
Симптомы сегментарной пневмонии у взрослых и детей таковы:
- кашель;
- одышка;
- озноб;
- отделение мокроты;
- повышение температуры тела;
- болевые ощущения в груди при глубоком вдохе.
Особенности правосторонней и левосторонней сегментарной пневмонии
Под понятием правосторонняя сегментарная пневмония подразумевается поражение участков тканей правого легкого, ограниченных пределами его сегмента. По этой причине пневмонический инфильтрат, просматриваемый на рентгенограмме, выглядит более четко, полностью соответствуя проекции пораженного сегмента, чего не наблюдается при очаговой пневмонии. То же самое можно сказать и о левосторонней сегментарной пневмонии, затрагивающей левое легкое.

Сегментарная форма пневмонии у детей развивается в том случае, если их организм предрасположен к гиперергическим реакциям с нормальной реактивностью. Патологический процесс при этом развивается в течение двух суток, а рассасывание инфильтрата начинается только на 5 – 9 день.
Очень часто специалисты наблюдают процесс неполного расправления пораженных сегментов и довольно быстрое прорастание фиброзными тяжами свернувшейся легочной ткани – паренхимы. В этом случае сегментарная пневмония у ребенка будет протекать длительно, сопровождаясь на протяжении нескольких месяцев рентгенологическими симптомами (интоксикация, одышка, повышение температуры). Опасность сегментарного вида пневмонии заключается в перетекании ее в хроническую форму или сегментарный склероз.
Лечение сегментарной пневмонии
Основной методикой лечения данного заболевания является антибиотикотерапия, при которой выбор препарата осуществляется с учетом вида микроорганизма-возбудителя. Для лечения пневмонии в сегментарной форме применяются следующие препараты и процедуры:
- кортикостероиды;
- плевральная пункция;
- солевые растворы;
- бронхоскопия;
- физиотерапия;
- кислород;
- ингаляции, разжижающие мокроту и расширяющие бронхи.
Если специалисту не удалось установить тип возбудителя, тогда он назначает препараты широкого спектра действия. При отсутствии положительной динамики выбранный антибиотик заменяют другим препаратом. Успешность лечения тем или иным препаратом определяется результатами анализов мокроты и рентгенограммой грудной клетки.
До момента изобретения такого препарата, как Пенициллин, пневмония была настолько опасна, что окончание ее летальным исходом наблюдалось у каждого третьего пациента.
Помните, что диагностика любого заболевания, в том числе и пневмонии, на начальном этапе развития способствует быстрому излечению. Не откладывайте визит к доктору, если у вас имеются тревожные симптомы, поскольку и сегодня около 5 % от всех заболевших погибают от пневмонии.
Симптоматика
В тех ситуациях, когда воспаление имеет бактериальную или вирусную природу, целесообразно отметить продолжительность периода инкубации – это промежуток времени с момента проникновения патологического агента до проявления первых внешних признаков. При типичных формах инкубационный период составляет примерно трое суток, а при атипичных может продолжаться до трёхнедельного срока.
Характерной особенностью такой разновидности воспаления лёгких является её острое начало, отчего основными симптомами сегментарной пневмонии у взрослых и детей принято считать:
- резкое возрастание температуры до 39 градусов;
- разбитость и сильные головные боли;
- повышенное потоотделение и снижение работоспособности;
- ломоту в теле и иные признаки интоксикационного синдрома;
- нарушение ЧСС;
- спутанность сознания и судорожные припадки – наиболее часто наблюдаются у детей;
- редкий сухой кашель, во время которого слышен характерный свист. По мере прогрессирования воспаления появляется мокрота;
- болезненность в области эпигастрия;
- боли в грудной клетки со стороны поражённого сегмента. Примечательно то, что левосторонняя сегментарная пневмония встречается в несколько раз реже правосторонней;
- понижение аппетита;
- приступы тошноты и рвоты;
- одышка;
- расстройство акта дефекации;
- нездоровый румянец на лице.